Introducción
La espirometría forzada es la prueba básica y a la vez más importante para medir la función pulmonar. Consiste en analizar, en circunstancias controladas, la magnitud de los volúmenes pulmonares y la rapidez con la que éstos pueden ser movilizados.
El asma y la enfermedad pulmonar obstructiva crónica (EPOC) son enfermedades respiratorias crónicas de elevada prevalencia1-3 en las que la espirometría es una prueba esencial para su diagnóstico y seguimiento. Sin embargo, la espirometría puede resultar difícil de interpretar por los médicos de atención primaria4 (AP) debido fundamentalmente a que la técnica no siempre se realiza con la calidad suficiente4,5, a pesar de que sus condiciones de validez están perfectamente estandarizadas6. Esto ha llevado a que algunos autores sean críticos con la realización de espirometrías en el ámbito de la AP7 y hayan cuestionado su utilidad8. Afortunadamente, son cada vez más los autores y consensos que recomiendan llevar a cabo esta prueba diagnóstica en el primer nivel de atención4,9,10. Por otra parte y, aunque la dotación de espirómetros en los centros de AP es ya habitual11, se está haciendo costosa su implantación y se aprecia una importante infrautilización5,11,12 de esta técnica.
Este estudio se plantea como objetivo principal determinar la validez de las espirometrías realizadas en AP en la provincia de Guipúzcoa y conocer en qué aspectos de la maniobra se cometen los errores.
Métodos
Población de estudio
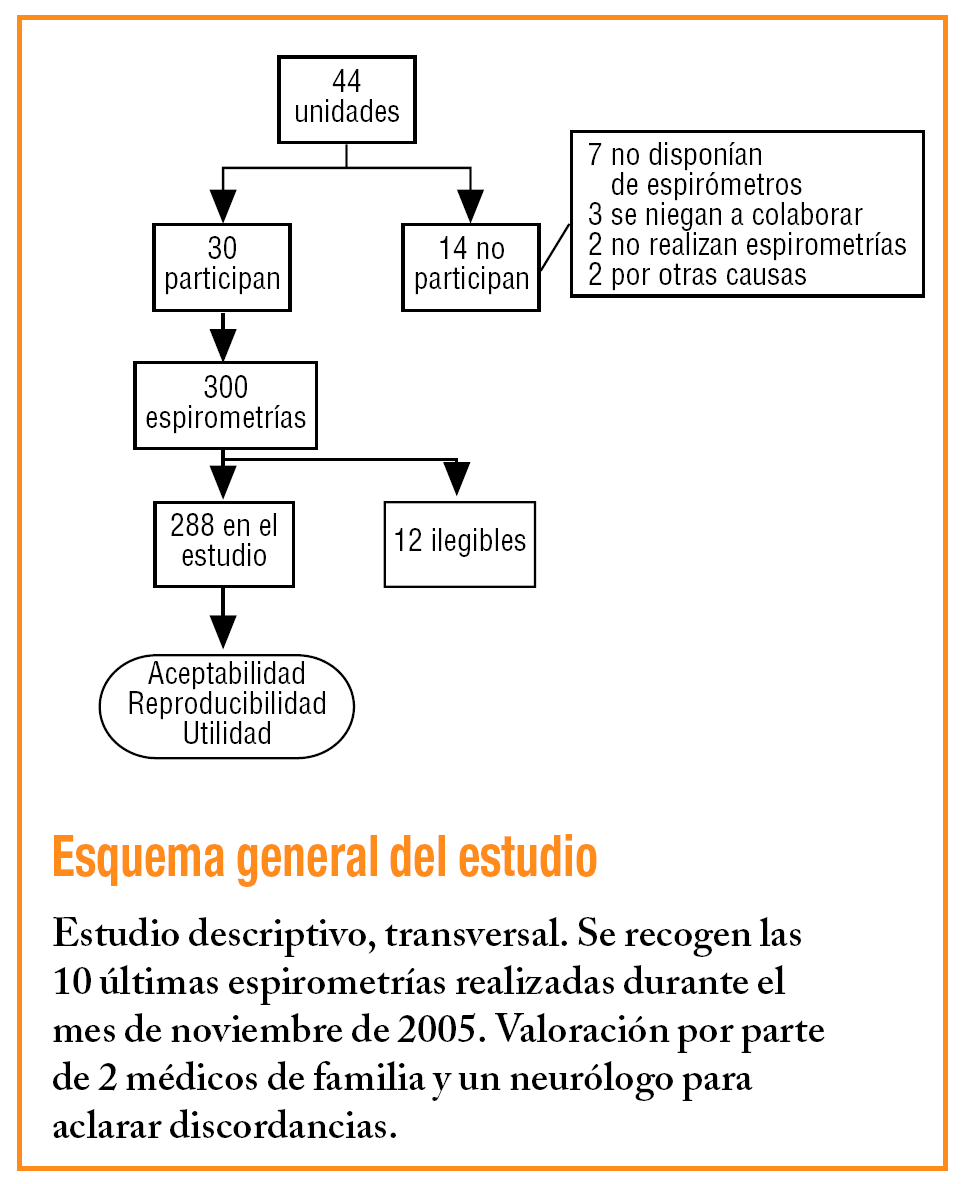
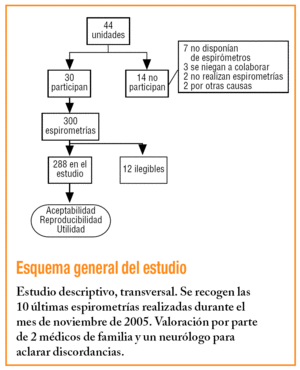
Se incluyen en el estudio espirometrías realizadas en 30 unidades de AP de Guipúzcoa. Dos médicos de familia con experiencia contrastada en interpretación y docencia en espirometrías revisaron las últimas 10 espirometrías realizadas durante el mes de noviembre de 2005 en todas las unidades de AP de las 2 comarcas sanitarias de la provincia de Guipúzcoa. Las unidades que no archivaban las espirometrías aportaron las primeras 10 espirometrías realizadas en el momento del inicio del estudio.
Además, los jefes de unidad de AP (JUAP) cumplimentaron un cuestionario en el que se exploraban características de la unidad y las condiciones de realización de la prueba.
Se excluyeron aquellas espirometrías que no eran legibles.
Criterios de validez
Se valoraron tanto la aceptabilidad como la reproducibilidad siguiendo los criterios adaptados para este estudio de la American Thoracic Society6 (ATS) (tabla 1). Se consideraron aceptables y reproducibles cuando los 2 médicos de familia que examinaron independientemente las espirometrías coincidían en que todos los criterios de la ATS eran adecuados. Las espirometrías que no reunían criterios coincidentes fueron examinadas por un médico neumólogo, que determinó la validez de estas espirometrías.
Variables y mediciones
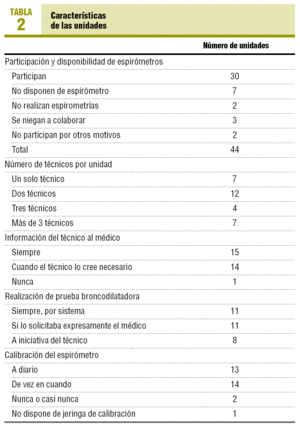
Las variables que se obtuvieron a través del cuestionario remitido a los JUAP se exponen en la tabla 2.
Del examen de la espirometría se obtenían las siguientes variables: modelo del espirómetro, existencia del gráfico de la curva flujo-volumen y volumen-tiempo, sexo y edad del paciente, criterios de validez de la ATS y patrón espirométrico. Además, en las espirometrías no aceptables se valoró la posibilidad de que pudiesen ser útiles en alguna situación. En este sentido se consideraron eventualmente útiles las maniobras en las que, aun teniendo un tiempo de espiración excesivamente breve, el FEV1 era correcto, por lo que se consideró que podrían ser útiles para el seguimiento de algunas enfermedades respiratorias. También se consideraron eventualmente útiles las maniobras con un inicio no adecuado, pero con todos los parámetros dentro de los valores de la normalidad, ya que podrían servir para descartar el diagnóstico de obstrucción.
Se midió la relación existente entre la validez de las espirometrías con la edad de los pacientes, y la comarca a la que pertenecían las unidades.
Se midió también la variabilidad interindividual entre los 2 médicos de familia a la hora de interpretar la aceptabilidad, reproducibilidad, utilidad y patrón espirométrico.
Análisis estadístico
Se realizó un análisis univariante y bivariante por medio del programa SPSS, 11.0. Para el análisis bivariante se utilizó la χ2 para dos variables cualitativas y la t de Student para una cualitativa y otra cuantitativa. Para medir la variabilidad interindividual se utilizó el índice kappa. Los intervalos de confianza se obtuvieron con el programa Systat 11.
Resultados
Las características diferenciales de las unidades se presentan en la tabla 2.
De las 44 unidades de la provincia, participaron 30 que aportaron 300 espirometrías de las que se excluyeron 12 por mala legibilidad; por tanto, se examinaron 288.
El 50,4% de los pacientes eran varones y el 49,6% mujeres. La edad media era de 48 ± 21 años, con un rango de edad comprendido entre 7 y 83 años.
Validez
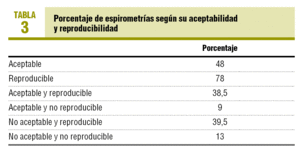
De las 288 espirometrías analizadas sólo en 32 no coincidía la opinión de los 2 médicos de AP respecto a la aceptabilidad de la prueba y en 13 sobre la reproducibilidad.
El 48% de las espirometrías (IC del 95%, 40,7-54,2%) fueron consideradas aceptables al cumplir todos los criterios de aceptabilidad de la ATS. En cuanto a la reproducibilidad, un 78% (IC del 95%, 70,8-84,2%) eran correctas. Considerando ambas características, un 38,5% (IC del 95%, 32,0-45,7%) eran aceptables y reproducibles y, por tanto, válidas (tabla 3), aunque hasta un 83% (IC del 05%, 77,2-87,5%) podrían ser eventualmente útiles.
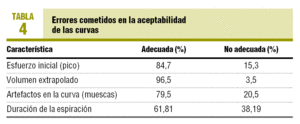
El error más habitual fue la falta de prolongación en la maniobra espiratoria. Por este motivo, un 38,19% (IC del 95%, 32,1-45,3%) de las maniobras no se consideraron aceptables. En la tabla 4 se refleja el peso del resto de criterios en la no aceptación de la prueba.
Patrones
El 58% de las espirometrías (IC del 95%, 50,3-65,6%) tenía un patrón normal, el 13% (IC del 95%, 7,8-18,1%) era obstructivo, el 18% (IC del 95%, 12,1-24,0%), restrictivo, y el 11% (IC del 95%, 6,7-16,5%) era mixto. En el 32,6% (IC del 95%, 26,4-38,2%) de los casos no se realizó prueba broncodilatadora. En los casos en los que ésta se llevó a cabo, el 23% (IC del 95%, 16,4-29,8%) resultó positiva.
Relación de la validez de la prueba con otras variables
La edad y el sexo del paciente no influyeron en la validez de las espirometrías (p = 0,0629 y p = 0,122, respectivamente);
147 espirometrías se habían realizado antes del inicio del estudio y 131 posteriormente. Se observó un aumento en la proporción de espirometrías válidas en el segundo grupo (el 45,0 frente al 31,3%; p = 0,018).
Variabilidad interobservador
Como puede apreciarse en la tabla 5, la concordancia interobservador (índice kappa) fue muy elevada para la identificación de los patrones y reproducibilidad, y elevada para la aceptabilidad y utilidad.
Discusión
Este trabajo pone de manifiesto que la validez de las espirometrías que se realizan en la provincia de Guipúzcoa es baja, aunque superior a la de otros estudios llevados a cabo en AP11,13. Sólo el 38,5% de las espirometrías realizadas reúne los criterios de aceptabilidad y reproducibilidad de la ATS. Estos resultados se deben sobre todo a una baja aceptabilidad y ésta, a su vez, a la realización de una maniobra espiratoria excesivamente corta, en consonancia con la mayoría de estudios realizados en AP13,14. Por esta razón, se observan demasiados diagnósticos de patrones restrictivos (un 13% de patrones restrictivos frente a un 18% de obstructivos), situación muy alejada de la realidad de las consultas de AP, en las que la mayoría de los pacientes con enfermedades respiratorias crónicas presentan asma o EPOC. Resultados similares a los presentados han llevado a algunos autores a oponerse a la realización de espirometrías en AP7, obviando que debido a la alta prevalencia de las enfermedades respiratorias crónicas, la realización de espirometrías en el nivel especializado lo colapsaría15. Por ello, y probablemente con mayor sensatez, la mayoría de autores y consensos tanto nacionales como internacionales abogan por la plena implantación de la espirometría en las unidades de AP4,5,9,10,16,17; de hecho, en nuestra provincia 37 de las 44 unidades disponían del instrumental necesario. En cualquier caso, todos los autores coinciden en la infrautilización de esta herramienta clínica5,11,12 y en la necesidad de implantar programas formativos que mejoren tanto la calidad de las espirometrías que se realizan en AP como la interpretación que de ellas hacen los médicos9,11,13. Hay que señalar, además, que el empleo de aparatos y software que aporten información sobre la aceptabilidad y reproducibilidad de las pruebas puede contribuir también a mejorar la calidad de las espirometrías realizadas en AP4,16,18.
Asimismo, debe destacarse que, aunque una espirometría no reúna los estrictos criterios de validez establecidos por la ATS, no implica que la prueba no sea útil. En realidad, en la mayoría de los casos los resultados son interpretables si los valores se encuentran dentro de los límites normales o, por el contrario, están claramente alejados13. Por este motivo se han considerado eventualmente útiles las pruebas en las que los valores de los parámetros fundamentales: FVC, FEV1 y FEV1/FVC se situaban dentro de los límites de la normalidad. Por ejemplo, cuando en la curva se advierte la ausencia de pico claro por inicio no adecuado, el valor del FEV1 no se ve afectado. Hay que tener en cuenta que el flujo máximo responsable del pico en la curva flujo-volumen se alcanza antes de las primeras dos décimas de segundo de iniciado el esfuerzo, por lo que la ausencia de este pico no significa necesariamente que el FEV1 sea inferior al que le corresponde. Una segunda situación, avalada por un reconocido consenso19, en la que la espirometría puede resultar útil para la medida del FEV1, es la que se produce en algunos casos de curvas que no cumplen los criterios de finalización adecuada o en aquellas en las que el tiempo de espiración no alcanza el valor recomendado, que pueden considerarse útiles para el seguimiento de las enfermedades respiratorias porque el FEV1 no se ve alterado20. Por ello, en este estudio se propone un nuevo concepto: el de utilidad eventual en las espirometrías no aceptables. En este sentido, en la serie analizada más de 8 de cada 10 espirometrías podrían ser eventualmente útiles.
Aunque existe controversia sobre si la edad del paciente influye en la calidad de las espirometrías21,22, en esta serie las espirometrías realizadas por personas ancianas reunían la misma calidad que las de las personas más jóvenes.
Aunque en el diseño inicial se pretendía evaluar espirometrías ya realizadas y que habían sido dadas por válidas para así evitar el efecto Hawthorne, esto no fue posible porque en 14 de las unidades participantes en el estudio no se archivaban las espirometrías. En estas unidades las espirometrías se realizaron conociéndose que iban a ser evaluadas por personas externas a su centro. En este último grupo, la proporción de espirometrías válidas (45%) era superior al primero (31,3%). Esto podría indicar que existe un margen de mejora significativo en la obtención de espirometrías de mayor calidad.
Como es obvio, la validez externa de este estudio es limitada, ya que, debido a la importancia de factores organizacionales e internos, sus resultados no pueden ser extrapolables a otras zonas en las que la disponibilidad de espirómetros y la formación recibida por los técnicos responsables de la ejecución de esta prueba puede ser muy diferente. De hecho, los resultados obtenidos en este estudio respecto a la calibración de los espirómetros son muy diferentes a los obtenidos en un estudio realizado en una provincia colindante a la nuestra en la que de los 50 centros encuestados, sólo 2 (4%) realizaban la calibración diaria pertinente11 frente a 13 de 30 centros (43,3%) incluidos en el presente estudio que lo hacían diariamente de manera reglada.
Por otra parte, la espirometría, como cualquier otra prueba diagnóstica, debe interpretarse dentro de un contexto clínico23. En este sentido, el parámetro de eventual utilidad que se ha propuesto alcanzaría más sentido y precisión si se conociera la historia clínica del paciente y el motivo por el que se solicitó la prueba. El hecho de que en nuestro estudio la utilidad eventual de las espirometrías analizadas haya resultado tan alta se debe en parte a que hasta un 58% de las espirometrías presentaban un patrón dentro de la normalidad y podrían servir para descartar enfermedades, aunque no reuniesen todos los criterios de validez.
Los resultados observados en la concordancia interobservador se deben a que los 2 médicos de familia implicados en el trabajo llevan muchos años de trabajo en común impartiendo cursos y talleres de espirometrías.
Se puede llegar a la conclusión de que este estudio posee una gran aplicabilidad; de hecho ya se han repartido los resultados a las gerencias de los centros implicados y a las propias unidades colaboradoras. En este último caso, además de los datos globales se les han proporcionado sus propios resultados con un pequeño comentario con sugerencias para la mejora. De hecho, la mayoría de las unidades mejorarían sustancialmente la calidad de las espirometrías sólo prolongando el tiempo de espiración. Como se ha señalado, la adecuada formación de los profesionales que realizan las espirometrías resulta trascendental para su validez. En este sentido, sería interesante abrir líneas de investigación que valoren intervenciones formativas en la mejora de la calidad de las espirometrías y en su interpretación.
Lo conocido sobre el tema
• La calidad de las espirometrías realizadas en AP es deficiente.
• La dotación de espirómetros es cada vez más alta, pero siguen siendo infrautilizados.
Qué aporta este estudio
• Conocimiento sobre actitudes en la ejecución de las espirometrías.
• Nos ha permitido conocer en qué aspectos de la maniobra se cometen los errores.
• La prolongación de la espiración el tiempo suficiente aumentaría considerablemente el número de espirometrías válidas.
• Aunque la tasa de espirometrías no válidas es alta, muchas de ellas pueden ser útiles.
Correspondencia: J.M. Martínez Eizaguirre.
Centro de Salud de Villabona.
Erniobea, s/n. 20150
Villabona. Guipúzcoa. España.
Manuscrito recibido el 23-4-2007.
Manuscrito aceptado para su publicación el 29-10-2007.