Determinar si los profesionales de atención primaria (AP) conocen el Código europeo contra el cáncer (CECC) y si ello se relaciona con que practiquen sus recomendaciones.
DiseñoObservacional descriptivo.
EmplazamientoCentros de AP españoles.
ParticipantesProfesionales de AP.
IntervencionesCuestionario autoadministrado.
Mediciones principalesFactores de riesgo y protectores del cáncer, pruebas de cribado y conocimiento del CECC.
ResultadosRespondieron 1.734 profesionales (10,5%), edad media de 48,5 años (DT: 9,2), el 71,5% mujeres. El 50,0% desconoce el CECC; los tutores (OR=1,61), adscritos al PAPPS (OR=1,51) y que llevan más tiempo trabajando en AP (OR=2,62) son los que más lo conocen. El 7,2% fuma y el 79,1% bebe alcohol. El 64,1% presenta normopeso y el 19% realiza actividad física. Evita exponerse al sol el 52,7% y usa protectores el 53,8%. El 85,2% nunca se ha realizado un cribado colorrectal, el 11% nunca una citología y el 12% una mamografía. Existe relación entre conocer el CECC y el tabaquismo (p<0,001), sobrepeso/obesidad (p=0,024), actividad física (p=0,003), ingesta de carnes (p<0,001), mamografía (p<0,001), citología (p=0,022), PSA (p=0,045), así como el fomento de sus consejos entre los pacientes.
ConclusionesEl CECC es desconocido por la mitad de los profesionales de AP. La práctica de sus recomendaciones es desigual, siendo la prevalencia de tabaquismo baja, y la protección solar una conducta poco extendida. Los que lo conocen son los que más practican sus recomendaciones.
To decide if Primary Care (PC) professionals know the European Code against Cancer (CECC) and if this relates to practice the recommendations with themselves and with their patients.
Designdescriptive, observational study.
SettingSpanish Health Centers.
ParticipantsHealth professionals.
Interventionsself-administered questionnaire.
Main measurementscancer protective and risk factors, screening for colorectal, breast, cervix and prostate cancer, level of knowledge of the ECAC.
Results1734 participants (10.5%), mean age 47.4 years (SD: 8.6), 71.5% female. 50.0% do not know the CECC; tutors (OR=1.61), assigned to the PAPPS (OR=1.51) and who have been working in AP for more time (OR=2.62) are the ones who know it most. 7.2% smoke and 79.1% drink alcohol. 64.1% presented normal weight and 19% performed physical activity. They avoid exposing themselves to the sun 52.7% and use protectors 53.8%. 85.2% have never had a colorectal screening, 11% never had a cytology, and 12% had a mammogram. There is a relationship between knowing the CECC and smoking (P<.001), overweight/obesity (P=.024), physical activity (P=.003), meat intake (P<.001), mammography (P<.001), cytology (P=.022), PSA (P=.045), as well as the promotion of their advice among patients.
ConclusionsThe CECC is unknown by half of the AP professionals. The practice of its recommendations is uneven, with the prevalence of low smoking, and sun protection a little extended behavior. Those who know him are the ones who most practice his recommendations.
El cáncer es un importante problema de salud pública. En España constituye la segunda causa de muerte, tras las enfermedades cardiovasculares1. La Unión Europea inició en 1987 el «Plan de acción europea contra el cáncer»2, estando en vigor desde el año 2014 la cuarta edición del Código europeo contra el cáncer (CECC), cuya responsabilidad recae en la International Agency Research Cancer, de la OMS3.
El CECC (tabla 1) enfatiza en las recomendaciones sobre prevención de los principales factores de riesgo de cáncer y las estrategias de detección temprana. Uno de sus mensajes más relevantes es que muchas muertes prematuras pueden ser evitadas si se adoptan estilos de vida saludables3,4.
Código europeo contra el cáncer. Doce formas de reducir el riesgo de cáncer
| 1. No fume. No consuma ningún tipo de tabaco2. Haga de su casa un hogar sin humo. Apoye las políticas antitabaco en su lugar de trabajo3. Mantenga un peso saludable4. Haga ejercicio a diario. Limite el tiempo que pasa sentado5. Coma saludablemente:Consuma gran cantidad de cereales integrales, legumbres, frutas y verdurasLimite los alimentos hipercalóricos (ricos en azúcar o grasa) y evite las bebidas azucaradasEvite la carne procesada; limite el consumo de carne roja y de alimentos con mucha sal6. Limite el consumo de alcohol, aunque lo mejor para la prevención del cáncer es evitar las bebidas alcohólicas7. Evite una exposición excesiva al sol, sobre todo en niños. Utilice protección solar. No use cabinas de rayos UVA8. En el trabajo protéjase de las sustancias cancerígenas cumpliendo las instrucciones de la normativa de protección de la salud y seguridad laboral9. Averigüe si está expuesto a la radiación procedente de altos niveles naturales de radón en su domicilio y tome medidas para reducirlos10. Para las mujeres:La lactancia materna reduce el riesgo de cáncer en la madre. Si puede, amamante a su bebéLa THS aumenta el riesgo de determinados tipos de cáncer, limítela. Limite el tratamiento con THS11. Asegúrese de que sus hijos participan en programas de vacunación frente a:La hepatitis B (los recién nacidos)El VPH (las niñas)12. Participe en programas organizados de cribado del cáncer:Colorrectal (varones y mujeres)De mama (mujeres)Cervicouterino (mujeres) |
THS: terapia hormonal substitutiva; VPH: virus del papiloma humano.
Fuente: Schüz et al.3.
Es importante que el CECC llegue a la población. El papel que desempeñan los profesionales de atención primaria (AP) en la promoción de la salud y en la prevención de la enfermedad es incuestionable5,6. Los sanitarios constituyen el colectivo con mayor capacidad para influir sobre los conocimientos, actitudes y conductas de salud de la población7.
Si bien el conocimiento sobre el CECC en sí mismo no tiene por qué ser suficiente para producir un cambio de conducta saludable, sí puede suponer un elemento facilitador en dicho proceso. Algunos estudios han encontrado una asociación entre un mayor conocimiento de los factores de riesgo del cáncer y la adopción de estilos de vida más saludables en la población8.
En España no existen investigaciones que hayan objetivado el grado de conocimiento y la adopción de las recomendaciones preventivas incluidas en el CECC por parte de los profesionales de AP, y si ello se relaciona con el conocimiento que poseen de este código, siendo esta información de gran utilidad, ya que la actitud y la repercusión que puedan tener en la transmisión de mensajes preventivos a sus pacientes puede ser diferente según el seguimiento de esos consejos por el propio profesional.
El objetivo del estudio fue determinar si los profesionales de AP conocen el CECC, qué factores se relacionan con dicho conocimiento y si los que lo conocen adoptan sus recomendaciones y a la vez las postulan más en su práctica clínica con los pacientes.
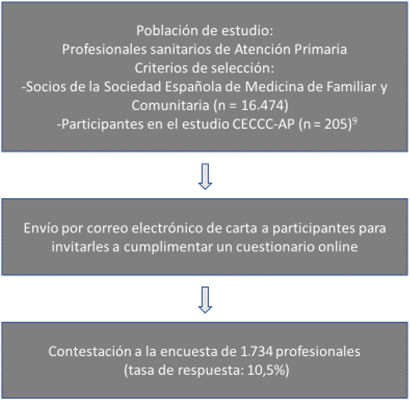
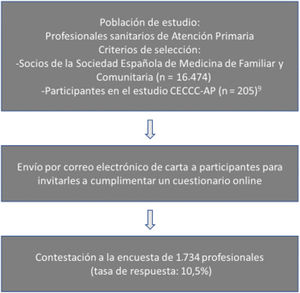
Material y métodos (esquema del estudio)Estudio observacional, transversal. La población de estudio estaba constituida por especialistas en medicina familiar y comunitaria (MFyC), médicos internos residentes (MIR) de MFyC y enfermeros de AP, que desempeñasen su labor en los centros de salud del Sistema Nacional de Salud español. Como criterio de exclusión se tuvo en cuenta que no dieran su consentimiento para participar en el estudio.
Se asumió una proporción de profesionales que conocían el CECC del 50%, un error alfa del 5% y una precisión del 4%, debiéndose reclutar a 601 personas. Considerando una tasa de no respuesta del 25% se estimó una muestra de 801 sujetos.
La muestra se alcanzó mediante 2 procedimientos: 1) envío de correo electrónico a los socios de la Sociedad Española de Medicina Familiar y Comunitaria (SemFYC; n=16474); 2) invitación a los profesionales participantes en un estudio previo relacionado con el presente, captados igualmente a través de la semFYC9.
La información se obtuvo mediante un cuestionario autocumplimentado creado por miembros de los grupos de trabajo del Programa de actividades preventivas y de promoción de la salud (PAPPS-SemFYC)10; este fue sometido a un proceso de validación lógica-aparente y de contenido por consenso11. Los sujetos participantes accedían al formulario habilitado en GoogleForms de Drive vía online. El cuestionario era anónimo e incluía variables sociodemográficas (edad, sexo, profesión, tiempo trabajado en AP y tutor de MIR), adscripción al PAPPS, así como el grado en que practicaba consigo mismo y con sus pacientes las recomendaciones del CECC3 (tabla 1): tabaquismo, peso, actividad física, ingesta de verduras u hortalizas y frutas, carnes, alcohol, exposición y uso de protectores solares, así como de las pruebas de cribado del cáncer colorrectal, mamografía y citología vaginal. También se indagó sobre la determinación del PSA en hombres, aunque no es una de las pruebas recomendadas en el CECC. Finalmente, se interrogaba sobre si conocían el CECC.
A través de la secretaría de la semFYC se remitió por correo electrónico un mensaje dirigido a todos los sujetos de estudio, donde se explicaba el objetivo de la investigación, se solicitaba su consentimiento informado y se instaba a cumplimentar el cuestionario. El trabajo de campo se realizó entre marzo y octubre de 2015. El proyecto fue aprobado por el Comité de Ética del Hospital Reina Sofía de Córdoba.
Se realizó un análisis descriptivo de las variables, y el cálculo de los intervalos de confianza del 95% (IC 95%) para los principales estimadores. Se hizo un análisis bivariado (Chi-cuadrado y la U de Mann-Whitney) para comprobar la relación entre las variables sociodemográficas y el conocimiento del CECC, así como entre el conocimiento de este y la asunción por los profesionales de las recomendaciones postuladas, o el grado en el que estos llevaban a cabo dichos consejos con los pacientes (contrastes bilaterales, p≤0,05). Finalmente se llevó a cabo un análisis de regresión logística múltiple, donde la variable dependiente fue el conocimiento del CECC, y como variables independientes se tuvieron en cuenta la edad, sexo, profesión, tiempo trabajado en AP, ser tutor de MIR y estar adscrito al PAPPS. La profesión y el tiempo trabajado fueron tratadas como variables dummy. La bondad de ajuste del modelo se comprobó con el test de Hosmer-Lemeshow. Se usaron los programas SPSS 17.0 y EPIDAT 3.1.
ResultadosCumplimentaron la encuesta 1.734 profesionales (respuesta=10,5%) que presentaban una media de edad de 48,5±9,2 —DT— años (límites: 25-67 años; IC 95%: 48,1-48,9), siendo el 71,5% mujeres. El 82,2% eran de MFyC, el 12,2% enfermeras y el 5,6% MIR. El 39,9% de los médicos eran tutores. El 3,4% llevaba menos de un año trabajando en AP y el 33,2% entre 16 y 25 años.
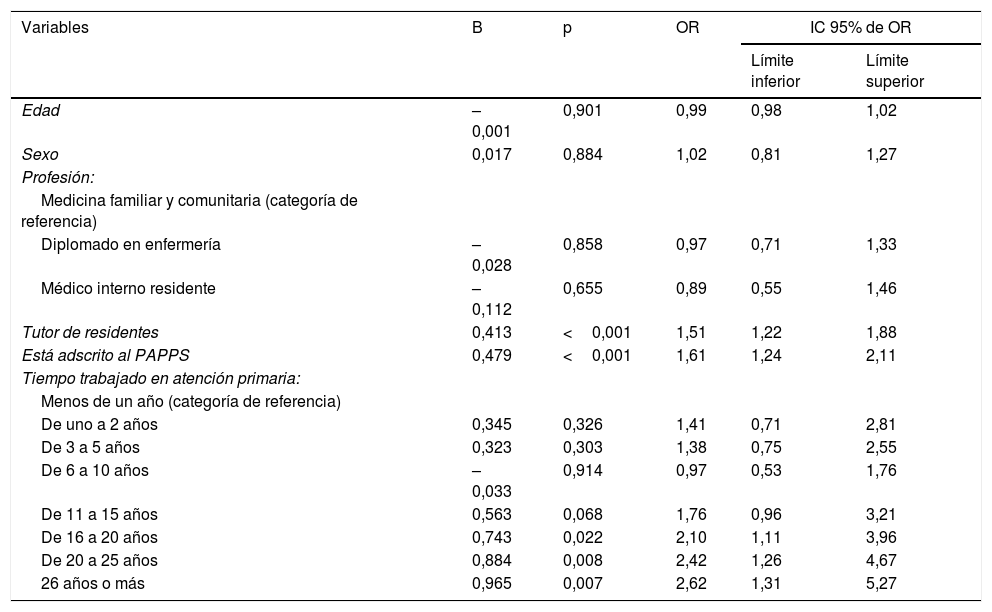
El 50,0% dijo conocer el CECC (IC 95%: 47,6-52,4%). Se halló una relación directamente proporcional entre el conocimiento del CECC y la edad (p<0,001), o el tipo de profesional, siendo más conocido por los MFyC (51,4%), seguido con el 46,2% de las enfermeras y el 37,8% de los MIR (p=0,017). En la tabla 2 se presentan los resultados del análisis multivariado, donde se puede observar cómo llevar más tiempo trabajando (OR=2,62, 26 años o más), ser tutor (OR=1,51) o estar adscrito al PAPPS (OR=1,61) se asocian con conocer el CECC.
Variables asociadas al conocimiento del Código europeo contra el cáncer mediante análisis multivariante (n=1.734)
| Variables | B | p | OR | IC 95% de OR | |
|---|---|---|---|---|---|
| Límite inferior | Límite superior | ||||
| Edad | –0,001 | 0,901 | 0,99 | 0,98 | 1,02 |
| Sexo | 0,017 | 0,884 | 1,02 | 0,81 | 1,27 |
| Profesión: | |||||
| Medicina familiar y comunitaria (categoría de referencia) | |||||
| Diplomado en enfermería | –0,028 | 0,858 | 0,97 | 0,71 | 1,33 |
| Médico interno residente | –0,112 | 0,655 | 0,89 | 0,55 | 1,46 |
| Tutor de residentes | 0,413 | <0,001 | 1,51 | 1,22 | 1,88 |
| Está adscrito al PAPPS | 0,479 | <0,001 | 1,61 | 1,24 | 2,11 |
| Tiempo trabajado en atención primaria: | |||||
| Menos de un año (categoría de referencia) | |||||
| De uno a 2 años | 0,345 | 0,326 | 1,41 | 0,71 | 2,81 |
| De 3 a 5 años | 0,323 | 0,303 | 1,38 | 0,75 | 2,55 |
| De 6 a 10 años | –0,033 | 0,914 | 0,97 | 0,53 | 1,76 |
| De 11 a 15 años | 0,563 | 0,068 | 1,76 | 0,96 | 3,21 |
| De 16 a 20 años | 0,743 | 0,022 | 2,10 | 1,11 | 3,96 |
| De 20 a 25 años | 0,884 | 0,008 | 2,42 | 1,26 | 4,67 |
| 26 años o más | 0,965 | 0,007 | 2,62 | 1,31 | 5,27 |
IC 95%: intervalo de confianza al 95%; OR: odds ratio; variable dependiente: conoce el CECC (sí/no).
Test de Hosmer-Lemeshow=6,121; p=0,634.
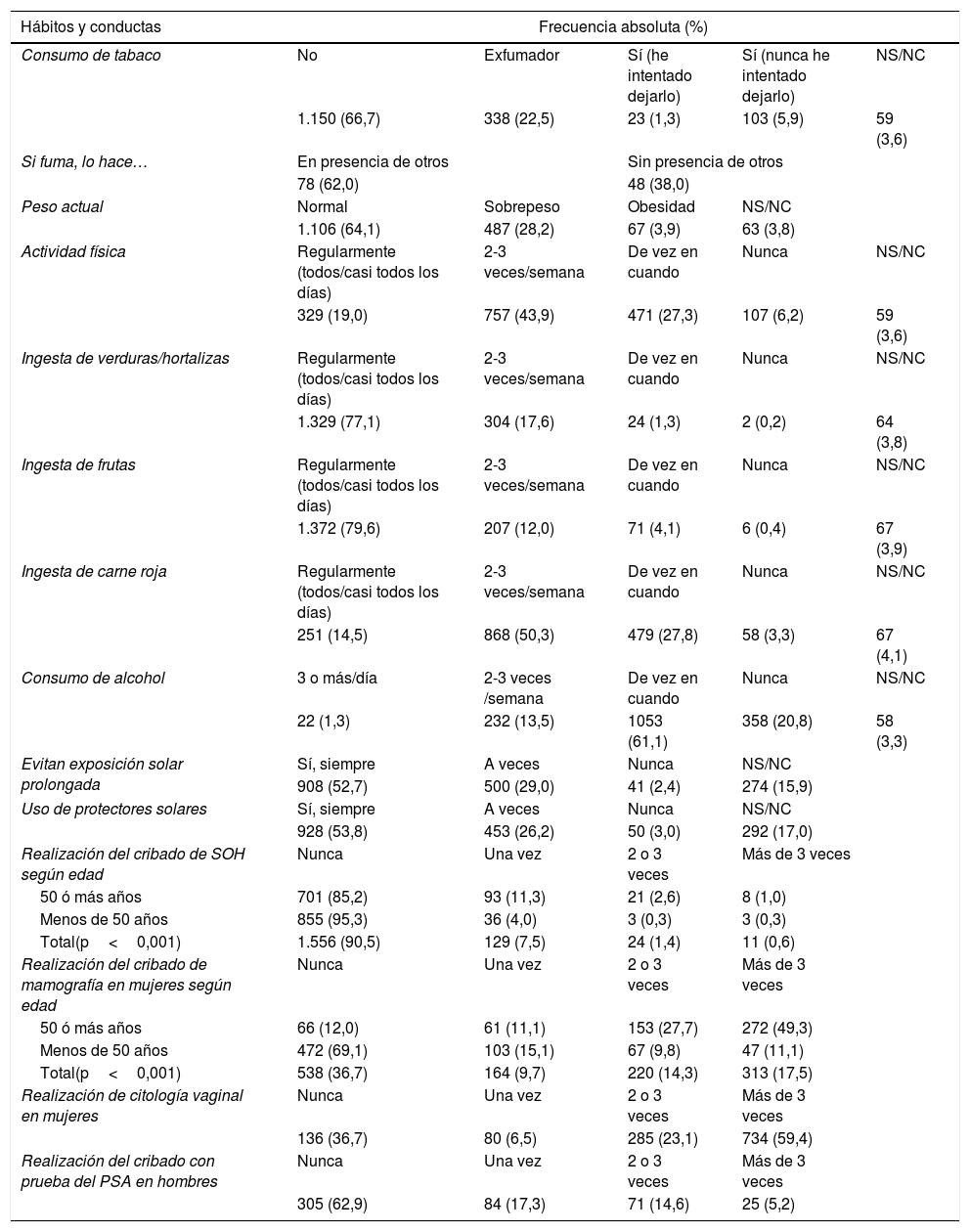
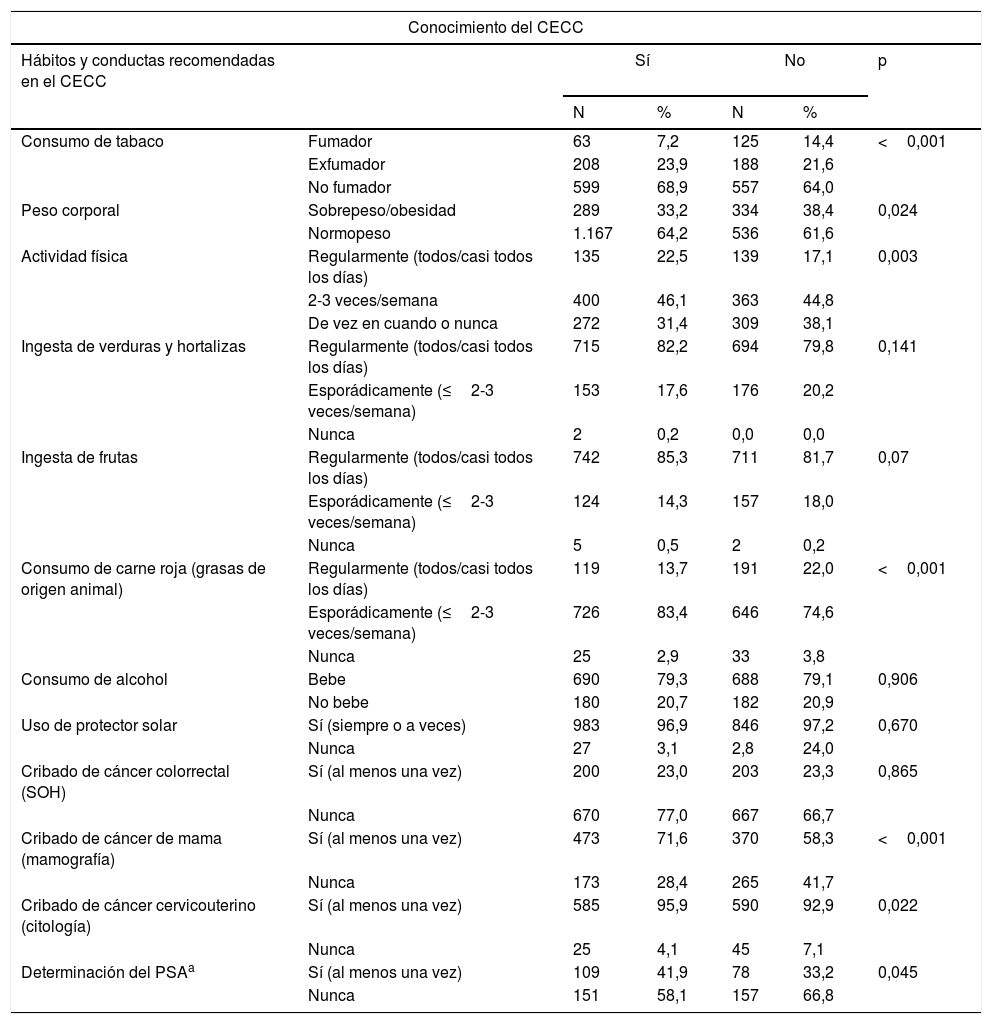
En la tabla 3 se muestran las respuestas a las conductas recomendadas en el CECC y en la tabla 4 se muestra la relación entre el conocimiento del CECC y las conductas de los profesionales. Se halló relación entre el conocimiento de este y una mayor adhesión a sus recomendaciones en cuanto a tabaquismo (p<0,001), control del peso (p=0,024), actividad física (p=0,003), consumo de carne (p<0,001), realización de mamografías (p<0,001) o citologías (p=0,002) y determinación del PSA (p=0,045). Existe una relación entre estar adscrito al PAPPS y conocer el CECC (p<0,001).
Hábitos y conductas de los encuestados en relación con los consejos del Código europeo contra el cáncer (n=1.734)
| Hábitos y conductas | Frecuencia absoluta (%) | ||||
|---|---|---|---|---|---|
| Consumo de tabaco | No | Exfumador | Sí (he intentado dejarlo) | Sí (nunca he intentado dejarlo) | NS/NC |
| 1.150 (66,7) | 338 (22,5) | 23 (1,3) | 103 (5,9) | 59 (3,6) | |
| Si fuma, lo hace… | En presencia de otros | Sin presencia de otros | |||
| 78 (62,0) | 48 (38,0) | ||||
| Peso actual | Normal | Sobrepeso | Obesidad | NS/NC | |
| 1.106 (64,1) | 487 (28,2) | 67 (3,9) | 63 (3,8) | ||
| Actividad física | Regularmente (todos/casi todos los días) | 2-3 veces/semana | De vez en cuando | Nunca | NS/NC |
| 329 (19,0) | 757 (43,9) | 471 (27,3) | 107 (6,2) | 59 (3,6) | |
| Ingesta de verduras/hortalizas | Regularmente (todos/casi todos los días) | 2-3 veces/semana | De vez en cuando | Nunca | NS/NC |
| 1.329 (77,1) | 304 (17,6) | 24 (1,3) | 2 (0,2) | 64 (3,8) | |
| Ingesta de frutas | Regularmente (todos/casi todos los días) | 2-3 veces/semana | De vez en cuando | Nunca | NS/NC |
| 1.372 (79,6) | 207 (12,0) | 71 (4,1) | 6 (0,4) | 67 (3,9) | |
| Ingesta de carne roja | Regularmente (todos/casi todos los días) | 2-3 veces/semana | De vez en cuando | Nunca | NS/NC |
| 251 (14,5) | 868 (50,3) | 479 (27,8) | 58 (3,3) | 67 (4,1) | |
| Consumo de alcohol | 3 o más/día | 2-3 veces /semana | De vez en cuando | Nunca | NS/NC |
| 22 (1,3) | 232 (13,5) | 1053 (61,1) | 358 (20,8) | 58 (3,3) | |
| Evitan exposición solar prolongada | Sí, siempre | A veces | Nunca | NS/NC | |
| 908 (52,7) | 500 (29,0) | 41 (2,4) | 274 (15,9) | ||
| Uso de protectores solares | Sí, siempre | A veces | Nunca | NS/NC | |
| 928 (53,8) | 453 (26,2) | 50 (3,0) | 292 (17,0) | ||
| Realización del cribado de SOH según edad | Nunca | Una vez | 2 o 3 veces | Más de 3 veces | |
| 50 ó más años | 701 (85,2) | 93 (11,3) | 21 (2,6) | 8 (1,0) | |
| Menos de 50 años | 855 (95,3) | 36 (4,0) | 3 (0,3) | 3 (0,3) | |
| Total(p<0,001) | 1.556 (90,5) | 129 (7,5) | 24 (1,4) | 11 (0,6) | |
| Realización del cribado de mamografía en mujeres según edad | Nunca | Una vez | 2 o 3 veces | Más de 3 veces | |
| 50 ó más años | 66 (12,0) | 61 (11,1) | 153 (27,7) | 272 (49,3) | |
| Menos de 50 años | 472 (69,1) | 103 (15,1) | 67 (9,8) | 47 (11,1) | |
| Total(p<0,001) | 538 (36,7) | 164 (9,7) | 220 (14,3) | 313 (17,5) | |
| Realización de citología vaginal en mujeres | Nunca | Una vez | 2 o 3 veces | Más de 3 veces | |
| 136 (36,7) | 80 (6,5) | 285 (23,1) | 734 (59,4) | ||
| Realización del cribado con prueba del PSA en hombres | Nunca | Una vez | 2 o 3 veces | Más de 3 veces | |
| 305 (62,9) | 84 (17,3) | 71 (14,6) | 25 (5,2) | ||
NS/NC: no sabe/no contesta; SOH: sangre oculta en heces.
Conocimiento del código europeo contra el cáncer (CECC) y conductas y actitudes de los encuestados sobre sus recomendaciones preventivas (n=1.734)
| Conocimiento del CECC | ||||||
|---|---|---|---|---|---|---|
| Hábitos y conductas recomendadas en el CECC | Sí | No | p | |||
| N | % | N | % | |||
| Consumo de tabaco | Fumador | 63 | 7,2 | 125 | 14,4 | <0,001 |
| Exfumador | 208 | 23,9 | 188 | 21,6 | ||
| No fumador | 599 | 68,9 | 557 | 64,0 | ||
| Peso corporal | Sobrepeso/obesidad | 289 | 33,2 | 334 | 38,4 | 0,024 |
| Normopeso | 1.167 | 64,2 | 536 | 61,6 | ||
| Actividad física | Regularmente (todos/casi todos los días) | 135 | 22,5 | 139 | 17,1 | 0,003 |
| 2-3 veces/semana | 400 | 46,1 | 363 | 44,8 | ||
| De vez en cuando o nunca | 272 | 31,4 | 309 | 38,1 | ||
| Ingesta de verduras y hortalizas | Regularmente (todos/casi todos los días) | 715 | 82,2 | 694 | 79,8 | 0,141 |
| Esporádicamente (≤2-3 veces/semana) | 153 | 17,6 | 176 | 20,2 | ||
| Nunca | 2 | 0,2 | 0,0 | 0,0 | ||
| Ingesta de frutas | Regularmente (todos/casi todos los días) | 742 | 85,3 | 711 | 81,7 | 0,07 |
| Esporádicamente (≤2-3 veces/semana) | 124 | 14,3 | 157 | 18,0 | ||
| Nunca | 5 | 0,5 | 2 | 0,2 | ||
| Consumo de carne roja (grasas de origen animal) | Regularmente (todos/casi todos los días) | 119 | 13,7 | 191 | 22,0 | <0,001 |
| Esporádicamente (≤2-3 veces/semana) | 726 | 83,4 | 646 | 74,6 | ||
| Nunca | 25 | 2,9 | 33 | 3,8 | ||
| Consumo de alcohol | Bebe | 690 | 79,3 | 688 | 79,1 | 0,906 |
| No bebe | 180 | 20,7 | 182 | 20,9 | ||
| Uso de protector solar | Sí (siempre o a veces) | 983 | 96,9 | 846 | 97,2 | 0,670 |
| Nunca | 27 | 3,1 | 2,8 | 24,0 | ||
| Cribado de cáncer colorrectal (SOH) | Sí (al menos una vez) | 200 | 23,0 | 203 | 23,3 | 0,865 |
| Nunca | 670 | 77,0 | 667 | 66,7 | ||
| Cribado de cáncer de mama (mamografía) | Sí (al menos una vez) | 473 | 71,6 | 370 | 58,3 | <0,001 |
| Nunca | 173 | 28,4 | 265 | 41,7 | ||
| Cribado de cáncer cervicouterino (citología) | Sí (al menos una vez) | 585 | 95,9 | 590 | 92,9 | 0,022 |
| Nunca | 25 | 4,1 | 45 | 7,1 | ||
| Determinación del PSAa | Sí (al menos una vez) | 109 | 41,9 | 78 | 33,2 | 0,045 |
| Nunca | 151 | 58,1 | 157 | 66,8 | ||
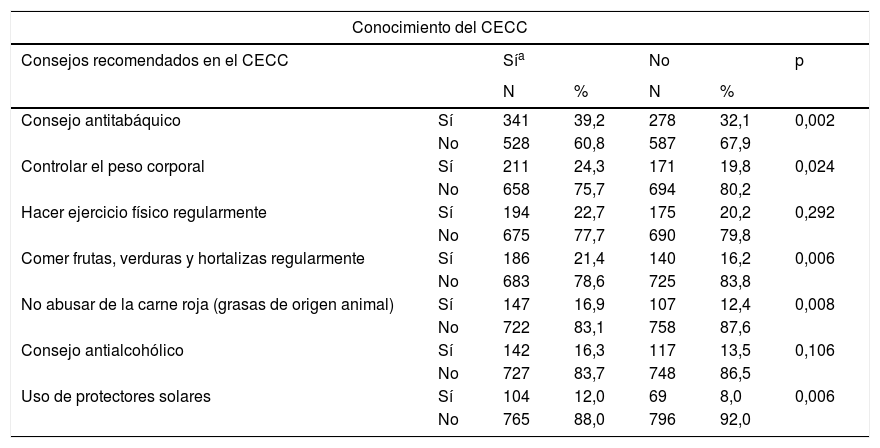
En la tabla 5 se puede observar la relación entre conocer el CECC y llevar a cabo sus recomendaciones en los pacientes atendidos por los profesionales de AP. Se hallaron diferencias estadísticamente significativas en todos los consejos (salvo en el ejercicio físico o el antialcohólico), como el consejo antitabáquico (p=0,002), o el uso de protectores solares (p=0,006).
Conocimiento del Código europeo contra el cáncer (CECC) y grado en que los profesionales de AP realizan sus recomendaciones preventivas entre los pacientes (n=1.734)
| Conocimiento del CECC | ||||||
|---|---|---|---|---|---|---|
| Consejos recomendados en el CECC | Sía | No | p | |||
| N | % | N | % | |||
| Consejo antitabáquico | Sí | 341 | 39,2 | 278 | 32,1 | 0,002 |
| No | 528 | 60,8 | 587 | 67,9 | ||
| Controlar el peso corporal | Sí | 211 | 24,3 | 171 | 19,8 | 0,024 |
| No | 658 | 75,7 | 694 | 80,2 | ||
| Hacer ejercicio físico regularmente | Sí | 194 | 22,7 | 175 | 20,2 | 0,292 |
| No | 675 | 77,7 | 690 | 79,8 | ||
| Comer frutas, verduras y hortalizas regularmente | Sí | 186 | 21,4 | 140 | 16,2 | 0,006 |
| No | 683 | 78,6 | 725 | 83,8 | ||
| No abusar de la carne roja (grasas de origen animal) | Sí | 147 | 16,9 | 107 | 12,4 | 0,008 |
| No | 722 | 83,1 | 758 | 87,6 | ||
| Consejo antialcohólico | Sí | 142 | 16,3 | 117 | 13,5 | 0,106 |
| No | 727 | 83,7 | 748 | 86,5 | ||
| Uso de protectores solares | Sí | 104 | 12,0 | 69 | 8,0 | 0,006 |
| No | 765 | 88,0 | 796 | 92,0 | ||
Es evidente la importancia de que el CECC no se limite a ser conocido por los profesionales sanitarios, sino que debe difundirse para llegar también a la población general4. El estudio pone de manifiesto el elevado número de profesionales de AP (5 de cada 10) que desconocen el CECC, y que ello guarda relación con una menor asunción de las recomendaciones preventivas que este postula. También se demuestra que el hecho de conocer el CECC se correlaciona con efectuar con mayor asiduidad en los pacientes que los profesionales de AP atienden los consejos preventivos que este contempla.
Desde la redacción del CECC en 1987 este es el primer estudio centrado en conocer qué conductas del CECC siguen los profesionales sanitarios de AP en su esfera personal, así como si existe una relación entre conocer el CECC y seguir sus consejos. No hemos hallado trabajos realizados en profesionales con los que comparar estos resultados, únicamente 2 estudios llevados a cabo en población general9,12 en los que se pudo constatar que la gran mayoría de los sujetos nunca habían oído hablar del CECC. Por otro lado se observa que el conocimiento del CECC es inferior entre los profesionales más jóvenes y los que llevan menos tiempo trabajando. Este hallazgo nos hizo plantearnos otro estudio para analizar el conocimiento del CECC entre los MIR de MFyC y los estudiantes de medicina y enfermería, y que hizo constar que el desconocimiento entre este colectivo resulta muy elevado (75%)13, lo que demuestra que el conocimiento del CECC no parece formar parte de los programas de formación, tanto de grado como de posgrado. Estos datos ponen de manifiesto la necesidad de mejorar las estrategias de concienciación y difusión del CECC, procurando llegar al mayor porcentaje de población posible a través del personal de AP, dado que constituyen uno de los pilares fundamentales de la educación sanitaria5–7.
Al analizar una a una cada conducta de salud, con respecto al tabaco, solo el 7,2% de los profesionales fumaba, frente al 23,0% de la población española, según la Encuesta europea de salud del año 201414. Mientras que en 1993 un 32,1% de los españoles consumía tabaco a diario, en 2011 ya eran el 27,9% de los hombres y el 20,2% de las mujeres, y según la última Encuesta nacional de salud española (ENSE, 2017)15 el 22,1% de la población era fumadora. El tabaquismo entre los sanitarios españoles se ha reducido drásticamente en las últimas décadas. Así, en un trabajo entre los médicos de un hospital16 se constató una disminución de la prevalencia de un 52,7%, al pasar del 59,9% en 1986 al 6,5% en 2016, cifra bastante similar a la hallada en el presente estudio. Aunque este fenómeno coincide en el tiempo con la primera edición de la emisión del CECC (1987), la puesta en vigor de medidas legislativas posiblemente haya tenido más que ver con este cambio tan positivo17.
Contrariamente a lo que ocurre con el tabaco, el porcentaje de bebedores (75,9%) prácticamente es equiparable al de la población general (74,7%)14, aunque diferencias en cuanto al concepto de bebedor limitan la comparabilidad entre ambos estudios. Según datos recientes15 un tercio de la población de 15 y más años bebe. Esto podría no ser tan alarmante, a la vista de los estudios que reflejan los efectos beneficiosos cardioprotectores de un consumo leve-moderado de alcohol18–21. Aunque se siguen publicando estudios que aportan evidencias sobre los efectos saludables del consumo moderado de alcohol, si se considera su potencial cancerígeno el balance resulta claramente desfavorable, ya que está demostrado que la relación es lineal y no existe un umbral de riesgo22.
Respecto a la prevalencia de sobrepeso u obesidad, un 32,1% de los encuestados dice presentarla, frente al 54,5-60,6% de la población española9,15. A pesar de que la obesidad continúa aumentando en España, el colectivo sanitario parece estar bastante más concienciado frente a este problema de salud. En lo referente a la alimentación casi 8 de cada 10 profesionales consume habitualmente frutas y verduras, frente a un 56,8% de la población general, según el estudio CECC-AP9, mientras que, según la ENSE15, el 69% de las mujeres y el 58% de los hombres consume a diario fruta fresca y el 46% de las mujeres y el 35% de los hombres verduras, ensaladas u hortalizas. Finalmente, se aprecia una mayor frecuencia de práctica de actividad entre los profesionales que en la población general (62,9% frente a un 52,4%, respectivamente). Se pone de manifiesto, por tanto, unas conductas más sanas de los profesionales de AP, en comparación con la población española15.
Entre los resultados más llamativos de este estudio destaca la escasa sensibilización de los profesionales respecto a la prevención contra los rayos solares, pues solo la mitad de estos evita su exposición, y algo más de la mitad utiliza protectores. Estos datos son incluso peores que los observados en población general, entre los que hasta un 79,2% dice usarlos9. Existen estudios que han demostrado que el consejo desde AP dirigido a la población repercute en el aumento del uso de protectores solares, así como la disminución del tiempo de exposición al sol23.
En cuanto al cribado la mayoría de los sanitarios nunca se ha realizado el cribado colorrectal, lo que podría atribuirse a una escasa sensibilización respecto a esta prueba. Entre la población general española tampoco parece que esta prueba se haya generalizado, ya que solo algo más de 2 de cada 10 personas se la ha hecho9. Esto se produce a pesar de la evidencia existente de que su detección precoz reduce la mortalidad por esta causa24–26 y de que se están llevando a cabo numerosos programas piloto en nuestro país27,28. Bien es cierto que, aunque el cribado mediante la prueba de SOH está incluido en la cartera de servicios de nuestro Sistema Nacional de Salud desde 2013, hasta el momento solo cubre al 19% de la población de riesgo29.
En cuanto al cribado mediante PSA llama la atención que casi la mitad de los varones se hayan hecho la prueba, pues tanto el PAPPS30 como la USPSTF31 no la recomiendan en personas asintomáticas, entre otros motivos por el sobrediagnóstico que se produce, los efectos adversos y las complicaciones relacionadas con el tratamiento. No obstante, la USPSTF acaba de modificar su postura en contra del cribado y propone unas recomendaciones informadas e individualizadas32.
En cambio, más de una tercera parte de las profesionales nunca se ha realizado una mamografía. Este dato se asemeja al observado en la población general9, y si bien parece que el porcentaje que se realiza esta prueba ha tendido a aumentar desde el año 2006 por indicación de su médico33, la aceptabilidad es aún baja. Una posible explicación es la existencia de evidencias que ponen en duda el coste-efectividad de la prueba, al tener en cuenta los potenciales daños físicos-psicológicos de la misma34. Por su parte, la USPTF31 y el PAPPS30 hacen una recomendación en grado débil del cribado cada 2 años para mujeres entre 50-69 años, no recomendándola a las que tienen entre 40-49. Además, revisiones recientes35 no muestran reducción de la mortalidad por cáncer de mama en mujeres sometidas a mamografía. Todo esto, junto con la mejoría de la supervivencia con los tratamientos actuales36, podría estar influyendo en la poca adherencia hacia este examen.
Finalmente, la prueba de cribado más demandada entre las mujeres es la citología (solo un 11% de las sanitarias no se la ha realizado nunca), resultando mayor al porcentaje observado en población general (2%)37. En este caso existe una fuerte recomendación a favor de la realización del screening a mujeres mayores de 25 años30 (21 según la USPTF38). Sin embargo, existen corrientes que ponen en duda la eficacia de la realización de la detección precoz mediante citología39, desestimando el valor de esta prueba por su baja sensibilidad40, frente a otras como la del VPH-AR41.
Entre las limitaciones del estudio cabe destacar un sesgo de selección, dado que se invitó a participar a profesionales socios de la semFYC, que es la sociedad de médicos de familia españoles con mayor número de afiliados, pero no representa a la totalidad. Aunque la tasa de respuesta fue baja (10,5%), el tamaño muestral superó ampliamente el predeterminado. Las tasas de respuesta logradas en estudios basados en encuestas online no suelen superar el 11% de participación42. El sesgo de selección es difícil de evitar y cabe pensar que los que responden son aquellos que se encuentran más motivados por el tema, por lo que quizás los resultados obtenidos serían los mejores a esperar.
Para analizar la representatividad de la muestra con respecto a la población de estudio se compararon estos datos con los publicados por la Organización Médica Colegial en 201643. Así, la proporción de mujeres médicos de familia en España era del 54,2%, y en este estudio el 62,9%, por lo que podemos hablar de una sobrerrepresentación femenina. Respecto a la edad se aprecia una proporción de jóvenes mayor en comparación con los datos de la Organización Médica Colegial. Esto pudiera haber condicionado el porcentaje de realización de pruebas de cribado, resultando más bajo del real.
En conclusión, se pone de manifiesto el elevado número de profesionales sanitarios de AP que desconocen el CECC. Sin embargo, muchos tienen en cuenta sus recomendaciones, sobre todo en cuanto a los estilos de vida saludables. Se echa en falta una mayor concienciación respecto al riesgo a la exposición solar. Existe poca predisposición hacia la realización de las pruebas de cribado de cáncer, a excepción de la citología. Aquellos sanitarios que conocen el CECC incorporan con más facilidad las recomendaciones, tanto en su vida diaria como en su práctica clínica con los pacientes.
Sería necesario reforzar las estrategias para mejorar el conocimiento del CECC por parte de los profesionales sanitarios de AP, implementado más programas informativos y educativos. También sería de gran interés, de cara a ulteriores estudios, tratar de comprobar si los profesionales que presentan hábitos más saludables y menos factores de riesgo de cáncer logran modificar positivamente estos mismos en sus pacientes mediante los consejos preventivos del CECC.
- •
Adoptando estilos de vida saludables se pueden mejorar muchos aspectos de la salud y prevenir muertes debidas al cáncer.
- •
Los profesionales de AP tienen un papel importante en la promoción de estilos de vida saludables y en la prevención del cáncer.
- •
El Código europeo contra el cáncer (CECC) es un documento que puede contribuir a reducir los factores de riesgo del cáncer si es difundido.
- •
No existen estudios sobre el grado de conocimiento y de seguimiento del CECC entre los profesionales sanitarios de atención primaria (AP).
- •
La mitad de los profesionales sanitarios de AP desconocen el CECC.
- •
Si bien gran parte de los profesionales siguen la mayoría de las recomendaciones del CECC, existe una escasa concienciación con respecto a tomar medidas para evitar la exposición solar.
- •
Entre los profesionales de AP hay una baja predisposición a la realización de pruebas de cribado de cáncer, a excepción de la citología vaginal.
- •
Los sanitarios que conocen el CECC incorporan en mayor medida las recomendaciones preventivas de este y las aplican más habitualmente entre sus pacientes.
Los autores declaran no tener ningún conflicto de intereses.
A todos los profesionales que contribuyeron rellenando el cuestionario, sin cuya participación no hubiese sido posible este estudio. A los responsables de la Junta directiva de SemFYC, por haber apoyado este proyecto y a su personal administrativo, por haber participado en la difusión y captación de los socios. A los miembros del organismo de coordinación del PAPPS, por avalar este proyecto.