La hipertensión arterial es uno de los principales factores de riesgo para el desarrollo de complicaciones cardiovasculares en pacientes diabéticos. Un porcentaje importante de estos pacientes padecen hipertensión, y casi la mitad no presenta un buen control. Además, la mayoría muestra un patrón non-dipper (con un descenso de presión arterial nocturna inferior al 10% respecto a la diurna), lo que empeora su pronóstico, ya que parece existir una asociación con la aparición de eventos cardiovasculares1.
El creciente conocimiento sobre los efectos de los ritmos circadianos está abriendo nuevas perspectivas preventivas y terapéuticas. La administración de al menos un medicamento antihipertensivo en horario nocturno puede provocar una disminución de la presión arterial durante el sueño, y disminuir la frecuencia del patrón non-dipper en pacientes diabéticos2. Además esa reducción de la presión arterial nocturna parece asociarse a una disminución en la morbimortalidad cardiovascular3.
La recomendación de incluir al menos un fármaco antihipertensivo por la noche está incluida en algunas guías clínicas desde 20164. No obstante, no hemos encontrado ningún estudio que cuantifique el grado de aplicación de esta recomendación. Por este motivo se llevó a cabo un estudio para estimar la proporción de pacientes diabéticos tipo 2 con tratamiento antihipertensivo que toman al menos uno de esos fármacos en horario nocturno en nuestra Zona Básica de Salud.
Se realizó un estudio transversal en 245 pacientes diabéticos hipertensos mayores de 18 años, seleccionados por muestreo aleatorizado simple. Los datos para conocer la existencia de la toma nocturna se obtuvieron a partir de la historia clínica y de una entrevista telefónica al paciente y/o al responsable de la administración del tratamiento.
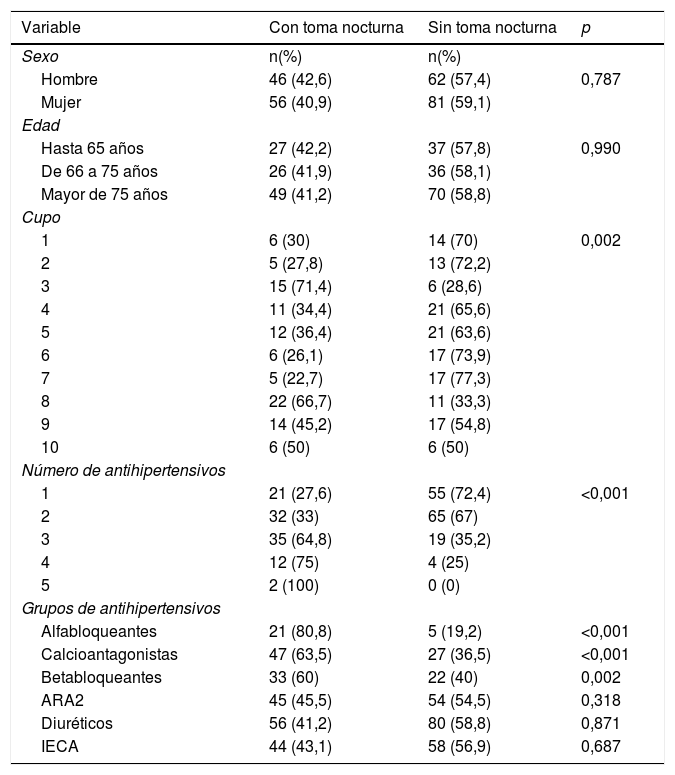
Hemos encontrado que menos de la mitad (41,6%) de los pacientes diabéticos realizaban toma nocturna. Al comparar las diferencias entre los diferentes cupos médicos, se observó que existían diferencias importantes (tabla 1, entre el 22,7% y el 71,4%, p=0,002) lo que sugiere un seguimiento desigual de la recomendación entre los diferentes médicos de familia. Aunque no hemos encontrado estudios similares, otros autores sí han evaluado el seguimiento de las recomendaciones sobre nuevos tratamientos antihipertensivos, donde se ha observado un grado de cumplimiento de entre el 7% y el 29%5.
Distribución de pacientes con toma nocturna
| Variable | Con toma nocturna | Sin toma nocturna | p |
|---|---|---|---|
| Sexo | n(%) | n(%) | |
| Hombre | 46 (42,6) | 62 (57,4) | 0,787 |
| Mujer | 56 (40,9) | 81 (59,1) | |
| Edad | |||
| Hasta 65 años | 27 (42,2) | 37 (57,8) | 0,990 |
| De 66 a 75 años | 26 (41,9) | 36 (58,1) | |
| Mayor de 75 años | 49 (41,2) | 70 (58,8) | |
| Cupo | |||
| 1 | 6 (30) | 14 (70) | 0,002 |
| 2 | 5 (27,8) | 13 (72,2) | |
| 3 | 15 (71,4) | 6 (28,6) | |
| 4 | 11 (34,4) | 21 (65,6) | |
| 5 | 12 (36,4) | 21 (63,6) | |
| 6 | 6 (26,1) | 17 (73,9) | |
| 7 | 5 (22,7) | 17 (77,3) | |
| 8 | 22 (66,7) | 11 (33,3) | |
| 9 | 14 (45,2) | 17 (54,8) | |
| 10 | 6 (50) | 6 (50) | |
| Número de antihipertensivos | |||
| 1 | 21 (27,6) | 55 (72,4) | <0,001 |
| 2 | 32 (33) | 65 (67) | |
| 3 | 35 (64,8) | 19 (35,2) | |
| 4 | 12 (75) | 4 (25) | |
| 5 | 2 (100) | 0 (0) | |
| Grupos de antihipertensivos | |||
| Alfabloqueantes | 21 (80,8) | 5 (19,2) | <0,001 |
| Calcioantagonistas | 47 (63,5) | 27 (36,5) | <0,001 |
| Betabloqueantes | 33 (60) | 22 (40) | 0,002 |
| ARA2 | 45 (45,5) | 54 (54,5) | 0,318 |
| Diuréticos | 56 (41,2) | 80 (58,8) | 0,871 |
| IECA | 44 (43,1) | 58 (56,9) | 0,687 |
El número de antihipertensivos indica el número de grupos diferentes de antihipertensivos que tiene el paciente en su tratamiento.
ARA2: antagonistas de los receptores de angiotensina II; IECA: inhibidores de la enzima convertidora de la angiotensina; n: valor absoluto de pacientes en cada grupo; (%): porcentaje correspondiente.
En nuestro estudio la toma nocturna se incrementaba con el número de antihipertensivos que el paciente tenía prescritos (especialmente a partir de 3 fármacos, p<0,001). Esto puede ser explicado por la necesidad de redistribuir estos medicamentos a lo largo del día. Por ello, una posible interpretación de nuestros resultados sería que la intención cronoterapéutica de la toma nocturna representa solo una parte del 41,6% observado, con cifras más cercanas a las observadas por Etxebarría et al.
Tras la realización de este estudio, durante la fase de publicación de nuestros resultados, ha ocurrido un hecho relevante a tener en cuenta. El estudio Hygia, el mayor y más actual ensayo clínico sobre la eficacia de la toma nocturna en la prevención de enfermedades cardiovasculares, ha sido puesto bajo investigación, debido a las numerosas críticas recibidas6.
Pese a que la recomendación de la red GDPS es anterior a la publicación del estudio Hygia y a que está fundamentada en otros estudios, los resultados de esta investigación podrían influir incluso en la permanencia de la recomendación en la guía. La recomendación de la toma nocturna en la prevención de eventos y mortalidad cardiovascular tal vez deba demorarse hasta posteriores aclaraciones. Dado que se trata de una medida sencilla y a priori eficiente, sus implicaciones clínicas son importantes. Por ello debemos estar muy atentos a las conclusiones de esta investigación y a la decisión posterior que la red GDPS haga sobre esta recomendación.
FinanciaciónAyuda para la Financiación de Proyectos de Investigación 2019. Gerencia Regional de Salud (Castilla y León). España. (GRS/1962/B/19).
A nuestros pacientes.