Introducción
La prevalencia de trastornos mentales en las personas mayores que residen en la comunidad se estima entre el 25-30% (la demencia aparece en el 5-10%1, la depresión en el 10-15%2, los síntomas psicóticos, delirantes y alucinatorios en el 5-10%3, etc.).
La depresión geriátrica es infradiagnosticada en atención primaria. Algunos estudios sugieren que más del 50% de los pacientes ancianos deprimidos pueden pasar desapercibidos en las consultas4. Otro tanto ocurre con el diagnóstico de la demencia5.
Por otra parte, la demencia y las enfermedades psiquiátricas suponen la principal causa de discapacidad en los mayores de 60 años6. Además, la morbimortalidad asociada con las demencias, la dependencia funcional y, especialmente, los síntomas psicológicos y comportamentales asociados (SCPD) generan lo que se ha denominado «síndrome de sobrecarga del cuidador», con un intenso sufrimiento para quién desempeña esta labor7.
Se han desarrollado estudios en el ámbito de la atención primaria de nuestro país en los cuales se ha demostrado que la depresión en ancianos se asocia con variables de distintas áreas8. Son múltiples también los factores que se han asociado con el desarrollo de la enfermedad de Alzheimer y otras demencias, si bien no todos ellos con demasiada consistencia. En los estudios consultados sobre población mayor comunitaria también se intuye una serie de posibles factores asociados con la sintomatología psicótica de los pacientes ancianos, entre los cuales se encuentran el deterioro cognoscitivo, el aislamiento social, el bajo nivel educativo, las enfermedades físicas, los síntomas depresivos9, la dependencia funcional o las alteraciones sensoriales10.
La fragilidad aparece actualmente como un determinante específico fundamental que caracteriza al grupo de pacientes diana de la medicina geriátrica. La población anciana presenta un elevado riesgo de desarrollar psicopatología que, además, genera gravísimas consecuencias para los propios pacientes, sus familiares/cuidadores y para los sistemas sanitarios. Esta fragilidad debiera ser considerada no sólo en la esfera física, sino también en la esfera psíquica. Además, si bien son numerosos los instrumentos, tests y escalas de valoración psíquica validados en castellano11, no hay instrumentos de evaluación global en ancianos lo suficientemente breves y sencillos como para ser aplicados de forma sistemática en la consulta de atención primaria.
La propuesta de nuestro estudio va encaminada a unir en el futuro las vertientes de valoración y atención de la fragilidad psíquica en los mayores que residen en la comunidad. Si consiguiéramos detectar a los ancianos que se encuentran en riesgo de presentar psicopatología (ancianos de alto riesgo psíquico) y si pudiésemos hacerlo de una forma rápida y aplicable desde la atención primaria, podríamos plantear actividades preventivas encaminadas al diagnóstico y tratamiento tempranos y al apoyo sociofamiliar de estos pacientes, así como favorecer una planificación adecuada de los servicios sanitarios.
Objetivos
Como objetivos principales pretendemos: a) estimar la prevalencia de psicopatología en personas mayores de 65 años que residen en la comunidad referida a trastornos afectivos (depresión y ansiedad), deterioro cognoscitivo/ demencia, trastornos psicóticos (ideación paranoide, alucinaciones y otros trastornos delirantes), así como detectar factores de riesgo físicos, psíquicos, sociales, demográficos y funcionales asociados con esta psicopatología de aparición tardía, y b) determinar la magnitud del efecto de cada factor de riesgo para el desarrollo de trastornos psíquicos en los ancianos y preparar el terreno para un posterior estudio longitudinal que nos permita en el futuro definir el anciano de riesgo psíquico (anciano con fragilidad psíquica) y el diseño de modelos predictivos de deterioro mental en el anciano.
Los objetivos secundarios son diseñar un instrumento de cribado breve y aplicable en el ámbito de la atención primaria que permita detectar de forma temprana a los ancianos con riesgo de desarrollar psicopatología y, finalmente, plantear programas complementarios de actividades preventivas sobre ellos.
Metodología
Diseño
Estudio descriptivo y multicéntrico.
Emplazamiento
El estudio se llevará a cabo en 28 centros de salud de la provincia de Huesca (índice de envejecimiento > 24,6%).
Participantes
Serán seleccionados entre los individuos de 65 o más años de edad, de ambos sexos, residentes habituales en la provincia de Huesca.
La selección de la muestra se realizará mediante muestreo aleatorio, estratificado por centros de salud al que están adscritos los participantes, respetando la proporción basada en el tamaño de la población de cada zona de salud. La fuente es la base de datos de la tarjeta sanitaria individual (TSI). El tamaño muestral se calculó según una confianza del 95%, una precisión del 5% y una prevalencia teórica del 25%, obteniéndose una cifra de 289 participantes, suficiente para el ajuste de un modelo de regresión logística (10 individuos por cada variable relacionada que se espera utilizar). Con objeto de prevenir pérdidas y contemplar análisis de subgrupos, se planteará un tamaño muestral final de 326 individuos.
Recogida de datos
Entrevistas personales de unos 30 min de duración llevadas a cabo por 30 médicos de familia, investigadores colaboradores, con actividad clínica en centros de salud de la provincia de Huesca y por un becario entrevistador debidamente entrenado. Si fuera el caso, por problemas de comunicación con los participantes, las entrevistas se realizarían con familiares o cuidadores fiables. Los participantes en el estudio serán informados de las características de éste y se solicitará su consentimiento escrito.
El cuestionario que contiene las distintas preguntas y tests diagnósticos habrá sido pilotado previamente para detectar problemas de fiabilidad o interpretación.
Está prevista la realización de, al menos, 3 talleres/sesiones de formación de los investigadores colaboradores: uno sobre el empleo de los test psicométricos en ancianos, otro sobre la adecuada cumplimentación del cuaderno de recogida de datos del estudio, con instrucciones acerca del pilotaje del instrumento, y otro tras el pilotaje, con el fin de corregir errores, unificar criterios y aclarar dudas e instrucciones. Adicionalmente se editará una Guía de Procedimientos con instrucciones detalladas de cada uno de los tests utilizados, aclaraciones sobre aplicación, puntos de corte e interpretación de resultados que será entregada a cada uno de los investigadores colaboradores juntamente con los cuadernos de recogida de datos. Posteriormente está prevista, además, la convocatoria de reuniones periódicas con los médicos participantes y entrevistadores con objeto de hacer un seguimiento de la aplicación de las normas y procedimientos.
Mediciones
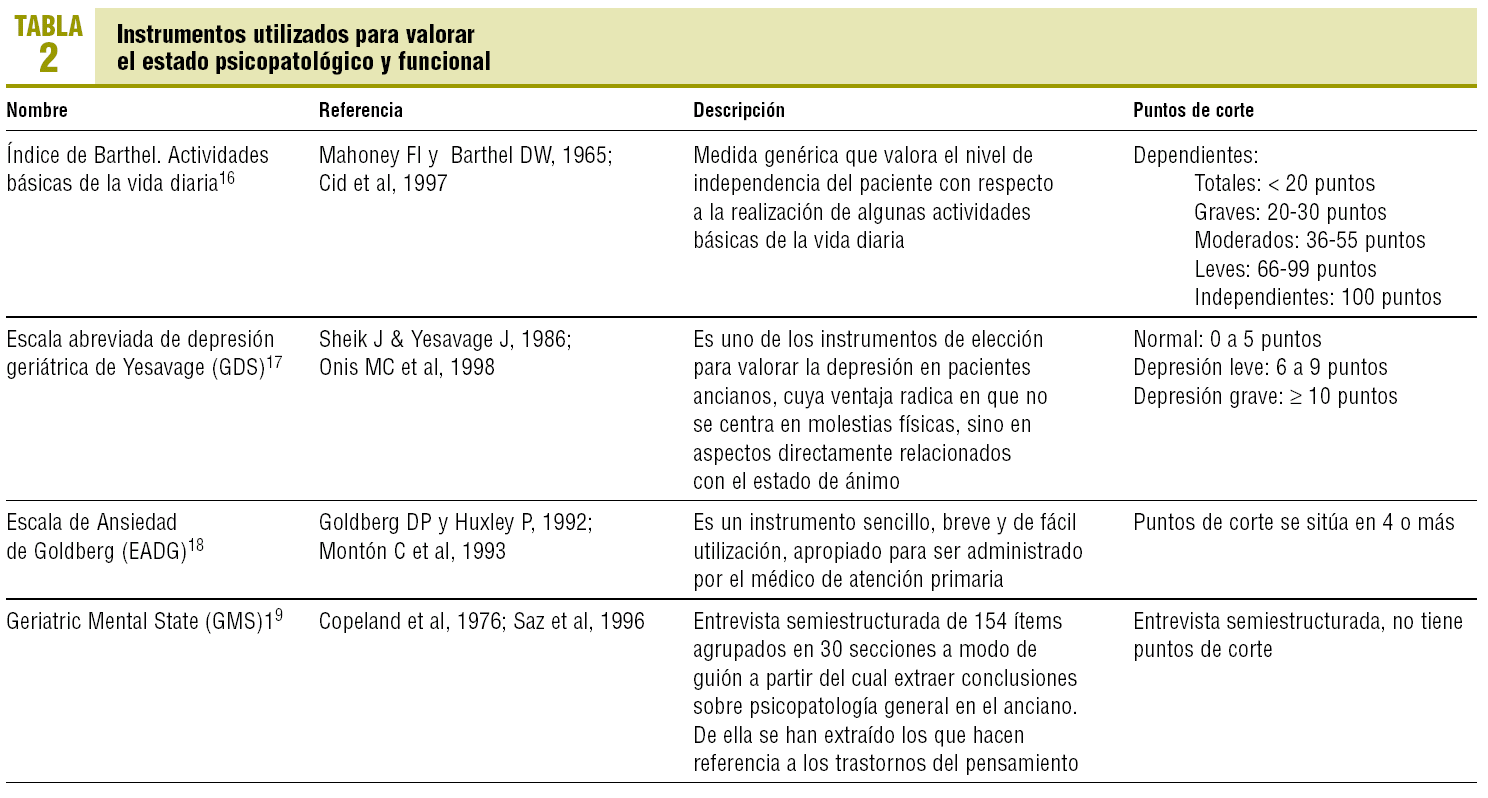
Incluyen variables que podrían comportarse como factores de riesgo de psicopatología de aparición tardía: edad, sexo, estado civil, población de residencia, gravedad física (índice acumulativo de enfermedad), centro de salud de pertenencia, nivel de escolarización, etnia, grado de dependencia funcional para actividades de la vida diaria (resultado del índice de Barthel), existencia de ingresos hospitalarios en el último año, viudedad reciente, alteraciones sensoriales, presencia ó no de aislamiento social (convivientes), mala salud autopercibida, insomnio y cambio reciente de domicilio.
Se registrarán, además, como variables desenlace:
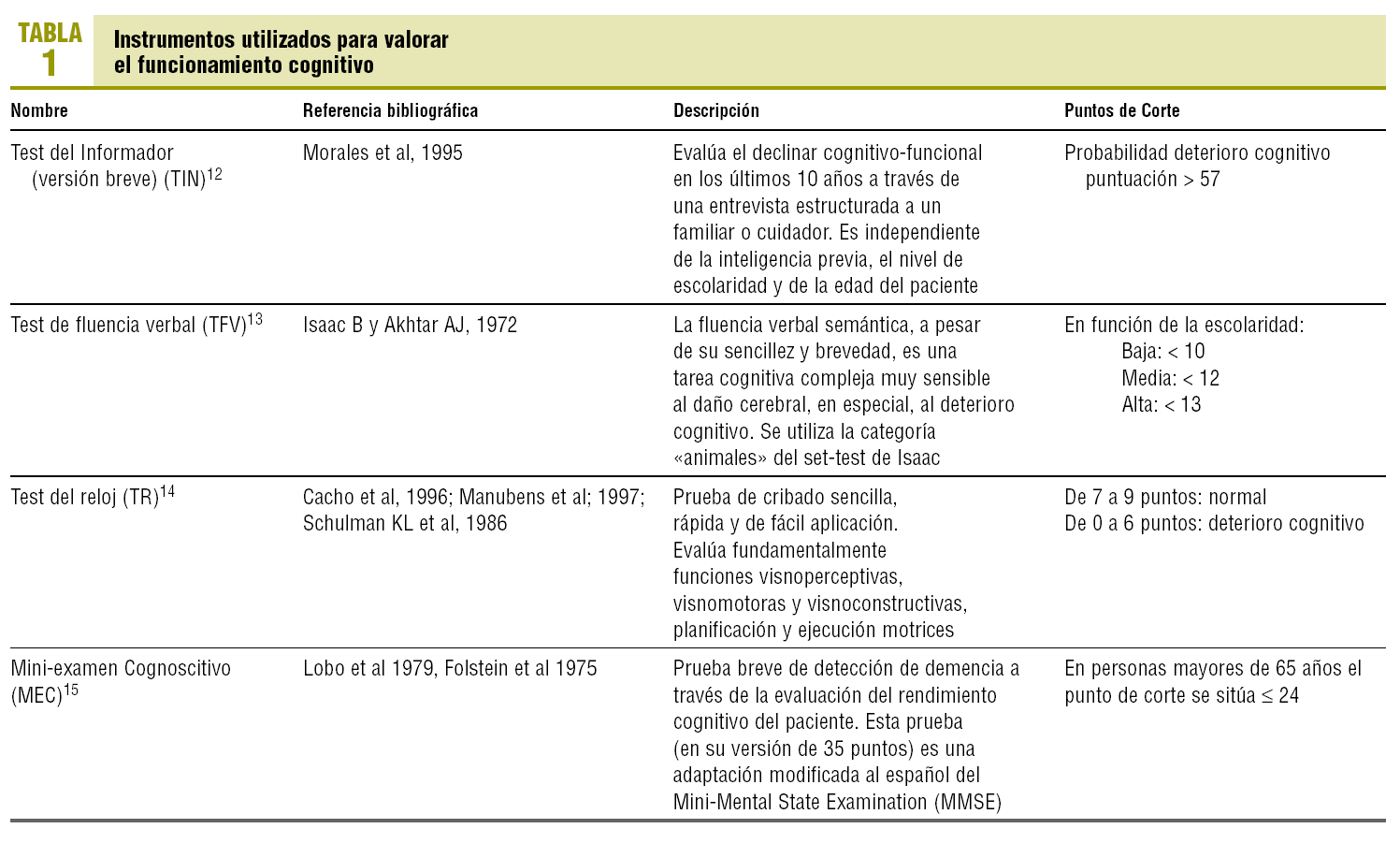
1. Deterioro cognoscitivo, explorado con el Mini-examen Cognoscitivo de Lobo (MEC), la versión española del Mini-Mental State Examination de Folstein (MMSE). Adicionalmente se administrarán el Test del Reloj, el de Fluencia Verbal y el Test del Informador.
2. Presencia o no de depresión, definida según el resultado de la escala de depresión geriátrica de Yesevage (GDS) de 15 ítems.
3. Ansiedad: se considerará su presencia en la Subescala de Ansiedad de la Escala de Ansiedad y Depresión de Golberg (EADG).
4. Ideación paranoide, presencia de alucinaciones u otros delirios, en función de las respuestas a los ítems relacionados con la entrevista semiestructurada Geriatric Mental State (GMS).
Los instrumentos empleados para la valoración del funcionamiento cognitivo (tabla 1)12-15 y del grado de psicopatología y de dependencia (tabla 2)16-19 tienen una amplia difusión y utilización en el ámbito de atención primaria a nivel nacional e internacional. Todos ellos han sido validados en nuestro idioma y utilizados en nuestro medio.
Análisis estadístico
Se realizará en 3 fases:
1. Análisis descriptivo univariable en el que se estudiará la distribución de frecuencias de las distintas variables registradas y se calcularán los estadísticos de tendencia central y dispersión en el caso de los datos cuantitativos. Se estimará la prevalencia de los distintos factores de riesgo de psicopatología de aparición tardía con el empleo de los intervalos de confianza del 95%.
2. Análisis bivariable, en el que se analizará la existencia de relación entre cada uno de los posibles factores de riesgo y cada una de las variables consideradas desenlace. Se emplearán técnicas de comparación de proporciones con test de la χ2 y la prueba exacta de Fisher en el caso de las variables cualitativas. Cuando las variables explicativas se midan en la escala cuantitativa, las pruebas serán la de la t de Student, la U de Mann-Whitney y el test de ANOVA. Finalmente, se utilizarán técnicas de regresión lineal cuando ambas sean cuantitativas. Se considerará la existencia de asociación entre ellas cuando la significación estadística sea > 5% (p < 0,05). La fuerza de la asociación se cuantificará con razones de prevalencia.
3. Análisis multivariable. El posible efecto de cada uno de los factores sobre cada variable desenlace se estudiará de forma conjunta por medio de un modelo de regresión logística con fines explicativos. Permitirá discriminar el efecto de cada uno de los factores ajustado por todos los demás, así como cuantificar la magnitud de dicho efecto en forma de razón de prevalencia y su correspondiente intervalo de confianza del 95%.
Por otra parte se diseñará un modelo de regresión logística de tal forma que pueda calcularse la probabilidad individual de presentar psicopatología de aparición tardía en función de los valores presentados en las distintas variables relacionadas.
Los datos serán tratados con el paquete estadístico SPSS®. Están previstas estrategias para detectar y depurar errores en la base de datos previos al análisis de éstos.
Discusión
La estandarización de los entrevistadores y la definición de una estrategia de control de calidad de los datos disminuye la variabilidad interobservador. Ahora bien, los talleres formativos muestran un efecto doble: incrementan la fiabilidad interobservador e intraobservador, pero también enriquecen la formación psicogeriátrica de los médicos de atención primaria. De esta forma, a través de la estandarización contribuimos a un sesgo de formación en este grupo de profesionales. La generalización del instrumento o la extrapolación del estudio a cualquier otro ámbito de la atención primaria implicarán la necesidad de una formación teórica sobre la aplicación de los test psicométricos en el anciano, el cuaderno de recogida de datos y la guía de procedimientos.
Sin embargo, el estudio PSICOTARD (psicopatología de aparición tardía) no requiere ningún tipo de aplicación tecnológica ni de intervención especializada y es absolutamente enmarcable en el ámbito de la atención primaria.
El pilotaje del instrumento en una pequeña muestra inicial contribuirá igualmente a mejorar la calidad en la recogida de los datos y su fiabilidad.
Este estudio es coherente, además, con las recomendaciones del programa de actividades preventivas y de promoción de la salud (PAPPS) en la atención a los ancianos como grupo de riesgo especial en materia de salud mental20.
De la medida del riesgo psíquico surgirán, sin duda, nuevas vías de investigación encaminadas a la creación de modelos predictivos de riesgo, a la detección de la fragilidad psíquica en el anciano, y al estudio de los posibles efectos de la aplicación de actividades preventivas sobre este grupo de pacientes.
En este sentido, el estudio PSICOTARD muestra las enormes posibilidades reales de la investigación en el terreno clínico que posee la atención primaria en su faceta comunitaria.
Correspondencia:
Dr. S. Benabarre Ciria.
Unidad Docente de Medicina Familiar y Comunitaria.
Felipe Coscolla, 9. Edificio Gerencia de Sector. 1.ª planta. 22004 Huesca. España.
Correo electrónico: sbenabarre@salud.aragon.es
Manuscrito recibido el 9-1-2006. Manuscrito aceptado para su publicación el 19-4-2006.
Este estudio ha sido financiado por FIS PI042546 Instituto de Salud Carlos III (Ministerio de Sanidad y Consumo).
*Al final del artículo se expone el listado completo de investigadores participantes en el estudio PSICOTARD.
Investigadores del estudio PSICOTARD
F.J. Olivera Pueyo (Unidad de Salud Mental Pirineos), M. Rodríguez Torrente (Unidad Docente de Medicina Familiar y Comunitaria de Huesca), T. Lorente Aznar (Centro de Salud de Sabiñánigo), C. Pelegrín Valero (Hospital San Jorge. Sección Psiquiatría), S. Benabarre Ciria (Unidad Docente de Medicina Familiar y Comunitaria de Huesca), S. Acín García (CS de Barbastro), C. Alcober Perez (CS de Biescas), C. Aldea Dorado (CS de Broto), S. Arnal Urroz (CS de Monzón Rural), E. Bandrés Franco (CS de Sabiñánigo), J.I. Bernues Gimenez (CS de Pirineos), G. Bernues Sanz (CS de Lafortunada), J.M. Calvo Sanz (CS de Ayerbe), M.R. Casado Ortiz (CS de Hecho), A. Castillón Fantova (CS de Pirineos), A. Ceresuela Lopez (CS de Graus), M.L. Clemente Jimenez (CS de Santo Grial), S. Fanlo Abella (CS de Jaca), A.C. Jiménez Baratech (CS de Berdún), R.M. Gracia Arnillas (CS de Barbastro), D. Idañez Rodríguez (CS de Santo Grial), S. Lausín Marín (CS de Tamarite), J.M. Leris Oliva (CS de Tamarite), V. Lopez Cortés (CS de Perpetuo Socorro), R. Martínez Sánchez (CS de Grañen), M.A. Pardo Gracia (CS de Perpetuo Socorro), V. Pelegrina Gómez (CS de Pirineos), E. Puyol Rami (CS de Binefar), C. Quintana Velasco (CS de Graus), B. Soláns Aisa (CS de Jaca), E. Torres Clemente (CS de Binefar), A. Vázquez Torguet (CS de Benabarre).