b) registradas en las visitas (abstinencia, fecha de inicio de abandono y síntomas del síndrome de abstinencia). Discusión. El estudio definirá el papel de los profesionales de enfermería en la deshabituación tabáquica y ayudará a definir la efectividad de los métodos no farmacológicos en ésta.
El consumo de tabaco es la primera causa de morbimortalidad prevenible en los países desarrollados1. Cada año mueren en nuestro país 56.000 personas a causa del consumo de tabaco1, cuya prevalencia es, según la Encuesta Nacional de Salud de 2001, del 34%2. Es un problema sanitario que las autoridades están abordando con la aprobación del nuevo Plan Nacional para la Prevención del Tabaquismo (2003-2007), lo que supondrá que un mayor número de fumadores solicitará atención médica para dejar de fumar. Es fundamental que se pueda disponer de un dispositivo asistencial adecuado a esta demanda.
Con este estudio queremos determinar la efectividad de los métodos no farmacológicos realizados en atención primaria (AP), siguiendo el clásico estudio realizado por Rusell et al3. De acuerdo con estos autores, una de las formas de disminuir el tabaquismo, desde una perspectiva de salud pública, es conseguir que el diagnóstico y el tratamiento de los fumadores sea aceptado como una responsabilidad por los profesionales de AP.
Existen varios niveles posibles de intervención adaptados al proceso y las características de cada fumador. Hemos optado por comparar métodos no farmacológicos por dos razones: para garantizar que todas las personas, con independencia de su condición socioeconómica, puedan acceder a la deshabituación tabáquica (de momento los fármacos no están financiados por la Seguridad Social), y porque de esta manera el seguimiento lo puede realizar completamente el personal de enfermería.
El consejo breve es la mínima intervención que debe administrarse a todos los pacientes. Es de sobra conocido que su realización por parte de los médicos de AP podría conseguir la cesación de un 6% de los fumadores al año4. Sin embargo, no está claro si las intervenciones más extensas con más gasto de recursos (personal, tiempo) producen tasas de abstinencia significativamente superiores y, por tanto, susceptibles de realizarse. Éste es el objetivo del presente estudio. Si así fuera, podría proponerse el consejo intensivo realizado por profesionales de enfermería como una muy buena estrategia para la deshabituación tabáquica en nuestro país5.
Objetivos
Principal. Determinar la efectividad de un programa de consejo antitabaco intensivo sistemático.
Secundarios: a) comparar la efectividad del consejo antitabaco intensivo frente al consejo antitabaco breve, y b) analizar las características de los pacientes que dejan de fumar (antecedentes médicos, antecedentes tabáquicos y puntuación del test de Richmond6 y Fagerström7) por si se pudieran determinar los factores pronósticos de éxito o de fracaso en cada intervención.
Material y métodos
Diseño del estudio
Ensayo clínico controlado y aleatorizado realizado entre febrero de 2002 y junio de 2003.
Emplazamiento
El estudio se realiza en un centro de salud urbano de Getafe (Madrid), en el que trabaja el equipo de atención primaria Greco II, que atiende a una población aproximada de 10.462 personas. El personal sanitario en plantilla orgánica son 6 médicos, un pediatra y 7 enfermeras.
Participantes
La población diana es la compuesta por los fumadores que demandan asistencia por cualquier motivo en nuestro centro de salud durante el período de captación (que se inicia en febrero de 2002 y que acaba cuando se completa el tamaño muestral, que correspondió a junio de 2003) en las consultas de medicina.
Los criterios de inclusión son: edad entre 18 y 65 años, personas que han fumado diariamente durante el último mes cualquier cantidad de cigarrillos y motivación alta (puntuación en el test de Richmond mayor de 7).
Los criterios de exclusión son: pacientes en estado terminal, deficiencia mental o patología psiquiátrica grave, adicción a otras drogas, demanda de tratamiento farmacológico para la deshabituación tabáquica (terapia sustitutiva con nicotina o bupropión) y la negativa del paciente a participar en el estudio.
Los criterios de salida del estudio son: incumplimiento de las visitas de seguimiento (la primera vez que falten a una visita se les localizará y recordará de forma telefónica; si faltan otras veces, ya no se les localizará y se consideraran fumadores) y seguir fumando a pesar de estar ya en la segunda visita después del cese teórico.
Intervención
Se selecciona a los fumadores que cumplían los criterios de inclusión y acudieron a la consulta de medicina. La imposibilidad de incluir en días de consultas saturadas por alta demanda a todos los pacientes que cumplen los criterios de inclusión hace que se establezcan unos límites diarios en función de dicha demanda8: si ésta es inferior a 20 pacientes, se incorporan al estudio todos los fumadores; si oscila entre 20 y 30, se prefija un máximo de 2 fumadores a incluir en el estudio; si hay más de 30 citas, se incluye sólo un fumador.
Para minimizar los sesgos de selección se pasará el formulario con los criterios de inclusión/exclusión de forma consecutiva, eligiendo siempre al primer paciente que cumpla los requisitos. Si los cumple, se le explicará en qué consiste el estudio, y si acepta participar, se le pedirá su consentimiento de forma verbal y, según su médico, se le asignará al grupo control (GC) o grupo intervención (GI). Se han aleatorizado los médicos y 3 de ellos forman parte del GI, al que pertenecen los pacientes que capten a ese grupo; los otros 3 médicos pertenecen al GC e, igualmente, los pacientes captados por ellos corresponden a este grupo.
Posteriormente, se le pasará un cuestionario previamente aprobado, para la medición de las variables registradas al inicio (tabla 1). El consejo y el seguimiento serán, en lo posible, iguales para todos los grupos. Para ello, se realizarán dos sesiones con todos los profesionales sanitarios que vayan a participar en el estudio con el fin de homogeneizar su contenido y duración, y minimizar las diferencias de interpretación para tener la mayor validez posible.
Grupo control
A los pacientes del GC se les proporcionará un consejo breve. El consejo será individualizado: verbal, directo, de 3 a 5 min de duración, eminentemente positivo, y en el que se resaltarán las ventajas de convertirse en ex fumador9. El consejo se reforzará mediante la entrega al paciente de un folleto de apoyo, para que sea leído en el domicilio. Estas hojas serán las mismas en todos los grupos y estarán ajustados a las recomendaciones de la Sociedad Española de Medicina de Familia (tablas 2 y 3)10. Se abandona el tema en ese punto, a fin de no dar pie a un consejo encubierto.
Grupo intervención
Con los pacientes del GI se procede a completar el estudio y se les cita en consulta programada, a ser posible, en el plazo de una semana.
En la primera visita concertada se comenzará con el programa diseñado de deshabituación tabáquica para el GI: se refuerza el consejo breve dado en la primera visita, pero se insta a fijar una fecha para el abandono del hábito.
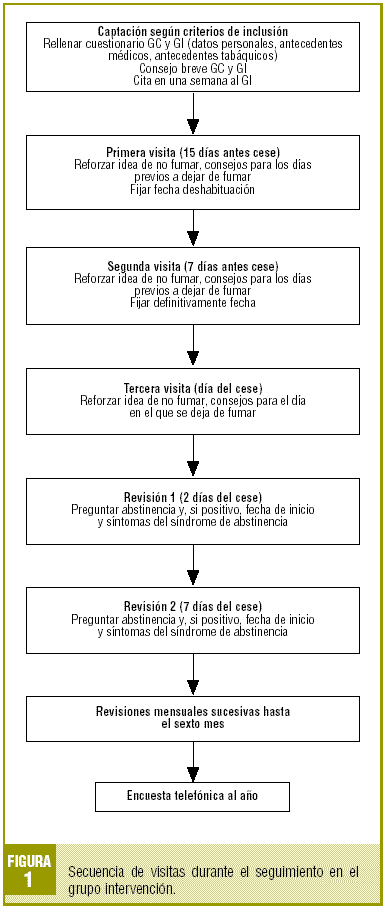
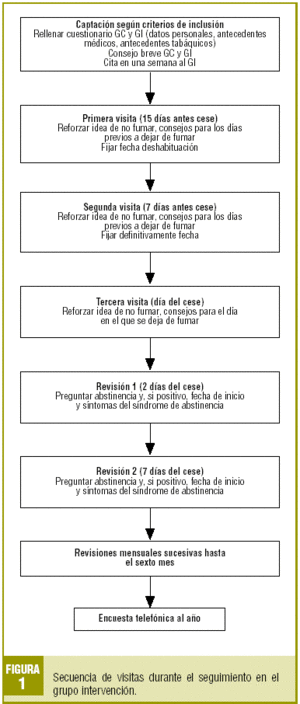
Las visitas concertadas sucesivas se realizarán con el objetivo de reforzar positivamente la decisión del GI, siguiendo el esquema presentado en la figura 1, hasta completar los 6 meses de deshabituación. Se recogerá en cada visita la variable abstinencia, y si la hubo, la fecha de inicio y los síntomas del síndrome de abstinencia.
Mediante una encuesta telefónica a los 12 meses de la captación en el GC y 12 meses después de la fecha fijada para el abandono en el GI, se evaluará como éxito a los ex fumadores (considerando a los pacientes que manifiestan no fumar a los 12 meses del consejo). En esta encuesta se recogerán distintas variables que posteriormente se definirán.
A los pacientes que no fumen se les citará para confirmación con la medición del CO en aire espirado.
Tamaño muestral
El tamaño muestral se calcula para un contraste unilateral, con un intervalo de confianza del 95% y una potencia del 80%, a fin de detectar una diferencia del 16,5%, que es la que existe, según Schwart4, entre el consejo intensivo (un 22,5% de abstinencia al año) y el consejo breve (un 6% de abstinencia al año). El número de pacientes requerido es de 55 en el GI y de 55 en el GC, con un total de 110.
Variables principales
Mediciones principales: abstinencia a los 12 meses (la abstinencia se determina por testimonio personal directo) y se confirmará con medición CO en aire espirado.
Mediciones secundarias:
Registradas al inicio: datos personales (edad, sexo y profesión); antecedentes médicos (asma, enfermedad pulmonar obstructiva crónica, factores de riesgo cardiovascular [hipertensión, diabetes, dislipemias, enfermedad vascular periférica, obesidad], neoplasias, embarazo, otros antecedentes médicos); antecedentes tabáquicos (número de cigarrillos al día, duración del consuno, cantidad de nicotina del tabaco utilizado, intentos fallidos de deshabituación [número y método utilizado] y puntuación de distintos tests [Richmond, Fagerström]).
Registradas en las visitas: abstinencia; si la hubo, la fecha de inicio y los síntomas del síndrome de abstinencia (forma cualitativa [deseo de fumar, humor depresivo, nerviosismo, insomnio, dificultad de concentración, aumento de apetito, otros]).
Registrada en la llamada telefónica a los 12 meses: si hubo abstinencia, se registran los siguientes datos: fecha de inicio, motivo de la decisión de dejar el tabaco; si el paciente continúa fumando, se registran los intentos fallidos de abandono del hábito, su duración y el número de cigarrillos diarios en ese momento.
Estrategia de análisis
Para el análisis estadístico de los datos cualitativos se aplicará la prueba de la *2 de Pearson, con corrección de Yates, calculando las diferencias de proporciones; para las variables cuantitativas se utilizará la prueba de la t de Student. Para valorar la eficacia de la intervención se calculará el riesgo relativo (RR), la reducción del riesgo absoluto (RRA), la reducción del riesgo relativo (RRR) y el número de pacientes que será necesario tratar para conseguir un resultado positivo (NNT) con sus intervalos de confianza del 95%. En todos los casos se realiza un análisis por intención de tratamiento.
Discusión
Limitaciones del diseño
Es difícil generalizar los resultados de este estudio, debido a la obtención de la muestra y a su representatividad. En primer lugar, debido a que se realiza en un único centro de salud de un pueblo concreto, con unas determinadas características sociodemográficas. Para intentar subsanar esta limitación, cabe reseñar que aunque en la dependencia al tabaco exista un componente psicológico-conductual, que puede ser valorado por el test de Glover-Nilson11, el componente más importante es la dependencia física relacionada, sobre todo, con la cantidad de cigarrillos consumidos, independientemente de las características de la población. En segundo lugar, no todos los pacientes fumadores acuden a la consulta de AP, motivo por el cual pretendíamos determinar la efectividad de las intervenciones no farmacológicas en AP12. En tercer lugar, el análisis se realiza por intención de tratamiento, considerando a los pacientes que no acuden a las visitas como no fumadores13.
Hay un sergo de selección al incluir dependiendo del volumen de demanda a un número determinado de pacientes. Sin embargo, pensamos que de esa manera puede garantizarse mejor el reclutamiento de los pacientes dada la exscesiva presión asistencial que, en ocasiones, tienen los equipos de atención primaria.
Aplicabilidad e interés de los resultados
Existen numerosas guías terapéuticas nacionales1,9,14 e internacionales15,16 que tratan de optimizar los resultados de la intervención médica sobre los fumadores. Pero existen pocos estudios en nuestro país que intenten definir el papel de los profesionales de enfermería en la deshabituación tabáquica. Por ello se planteó este proyecto, que proporcionará información útil para la planificación y el desarrollo del servicio 319 de la Cartera de Servicios, denominado «deshabituación tabáquica», implantado recientemente en nuestro país.