Determinar la eficacia de la acupuntura para la reducción de la espasticidad en el paciente que ha sufrido un ictus.
DiseñoRevisión sistemática.
Fuente de datosBúsqueda sistemática en las principales bases de datos de los ensayos clínicos, publicados en español e inglés desde enero de 2000 a enero de 2013, en los que los participantes cursaran con espasticidad a consecuencia de un ictus.
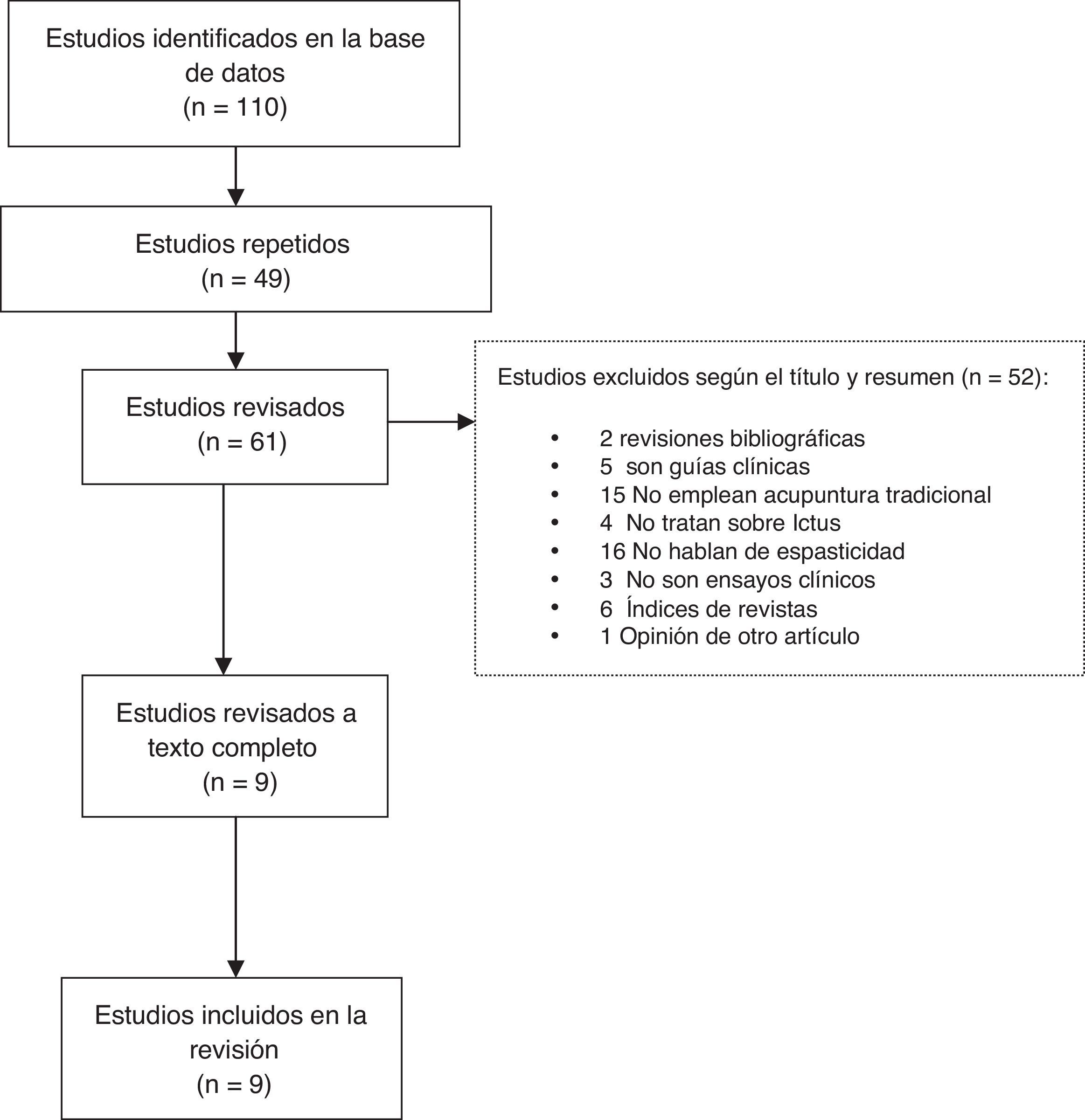
Selección de los estudiosSe seleccionaron 9 registros de los 110 localizados. Los criterios de inclusión fueron: ensayos clínicos en pacientes con una edad igual o superior a 18años, con espasticidad post-ictus y que al menos uno de los grupos experimentales fuese tratado con acupuntura.
Extracción de datosLas principales variables analizadas fueron la resistencia pasiva al estiramiento del miembro afecto y el grado de dependencia personal. Fueron valoradas mediante la escala modificada de Ashworth y el índice de Barthel, respectivamente.
MétodoRealizamos una búsqueda en las bases de datos PUBMED, COCHRANE Library, PEDro, Dialnet, CSIC, CINAHL. Se empleó la combinación de los términos «acupuntura», «espasticidad» e «ictus».
ResultadosLa resistencia pasiva al estiramiento, el grado de dependencia personal y la función motora del miembro afecto mostraron mejoras estadísticamente significativas en al menos un estudio de los incluidos. Se observó una mejora de la resistencia pasiva al estiramiento en codo, tobillo, rodilla y muñeca, hubo un incremento del rango articular, excepto en codo, antebrazo y dedo pulgar, y una mejora de la dependencia de los pacientes.
ConclusiónAunque se muestran mejoras respecto a la reducción de la espasticidad, la eficacia de la técnica no ha podido demostrarse para esta enfermedad. Son necesarios estudios que calculen el tamaño de los efectos reportados, aplicando procedimientos homogéneos en el diseño así como en la duración, frecuencia e instrumentos de medida utilizados.
To determine the effectiveness of acupuncture for reducing spasticity in post-stroke patients.
DesignLiterature review.
Data sourceThe literature search was performed using scientific databases from January 2000 to January 2013.
Selection of studiesOut of the 110 studies that were found, nine random and controlled trials were included. Inclusion criteria were based on clinical trials in which participants were over 18years old, who were suffering with post-stroke spasticity, and one of the experimental groups was treated with acupuncture.
Data extractionThe variables were the passive resistance to stretching of the affected limb, and the degree of personal dependence. The variables were assessed by the Modified Ashworth Scale and Barthel Index.
MethodsThe search was performed in the PUBMED, COCHRANE Library, PEDro, Dialnet, CSIC, CINAHL, databases. Search terms included the combination of keywords “acupuncture”; “muscle spasticity”; “stroke”.
ResultsPassive resistance to stretching, the degree of personal dependence, and motor function of the affected limb showed statistically significant improvements in at least one study included; however, these improvements are not clinically relevant changes. Passive resistance improved in the elbow, ankle, knee, and wrist. An increased joint range was observed, except for the elbow, forearm, and thumb. Improved of the patient dependency was also observed.
ConclusionsAlthough improvements relative to the reduction of spasticity are shown, the results have failed to demonstrate the effectiveness of the technique for this ailment. It would take a greater number of studies to calculate the size of the reported effects with homogeneous procedures in the design as well as in the duration, frequency, and measurement tools.
La acupuntura ha sido practicada en China desde tiempos remotos, convirtiéndose en los últimos años en un procedimiento terapéutico integrado dentro de las disciplinas biomédicas1. En la actualidad existen estudios que indican la eficacia de la acupuntura como alternativa en el tratamiento post-ictus así como en otras afecciones neurológicas2,3 sobre la mejora del control motor y la autonomía en actividades básicas de la vida diaria; no obstante, sus beneficios a largo plazo no son conocidos hasta la fecha.
Desde un punto de vista epidemiológico, en España se estima que el ictus o accidente cerebrovascular (ACV) presenta una incidencia entre los 138 a 200 casos nuevos/año por 100.000 habitantes, equivaliendo aproximadamente a 85.000 casos anuales4. Dentro de las manifestaciones neurológicas más habituales se encuentra la espasticidad5,6, que se define como «un trastorno motor caracterizado por un aumento del reflejo tónico de estiramiento (tono muscular) y reflejos tendinosos exagerados, debido a una hiperexcitabilidad del arco reflejo miotático, siendo uno de los componentes del síndrome de la neurona motora superior»7. Es provocada por una liberación incontrolada de la actividad motora refleja, constituyendo una de las manifestaciones que mayor impacto provoca en el bienestar físico y psicológico del paciente y familiar8.
La neuroplasticidad, entendida como la existencia de ajustes anatomofuncionales que actúan de manera espontánea compensando funciones que se han perdido a consecuencia de la lesión adquirida9, ha permitido analizar los efectos de diferentes procedimientos terapéuticos sobre la estimulación o modulación de la espasticidad. Entre ellas podemos destacar la terapia por restricción del lado sano10, la actividad física grupal11, el ejercicio físico resistido y de alta intensidad12 u otras, como la marcha en cinta rodante13, la miofibrotomía múltiple14 o el tratamiento farmacológico15. Sin embargo, el tratamiento óptimo en la rehabilitación post-ictus aún no ha sido identificado, en gran medida debido a que el abordaje de la espasticidad debe considerarse en función de las condiciones que exprese el paciente16.
Dentro de estos procedimientos, y a pesar de que el alcance global de la espasticidad no está bien determinado17, investigaciones recientes sugieren que la acupuntura constituye una terapia complementaria eficaz en el proceso rehabilitador post-ictus18, pudiendo lograr mejoras en la discapacidad que pueda desencadenarse en el paciente, siempre que sea empleada en fase aguda19. En este sentido, estudios como el de Lo et al.20 y Alexander et al.21 mostraron efectos beneficiosos a corto plazo sobre la reorganización de la plasticidad cerebral así como en la recuperación motora de la extremidad superior, respectivamente; no obstante, la falta de consenso sobre la existencia de diferencias con un grupo placebo22, la heterogeneidad en la combinación de técnicas aplicadas desde la acupuntura, masaje, ejercicio físico u homeopatía23, y el desconocimiento sobre los mecanismos neuronales responsables de los efectos observados justifican la necesidad de conocer desde la evidencia científica los efectos terapéuticos reportados por la acupuntura tradicional china como técnica indicada en la reducción de la espasticidad en el paciente que ha sufrido ictus.
Material y métodoCriterios de elegibilidadRevisión sistemática de ensayos clínicos experimentales aleatorizados reportados en inglés o español, publicados entre enero de 2000 y enero de 2013, cuyos participantes fueran mayores de 18años, con espasticidad post-ictus y que al menos uno de los grupos experimentales fuera tratado con acupuntura tradicional china.
Se excluyeron los ensayos cuya intervención fue realizada exclusivamente mediante electroacupuntura, así como los que analizasen los efectos sobre espasticidad no provocada como consecuencia de un ictus. No se incluyeron otras revisiones sistemáticas en el presente estudio.
Fuentes de informaciónLas bases de datos electrónicas consultadas para la búsqueda bibliográfica fueron PUBMED, COCHRANE Library, PEDro, Dialnet, CSIC y CINAHL.
Estrategia de búsquedaLa combinación de las palabras clave utilizadas fueron las mismas en las distintas bases de datos (términos MeSH): «Acupuncture AND stroke AND spasticity», «Acupuncture AND hemiplegia AND spasticity», «Acupuncture AND stroke AND hypertonia», «Acupuncture AND hemiplegia AND hypertonia».
Selección de los estudiosDos revisores independientes (AB y JR) realizaron una crítica de los artículos encontrados. En caso de desacuerdo, se empleó una puesta en común de los resultados y se llegó a un consenso entre ambos. Como norma general, se realizó una preselección de las publicaciones considerando su adecuación a la temática propuesta en esta revisión.
Se estableció una selección de artículos y se procedió a la lectura de su resumen, excluyendo los artículos que no cumplían con los criterios de inclusión establecidos. Las publicaciones que superaron los criterios anteriores fueron sometidas a su lectura completa para el posterior análisis e inclusión en el presente estudio.
Se obtuvieron los siguientes datos de los artículos incluidos: autor/es, diagnóstico y objetivo de la muestra, número de participantes, tipo de intervención, duración de la intervención y medidas, instrumentos de valoración y resultados. Los 2 revisores que seleccionaron los estudios también obtuvieron los datos y evaluaron la calidad metodológica de los artículos.
Calidad metodológicaSe evaluó la calidad metodológica de los estudios incluidos mediante la escala Physiotherapy Evidence Database (PEDro)24. Esta escala fue desarrollada para valorar la calidad de los ensayos clínicos aleatorizados que evalúan las intervenciones del terapeuta. Consta de 10 criterios de evaluación de calidad de los componentes del estudio relacionados con la validez interna. Cada criterio es calificado como presente o ausente en la evaluación del estudio. La puntuación máxima que un estudio puede recibir es de 10 a pesar de tener 11 ítems, ya que el primero informa sobre la validez externa.
Los 11 criterios evaluados con la escala PEDro son: 1. Especificación de los criterios de elegibilidad; 2. Asignación aleatoria; 3. Asignación ocultada; 4. Base comparable; 5. Paciente «enmascarado»; 6. Terapeuta «enmascarado»; 7. Evaluador «enmascarado»; 8. Seguimiento del sujeto (al menos 85% de seguimiento); 9. Análisis del tipo intención de tratar; 10. Comparaciones estadísticas entre los grupos; 11. Medida de variabilidad y punto de medidas.
Moseley et al.25 indicaron que los valores obtenidos en la escala representan estudios de: alta calidad si la puntuación obtenida es mayor a 5 (6-8: bueno, 9-10 excelente); calidad moderada si la puntuación es de 4 o 5 (estudio justo), y baja calidad si la puntuación es menor de 4 (estudio pobre).
ResultadosDe los 110 estudios potencialmente elegibles en el proceso de búsqueda, se seleccionaron 9 artículos18,22,26-32 tras aplicar los criterios de inclusión y exclusión establecidos. El proceso de búsqueda y selección de los estudios incluidos se muestra en la figura 1. La selección de ensayos clínicos contenía información de un total de 594 participantes: 332 sujetos fueron sometidos a diferentes tratamientos mediante acupuntura y los 262 sujetos restantes recibieron alguna intervención como rehabilitación neurológica32 o bien alguna intervención placebo donde la aguja se retraía sin penetrar la piel26,28,31 (tabla 1).
Resultados de los estudios incluidos
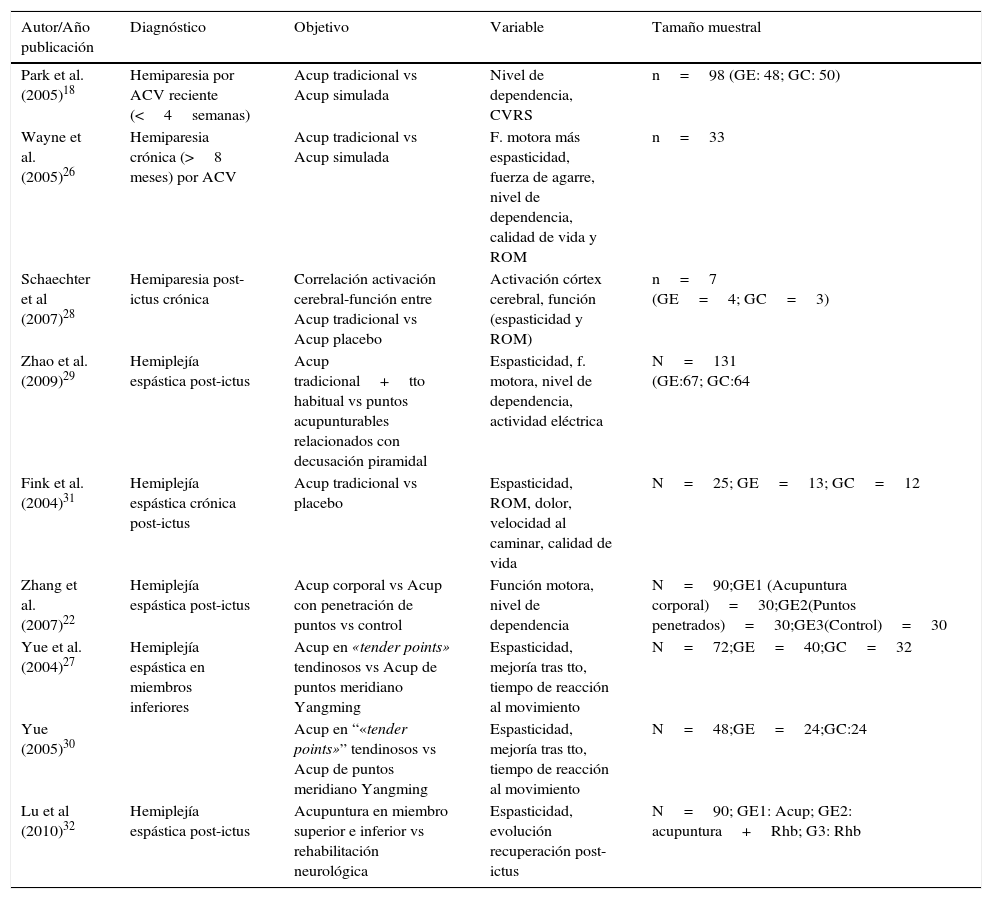
| Autor/Año publicación | Diagnóstico | Objetivo | Variable | Tamaño muestral |
|---|---|---|---|---|
| Park et al. (2005)18 | Hemiparesia por ACV reciente (<4semanas) | Acup tradicional vs Acup simulada | Nivel de dependencia, CVRS | n=98 (GE: 48; GC: 50) |
| Wayne et al. (2005)26 | Hemiparesia crónica (>8 meses) por ACV | Acup tradicional vs Acup simulada | F. motora más espasticidad, fuerza de agarre, nivel de dependencia, calidad de vida y ROM | n=33 |
| Schaechter et al (2007)28 | Hemiparesia post-ictus crónica | Correlación activación cerebral-función entre Acup tradicional vs Acup placebo | Activación córtex cerebral, función (espasticidad y ROM) | n=7 (GE=4; GC=3) |
| Zhao et al. (2009)29 | Hemiplejía espástica post-ictus | Acup tradicional+tto habitual vs puntos acupunturables relacionados con decusación piramidal | Espasticidad, f. motora, nivel de dependencia, actividad eléctrica | N=131 (GE:67; GC:64 |
| Fink et al. (2004)31 | Hemiplejía espástica crónica post-ictus | Acup tradicional vs placebo | Espasticidad, ROM, dolor, velocidad al caminar, calidad de vida | N=25; GE=13; GC=12 |
| Zhang et al. (2007)22 | Hemiplejía espástica post-ictus | Acup corporal vs Acup con penetración de puntos vs control | Función motora, nivel de dependencia | N=90;GE1 (Acupuntura corporal)=30;GE2(Puntos penetrados)=30;GE3(Control)=30 |
| Yue et al. (2004)27 | Hemiplejía espástica en miembros inferiores | Acup en «tender points» tendinosos vs Acup de puntos meridiano Yangming | Espasticidad, mejoría tras tto, tiempo de reacción al movimiento | N=72;GE=40;GC=32 |
| Yue (2005)30 | Acup en “«tender points»” tendinosos vs Acup de puntos meridiano Yangming | Espasticidad, mejoría tras tto, tiempo de reacción al movimiento | N=48;GE=24;GC:24 | |
| Lu et al (2010)32 | Hemiplejía espástica post-ictus | Acupuntura en miembro superior e inferior vs rehabilitación neurológica | Espasticidad, evolución recuperación post-ictus | N=90; GE1: Acup; GE2: acupuntura+Rhb; G3: Rhb |
| Tipo de intervención | Duración | Instrumento Valoración | Resultados |
|---|---|---|---|
| GE: agujas Acup: Ø: 0,30mm, longitud 40mm. GC: simulación con agujas telescópicas no penetrantes. Sesión de 20min. Valoración pretest/postest | 12 ss en 2 semanas. 20min | Índice Barthel, EVA, escala Ashworth. EQ-5D | NS (p=0,38) |
| Agujas desechables acero inoxidable, Ø: 0,34mm, longitud: 30-40mm. Ss: 60min estimulación manual y electroacupuntura. Valoración pretest/postest | 20 ss en 12 semanas. Periodo de seguimiento a las 9 y 18 semanas. 60min | Escala Fugl-Meyer, escala Ashworth, goniometría, dinamometría, NHP, índice Barthel | RS en ROM de hombro y muñeca (p<0,01) y Ashworth muñeca (p=0,01) |
| Acup manual en cuerpo y cabeza+electroacupuntura en cabeza | 2 ss/semana en 10 semanas | RMNF, Ashworth, ROM | R.S en GE (p<0,05) en activación córtex, espasticidad y ROM. No cambios entre grupos |
| Agujas desechables de acero inoxidable, Ø: 0,25mm, longitud: 0,30mm. Valoración pretest/postest | Ss: diarias durante 30 días. 20min | Ashworth, Fugl-Meyer, índice Barthel, EMG | RS(p<0,05) para todas las variables |
| Agujas desechables de acero inoxidable: Ø: 0,3mm, longitud: 0,3mm y Ø: 0,2mm, longitud: 0,15mm. Ensayo clínico doble ciego. Valoración pretest/postest y seguimiento a 3 meses | 2 ss/semana en 8 semanas. Máximo 15 agujas por paciente. Duración: 30min | NHP; goniometría, Ashworth, EVA, velocidad al caminar, CGI | NS en todas las variables |
| ECA (no indica como la realiza). Valoración pretest/15 días y tras los 4 ciclos | 4 ciclos de 7 ss en días alternos. Sesión: 30min (+30min terapia Bobath) | Fugl-Meyer, índice Barthel | RS (p<0,05) para GE1 y GE2 frente a GE3 |
| ECA (por orden de registro de historias). Se seleccionan entre 8-10 puntos. Valoración pre/postest | 3 ciclos de 30 ss diarias. Duración: 30min | Ashworth, método SIAS. Isocinético KIN-CON® | RS en espasticidad y mejoría tras tto. Tiempo reacción al movimiento mejora pero sin diferencias entre grupos |
| ECA (por secuencia admisión). Se seleccionan entre 8-10 puntos. Valoración pre/postest | 3 ciclos de 30 ss diarias. Duración: 30min | Ashworth, método SIAS. Isocinético KIN-CON® | RS en espasticidad, mejoría tras tto y tiempo reacción al movimiento entre grupos |
| ECA. Valoración pre/postest, a las 2 semanas y 4 semanas | Ashworth | RS en espasticidad y evolución en recuperación |
Acup: acupuntura; ACV: accidente cerebrovascular; CGI: Clinical Global Impressions scale; CVRS: calidad de vida relacionada con la salud; Ø: diámetro; ECA: ensayo clínico aleatorizado; EMG: electromiograma; EQ-5D: EuroQoL-5 Dimensional form; EVA: escala visual analógica; F: función; GC: grupo control; GE: grupo experimental; GE1: grupo experimental 1; GE2: grupo experimental 2; GE3: grupo experimental 3; KIN-CON®: dinamómetro; mm: milímetro; n: tamaño muestral; NHP: Nottingham Health Profile; NS: no significativo; Rhb: rehabilitación; RMNF: resonancia magnética funcional; ROM: rango de movimiento; RS: resultado estadísticamente significativo; SIAS: Changes of stroke infarction assessment score integral; ss: sesiones; tto: tratamiento.
Se identificó el objetivo planteado, las variables analizadas, los resultados obtenidos, los instrumentos de medida empleados y la duración de la intervención. En la tabla 1 se detalla el análisis de contenido de los estudios seleccionados.
Objetivo y variables analizadasEl total de los estudios incluidos presentaron como objetivo principal conocer la eficacia de la acupuntura en la espasticidad post-ictus. Todos los estudios, a excepción del realizado por Yue30, incluyen sujetos que cursaron con hemiplejía22,27,29,31,32 o hemiparesia18,26,28, presentando una evolución superior a 6meses tras el ictus a excepción de uno de ellos, que lo realiza en sujetos con evolución inferior a 4semanas18.
La totalidad de los estudios analizan el efecto de la resistencia que ofrece el miembro afecto a su estiramiento (espasticidad), a excepción del trabajo de Zhang et al.22, que analiza el efecto de la acupuntura sobre la función motora y el nivel de dependencia en sujetos con hemiplejía espástica. La calidad de vida relacionada con la salud (CVRS) y la percepción de mejoría tras la intervención fueron también variables analizadas18,26,27,30,31, si bien los instrumentos de medida empleados para su medición fueron diversos.
Efectos conseguidosLa resistencia pasiva al estiramiento, el grado de dependencia personal y la función motora del miembro afecto mostraron mejoras estadísticamente significativas (p≤0,05) en al menos un estudio de los incluidos; no obstante, estas mejoras no constituyen cambios clínicamente relevantes.
Aunque los mayores efectos beneficiosos se mostraron en la variable de resistencia pasiva al estiramiento medida mediante la escala modificada de Ashworth (EMA), existen controversias entre autores. Mientras Fink et al.31 no observaron efectos beneficiosos tras 4 semanas de intervención para esta variable, los estudios restantes que la analizan sí obtuvieron mejoras significativas26-30. A pesar de dichas mejoras, los efectos no se dieron por igual en todos los estudios. Mientras Zhao et al.29 observaron importantes descensos en las puntuaciones de EMA tanto en regiones del miembro superior (codo: 1,40±0,59; muñeca: 1,27±0,69) como del miembro inferior (rodilla: 1,15±0,55; tobillo: 1,35±0,58)29, Wayne et al26 tan solo obtuvieron eficacia del tratamiento de acupuntura en la muñeca. Algo similar ocurre en los efectos logrados sobre el rango de movimiento. Mientras algunos autores muestran efectos positivos en los grados de recorrido articular26,28 y en el tiempo de reacción al movimiento27,30, dichos efectos no ocurren en todos los segmentos articulares, observándose la eficacia de la acupuntura tan solo en la mejora de la movilidad en el plano frontal del hombro y la muñeca26.
Por otro lado, también se mostró variabilidad en la eficacia respecto al nivel de dependencia valorado con índice de Barthel. A pesar de los resultados estadísticamente significativos obtenidos por algunos autores22,29, Park et al.18 y Wayne et al.26 mostraron efectos clínicamente poco relevantes en el desarrollo de actividades rutinarias. No obstante, en ambos estudios las pequeñas mejoras para esta variable son observadas en mayor medida en las actividades rutinarias ejecutadas con el miembro inferior que con el miembro superior18,26.
La función motora fue analizada en 3 de los estudios incluidos22,26,29. Zhao et al.29 obtuvieron mejoras para esta variable en ambos grupos que reciben acupuntura, siendo superior en el grupo tratamiento que además recibe estimulación en la proyección de la decusación piramidal. Por otro lado, mientras Zhang et al.22 obtuvieron para los 2 grupos estudio donde se aplican 2 modalidades de acupuntura mejoras con un grado ≥4 en la escala de Fugl-Meyer (EFM) en el 66,7 y el 42,3% de los casos, respectivamente, Wayne et al.26 no obtuvieron cambios entre grupos; no obstante, la tendencia de sus efectos fue beneficiosa respecto al placebo.
Otras variables, como la actividad eléctrica del nervio29 o la activación neuronal del córtex cerebral28, mostraron cambios tanto en el miembro superior afecto como en el inferior29. En este sentido, Schaechter et al.28 indican la posibilidad de que una activación en el córtex pudiera influir en la mejora funcional del miembro superior (tabla 1). Por último, variables como la CVRS18,26,31 o la fuerza muscular no mostraron ningún cambio tras la intervención mediante acupuntura tradicional (tabla 1).
Instrumentos de medidaLos instrumentos de medida empleados fueron muy heterogéneos. Para la variable resistencia pasiva al estiramiento fue utilizada la EMA, cuantificando el nivel de espasticidad en 4 grados, y siendo utilizada en todos los estudios que analizan dicha variable18,26-31. El nivel de dependencia fue analizado por 4 de los estudios incluidos18,22,26,29 empleando todos ellos el índice de Barthel (tabla 1). El resto de variables fue analizado por un número de estudios inferior a 4. La función motora, en 3 estudios mediante la EFM22,26,29, la CVRS por otros 3 estudios mediante el cuestionario EuroQol-5D (EQ-5D)18 y el Nottingham Health Profile (NHP)26,31, el dolor percibido mediante la escala visual analógica (EVA)18,31 y el rango de movimiento mediante goniometría2. También se emplearon instrumentos de medida sofisticados para evaluar variables relacionadas con la espasticidad, como la actividad eléctrica del nervio mediante electromiografía (EMG)29, la actividad del córtex cerebral mediante resonancia magnética funcional (RMNF)28 o la fuerza muscular mediante dinamometría26 e isocinético27,30.
Duración y frecuenciaLa duración y la frecuencia de las sesiones de acupuntura aplicadas también fueron heterogéneas. En cuanto a la intervención, la duración oscila desde 16 sesiones31 a 3 ciclos de 30 sesiones cada uno en las investigaciones de Yue30 y Yue et al.27. Respecto a la duración de cada sesión de acupuntura, el tiempo más repetido fue el de 30min22,27,30,31, seguido de 20min en los estudios de Park et al.18 y Zhao et al.29 y de 60min en el estudio de Wayne et al.26. Respecto a la frecuencia de aplicación, no existe ningún estudio que aplique la misma, oscilando desde 2 sesiones semanales durante 8semanas31, 2 sesiones semanales en 10semanas28, 20 sesiones durante 12semanas26, 12 sesiones en 2 semanas18, o bien sesiones diarias durante 30días29.
Desde el punto de vista de la manipulación de la aguja, la longitud de la misma difiere entre los estudios, oscilando entre 0,30mm18,29 y 0,34mm26, no siendo especificado el grosor de las agujas empleadas en varios de los estudios22,27,29-32.
También se revisó si se especificaron los puntos acupunturables utilizados, obteniendo que todos los estudios indicaron los puntos abordados, a excepción de Wayne et al.26 y Schaechter et al.28. Del mismo modo, tan solo 3 de los estudios incluidos indican un número máximo de agujas insertadas por sesión: Park et al.18, 11 agujas; Wayne et al.26, entre 5 y 7 agujas, y Fink et al.31, un máximo de 15.
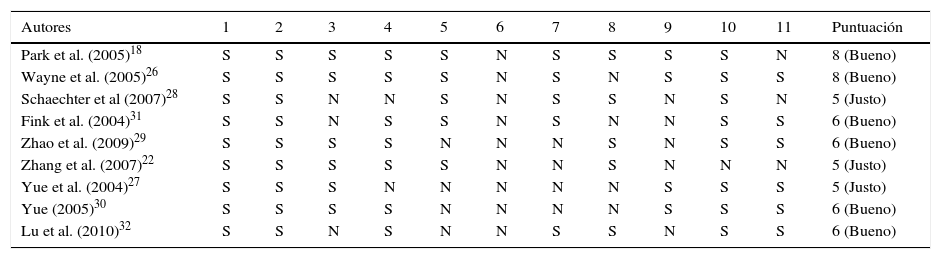
Calidad metodológicaLos resultados sobre la calidad metodológica evaluada con la escala PEDro se presenta en la tabla 2. La puntuación total de todos los estudios analizados fue igual o superior a 5 puntos sobre un máximo de 10 según dicha escala. Cinco de los estudios cegaron a sus participantes18,22,26,28,31, no siendo especificado en los 4 estudios restantes27,29,30,32. Los ensayos con mayor calidad metodológica fueron el de Park et al.18 y el realizado por Wayne et al.26, con una puntuación de 8 sobre 10 en ambos, siendo los realizados por Schaechter et al.28, Yue et al.27 y Zhang et al.22 los que obtuvieron peor puntuación (5 sobre 10 puntos).
Resultados de la escala PEDro
| Autores | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | Puntuación |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Park et al. (2005)18 | S | S | S | S | S | N | S | S | S | S | N | 8 (Bueno) |
| Wayne et al. (2005)26 | S | S | S | S | S | N | S | N | S | S | S | 8 (Bueno) |
| Schaechter et al (2007)28 | S | S | N | N | S | N | S | S | N | S | N | 5 (Justo) |
| Fink et al. (2004)31 | S | S | N | S | S | N | S | N | N | S | S | 6 (Bueno) |
| Zhao et al. (2009)29 | S | S | S | S | N | N | N | S | N | S | S | 6 (Bueno) |
| Zhang et al. (2007)22 | S | S | S | S | S | N | N | S | N | N | N | 5 (Justo) |
| Yue et al. (2004)27 | S | S | S | N | N | N | N | N | S | S | S | 5 (Justo) |
| Yue (2005)30 | S | S | S | S | N | N | N | N | S | S | S | 6 (Bueno) |
| Lu et al. (2010)32 | S | S | N | S | N | N | S | S | N | S | S | 6 (Bueno) |
N: no cumple requisito; S: sí cumple requisito.
1. Especificación de los criterios de elegibilidad. 2. Asignación aleatorizada. 3. Asignación ocultada. 4. Base comparable: los grupos fueron similares al inicio con respecto a los indicadores pronósticos más importantes. 5. Paciente «enmascarado». 6. Terapeuta «enmascarado». 7. Evaluador «enmascarado». 8. Seguimiento del sujeto (al menos 85% de seguimiento). 9. Análisis del tipo intención de tratar. 10. Comparaciones estadísticas entre los grupos. 11. Medida de variabilidad y punto de medidas.
A pesar de que la acupuntura constituye una técnica empleada y muy reconocida, sobre todo en países orientales1, y que el número de personas afectadas por ictus aumenta exponencialmente con el paso de los años4, la presente revisión refleja las escasas investigaciones que abordan la eficacia de dicha técnica en sujetos que han sufrido ictus, cumpliendo los criterios de inclusión tan solo 9 estudios, que presentan, de manera general, una calidad baja. De los 9 estudios revisados, 7 tienen una puntuación que oscila entre 5 y 6 puntos22,27-32, y solo 2 presentan una calidad buena (puntuación de 8)18,26.
Los resultados obtenidos mostraron como variables más analizadas la resistencia pasiva al estiramiento18,26-31, el grado de dependencia personal18,22,26,29 y la función motora del miembro afecto22,26,29. Las mejoras observadas por algunos estudios no pueden ser extrapolables al ámbito clínico. Uno de los motivos lo constituye la falta de consistencia entre los resultados reportados por distintos estudios respecto a la misma variable. Otro sería la heterogeneidad respecto a los cambios en una misma población muestral, como ocurre en el estudio de Wayne et al.26, en donde una misma intervención obtiene cambios en la región de la muñeca y en la movilidad del hombro en un plano frontal, pero no en el plano sagital y transversal, y tampoco en otras regiones como el codo, el antebrazo o el dedo pulgar. Por último, el reducido tamaño de la muestra y la ausencia del cálculo sobre el tamaño del efecto conseguido imposibilitan que los efectos conseguidos sean atendidos como clínicamente relevantes. Este hecho puede relacionarse con la falta de consenso que indican algunos autores con relación al concepto y la valoración de un aspecto tan complejo como la espasticidad, influyendo de manera decisiva en el diagnóstico sobre el grado de esta33,34.
También fueron analizados en los estudios incluidos, aunque de forma menos mayoritaria, los efectos neurofisiológicos sobre la excitación del córtex cerebral o la actividad eléctrica del nervio28,29. Esta cuestión pudiera justificarse porque la selección de una variable para su posterior análisis debe basarse en las posibilidades técnicas del equipo humano que realiza la investigación, el material disponible y la experiencia de los investigadores en el manejo de los instrumentos de medición.
Actualmente, un número importante de supervivientes al ictus con secuelas funcionales han sido sometidos a diversos procedimientos rehabilitadores, como la estimulación eléctrica funcional35, la terapia mediante sistemas de realidad virtual36, el empleo de robots que inducen movimiento37 o la acupuntura38,39. No obstante, la mejor elección terapéutica aún genera controversias. Los ensayos clínicos experimentales que aplican acupuntura tradicional muestran que esta técnica produce beneficios en la calidad de vida de estos pacientes, si bien, debido a la heterogeneidad en el diseño de los estudios, es complicado realizar un análisis comparativo de los resultados al observarse diversidad en cuanto a los objetivos y variables analizadas, instrumentos de medida, duración y frecuencia de las sesiones.
Se han encontrado estudios con variabilidad tanto en el tiempo de aplicación del tratamiento como en la longitud de la aguja utilizada. Este hecho dificulta la reproducibilidad de dichos estudios, siendo factores de relevancia que pueden influir en el resultado final.
Las diferencias en cuanto a los resultados mostrados entre estudios pueden ser explicadas por las afirmaciones de Lo et al.20. Estos autores indicaron que los cambios en la plasticidad cerebral no parecen reducir significativamente la espasticidad de forma inmediata, si bien los efectos pueden ser acumulativos en el tiempo, debiendo realizarse estudios a largo plazo para conocer el alcance real de la acupuntura como alternativa terapéutica en el manejo clínico de la espasticidad. Esta reflexión también ha sido compartida por estudios recientes de revisión. Las conclusiones indicadas tanto en la revisión sistemática de Park et al.38 como en el metaanálisis de Lim et al.39, en donde se incluyen menos estudios que en la presente revisión, coinciden en la falta de consenso respecto a la eficacia de la acupuntura en diversos parámetros clínicos que se relacionan con la existencia de espasticidad en pacientes supervivientes de ictus. Coincidimos por tanto con ellos en que la acupuntura podría ser efectiva en el control de la espasticidad tras haber sufrido un ictus. No obstante, son necesarios estudios de seguimiento a medio y a largo plazo para determinar el alcance de su eficacia.
En definitiva, la complicación tan importante que constituye la espasticidad, y la valoración imprecisa y poco fiable que normalmente se realiza40, justifica la necesidad de guías clínicas que determinen procedimientos de actuación homogéneos para el diseño y desarrollo de estudios. Del mismo modo, a pesar de las mejoras estadísticamente significativas observadas en variables como la resistencia pasiva al estiramiento y el rango de movimiento, son necesarios futuros estudios que realicen una prospección, estableciendo periodos de seguimiento que permitan conocer a medio y largo plazo su eficacia.
ConclusionesA pesar de las mejoras reportadas por algunos estudios incluidos sobre variables relacionadas con la reducción de espasticidad en pacientes que han sufrido ictus, la eficacia de la técnica no ha podido demostrarse. La falta de consistencia entre los resultados reportados por los distintos estudios, la ausencia respecto al tamaño de los efectos conseguidos y la necesidad de procedimientos homogéneos en el diseño no permiten considerar a la acupuntura tradicional como técnica con efectos clínicamente relevantes sobre la espasticidad de pacientes que han sufrido ictus.
- 1.
Dentro de las manifestaciones neurológicas más frecuentes en el ictus, provocadas por una liberación incontrolada de la actividad motora refleja, destaca la espasticidad.
- 2.
La acupuntura ha sido practicada en China desde tiempos remotos.
- 3.
En el tratamiento del ictus se va aplicando la acupuntura como terapia complementaria en el proceso rehabilitador post-ictus para obtener mejoras en la discapacidad secundaria.
- 1.
Los profesionales de atención primaria describen la acupuntura tradicional como terapia coadyuvante por los beneficios que aporta en la discapacidad de pacientes tras un ictus.
- 2.
Los profesionales de atención primaria aportan los puntos críticos de los beneficios de la acupuntura tradicional en la espasticidad de pacientes con ictus.
- 3.
A pesar de las mejoras reportadas sobre variables relacionadas con la reducción de espasticidad, la falta de consistencia entre los resultados mostrados no permite considerar a la acupuntura tradicional como técnica eficaz para combatir la espasticidad de pacientes que han sufrido ictus.
Los autores declaran no tener ningún conflicto de intereses.