Introducción
En la enfermedad oncológica terminal expectativa de vida inferior a 6 meses, se ha comprobado que la histología del tumor no ejerce ninguna influencia en la supervivencia durante esta fase de la enfermedad1.
Poder realizar un adecuado pronóstico de supervivencia facilitaría la toma de decisiones no sólo a los profesionales sanitarios que atienden el paciente, sino también a los propios pacientes y sus familias (grado de recomendación D)2.
En el paciente oncológico terminal con supervivencia esperada menor de 3 meses, los parámetros con posible valor predictivo se pueden agrupar en 3 bloques diferentes: signos y síntomas clínicos, datos analíticos e impresión clínica del profesional. Recientemente se han publicado 2 índices pronósticos, que no son más que modelos que integran distintas variables pertenecientes a estos 3 bloques, con distinto peso específico2.
El objetivo de este artículo es ofrecer diversas recomendaciones sobre el pronóstico de supervivencia en los pacientes con enfermedad oncológica avanzada, basadas en la evidencia clínica disponible.
Para ello un Grupo de Trabajo de la Asociación Europea de Cuidados Paliativos ha revisado los estudios disponibles asignándoles el nivel de evidencia correspondiente. Se realiza una búsqueda electrónica sistemática en Medline y Embase en las siguientes áreas: signos y síntomas clínicos, datos analíticos, impresión clínica del profesional e índices pronósticos. Sólo se incluyen los estudios realizados en pacientes con enfermedad oncológica avanzada y supervivencia menor de 90 días.
El nivel de evidencia asignado a los resultados de cada estudio se realiza en función de la calidad de la metodología del estudio y del tipo de éste. Cada uno de los artículos es evaluado de manera independiente por al menos 2 miembros del Grupo.
La heterogeneidad de los estudios disponibles y la ausencia de estándares mínimos en los resultados publicados no han permitido elaborar un metaanálisis formal.
Valor de los síntomas clínicos como estimador de la supervivencia
Los signos y síntomas clínicos que han demostrado tener significación pronóstica son el performance status (grado de recomendación B), algunos síntomas del síndrome de caquexia-anorexia cáncer: anorexia, perdida de peso, disfagia y xerostomía (grado de recomendación B), disnea (grado de recomendación B), delirium y alteración cognitiva (grado de recomendación B)2.
Un performance status bajo predice tiempos de supervivencia cortos; sin embargo, performance status iniciales elevados no necesariamente predicen tiempos de supervivencia prolongados, y su deterioro indica un empeoramiento importante en el pronostico3.
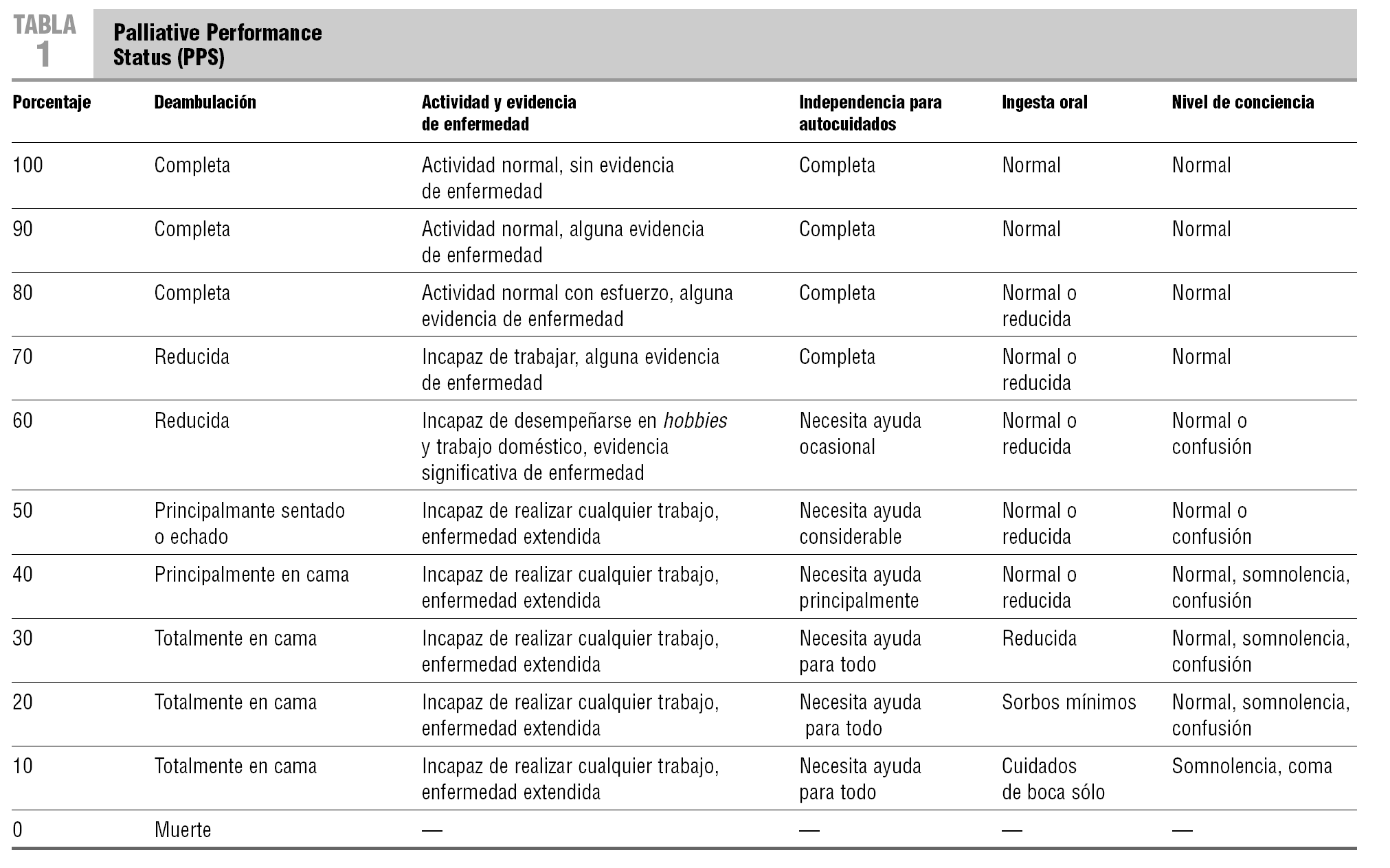
Durante años, para valorar el performance status de los pacientes con cáncer se ha utilizado el índice de Karnofsky (IK). El IK se describió por primera vez en 19484, y aunque ha demostrado validez y coherencia interna, es difícil ubicar dentro de la escala al 35% de los pacientes. Además algunos autores califican el IK de anticuado, ya que, por ejemplo, un IK del 30% refleja la indicación de hospitalizar al paciente y un 20% indica la necesidad de que esté hospitalizado. Esta diferencia podía ser adecuada en un determinado momento de la historia, pero actualmente, dada la calidad de la atención a los pacientes oncológicos en situación terminal en domicilio, no parece adecuado incluirla. Por ello se recomienda utilizar el Palliative Performance Status (PPS) en vez del IK para medir el performance status en el paciente oncológico en situación terminal5.
El PPS es una modificación del IK. Tiene 11 categorías y adopta valores de 0 a 100. Por la experiencia clínica con pacientes moribundos, hay 2 factores importantes para medir el performance status: ingesta oral y nivel de conciencia, que el IK no contempla. El PPS, además, no hace referencia al lugar donde se presta la atención5. El PPS ha demostrado de manera independiente tener significación pronóstica3,5 (tabla 1).
En cuanto a la capacidad pronóstica de los índices de calidad de vida y de los factores psicológicos, aunque tienen cierta relevancia en las fases iniciales de la enfermedad, cuando la supervivencia esperada es de 90 días o menos, la significación pronóstica de este tipo de índices está en función de los síntomas físicos que dichos índices de calidad de vida valoran2,6.
No obstante, los síntomas clínicos por sí mismos no aportan una información predictiva todo lo precisa que sería deseable.
Valor de los datos analíticos como estimador de la supervivencia
En el paciente oncológico en situación terminal, los parámetros biológicos no han sido estudiados de una manera tan amplia como los signos y síntomas físicos. Hay que sopesar el riesgo-beneficio para solicitar una analítica en este tipo de enfermo (grado de recomendación D)2.
Los parámetros con significación pronóstica son la leucocitosis7,8, la linfocitopenia7,8 y las concentraciones elevadas de proteína C reactiva9 (grado de recomendación B). Otros parámetros significativos en al menos un análisis multivariable son la seudocolinesterasa baja8, la vitamina B12 elevada9 y la bilirrubina elevada10. Las cifras de albúmina y prealbúmina parecen estar más en relación con el síndrome de caquexia-anorexia y cáncer. La anemia, la hipocalcemia, la hiponatremia, la proteinuria y valores séricos de lactato deshidrogenasa > 618 U/l2 parecen tener cierta correlación con la supervivencia, pero no se ha podido confirmar2.
Aunque estos estimadores aporten la objetividad que no contemplaban los anteriores, no superan la capacidad pronóstica de los signos y síntomas clínicos.
Valor de la impresión clínica como estimador de la supervivencia
Han sido muchos los trabajos sobre la correlación entre la impresión clínica y la supervivencia que se han publicado11-15. Todos establecen que la impresión clínica es un parámetro de limitada utilidad en la práctica asistencial diaria, cargado de subjetividad e irreproducible. Hay tendencia a sobrestimar de 3 a 5 veces la supervivencia16 (grado de recomendación A). El pronóstico es más exacto cuanto más próximo al momento de la muerte se realiza (grado de recomendación A)17. Por lo tanto, se recomienda concretar la impresión clínica del profesional a intervalos fijos (grado de recomendación A)2. Considerar la impresión clínica del profesional como una probabilidad de supervivencia más que como un valor absoluto permite realizar pronósticos más exactos (grado de recomendación A)2. La falta de experiencia del profesional en oncología y en cuidados paliativos disminuye la aproximación pronóstica; por lo tanto, puede ser útil una segunda opinión de otro profesional con más experiencia (grado de recomendación D)2,11-15. Cuanto más larga es la relación del médico con el paciente, mayor es la probabilidad de error. Por lo tanto, vale la pena obtener una segunda opinión, si el primer médico tiene una relación muy estrecha con el paciente (grado de recomendación B)2.
No existe un tipo determinado de médico que sea el que generalmente se equivoca, como tampoco unas características determinadas de pacientes con las que los médicos se suelan equivocar. Aunque algún tipo de error es inevitable a la hora de pronosticar, fallar en el pronóstico de una forma superoptimista sistemáticamente puede afectar negativamente a la calidad de la atención recibida por este tipo de pacientes.
La proximidad al enfermo auxiliar de enfermeria, capellán, y no tanto la cualificación profesional, mejora la estimación pronostica12.
Por lo tanto, la impresión clínica del profesional no debe utilizarse como única herramienta a la hora de estimar la supervivencia, sino teniendo en cuenta los demás factores pronósticos (grado de recomendación A)2. El entrenamiento en realizar pronósticos puede mejorar su precisión (grado de recomendación D) 2.
Nuevas aportaciones en la estimación de la supervivencia: índices pronósticos
Recientemente han sido elaborados 2 nuevos índices con capacidad pronóstica. Estos índices permiten clasificar a los enfermos en grupos con supervivencias significativamente diferentes (grado de recomendación A)2.
PaP score. Considera variables predictoras de supervivencia el IK, la predicción clínica de supervivencia del profesional, la disnea, la anorexia, el número total de leococitos y el porcentaje de linfocitos. Cada una de estas variables se multiplica por un coeficiente, según su peso específico (tabla 2). El PaP score permite clasificar a los pacientes en 3 grupos que presentan 3 probabilidades diferentes de sobrevivir a los 30 días7 (tabla 3). Este índice ha sido construido y validado en 2 estudios multicéntricos con poblaciones independientes. Se ha validado en diferentes países, en distintos ambitos de atención y en distintas fases de la enfermedad. No es aplicable en neoplasias hematológicas18,19. Este índice es el único que incluye valores biológicos y realiza la impresión clínica del profesional teniendo en cuenta otros factores pronósticos. Si se asocia este índice con la presencia o no de delirium, mejora la precisión diagnóstica.
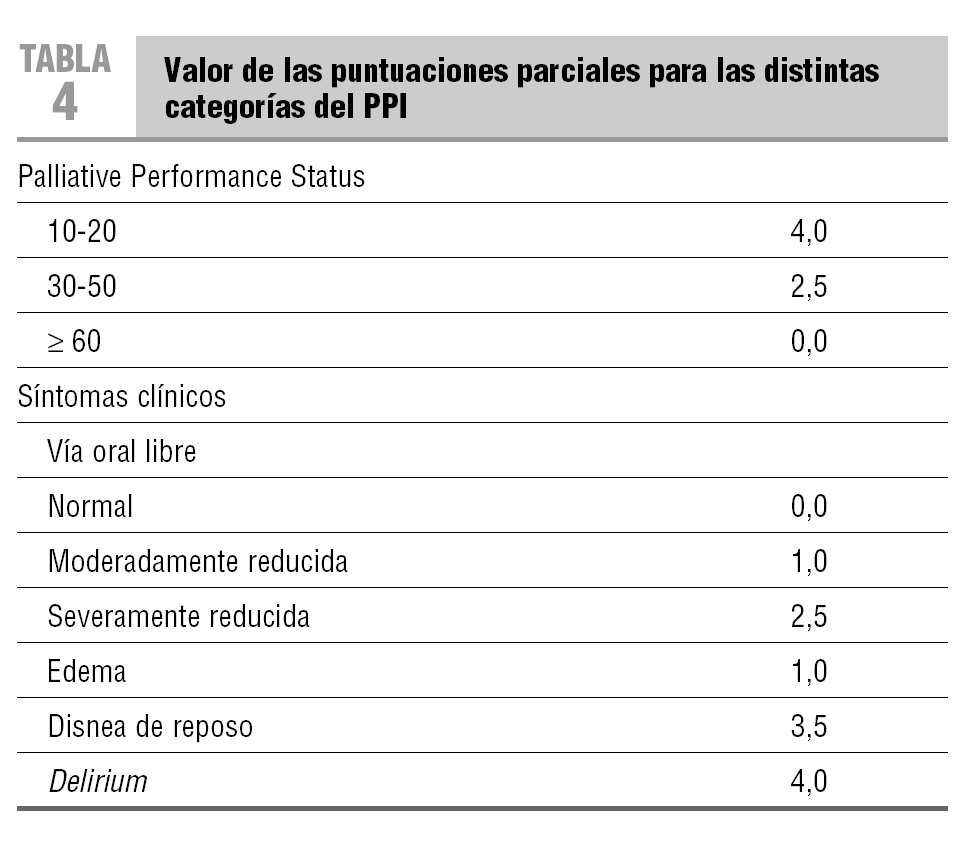
PPI. integra la información de las siguientes variables: PPS18, vía oral libre, edemas, disnea de reposo y delirio según los criterios de la DSM-IV20. No tiene en cuenta la impresión clínica del profesional ni factores biológicos. El PPI se obtiene con la suma de cada una de las variables previamente multiplicadas por un coeficiente según su peso específico. Este índice puede tomar valores de 0 a 1520 (tabla 4). Los autores concluyen que este índice es capaz de predecir, de una manera aceptable, supervivencias de 3-6 semanas (tabla 5). Al aplicar el PPI a una población de pacientes oncológicos en situación terminal, atendidos por un equipo de soporte de atención domiciliaria21, el PPI no predijo la supervivencia con la sensibilidad y la especificidad descritas por Morita et al.
Hasta el momento no existen estudios que comparen la eficacia de dichos índices pronósticos.
Conclusiones
A partir del análisis de la bibliografía, podemos concluir que ni los síntomas y signos clínicos ni los datos analíticos ni la impresión clínica del profesional, cada uno por separado, tienen un valor exacto a la hora de cuantificar el pronóstico. Las nuevas investigaciones se orientan más a construir índices pronósticos, que no son más que modelos que introducen variables pertenecientes a estos 3 grupos, con distinto peso específico. La generalización de estos índices pronósticos y próximos estudios establecerán su verdadero papel en la práctica clínica diaria22.
Correspondencia:
Cristina de Miguel Sánchez.
San Restituto, 72, portal C, piso 4, puerta 3.
28039 Madrid. España.
Correo electrónico: esad.gapm07@salud.madrid.org