Introducción
La atención primaria (AP) es el ámbito de la atención sanitaria donde se genera aproximadamente un 40% del total de costes de la sanidad1. Del presupuesto específico de AP durante el año 2001, un 61% se dedicó a prestaciones farmacéuticas2. En el año 2006, en Cataluña estaba previsto destinar a dicho capítulo el 57% del presupuesto de AP1.
A pesar de que las evaluaciones económicas pretenden la identificación, la medición y la valoración de todas las consecuencias y costes relevantes de las intervenciones sanitarias, en la práctica tienen que enfrentarse con inevitables restricciones, debido a la falta de información fiable. Estas limitaciones dan lugar a una serie de análisis que se han calificado de parciales o incompletos3. Son pocos los estudios realizados en nuestro medio que analizan de forma detallada y global los costes asistenciales asociados con los diagnósticos de la AP en España. Serrat et al realizaron un estudio para evaluar y comparar la eficiencia del uso de recursos entre cupos asistenciales ajustados por los Ambulatory Care Groups4.
Coincidiendo con el proceso de reforma de la AP, se han publicado otros estudios que analizan los costes relacionados con la estructura y el proceso de la AP y se realiza una comparación entre centros reformados y no reformados5,6. En otros se han evaluado los costes asociados con alguna enfermedad concreta, como el asma7, la diabetes8 o la psoriasis9.
El objetivo del presente estudio es estimar los costes reales asistenciales de un centro de atención primaria asociados con los diferentes grupos de enfermedades.
Métodos
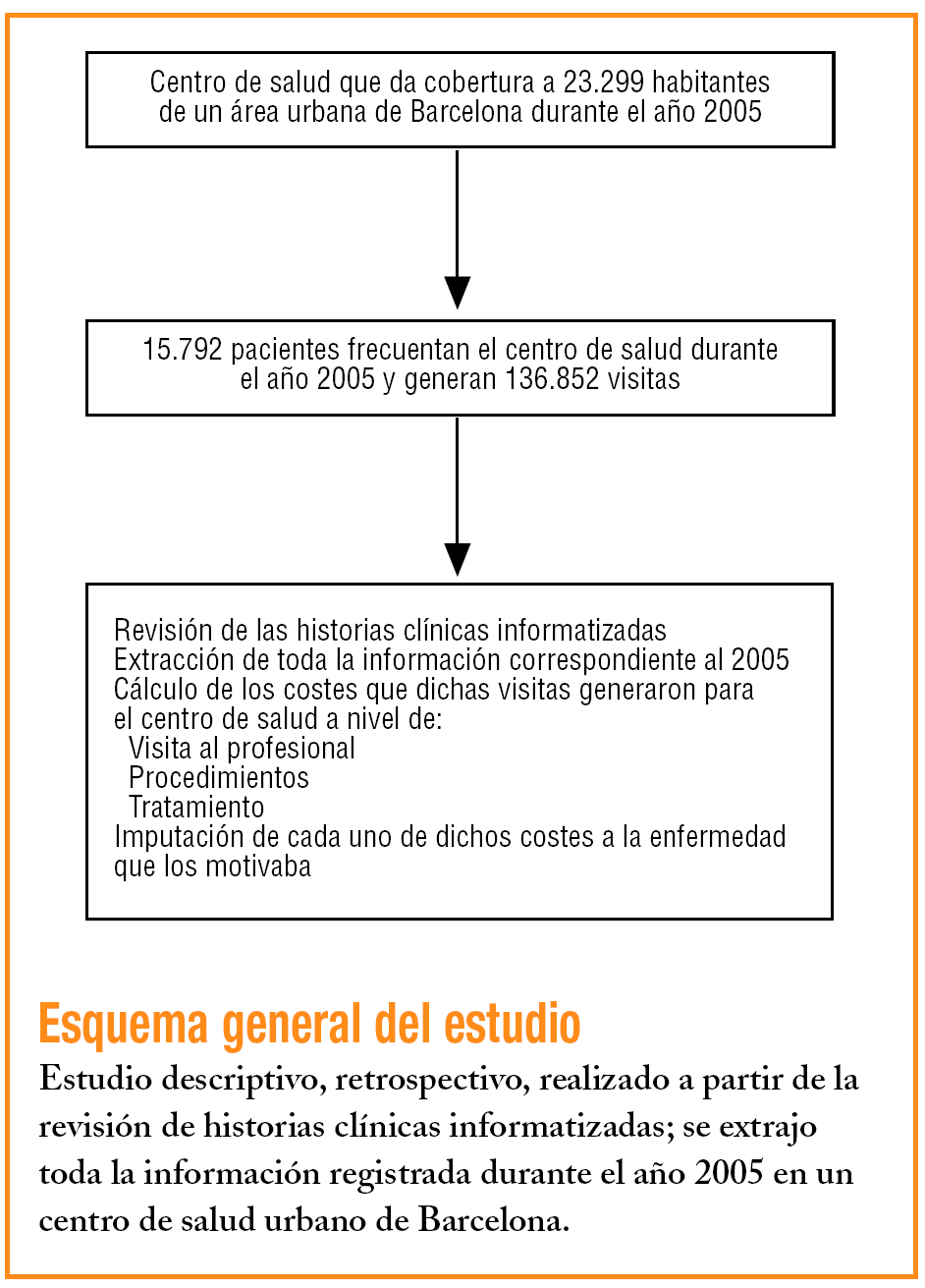
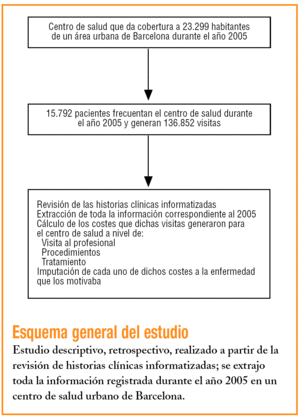
Estudio descriptivo realizado en un centro de salud urbano. El análisis de los costes se realizó retrospectivamente mediante el acceso a las bases de datos, donde se recogió información sobre todas las consultas y procedimientos realizados durante el año 2005.
Se han imputado los costes asistenciales a cada uno de los 17 grupos patológicos de la Clasificación Internacional de Atención Primaria (CIAP-2)10,11.
En el centro de salud, todas las historias están informatizadas, utilizándose durante el año 2005 el aplicativo OMI-AP, formado por un conjunto de subprogramas interrelacionados entre sí que registran toda la información relativa al paciente y a los servicios que el centro proporciona y a los que éste recurre. Mediante otro aplicativo (OMI-AD) se ha extraído la información necesaria, para posteriormente realizar su explotación estadística.
Se ha calculado el coste medio por visita en euros diferenciando por profesional sanitario, y se ha dividido el total pagado a cada uno de los colectivos por el número total de visitas realizadas por cada uno durante el año 2005. Además, se ha calculado un coste fijo por visita dividiendo los costes en euros del personal no sanitario y otros costes de mantenimiento del centro por el número total de visitas realizadas durante ese año. El coste total por visita se ha calculado contabilizando el coste medio de visita por profesional (coste variable) y el coste fijo por visita. Los costes de laboratorio y otros procedimientos diagnósticos son también costes fijos que se obtienen directamente de los centros concertados donde se realizan. No se han imputado los costes de derivación a especialistas, al ser costes que no se facturan al centro. Además, se ha considerado el gasto farmacéutico del año 2005, a través de los datos reales facilitados por el Servei Català de la Salut.
Para el análisis de los datos se han utilizado pruebas de estadística descriptiva (cálculo de intervalos de confianza [IC] del 95%). Los análisis se realizaron con el programa SPSS versión 14.0.
Resultados
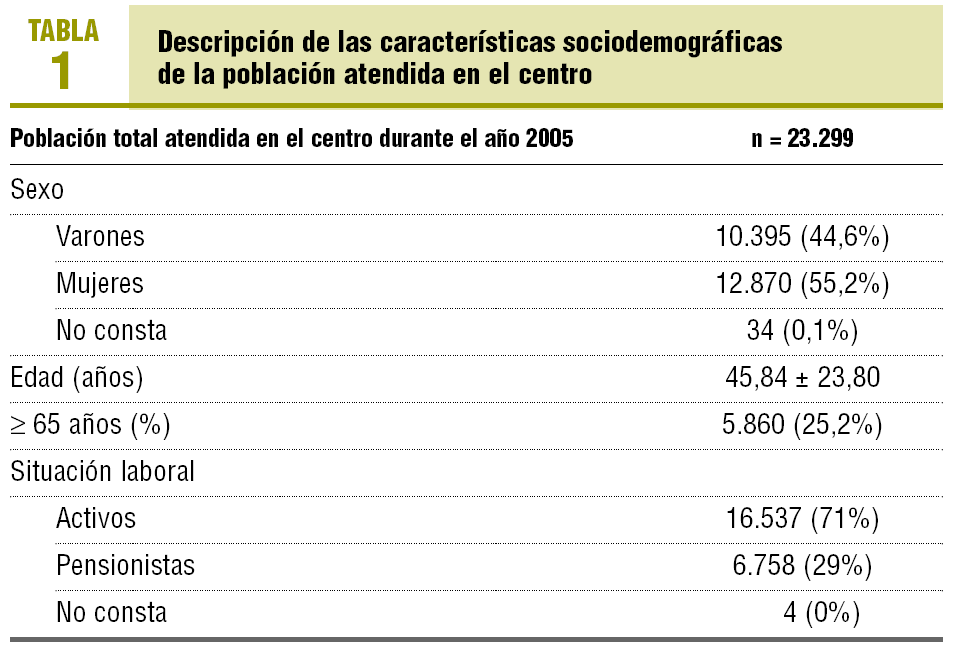
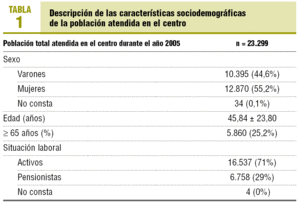
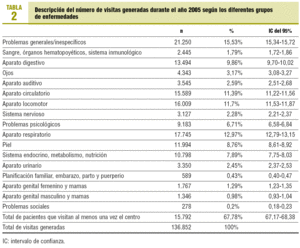
El centro de salud daba cobertura durante el año 2005 a una población total de 23.299 habitantes. En la tabla 1 se detallan las características sociodemográficas de la población adscrita al centro. Un 67,8% de la población asignada se visitó al menos una vez durante el año 2005. El número medio ± desviación estándar (DE) de visitas por paciente atendido fue de 8,7 ± 9,4 visitas, y por paciente adscrito, de 5,9 ± 8,7 visitas.
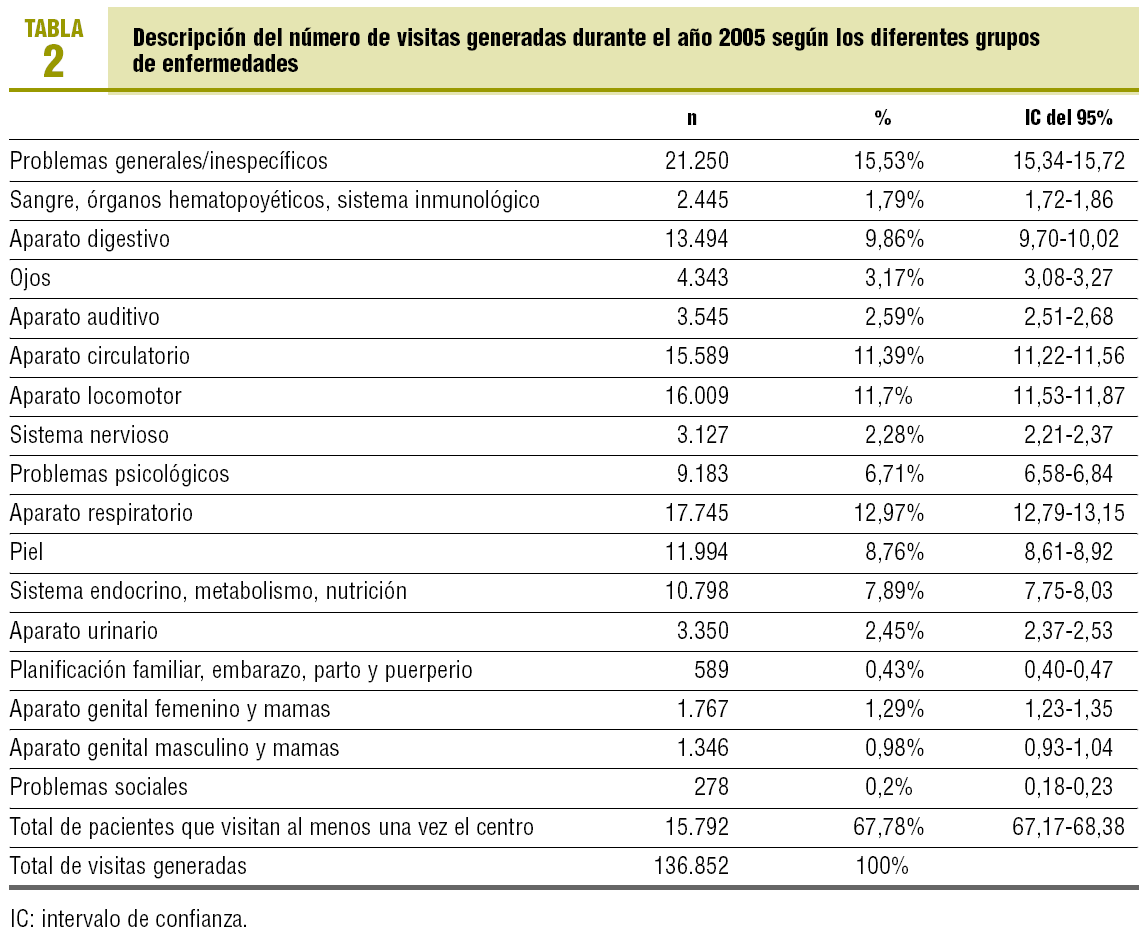
Sin considerar las visitas agrupadas como problemas generales e inespecíficos, las visitas por problemas respiratorios, del aparato locomotor, circulatorio y digestivo son, por este orden, las más frecuentes y representan un 46% del total de visitas generadas durante el año 2005 (tabla 2).
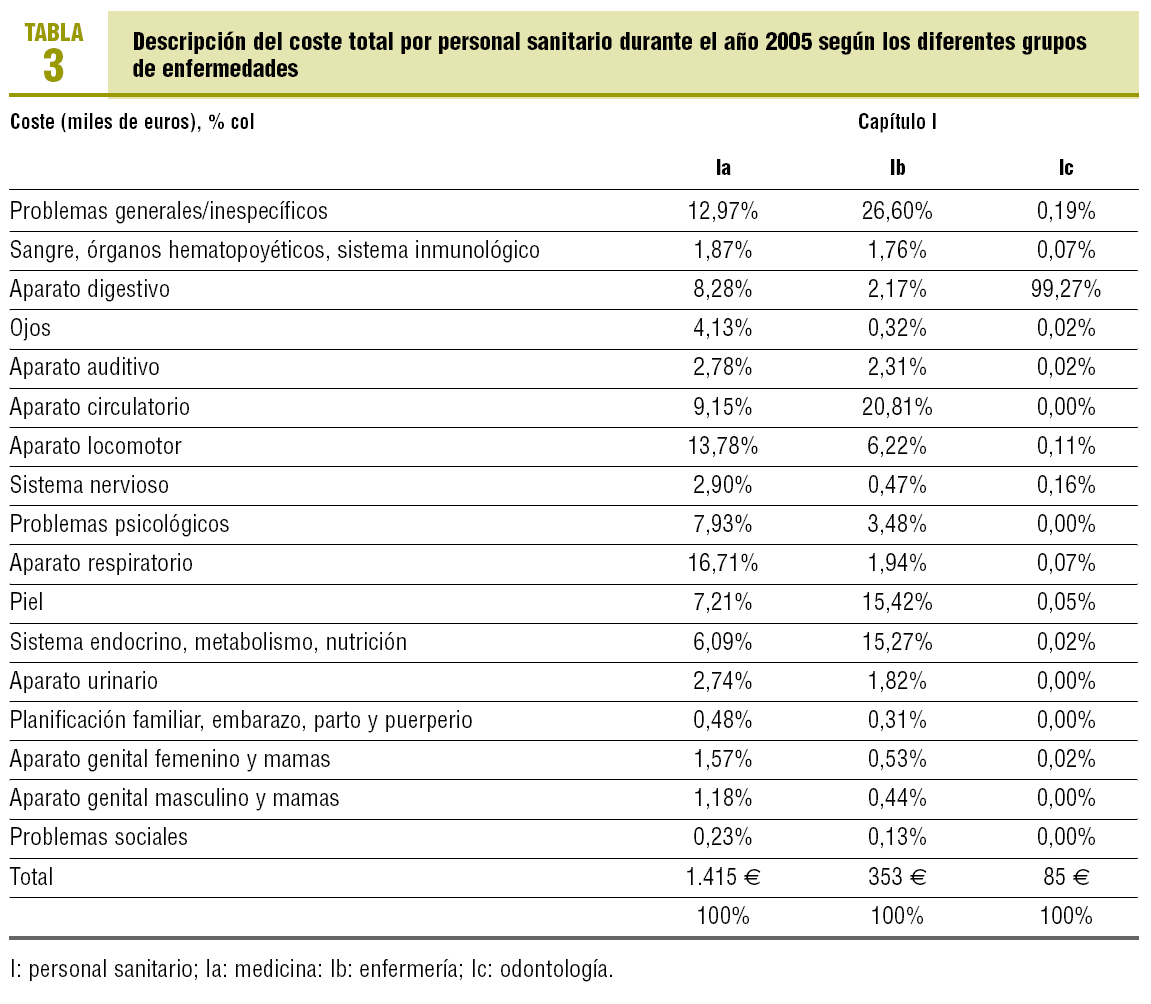
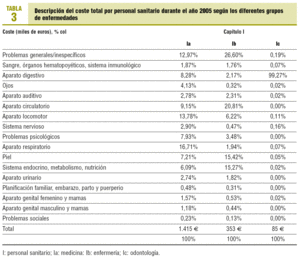
El coste total por profesional y grupo patológico se muestra en la tabla 3. Tras excluir las visitas agrupadas como problemas generales e inespecíficos, para los profesionales médicos, los costes más altos son los generados por las visitas por problemas respiratorios, locomotor, circulatorio y digestivo, en este orden, y representan un 48% del total de los costos. Para los profesionales de enfermería, los costes más altos son los destinados a las visitas por problemas circulatorios, piel (contabilizando las curas) y sistema endocrino-metabólico, por este orden, y representan un 51,5% del total de los costes. Para los profesionales de odontología, los costes más altos son los destinados a las visitas por problemas digestivos (el 99% del total de los costes).
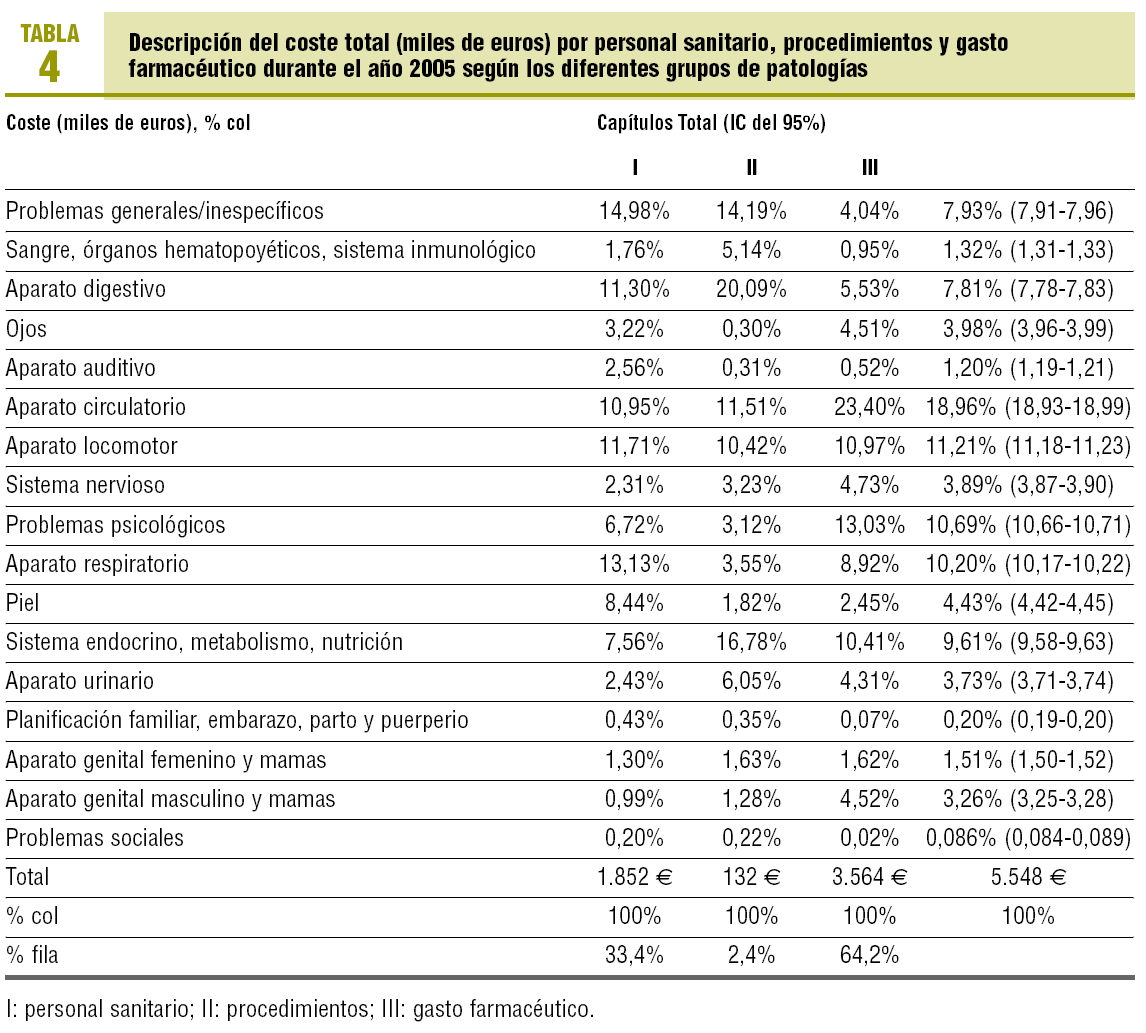
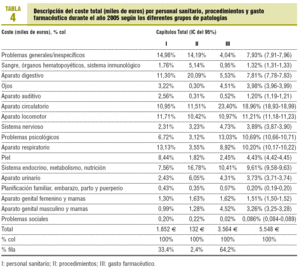
El coste total según los diferentes grupos patológicos se muestra en la tabla 4. Los costes más altos, y por orden decreciente, son los derivados de problemas circulatorios (19%), seguidos de los problemas del aparato locomotor (11%), psicológicos (11%), del aparato respiratorio (10%) y del sistema endocrino-metabólico y nutrición (10%), sumando un 60% del total de los costes.
Por capítulos, el coste debido a tratamiento farmacológico representa un 65% de los costes totales, las visitas al profesional de salud el 33%, y la realización de procedimientos, el 2%.
El coste total durante el año 2005 por habitante fue de 239,1 ± 493,6 €, y por habitante visitado, de 349,5 ± 563,5 €.
Discusión
Como consecuencia de la aprobación de la Ley de Ordenación Sanitaria de Cataluña en el año 1990, se crean las entidades de base asociativa (EBA) y otras entidades proveedoras de servicios de AP, de diferente naturaleza jurídica y titularidad pública o privada, que realizan tareas de gestión y provisión al Servei Català de la Salut12. Las EBA y otras entidades proveedoras tienen opción a una mayor flexibilidad en el esquema organizativo y de gestión, lo que permite conocer y analizar con mayor detalle los costes de estructura directos e indirectos y los de proceso.
Una limitación de este estudio es inherente a las consultas de AP, y es que muchas visitas han de considerarse como problemas generales o inespecíficos, que en nuestro caso representaron un 15% de las visitas generadas en el centro. En este grupo se incluyen las actividades preventivas, así como una gran parte de las consultas de pediatría (revisiones, vacunaciones, etc.).
Es indudable la importancia del gasto farmacéutico, ya que supone casi el 65% de los costes asistenciales, tanto en nuestro centro de salud como en otros similares4, y es uno de los capítulos presupuestarios con mayor impacto1,2. Considerando el gasto farmacéutico, los problemas circulatorios son, con diferencia, los más costosos, y representan un 19% del coste total. Es interesante observar que los problemas psicológicos ocupan el octavo lugar en el capítulo de costes de personal sanitario y el décimo lugar en el capítulo de costes derivados del uso de otros procedimientos, y el segundo lugar en el capítulo de gasto farmacéutico, llegando a ocupar el tercer lugar en el grupo de enfermedades con mayor coste total asociado. Este efecto está asociado muy probablemente con la alta prescripción y coste de los antipsicóticos descrito también en otros estudios13.
Los costes por profesional y grupo patológico son coherentes con la actividad asistencial realizada por los profesionales de medicina y enfermería. Así, para los médicos, los problemas que generan más visitas y los más costosos son los problemas mayoritariamente agudos (bronquitis, lumbalgias, etc.), mientras que para los profesionales de enfermería son los problemas mayoritariamente crónicos. El hecho de que los costes imputados al servicio de odontología figuren dentro del grupo patológico de aparato digestivo se debe a que su actividad asistencial se clasifica de manera exclusiva en este grupo.
Los resultados de este estudio no son directamente extrapolables a otras áreas sanitarias, ya que hay muchos factores que podrían influir en ellos (estructura de la pirámide poblacional, medio diferente del urbano, características socioeconómicas de la población, etc.).
Como conclusión, en nuestro centro, las enfermedades del aparato circulatorio son las que tienen un coste asistencial total más alto. Los problemas psicológicos ocupan el segundo lugar desde un punto de vista de gasto farmacéutico y el tercer lugar desde un punto de vista de costes asistenciales totales.
Lo conocido sobre el tema
• La atención primaria es el ámbito de la atención sanitaria donde se genera aproximadamente un 40% del total de costes de la sanidad.
• El gasto farmacéutico supone casi el 65% de los costes asistenciales.
Qué aporta este estudio
• El grupo de enfermedades del aparato cardiocirculatorio es, con diferencia, el que tiene un coste asistencial total más alto.
• El grupo de enfermedades relacionadas con los problemas psicológicos representa el segundo lugar en los costes farmacéuticos.
Correspondencia:
C. Brotons Cuixart.
Unidad de Investigación.
CAP Sardenya.
Sardenya, 466. 08025 Barcelona. España.
Correo electrónico: cbrotons@eapsardenya.net
Manuscrito recibido el 23-11-2006.
Manuscrito aceptado para su publicación el 21-3-2007.