Introducción
El progresivo aumento de la población > 65 años1 en nuestro país constituye, desde una perspectiva de salud pública, uno de los fenómenos de mayor preocupación que requiere la adopción de medidas sociales y sanitarias. Entre estas últimas debe incluirse el cribado de las discapacidades o los problemas médicos, funcionales, psíquicos y sociales, con el objeto de diseñar un plan terapéutico y de cuidados, así como un seguimiento a largo plazo. Este abordaje clínico-preventivo fue ideado por los primeros geriatras ingleses2 y ha recibido numerosas denominaciones: valoración geriátrica multidisciplinaria, valoración geriátrica integral o comprehensiva, y valoración geriátrica exhaustiva (VGE), siendo ésta última la de mayor predicamento. Las dimensiones que se estudian son cinco3: salud o enfermedad orgánica, función mental, situación funcional, soporte social y situación económica.
En estudios a corto y medio plazo realizados en ancianos no institucionalizados de nuestro entorno se ha puesto de relieve la relación entre algunas de las valoraciones comprendidas en la VGE (índice de Katz y deterioro cognitivo) y la mortalidad4,5. Sin embargo, no hemos encontrado estudios en los que se valore más allá de 5 años la relación entre dichas valoraciones u otras contenidas en la VGE y la reducción de la supervivencia. Esta carencia debería ser subsanada, ya que los pacientes ancianos consumen el 50% del tiempo profesional del médico de atención primaria6 y es el ámbito más apropiado para la prevención y el diagnóstico precoz.
El objetivo de este estudio es identificar y priorizar los aspectos de la VGE, realizada en una unidad de valoración geriátrica hospitalaria, que mejor predicen la mortalidad a los 70 meses de nuestros ancianos, con el fin de incorporar dichos aspectos a la sistemática de trabajo de los médicos de familia, lo que permitiría detectar a los pacientes ancianos más vulnerables y que más se pueden beneficiar de las intervenciones sanitarias.
Pacientes y método
Se ha realizado un estudio observacional de cohortes retrospectivo (cohorte histórica) en el que se incluye la totalidad de pacientes ancianos que fueron remitidos a la Unidad de Valoración Geriátrica del Hospital Ramón y Cajal durante el año 1994 por cumplir los criterios protocolizados de derivación: los tres primeros y alguno de los otros nueve de la tabla 1.
Se observó retrospectivamente la evolución de todos los pacientes desde 1994 hasta octubre de 1999 (punto de corte por conveniencia), mediante la revisión de los registros clínicos hospitalarios. Además del tiempo de supervivencia en meses, al inicio del seguimiento se recogieron mediante VGE las siguientes variables cualitativas: sexo, cardiopatía, hipertensión arterial, diabetes mellitus, enfermedad pulmonar obstructiva crónica (EPOC), enfermedades del aparato locomotor que supongan una limitación para el paciente, enfermedades neurológicas, enfermedades auditivas u oftálmicas que supongan una limitación, neoplasias, número de fármacos consumidos en el momento del alta de la evaluación geriátrica, depresión (diagnosticada según criterios del DSM IV), vivir solo y uso de recursos sociales. Asimismo, las variables cuantitativas recogidas al inico del estudio, fueron: edad, escala de Yessavage (tiene por objeto detectar la depresión y está específicamente diseñada para el paciente anciano; en nuestro estudio hemos empleado su versión reducida de 15 preguntas) y Mini-Examen Cognoscitivo de 35 ítems (MEC-35). Las variables índice de Katz y de Lawton, que son cualitativas ordinales, se categorizaron como cuantitativas (para el índice de Katz: A = 1, B = 2, C = 3, D = 4, E = 5, F = 6, G = 7 y para el índice de Lawton: independencia total 8 puntos, decreciendo hasta 0 puntos según el número de limitaciones funcionales), si bien para la comparación de sus resultados promedio entre fallecidos y vivos se utilizaron pruebas no paramétricas (test de la U de Mann-Whitney).
Al final del período de seguimiento se recopilaron los datos de la evolución final de estos pacientes (morbilidad y mortalidad) mediante la revisión de las historias clínicas de atención primaria, los registros informáticos del hospital y, por último, a través de llamadas telefónicas a los pacientes o sus familiares. Estos datos fueron incluidos en una base de datos en la que se disociaron las variables que pudieran identificar al paciente, cumpliendo la normativa sobre protección de datos.
Método estadístico
Se realiza un análisis descriptivo de cada variable de estudio, resumiéndose las de naturaleza cualitativa mediante tablas de frecuencias absolutas y relativas, y las de naturaleza cuantitativa mediante la media ± desviación estándar.
Para la comparación de variables cualitativas se emplea el test de la *2. Para la comparación de variables cuantitativas se emplea el procedimiento de la t de Student.
Con el objeto de conocer las variables predictoras independientes de mortalidad tras 70 meses de seguimiento se construye un modelo de regresión de Cox, para lo cual previamente se comprueba la asunción de riesgos proporcionales mediante la observación visual de las curvas de supervivencia de Kaplan-Meier y las gráficas log minus log en modelos estratificados para cada covariable. Para seleccionar las variables incluidas en el modelo se realiza un análisis bivariable con todas las variables recogidas en la VGE, done la variable dependiente es el tiempo de supervivencia y las covariables, el resto. Las variables con un nivel de significación ¾ 20% (varón, diabetes mellitus, EPOC, neoplasias, índices de Katz y de Lawton) son incluidas en el modelo máximo de riesgos proporcionales de Cox, donde tomamos como variable predictora principal el MEC-35 y como variables de control las restantes. Se comprueba la ausencia de colinealidad de las variables que conforman el modelo máximo mediante la aplicación de una macro diseñada a tal efecto en aquellas variables que tengan entre sí coeficientes de correlación < 0,60.
Mediante el método hacia atrás (máxima verosimilitud), controlado manualmente, se suprimen las variables con peor significación estadística siempre que, por no variar más del 10% el coeficiente beta de la variable predictora principal, no se consideren confundidoras. Finalmente se obtiene el mejor modelo definitivo posible. Todos los datos se analizaron con el paquete estadístico SPSS 10.0 para Windows.
Resultados
En los casi 6 años de seguimiento fallecieron 63 pacientes, 51 continuaron vivos y 26 se perdieron en algún momento del estudio (no se pudo contactar con ellos o sus familiares y/o no constaban nuevos registros de su evolución en el hospital ni en su centro de salud). La mediana de supervivencia fue de 57 meses y en la semana 70 la supervivencia acumulada fue del 45,4%.
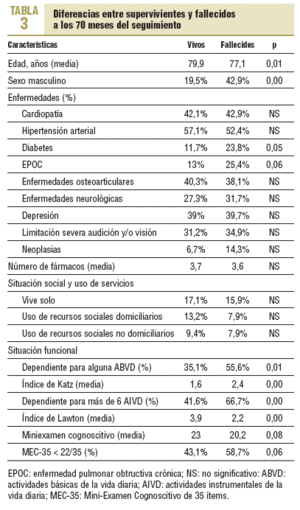
De los datos basales de la población estudiada (tabla 2) se desprende una alta carga de enfermedad, especialmente en procesos como la depresión, la cardiopatía, la diabetes y las afecciones neurológicas. Al final del período de seguimiento (tabla 3) había diferencias significativas para mortalidad en los pacientes varones, diabéticos, con un índice de Katz > A (al menos 1 limitación para actividades básicas de la vida diaria [ABVD]) y Lawton ¾ 2 (dependencia en al menos 6 actividades instrumentales de la vida diaria [AIVD]). Por otra parte, tanto la proporción de pacientes con edad mayor que la mediana (78 años) como los que tenían una puntuación del MEC-35 < 22 tenían una tendencia mayor a morir, pero sin alcanzar la significación estadística (p = 0,07 y p = 0,06, respectivamente). El resto de las características basales y finales de los 140 pacientes se describe en las tablas 2 y 3, respectivamente; cabe destacar que los pacientes fallecidos tenían un valor promedio significativamente superior que los vivos en las variables edad e índice de Katz, y significativamente inferior en el índice de Lawton.
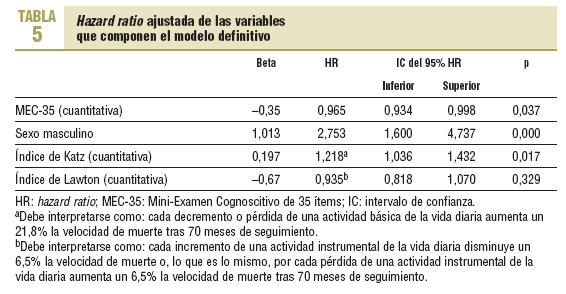
La hazard ratio (HR) no ajustada y la significación de las variables consideradas en el estudio se recogen en la tabla 4; destacan las neoplasias (HR = 2,7), el sexo (HR = 2,2) y la EPOC (HR = 1,8) como variables con mayor fuerza de asociación con la mortalidad. En el análisis multivariable (HR ajustada), las variables neoplasias y EPOC perdieron la significación estadística y salieron del modelo definitivo, que queda compuesto por las variables MEC-35, sexo e índice de Katz como variables significativas, e índice de Lawton como factor de confusión, como se aprecia en la tabla 5. De la lectura de esta tabla se interpreta que para el índice de Katz por cada decremento o pérdida de una ABVD aumenta un 21,8% la velocidad de muerte tras 70 meses de seguimiento. Asimismo, para el índice de Lawton por cada incremento de una AIVD disminuye un 6,5% la velocidad de muerte o, lo que es lo mismo, por cada pérdida de una AIVD aumenta un 6,5% la velocidad de muerte tras 70 meses de seguimiento. Finalmente, el efecto de un incremento de una unidad del MEC-35 disminuye un 3,5% la mortalidad; es decir: una reducción de una unidad del MEC-35 (situación más frecuente que el aumento) implica un incremento del 3,5% (1-0,965) de la mortalidad a los 70 meses, ajustada por sexo y actividades básicas e instrumentales de la vida diaria.
Hemos observado una buena correlación (r = 0,625; p < 0,001) entre las puntuaciones obtenidas entre los índices de Katz y Lawton (el coeficiente de correlación negativo se debe a que ambas escalas ordinales están categorizadas en sentido inverso). Dado que la correlación no es perfecta, hemos preferido incluir la valoración de la dependencia para las AIVD (Lawton) aunque ya hubiera dependencia para las ABVD (Katz), con objeto de medir dimensiones complementarias de un mismo problema. De hecho, de los 22 pacientes que tenían independencia total para AIVD, 9 presentaban alguna limitación menor para las ABVD, como grados leves de incontinencia urinaria o dificultad para entrar o salir del baño sin ayuda. Por otra parte, ambos índices no se han comportado como colineales en el análisis multivariable y, además, el Lawton se comporta como una variable de confusión, por lo que es obligado que permanezca en el modelo final de regresión de Cox.
Como constatación de nuestros hallazgos, en la figura 1 se refleja la probabilidad de supervivencia de los pacientes durante los 70 meses del estudio, y en la figura 2 la supervivencia estratificada según la puntuación del MEC-35 (según las siguientes categorías: puntuación ¾ 16, entre 17 y 21 y >= 22), con un nivel de significación asociado al test de rangos logarítmicos de 0,0004.
Discusión
La alta prevalencia de enfermedades como cardiopatía, diabetes, depresión o afección neurológica puede explicarse por ser una población muy seleccionada. Por otro lado, la baja proporción de ancianos oncológicos que han formado parte de la cohorte puede deberse a que los ancianos que tenían cáncer fueron mayoritariamente remitidos a la unidad de cuidados paliativos o eran seguidos por el servicio de oncología del hospital. Por este mismo razonamiento, cabe pensar que los ancianos con cáncer de nuestra cohorte son los de mejor pronóstico a medio plazo, y esto podría explicar su falta de asociación en el modelo ajustado.
Hay discrepancias en la bibliografía a favor7-17 y en contra18,19 de la asociación entre severidad del deterioro cognitivo y la supervivencia. Con este estudio apoyamos la presencia de esta relación en nuestro medio. Respecto al instrumento para la valoración cognitiva, Abizanda et al19 utilizan puntos de corte en el MEC, Baldereschi et al12 los criterios diagnósticos de demencia del DSM-IIIR y otros autores, como Freid et al20, escalas de valoración distintas del MEC. Nosotros hemos preferido tomar el MEC-35 dada su alta sensibilidad y especificidad y por estar validado para la población geriátrica de nuestro entorno21; asimismo, hemos categorizado el MEC-35 como variable cuantitativa discreta con el objeto de no perder información y cuantificar el efecto que tienen en la mortalidad pequeñas variaciones en las puntuaciones de la escala.
Respecto al marcado efecto de la dependencia física en la mortalidad, nuestros resultados coinciden con los obtenidos por Gambassi et al17, Narain et al22 y otros autores4,20,23.
Ser varón se ha demostrado como un factor predictor independiente, con un riesgo de mortalidad aproximadamente dos veces mayor que el de las mujeres, en distintos estudios13,20,22,24, tal y como hemos obtenido nosotros (HR = 2,75).
Aunque la edad pueda parecer una potencial variable de confusión al estar relacionada con el riesgo de muerte y con el empeoramiento de la puntuación del MEC-357,12,18,24, no se ha comportado como tal, como también ha sucedido en otros estudios22,25,26. Sin embargo, otros autores necesitaron ajustar por la edad27.
A pesar de que la muestra seleccionada ha sido de pacientes consecutivos atendidos en la unidad de valoración geriátrica, creemos que puede considerarse como una cohorte clínica no sesgada ya que, por un lado, ha constituido el universo completo de los pacientes remitidos y, por otro, el período estudiado ha sido de 1 año, con lo que se ha evitado el sesgo de estacionalidad de determinadas enfermedades. Por tanto, se trataría de una muestra no representativa del conjunto de ancianos que viven en el área, sino de los que presentan morbilidad y deben ser remitidos a la unidad de valoración geriátrica según los criterios de la tabla 1.
En conclusión, se observa que, después de ajustar por el sexo, las ABVD (índice Katz) y las AIVD (índice Lawton), por cada punto de aumento del MEC-35 disminuirá un 3,5% la probabilidad de morir (HR = 0,965) o, dicho de otra manera, dado que difícilmente un anciano va a mejorar su MEC-35 con el tiempo, por cada punto de disminución del MEC-35 aumentará un 3,5% el riesgo de mortalidad a los 70 meses.
Para evitar imprecisiones en la determinación del MEC-35 se recomienda, tal y como se hizo en nuestro estudio, que el evaluador que administra el MEC-35 reciba entrenamiento previo y no se cambie en ningún momento de persona. Sin embargo, somos conscientes de la posibilidad de que en la práctica clínica habitual una disminución de 1 punto del MEC-35 sea debida a la variabilidad del test-retest o a variaciones ocurridas por un cambio del evaluador, más que a verdaderos cambios de la función cognitiva. Por tanto, sería más interesante conocer el efecto en la mortalidad de cambios de 3, 4 o 5 puntos del MEC-35. Para su cálculo basta con multiplicar por dicha cantidad (3, 4 o 5) el coeficiente beta de MEC-35 y exponenciarlo. El resultado de esta sencilla operación nos daría que un decremento de 3 puntos incrementa un 10% el riesgo de mortalidad (HR = 0,90), de 4 puntos un 13% (HR = 0,87) y de 5 puntos hasta el 16% (HR = 0,84).
Por tanto, pequeñas o medianas variaciones del MEC-35 predicen un relevante incremento de la mortalidad, por lo que creemos que la valoración cognitiva de los pacientes ancianos con morbilidad atendidos en atención primaria puede constituir una herramienta de primer orden para identificar a los ancianos más vulnerables y puede, asimismo, ayudarnos a planificar nuestras consultas, las necesidades de derivación y de recursos y, en definitiva, mejorar la calidad asistencial a nuestros pacientes.
No obstante, son necesarios otros estudios de semejantes características en el ámbito de la atención primaria que permitan dar validez externa a nuestros hallazgos y determinar cuál es la periodicidad más adecuada para realizar la valoración cognitiva de nuestros ancianos.