Explorar la vivencia de los cuidados diabéticos en pacientes sometidos a amputación de miembros inferiores por pie diabético.
DiseñoEstudio cualitativo con perspectiva fenomenológica.
EmplazamientoÁrea hospitalaria de Cádiz.
ParticipantesDieciséis participantes (11 hombres y 5 mujeres) con diabetes tipo 2 y amputación no traumática de miembros inferiores.
MétodosEntrevistas semiestructuradas individuales y análisis de contenido de la información usando el método propuesto por Graneheim y Lundman.
ResultadosSe identificaron 4 categorías: 1. La familia es la piedra angular de los cuidados; 2. Los aspectos socioeconómicos y laborales determinan la calidad de los autocuidados; 3. La interacción paciente-personal de salud dinamiza los cuidados; y 4. Las limitaciones en la provisión de servicios sanitarios.
ConclusiónLa familia, la situación económica y laboral y los factores del sistema sanitario constituyen los elementos más relevantes en los cuidados de pacientes con diabetes y amputación de miembros inferiores. Los determinantes sociales, económicos y laborales deben ser tomados en especial consideración y de manera más personalizada desde los servicios sanitarios para aumentar el impacto de los cuidados proporcionados en la prevención de las complicaciones de la diabetes mellitus.
To examine the experience of diabetic care in patients undergoing lower limb amputation.
DesignA qualitative study using the phenomenological approach.
SettingCadiz Health District.
ParticipantsA total of 16 patients (11 men and 5 women) diagnosed with diabetes mellitus type 2 and with non-traumatic lower limb amputation.
MethodsSemi-structured interviews were performed, followed by a content analysis according Graneheim and Lundman.
ResultsFour categories were identified: 1. The family is the cornerstone for diabetic care. 2. The socio-economic and working conditions determine the quality of self-care. 3. The patient-health professional interaction facilitates patient care. 4. Limitations in the provision of health services.
ConclusionFamily, economic and working conditions, along with health system-related factors are the most important elements in the care of patients with diabetes and amputations. Social, economic and working conditions determine diabetic complications. In order to enhance health care impact on the prevention of diabetes mellitus complications, health system policy makers must take these facts seriously into consideration and in a more personalised manner.
La diabetes mellitus (DM) es una de las enfermedades con mayor prevalencia a nivel mundial1 y con una elevada tasa de complicaciones que reducen la esperanza y la calidad de vida en los pacientes afectados2. En concreto, la úlcera de pie diabético puede afectar a lo largo de la vida a una de cada 4 personas con DM, llegando a provocar amputaciones menores o mayores de miembros inferiores (MMII)3. En España la frecuencia de amputaciones oscila entre 2 y 4 casos por cada 1.000 pacientes y año4,5.
Muchas amputaciones de MMII —y reamputaciones— en pacientes con DM se pueden prevenir con una detección efectiva de los factores de riesgo y un tratamiento precoz6,7. A pesar de los esfuerzos del Plan Integral de la Diabetes Mellitus en Andalucía (PIDMA) para la prevención y el tratamiento del pie diabético 8,9, el número de amputaciones por pie diabético en Andalucía no ha descendido en los últimos años, especialmente entre los hombres10.
No solo factores biológicos y de acceso a los servicios influyen en la aparición de complicaciones. Las convicciones de los pacientes pueden no coincidir con la de los profesionales sanitarios respecto a los cuidados del pie diabético, pudiendo algunas de ellas aumentar el riesgo de complicaciones11. La metodología cualitativa aporta información relevante sobre variables potencialmente implicadas y, con frecuencia, poco consideradas. Además de conocer la realidad de la vida cotidiana de los pacientes con amputaciones y sus necesidades de tipo físico, los estudios cualitativos ponen de manifiesto la existencia de otras necesidades de adaptación psicosocial derivadas de la condición de amputado12. Con ejemplos más concretos, dichos estudios han contribuido a la identificación de barreras para el autocuidado general de la DM13,14 y de los factores que afectan al mal control de la glucemia desde la perspectiva de los pacientes y, no únicamente, desde la de los investigadores15,16. En este sentido, la comprensión de la falta de autocontrol, de las barreras de acceso a los servicios sanitarios y del escaso conocimiento del proceso clínico y de los signos de alerta de amputación —percibidos por los pacientes como factores precipitantes—17 constituye la clave para la prevención de las amputaciones —y reamputaciones— en pacientes con diabetes.
La escasez de estudios cualitativos en el ámbito español dirigidos a una comprensión holística de los cuidados en pacientes con DM y amputación de MMII fue el motor principal de esta investigación cuyo objetivo ha sido explorar la vivencia de los cuidados y autocuidados en estos pacientes.
Participantes y métodosDiseñoEstudio cualitativo llevado a cabo entre los meses de marzo y junio de 2015 a través de la realización de entrevistas semiestructuradas de 35 a 65min de duración, siguiendo un guión básico que se adaptó conforme progresaba la investigación. Las áreas temáticas del guión se presentan en la tabla 1. Las entrevistas se realizaron individualmente en las instalaciones del Hospital Universitario Puerta del Mar: planta de Cirugía Vascular (n=6); consultas externas de Endocrinología Pie Diabético (n=7) y de Rehabilitación (n=2). Otra entrevista se realizó en un Centro de Atención de Personas Mayores (n=1). Un entrevistador cualificado (GJR) —formado en medicina y sociología y con experiencia en la realización de entrevistas— llevó a cabo la recogida de información. Los participantes no conocían al entrevistador previamente.
Áreas temáticas del guión de entrevista
| Vivencia de la enfermedad y los cuidados por el individuo |
| Contexto social en el que se desarrolla la enfermedad |
| Aspectos relacionados con la atención sociosanitaria recibida |
| Aspectos relacionados con la enfermedad |
| Aspectos relacionados con los autocuidados |
| Aspectos relacionados con el tratamiento médico |
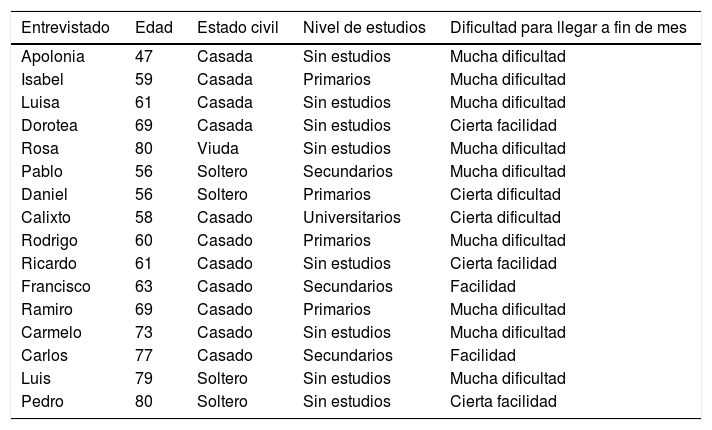
Se realizó un muestreo intencional por criterios definidos según las características sociodemográficas de los individuos con DM afectados por amputaciones en Andalucía: hombres mayores de 45 años, nivel de formación y estatus socioeconómico medio-bajo. Asimismo, se incluyeron mujeres (5 de un total de 16) para observar el posible efecto del género sobre los propios cuidados. Dos profesionales clínicos externos al grupo de investigación facilitaron la identificación de pacientes hospitalizados en la planta de cirugía vascular o que acudían a la consulta de Pie Diabético. Solo se entrevistaron personas que dieron su consentimiento y se encontraban en condiciones psicofísicas adecuadas. En total se realizaron 16 entrevistas (11 hombres y 5 mujeres). El número de entrevistados se determinó según los criterios señalados por Morse referentes al tamaño muestral y a la saturación de los resultados18,19. Las características sociodemográficas de los participantes se detallan en la tabla 2.
Características sociodemográficas de los entrevistados
| Entrevistado | Edad | Estado civil | Nivel de estudios | Dificultad para llegar a fin de mes |
|---|---|---|---|---|
| Apolonia | 47 | Casada | Sin estudios | Mucha dificultad |
| Isabel | 59 | Casada | Primarios | Mucha dificultad |
| Luisa | 61 | Casada | Sin estudios | Mucha dificultad |
| Dorotea | 69 | Casada | Sin estudios | Cierta facilidad |
| Rosa | 80 | Viuda | Sin estudios | Mucha dificultad |
| Pablo | 56 | Soltero | Secundarios | Mucha dificultad |
| Daniel | 56 | Soltero | Primarios | Cierta dificultad |
| Calixto | 58 | Casado | Universitarios | Cierta dificultad |
| Rodrigo | 60 | Casado | Primarios | Mucha dificultad |
| Ricardo | 61 | Casado | Sin estudios | Cierta facilidad |
| Francisco | 63 | Casado | Secundarios | Facilidad |
| Ramiro | 69 | Casado | Primarios | Mucha dificultad |
| Carmelo | 73 | Casado | Sin estudios | Mucha dificultad |
| Carlos | 77 | Casado | Secundarios | Facilidad |
| Luis | 79 | Soltero | Sin estudios | Mucha dificultad |
| Pedro | 80 | Soltero | Sin estudios | Cierta facilidad |
En el estudio participaron personas diagnosticadas de DM con amputación de MMII atendidas en el Hospital Universitario Puerta del Mar, hospital general para la población de la ciudad de Cádiz y San Fernando (240 mil habitantes) y de referencia para el resto de la provincia gaditana (1,24 millones habitantes) en algunas especialidades. El estudio se realizó en una región y una provincia con indicadores socioeconómicos desfavorables dentro del contexto español, con una tasa de riesgo de pobreza y exclusión social de 43,2 en 2015, frente a 28,6 en España20. La provincia de Cádiz ocupa los primeros lugares en la tasa de desempleo en España —38,3% en 2015— desde hace décadas21.
Análisis de datosLas entrevistas se registraron digitalmente y se transcribieron literalmente en su totalidad. Dichas transcripciones fueron, en principio, procesadas manualmente (sombreado de unidades de significado) y sucesivamente importadas al programa Open Code 4.022 para facilitar el proceso de codificación. Se partió desde la perspectiva fenomenológica descriptiva reseñada por Giorgi23. En cuanto al análisis de los datos, este se realizó en 2 fases siguiendo el enfoque de análisis de contenido cualitativo de Graneheim y Lundman24. En la fase 1, GJR se familiarizó con todas las entrevistas, identificando en este proceso 4 áreas relevantes: a) rol del apoyo familiar y social; b) relación médico-paciente; c) relación personal de enfermería con el paciente; y d) barreras para el cumplimiento de los autocuidados. Posteriormente dichas áreas fueron delimitadas en unidades de significado —sombreadas en distintos colores para facilitar su identificación— y resumidas en unidades de significado agrupadas. De estas últimas se establecieron de forma inductiva unos códigos que compusieron un listado preliminar. Dicho listado fue discutido entre los integrantes del equipo investigador para su consenso. Tras revisión de la literatura científica y en base al conocimiento de los integrantes del grupo investigador, en la fase 2 tuvo lugar una revisión de las entrevistas y del listado de códigos, consensuando algunos, cambiando otros e incorporando nuevos códigos ausentes en la primera fase. El resultado fue una lista definitiva de códigos agrupados posteriormente en subcategorías y éstas, a su vez, en categorías que reflejan el contenido manifiesto de las entrevistas.
Con respecto a los criterios de confiabilidad, se contó con la intervención de varios investigadores con diversos perfiles y niveles de familiaridad con el contexto en el proceso de análisis de los datos. Se fortaleció la transferibilidad de los resultados mediante una adecuada selección de los informantes —seleccionados por su capacidad de aportar información relativa a nuestra pregunta de investigación, discursos y en número suficiente para obtener la saturación de la información—. Asimismo, se partió de un enfoque de generalización naturalista —describimos el contexto del estudio para que los/as lectores/as puedan juzgar la transferibilidad de los hallazgos a otros contextos—.
Aspectos éticosEl estudio contó con la aprobación del Comité de Ética de Investigación del Hospital Universitario Puerta del Mar. Cada participante firmó un consentimiento informado, preservándose además la confidencialidad y el anonimato mediante el uso de seudónimo.
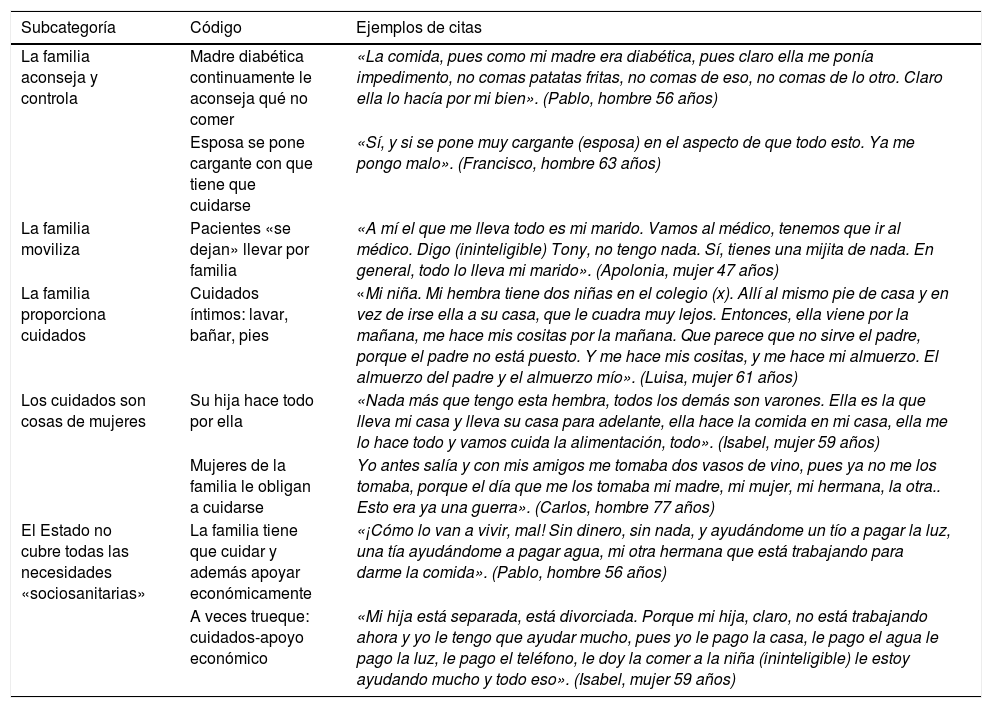
ResultadosLa familia es la piedra angular de los cuidadosPara muchos de los entrevistados la familia cumple un papel importante como fuente de consejo y control en el seguimiento de los cuidados, impulsando al paciente al cumplimiento de las recomendaciones médicas. Esta función es asumida, principalmente, por las mujeres de la familia —esposas, madres e hijas— y no se evidencia el cuestionamiento de dicho rol. Por otro lado, el núcleo familiar también funciona como motor para la «movilización» del paciente en la búsqueda de atención sanitaria: «que andan encima mío cualquier cosa, los médicos, p’acá, esto… ellos no me dejan» —nos refirió el entrevistado Rodrigo en referencia a su familia.
En otros casos, el familiar cuidador cumple, además, un papel crucial para el desarrollo de las tareas cotidianas. Este es el ejemplo del entrevistado Pablo, quien depende de su hermana para sus actividades diarias, incluida su propia manutención. Dicha dependencia es, para algunos, la causa de un fuerte sentimiento de carga y angustia. La entrevistada Isabel, por ejemplo, ayuda económicamente a su hija (cuidadora) —quien además vive en una situación económica precaria— para aliviar su propio sentimiento de carga. Aquí es necesario mencionar la distinta situación familiar de cada paciente. Para aquellos pacientes que se encuentran solos, esta circunstancia constituye un elemento negativo en la calidad de sus cuidados (tabla 3).
La familia es la piedra angular de los cuidados
| Subcategoría | Código | Ejemplos de citas |
|---|---|---|
| La familia aconseja y controla | Madre diabética continuamente le aconseja qué no comer | «La comida, pues como mi madre era diabética, pues claro ella me ponía impedimento, no comas patatas fritas, no comas de eso, no comas de lo otro. Claro ella lo hacía por mi bien». (Pablo, hombre 56 años) |
| Esposa se pone cargante con que tiene que cuidarse | «Sí, y si se pone muy cargante (esposa) en el aspecto de que todo esto. Ya me pongo malo». (Francisco, hombre 63 años) | |
| La familia moviliza | Pacientes «se dejan» llevar por familia | «A mí el que me lleva todo es mi marido. Vamos al médico, tenemos que ir al médico. Digo (ininteligible) Tony, no tengo nada. Sí, tienes una mijita de nada. En general, todo lo lleva mi marido». (Apolonia, mujer 47 años) |
| La familia proporciona cuidados | Cuidados íntimos: lavar, bañar, pies | «Mi niña. Mi hembra tiene dos niñas en el colegio (x). Allí al mismo pie de casa y en vez de irse ella a su casa, que le cuadra muy lejos. Entonces, ella viene por la mañana, me hace mis cositas por la mañana. Que parece que no sirve el padre, porque el padre no está puesto. Y me hace mis cositas, y me hace mi almuerzo. El almuerzo del padre y el almuerzo mío». (Luisa, mujer 61 años) |
| Los cuidados son cosas de mujeres | Su hija hace todo por ella | «Nada más que tengo esta hembra, todos los demás son varones. Ella es la que lleva mi casa y lleva su casa para adelante, ella hace la comida en mi casa, ella me lo hace todo y vamos cuida la alimentación, todo». (Isabel, mujer 59 años) |
| Mujeres de la familia le obligan a cuidarse | Yo antes salía y con mis amigos me tomaba dos vasos de vino, pues ya no me los tomaba, porque el día que me los tomaba mi madre, mi mujer, mi hermana, la otra.. Esto era ya una guerra». (Carlos, hombre 77 años) | |
| El Estado no cubre todas las necesidades «sociosanitarias» | La familia tiene que cuidar y además apoyar económicamente | «¡Cómo lo van a vivir, mal! Sin dinero, sin nada, y ayudándome un tío a pagar la luz, una tía ayudándome a pagar agua, mi otra hermana que está trabajando para darme la comida». (Pablo, hombre 56 años) |
| A veces trueque: cuidados-apoyo económico | «Mi hija está separada, está divorciada. Porque mi hija, claro, no está trabajando ahora y yo le tengo que ayudar mucho, pues yo le pago la casa, le pago el agua le pago la luz, le pago el teléfono, le doy la comer a la niña (ininteligible) le estoy ayudando mucho y todo eso». (Isabel, mujer 59 años) |
Una posible estrategia liberadora de dicha emoción consiste, como expresó la entrevistada Rosa, en la remuneración económica del cuidador por parte del Estado.
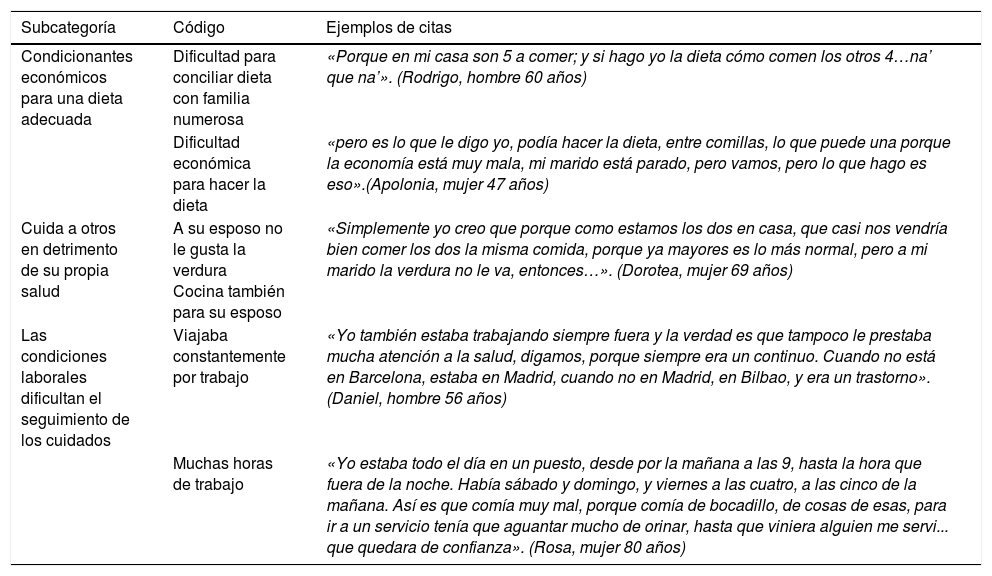
Los aspectos socioeconómicos y laborales determinan la calidad de los autocuidadosEn el caso de algunos entrevistados, la dificultad económica limita el seguimiento de una dieta específica, ya sea por el elevado precio de los alimentos «saludables», o porque el paciente pertenezca a una familia numerosa que no pueda sustentar el régimen especial del afectado. Varios participantes, como Luis y Rosa, camionero y vendedora respectivamente, expresaron la dificultad para compatibilizar las condiciones laborales con el cumplimiento de los autocuidados prescritos. Esta imposibilidad de conciliación se atribuye a las exigencias de cumplimiento de turnos de trabajo —cambiantes y de largas jornadas— y de las limitaciones en los permisos laborales (tabla 4). En el mismo sentido, algunos de los participantes de nuestro estudio manifestaron haber priorizado su actividad laboral sobre el cuidado de su enfermedad debido a una acuciante necesidad económica, añadida a la infravaloración de las consecuencias de la diabetes.
Los aspectos socioeconómicos y laborales determinan la calidad de los autocuidados
| Subcategoría | Código | Ejemplos de citas |
|---|---|---|
| Condicionantes económicos para una dieta adecuada | Dificultad para conciliar dieta con familia numerosa | «Porque en mi casa son 5 a comer; y si hago yo la dieta cómo comen los otros 4…na’ que na’». (Rodrigo, hombre 60 años) |
| Dificultad económica para hacer la dieta | «pero es lo que le digo yo, podía hacer la dieta, entre comillas, lo que puede una porque la economía está muy mala, mi marido está parado, pero vamos, pero lo que hago es eso».(Apolonia, mujer 47 años) | |
| Cuida a otros en detrimento de su propia salud | A su esposo no le gusta la verdura Cocina también para su esposo | «Simplemente yo creo que porque como estamos los dos en casa, que casi nos vendría bien comer los dos la misma comida, porque ya mayores es lo más normal, pero a mi marido la verdura no le va, entonces…». (Dorotea, mujer 69 años) |
| Las condiciones laborales dificultan el seguimiento de los cuidados | Viajaba constantemente por trabajo | «Yo también estaba trabajando siempre fuera y la verdad es que tampoco le prestaba mucha atención a la salud, digamos, porque siempre era un continuo. Cuando no está en Barcelona, estaba en Madrid, cuando no en Madrid, en Bilbao, y era un trastorno». (Daniel, hombre 56 años) |
| Muchas horas de trabajo | «Yo estaba todo el día en un puesto, desde por la mañana a las 9, hasta la hora que fuera de la noche. Había sábado y domingo, y viernes a las cuatro, a las cinco de la mañana. Así es que comía muy mal, porque comía de bocadillo, de cosas de esas, para ir a un servicio tenía que aguantar mucho de orinar, hasta que viniera alguien me servi... que quedara de confianza». (Rosa, mujer 80 años) |
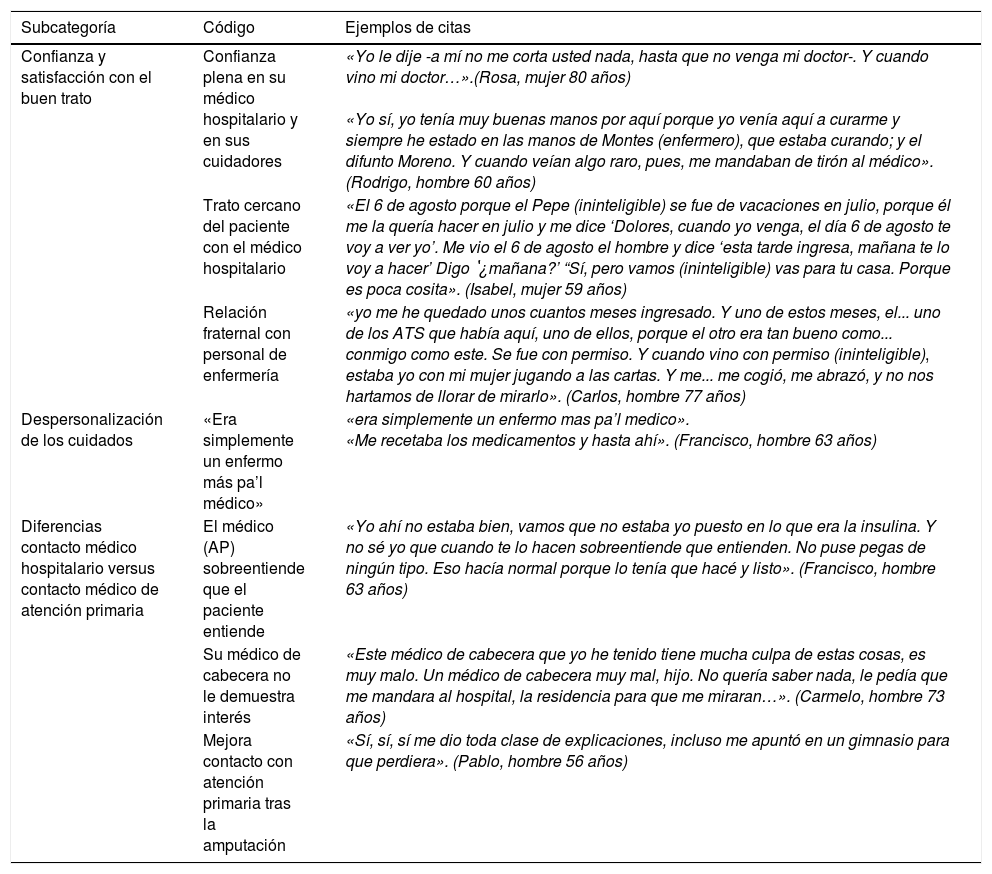
La mayoría de los entrevistados/as señalaron la confianza y el trato cercano con su médico/a como elementos relevantes en la relación médico-paciente. Para ellos existen diferencias entre la atención de los médicos hospitalarios y la de los médicos de atención primaria (AP). A diferencia de estos últimos, los hospitalarios son más directivos y cercanos, es decir, siguen a sus pacientes más estrechamente y muestran un mayor grado de implicación. En este sentido, un aspecto destacado es la escasa «personalización» de los cuidados por parte del médico de AP para quien —según las palabras del paciente Francisco— «era simplemente un enfermo más»(tabla 5).
La interacción paciente-personal de salud dinamiza los cuidados
| Subcategoría | Código | Ejemplos de citas |
|---|---|---|
| Confianza y satisfacción con el buen trato | Confianza plena en su médico hospitalario y en sus cuidadores | «Yo le dije -a mí no me corta usted nada, hasta que no venga mi doctor-. Y cuando vino mi doctor…».(Rosa, mujer 80 años) «Yo sí, yo tenía muy buenas manos por aquí porque yo venía aquí a curarme y siempre he estado en las manos de Montes (enfermero), que estaba curando; y el difunto Moreno. Y cuando veían algo raro, pues, me mandaban de tirón al médico». (Rodrigo, hombre 60 años) |
| Trato cercano del paciente con el médico hospitalario | «El 6 de agosto porque el Pepe (ininteligible) se fue de vacaciones en julio, porque él me la quería hacer en julio y me dice ‘Dolores, cuando yo venga, el día 6 de agosto te voy a ver yo’. Me vio el 6 de agosto el hombre y dice ‘esta tarde ingresa, mañana te lo voy a hacer’ Digo ʽ¿mañana?’ “Sí, pero vamos (ininteligible) vas para tu casa. Porque es poca cosita». (Isabel, mujer 59 años) | |
| Relación fraternal con personal de enfermería | «yo me he quedado unos cuantos meses ingresado. Y uno de estos meses, el... uno de los ATS que había aquí, uno de ellos, porque el otro era tan bueno como... conmigo como este. Se fue con permiso. Y cuando vino con permiso (ininteligible), estaba yo con mi mujer jugando a las cartas. Y me... me cogió, me abrazó, y no nos hartamos de llorar de mirarlo». (Carlos, hombre 77 años) | |
| Despersonalización de los cuidados | «Era simplemente un enfermo más pa’l médico» | «era simplemente un enfermo mas pa’l medico». «Me recetaba los medicamentos y hasta ahí». (Francisco, hombre 63 años) |
| Diferencias contacto médico hospitalario versus contacto médico de atención primaria | El médico (AP) sobreentiende que el paciente entiende | «Yo ahí no estaba bien, vamos que no estaba yo puesto en lo que era la insulina. Y no sé yo que cuando te lo hacen sobreentiende que entienden. No puse pegas de ningún tipo. Eso hacía normal porque lo tenía que hacé y listo». (Francisco, hombre 63 años) |
| Su médico de cabecera no le demuestra interés | «Este médico de cabecera que yo he tenido tiene mucha culpa de estas cosas, es muy malo. Un médico de cabecera muy mal, hijo. No quería saber nada, le pedía que me mandara al hospital, la residencia para que me miraran…». (Carmelo, hombre 73 años) | |
| Mejora contacto con atención primaria tras la amputación | «Sí, sí, sí me dio toda clase de explicaciones, incluso me apuntó en un gimnasio para que perdiera». (Pablo, hombre 56 años) |
En cuanto al contacto con el personal de enfermería, los entrevistados resaltan —especialmente en el adscrito al sistema hospitalario— la relación de confianza y el compromiso que mantienen con los pacientes. Para estos últimos, la atención recibida por enfermería se caracteriza por la cercanía, la confianza y el compromiso con los cuidados.
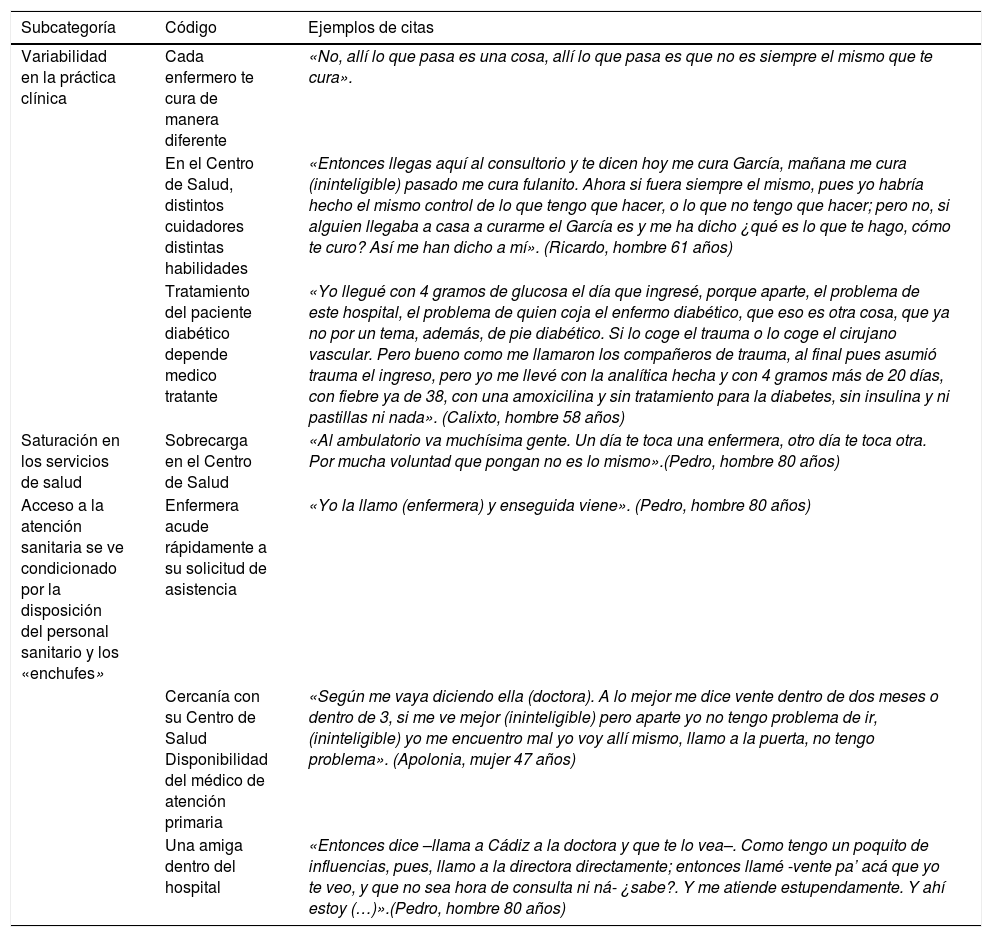
Las limitaciones en la provisión de servicios sanitariosPara algunos de los entrevistados la variabilidad de la práctica clínica resultante de la especialidad del médico tratante, la rotación del personal sanitario —especialmente personal de enfermería de AP— y el nivel de conocimiento y experiencia de los enfermeros y enfermeras tiene un efecto contraproducente en el control y en el seguimiento de las heridas y sus cuidados. El participante Pedro observó, además, que la afluencia elevada de personas a los centros de salud dificulta una atención más personalizada (tabla 6).
Las limitaciones en la provisión de servicios sanitarios
| Subcategoría | Código | Ejemplos de citas |
|---|---|---|
| Variabilidad en la práctica clínica | Cada enfermero te cura de manera diferente | «No, allí lo que pasa es una cosa, allí lo que pasa es que no es siempre el mismo que te cura». |
| En el Centro de Salud, distintos cuidadores distintas habilidades | «Entonces llegas aquí al consultorio y te dicen hoy me cura García, mañana me cura (ininteligible) pasado me cura fulanito. Ahora si fuera siempre el mismo, pues yo habría hecho el mismo control de lo que tengo que hacer, o lo que no tengo que hacer; pero no, si alguien llegaba a casa a curarme el García es y me ha dicho ¿qué es lo que te hago, cómo te curo? Así me han dicho a mí». (Ricardo, hombre 61 años) | |
| Tratamiento del paciente diabético depende medico tratante | «Yo llegué con 4 gramos de glucosa el día que ingresé, porque aparte, el problema de este hospital, el problema de quien coja el enfermo diabético, que eso es otra cosa, que ya no por un tema, además, de pie diabético. Si lo coge el trauma o lo coge el cirujano vascular. Pero bueno como me llamaron los compañeros de trauma, al final pues asumió trauma el ingreso, pero yo me llevé con la analítica hecha y con 4 gramos más de 20 días, con fiebre ya de 38, con una amoxicilina y sin tratamiento para la diabetes, sin insulina y ni pastillas ni nada». (Calixto, hombre 58 años) | |
| Saturación en los servicios de salud | Sobrecarga en el Centro de Salud | «Al ambulatorio va muchísima gente. Un día te toca una enfermera, otro día te toca otra. Por mucha voluntad que pongan no es lo mismo».(Pedro, hombre 80 años) |
| Acceso a la atención sanitaria se ve condicionado por la disposición del personal sanitario y los «enchufes» | Enfermera acude rápidamente a su solicitud de asistencia | «Yo la llamo (enfermera) y enseguida viene». (Pedro, hombre 80 años) |
| Cercanía con su Centro de Salud Disponibilidad del médico de atención primaria | «Según me vaya diciendo ella (doctora). A lo mejor me dice vente dentro de dos meses o dentro de 3, si me ve mejor (ininteligible) pero aparte yo no tengo problema de ir, (ininteligible) yo me encuentro mal yo voy allí mismo, llamo a la puerta, no tengo problema». (Apolonia, mujer 47 años) | |
| Una amiga dentro del hospital | «Entonces dice –llama a Cádiz a la doctora y que te lo vea–. Como tengo un poquito de influencias, pues, llamo a la directora directamente; entonces llamé -vente pa’ acá que yo te veo, y que no sea hora de consulta ni ná- ¿sabe?. Y me atiende estupendamente. Y ahí estoy (…)».(Pedro, hombre 80 años) |
En el presente estudio los participantes expusieron el papel primordial de (i) la familia en los cuidados, (ii) los recursos económicos y las condiciones laborales en el cumplimiento de dichos cuidados y (iii) el encuentro con los servicios sanitarios en la calidad de esos cuidados.
La familia es la piedra angular de los cuidadosLa familia constituye uno de los pilares del Sistema de Bienestar Familista que prevalece en los países latino-mediterráneos25. Según este modelo, la familia es el espacio «natural» de desarrollo y resolución de conflictos vitales. En este sentido, nuestros resultados ponen de manifiesto el consejo familiar —especialmente el de familiares con DM— como fuente relevante de información y motivación para los entrevistados, al ampliar el grado de comprensión de la información recibida por el paciente en la consulta médica26. Al mismo tiempo, el acompañamiento —en ocasiones forzado— del familiar propicia la búsqueda temprana de atención sanitaria.
Por otra parte, el modelo de bienestar familista presenta también aspectos negativos. El Estado relega su papel de facilitador de los cuidados a un segundo plano (responsabilizando de los mismos al entorno familiar); y generando, en consecuencia, un posible sentimiento de «carga» tanto en el enfermo como en el familiar cuidador. Por tal motivo, es lícito sugerir que las políticas estatales de reducción del gasto social contribuyen a la instauración y perpetuación de dicho sentimiento de carga y a la creación de desigualdades en los cuidados, especialmente en aquellos pacientes que no cuentan con un apoyo familiar consolidado.
Asimismo, el modelo familista se encuentra asociado a «la naturalización de los cuidados como parte de las cualidades de las mujeres»27. La asunción de los cuidados por parte de ellas es una constante en nuestros resultados, es decir, el rol de género subyace en el discurso de los cuidados: las mujeres —esposas, madres e hijas— son quienes principalmente asumen la función de cuidadoras. En el caso de las mujeres con diabetes y amputación, su rol llega incluso a condicionar la atención de sus propios cuidados: estas mujeres priorizaron la atención de las preferencias y demandas familiares en detrimento de su condición de enfermas. De lo expuesto anteriormente se pueden derivar efectos nocivos en los autocuidados de estas mujeres cuidadoras o enfermas y una mayor incidencia de depresiones y consumo de ansiolíticos28.
Los aspectos socioeconómicos y laborales determinan la calidad de los autocuidados.Diversos estudios han demostrado el efecto deletéreo de las desigualdades sociales, el estrés, el desempleo, las malas condiciones de trabajo, la pobreza y la exclusión social, entre otros, sobre los resultados en salud29. Por ejemplo, Hinder et al. demostraron la asociación del bajo nivel socioeconómico con un peor manejo de los cuidados diabéticos14. En el caso particular de nuestro estudio, se detectó la influencia negativa de la precariedad económica en el seguimiento de los mismos al limitar el acceso a alimentos «saludables» e imposibilitar el cumplimiento de un régimen «especial» en el seno de familias numerosas.
En el ámbito laboral, según Tong et al., la priorización de las actividades laborales y las limitaciones horarias dificultan la adherencia a los horarios de comida y medicación15. En sintonía con lo anterior, se evidenció en algunos de los participantes la aceptación de condiciones laborales adversas en detrimento del correcto seguimiento de los autocuidados. Esto es igualmente coincidente con los hallazgos de una investigación en trabajadores británicos, quienes preferían mantener niveles elevados de glucemia a sufrir episodios de hipoglucemia que atentaran contra su productividad, poniendo así en riesgo su salud30.
La interacción paciente-personal de salud dinamiza los cuidados.En lo relativo al encuentro entre paciente y sistema sanitario, algunos estudios señalan la relevancia de la confianza entre paciente y médico como condición necesaria para alcanzar una alta adherencia al tratamiento31,32. Este hallazgo se ajusta a lo expuesto por algunos de nuestros entrevistados, para quienes, además de la confianza, el trato cercano con el personal sanitario es esencial. Las diferencias observadas por los participantes —seguimiento más estrecho y mayor implicación en los cuidados— entre la atención de los médicos hospitalarios y la de los médicos de AP podrían estar condicionadas por la organización de la práctica médica de cada uno de los profesionales. El enfoque de atención centrada en la persona «reconoce la singularidad y el papel central de la persona en su atención» destacando el papel de cuidador y apoyo del personal sanitario, el empoderamiento del paciente y la necesidad de conocer la biografía, preferencias y deseos de este33. Desde la opinión de algunos de nuestros entrevistados, la escasa personalización de los cuidados hace referencia al bajo grado de adaptación de las recomendaciones sanitarias a la situación vital del paciente, dificultando así su cumplimiento. Aunque la percepción de la atención centrada en la persona pueda diferir entre el personal sanitario y el paciente, algunos estudios sugieren la atención centrada en la persona como un abordaje altamente coste-efectivo, especialmente en el tratamiento de pacientes crónicos34.
En cuanto al contacto con el personal de enfermería, los entrevistados resaltan —especialmente en el adscrito al sistema hospitalario— la relación de confianza y el compromiso que mantienen con los pacientes. La atención recibida por el personal de enfermería se caracteriza por la cercanía, la confianza y el compromiso con el cuidado de los pacientes. Una posible explicación de dicha percepción reside en la naturaleza de las tareas de enfermería: son estos profesionales quienes llevan a cabo de modo más estrecho y constante los cuidados de los pacientes.
Las limitaciones en la provisión de servicios sanitariosEn lo referente a la percepción del efecto perjudicial en la atención de la excesiva rotación del personal de enfermería, es fundamental destacar la relevancia de la continuidad en la relación profesional sanitario y paciente con enfermedad crónica. Dado que la confianza entre el paciente y el personal sanitario se considera un atributo imprescindible de la buena práctica clínica, debemos puntualizar que su construcción depende de la continuidad de la interacción y de la identificación del profesional con la situación del paciente. Este hallazgo ha sido corroborado por el proyecto «EU-primecare Project-team» donde se resalta la importancia en la calidad de los cuidados de una larga y continua relación personal entre paciente y su médico AP35.
Limitaciones y fortalezasLa limitación más importante de este estudio radica en que fue llevado a cabo en el propio centro hospitalario, aunado a las circunstancias particulares —convalecencia— de algunos de los entrevistados, lo que pudo haber influido en la profundidad de los relatos. Por otra parte, el estudio contó con la colaboración de investigadores expertos en el tema y en metodología cualitativa.
Implicaciones para el sistema sanitarioLa valoración de la situación familiar (fortalezas y debilidades) y de la situación económica (estatus laboral, grado de inseguridad alimentaria, cargas económicas, etc.) de los pacientes puede contribuir a la personalización y/o adaptación de las recomendaciones sobre los cuidados en general y, más concretamente, sobre la educación dietética. Los familiares cercanos deben también formar parte de dicha valoración. Por otro lado, propiciar la confianza entre el paciente y el personal sanitario y fomentar la continuidad de los cuidados de enfermería (curas del pie diabético, educación diabetológica y otros) posibilitarían una mayor adhesión a las recomendaciones sanitarias.
ConclusionesLa familia, la situación económica y laboral y las características del sistema sanitario, constituyen elementos de relevancia en los cuidados de pacientes con DM que han sufrido amputaciones de MMII en una población de entrevistados de la provincia de Cádiz. Los servicios de salud deben tomar en consideración dichos factores para la elaboración de estrategias preventivas y para mejorar la accesibilidad y el impacto de la atención sanitaria y de los servicios sociales comunitarios de las personas con DM.
FinanciaciónProyecto financiado por el Plan Estatal de I+D+I 2013-2016, Instituto de Salud CArlos III, en su convocatoria 2015 con la Cofinanciación del Fondo Europeo de Desarrollo Regional, FEDER y con número de Expediente PI15 01106.
La relación entre factores socioeconómicos y las enfermedades —la diabetes y sus complicaciones— se encuentra ampliamente estudiada desde una perspectiva cuantitativa; no obstante, pocas investigaciones incluyen las percepciones y experiencias de la enfermedad desde un enfoque cualitativo. Esta afirmación es doblemente importante en España.
¿Qué aporta este estudio?En la provincia de Cádiz, muy afectada por la privación socioeconómica, la familia, los recursos económicos y el sistema sanitario desempeñan un papel decisivo en los cuidados de pacientes con diabetes antes y después de padecer una amputación de miembro inferior.
Las políticas sociales y sanitarias deben tener en cuenta la relevancia del papel de la familia y la situación social de los pacientes en la estrategia de personalización de los consejos y recomendaciones para los cuidados y el tratamiento.
Los autores manifiestan no poseer conflictos de intereses.
Los autores agradecen a los participantes del estudio el tiempo dedicado en compartir desinteresadamente sus experiencias. Asimismo agradecen a E. Mayoral-Sánchez, V. Santos-Sánchez, A. García-Valero, J. Tamayo, M. Rodríguez-Piñeiro, E. Doiz y J.M. Mora sus valiosas aportaciones al desarrollo del estudio.