Presentamos el caso de 2 vecinos de una zona rural que presentaron fiebre y erupción. El primero es un varón de 37 años, sin antecedentes de interés, que solicitó valoración domiciliaria por fiebre, mialgias y erupción generalizada de 4 días de evolución. Dos semanas antes presentó posible picadura de garrapata.
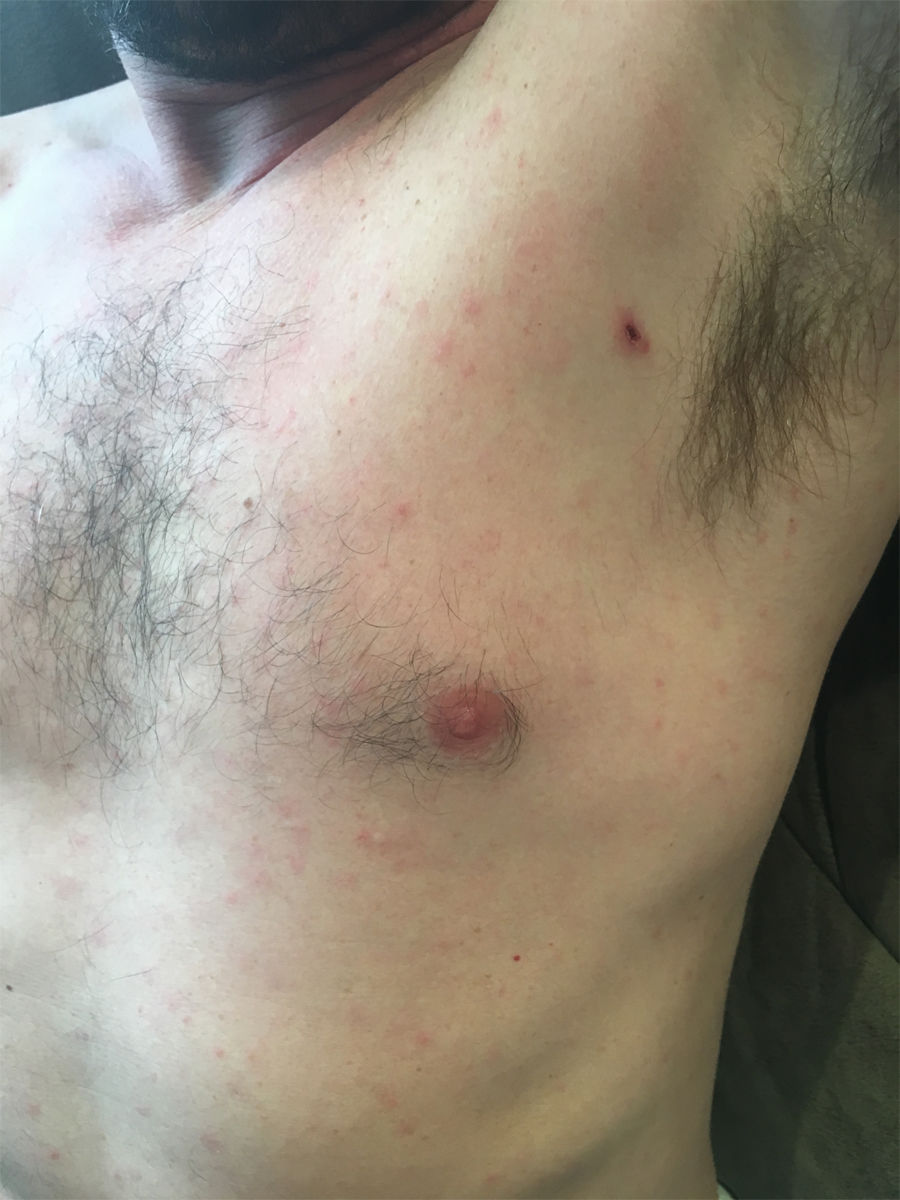
Al explorarlo, presentaba temperatura 38°C, erupción máculo-papular generalizada, placa eritematosa con costra en región axilar (fig. 1). Dolor a la palpación en las piernas. Resto de exploración: sin alteraciones destacables.
En la analítica sanguínea destacaban: PCR 143 mg/L, neutrófilos 8.200/uL, gamma glutamil transferasa 103 u/L, GOT/GPT 42/43 u/L, Rickettsia conorii (R. conorii) IgG+, IgM– y 15 días después positiva.
Ante la posibilidad de fiebre botonosa mediterránea (FBM), se iniciaron doxiciclina y antitérmicos. A la semana, el paciente había mejorado y solicitó alta médica.
El segundo caso corresponde a una mujer de 82 años, hipertensa y dislipidémica, en tratamiento con losartán y atorvastatina. Consultó por «grano» de 10 días de evolución en el brazo que impresionaba de forúnculo y se trató con amoxicilina/clavulánico. Dos días después presentó tiritona, fiebre, artromialgias y erupción en las piernas. No recordaba picaduras.
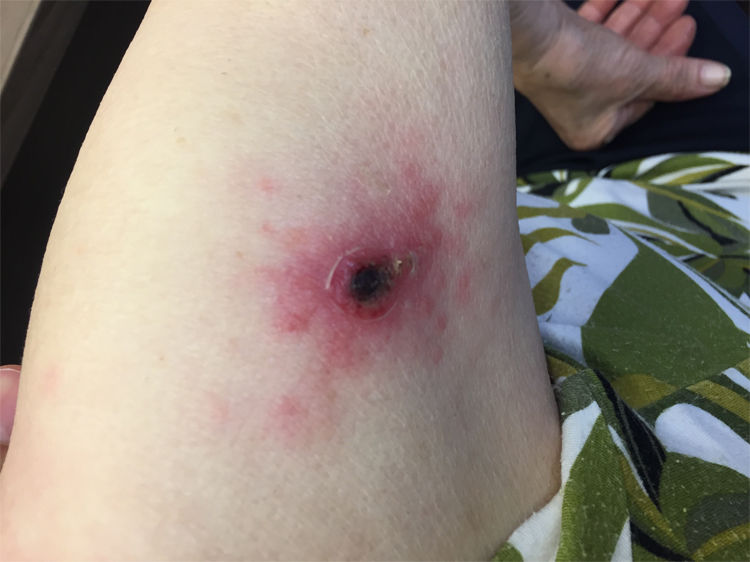
En la exploración observamos fiebre de 38,5°C, lesión eritematosa con bordes definidos y úlcera necrótica central en el brazo derecho (fig. 2), erupción máculo-papular en ambas piernas. El resto de exploración, anodina.
En la analítica observamos deterioro en los siguientes parámetros: Cr 0,94 mg/dL, FG 57 ml/min, Hb 11,7 g/dL, PCR 181 mg/L. El resto de la bioquímica y el hemograma, normal. Serología R. conorii IgM+, IgG+a 1/1.024; Coxiella burnetii, Lyme y serología de tularemia, negativas.
Con diagnóstico de sospecha de FBM, se cambió el antibiótico a doxiciclina 100mg/12h; acordamos seguimiento diario dado la solicitud de la paciente de evitar derivación al hospital. Presentó mejoría progresiva con desaparición de la fiebre a los 3 días, persistiendo leve astenia y artralgias hasta 2 meses después.
La FBM es una rickettsiosis causada por R. conorii, una espiroqueta transmitida por la picadura de las garrapatas del género Rhipicephalus sp., que se infectan en alguno de los 3 estadios móviles de su ciclo vital, permaneciendo infectivas toda su vida. La Rickettsia permanece en las glándulas salivales de la garrapata, donde se reproduce con facilidad esperando a que la garrapata se alimente de otro hospedador, pudiendo ser el humano, y completando así el ciclo vital. El reservorio de R. conorii son principalmente roedores y conejos, muy abundantes en La Rioja Baja1,2.
La FBM es endémica en la cuenca mediterránea, tiene una incidencia de 0,36 casos/100.000 habitantes, siendo de 1,87 casos/100.000 habitantes en La Rioja1. Suele ser leve, de comienzo abrupto, y se caracteriza por una lesión inicial (mancha negra), fiebre alta y erupción generalizada máculo-papulosa. El diagnóstico es clínico, apoyado por factores epidemiológicos y serologías (IgM e IgG específicas), también pueden observarse aumento de transaminasas, velocidad de sedimentación globular, creatinfosfocinasa, lactato deshidrogenasa y aldolasa3.
Se debe realizar diagnóstico diferencial con otras rickettsiosis, enfermedades exantemáticas (sarampión, rubéola, varicela), infecciones meningocócicas, infecciones virales y algunas vasculitis.
El pronóstico en general es bueno, aunque se han descrito casos mortales, sobre todo en inmunodeprimidos y ancianos. El cuadro suele resolverse en 10-20 días, sin secuelas. Los pacientes con infección severa pueden tener complicaciones neurológicas cardiacas, oculares o renales3.