Introducción
«Doctor, ¿cuánto me queda de vida?» Todos los profesionales que habitualmente atendemos a pacientes en situación terminal nos hemos enfrentado a esta pregunta, bien sea demandada por el propio enfermo o, con más frecuencia, por la familia. La necesidad de conocer este dato se debe a múltiples factores de tipo espiritual y emocional como anticipación del duelo, organización de cuidados, despedidas. Pero también de índole puramente práctico, como el deseo de «dejar todo terminado». Así, conocer con aproximación el tiempo de supervivencia nos permite: a) ajustar las medidas diagnósticas y terapéuticas a una cronología realista, evitando tanto el sobretratamiento como el infratratamiento;
b) proporcionar una información al paciente y a la familia que les permita administrar mejor tanto su tiempo como sus recursos, ya sean emocionales o económicos; c) organizar mejor los recursos sociales necesarios; d) planificar mejor la labor asistencial de los equipos terapéuticos; e) potenciar todavía más las medidas de bienestar, y f) identificar a los grupos de enfermos con un pronóstico similar, lo que permitiría diseñar y ejecutar distintos ensayos clínicos.
A la hora de establecer un pronóstico es necesario tener en cuenta dos aspectos fundamentales: la naturaleza de la enfermedad y la peculiaridad propia del individuo que la padece. Numerosos estudios han analizado las variables que mejor predicen el tiempo de supervivencia en estos pacientes. Estos estudios sugieren que no hay relación entre la histología del tumor y la supervivencia en esta fase de la enfermedad. Así, la mayoría de las investigaciones sobre factores pronósticos en la enfermedad oncológica en situación terminal analiza diversos índices para valorar la calidad de vida, el estado funcional, los aspectos clínicos y analíticos del enfermo, así como la impresión clínica del profesional, sin tener en cuenta la variedad histológica1.
En relación con la impresión clínica del profesional, los estudios publicados proporcionan diferentes resultados en cuanto a la exactitud con la que predicen la supervivencia2,3. Pero es la impresión clínica el parámetro que más a menudo utiliza el profesional para estimar el tiempo de supervivencia en estos pacientes.
El objetivo de este estudio es evaluar la relación entre el tiempo de supervivencia observado y el pronosticado por los miembros de un ESAD en enfermos oncológicos en situación terminal, en la primera valoración y en la última anterior al fallecimiento. Como objetivo secundario evaluamos si hay diferencias en la predicción realizada por los médicos y por las enfermeras.
Pacientes y método
Diseño
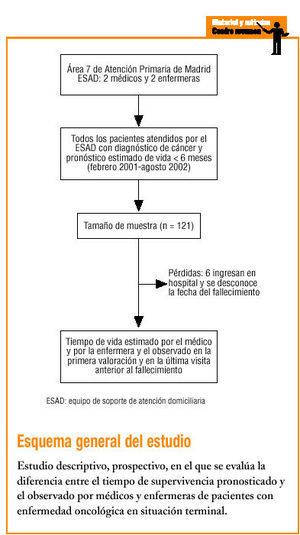
Realizamos un estudio descriptivo prospectivo.
Emplazamiento
Área 7 de atención primaria de Madrid, totalmente urbana, con una población adscrita de aproximadamente 500.000 habitantes.
Población de estudio
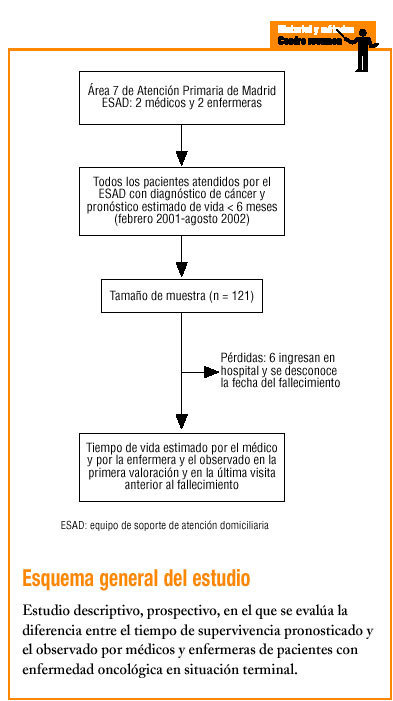
Pacientes oncológicos en situación terminal, definidos como enfermos con diagnóstico de cáncer y un pronóstico estimado de vida inferior a 6 meses, captados por el ESAD. Se predeterminó un tamaño mínimo muestral de 115 pacientes, lo que garantizaba una precisión de ± 0,08, para un valor de p = 0,2 obtenido en estudios previos, con un intervalo de confianza (IC) del 95%. La captación de los pacientes se hizo de forma consecutiva hasta alcanzar el tamaño muestral. El período de estudio fue de febrero de 2001 hasta agosto de 2002.
Medida de las variables y seguimientos de los sujetos
En el momento de la inclusión de los pacientes en el estudio se recogieron las variables sociodemográficas (edad y sexo) y clínicas (localización del tumor, presencia de metástasis, número y localización). Posteriormente se siguió a estos pacientes con visitas semanales. En la segunda visita, el médico y la enfermera, tras la revisión clínica del paciente, anotaron el tiempo estimado de supervivencia en días (primera valoración).
En todas las visitas posteriores, tras la revisión clínica se recogió el tiempo de vida en días pronosticado por el médico y la enfermera que efectuaron la visita. También se recogió en estos pacientes el momento del fallecimiento. En algunas visitas se recogió el tiempo de supervivencia pronosticado sólo por el médico o sólo por la enfermera, ya que en la visita no participaron ambos.
Estrategia de análisis
El tiempo de supervivencia observado en la primera valoración se calcula como la diferencia en días entre la fecha de la muerte y la fecha de la primera valoración. El tiempo observado en la última valoración anterior al fallecimiento se calcula como la diferencia entre la fecha de la muerte y la de la última visita.
Para estimar la exactitud en la predicción de supervivencia, dividimos el tiempo de supervivencia observado por el pronosticado4,5. Tal y como se calcula en otros estudios4, consideramos que la predicción de supervivencia era correcta si el cociente se encontraba entre 0,67 y 1,33, ambos incluidos. Valores por debajo de 0,67 clasifican la predicción como optimista, y por encima de 1,33, como pesimista. Para analizar de otra forma la relación entre el tiempo de supervivencia estimado por ambos profesionales y el observado, calculamos el coeficiente de correlación intraclase (CCI), que mide la concordancia entre el tiempo de supervivencia observado y pronosticado, clasificando esta concordancia en nula, ligera, moderada y alta. Restamos el tiempo de supervivencia observado y el pronosticado para conocer la diferencia en días. Calculamos la media y la desviación estándar (DE) para las variables cuantitativas y la frecuencia absoluta y relativa para las variables cualitativas (estimación puntual e IC del 95%). Se utilizó el programa SPSS versión 10.
Resultados
Se estudió a 115 pacientes. De forma consecutiva se captaron por el ESAD, en el período de estudio, un total de 121 pacientes, de los que se registraron 6 pérdidas, que corresponden a enfermos que ingresaron en el hospital, por lo que se desconoce el momento del fallecimiento.
Los médicos realizaron un total de 99 predicciones iniciales, y las enfermeras 95. En la última visita anterior al fallecimiento, las enfermeras hicieron 89 predicciones y los médicos 87.
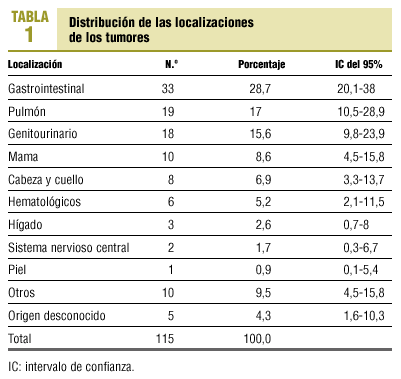
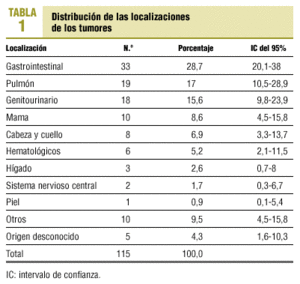
El 57% de los pacientes era varón. La edad media fue de 72 ± 12,8 años (rango, 35-94 años). La distribución de las localizaciones de los tumores se presenta en la tabla 1. El 84% tenía metástasis en el momento de ser incluido en el estudio. El número de metástasis tenía una media de 1,40 ± 1 (rango, 0-4). Las localizaciones de metástasis más frecuentes fueron: hueso (24,1%), hígado (19%), pulmón (16,4%), ganglionar (13,8%), pericardio (11,2%), peritoneo (11,2%) e intestino delgado (10,3%).
La mediana de supervivencia es de 22 ± 3,95 días (IC del 95%, 14,3-29,8).
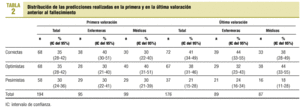
En la tabla 2 se presentan la distribución de las predicciones como correctas, pesimistas y optimistas, según la fórmula utilizada, en la primera y en la última visita antes del fallecimiento.
En la primera valoración, el 35% de las predicciones son correctas, el 35% optimistas y el 30% pesimistas. En la última valoración anterior al fallecimiento, el 41% de las predicciones son correctas, el 38% optimistas y el 21 pesimistas.
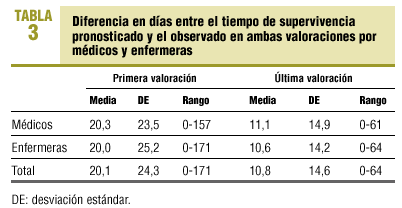
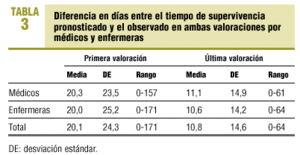
En la tabla 3 se presentan las diferencias en días entre el tiempo de supervivencia observado y el pronosticado en ambas valoraciones por médicos y enfermeras.
La concordancia entre el tiempo de supervivencia observado y el estimado en la primera valoración es moderada en ambos casos para médicos (CCI = 0,64; IC del 95%, 0,47-0,76) y para enfermeras (CCI = 0,54; IC del 95%, 0,32 a 0,70,); en la última valoración es alta en ambos casos, con un CCI para médicos de 0,83 (IC del 95%, 0,74-0,89) y para las enfermeras de 0,84 (IC del 95%, 0,76-0,89).
No se observaron diferencias estadísticamente significativas entre las estimaciones pronósticas de médicos y enfermeras.
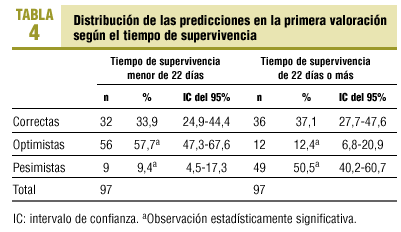
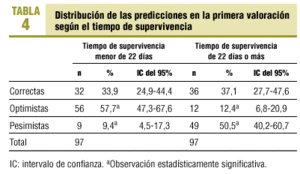
Al analizar la distribución de las predicciones según la edad, el sexo, la localización del tumor, la presencia de metástasis y el tiempo de supervivencia, sólo se aprecian diferencias en esta última. En la tabla 4 se presenta la distribución de predicciones según el tiempo de supervivencia esté por encima o por debajo de la mediana.
Discusión
El hecho de que el muestreo se haya realizado de forma consecutiva creemos que no limita que la muestra sea representativa de la población de estudio. En cuanto a la distribución de los tumores, es semejante a la de otros estudios6,7, salvo los cánceres de mama, que en nuestra población presentan porcentajes inferiores, y la edad media de la población, que es algo superior7,8. Nuestra población de estudio tiene una mediana de supervivencia de 22 días, lo que indica un tiempo de supervivencia bajo.
Son varios los estudios que han evaluado la exactitud pronóstica utilizando diferentes fórmulas. Viganò et al6 consideran que la predicción es correcta si la diferencia entre el tiempo de supervivencia observado y el pronosticado es menor de un mes. En su estudio, el 25% de las predicciones son correctas, el 23% pesimistas y el 52% optimistas. Higginson y Costantini7 recogen, entre diferentes equipos de cuidados paliativos, predicciones de supervivencia en días, con valores máximo y mínimo. Consideran la predicción correcta si la supervivencia real está entre ambos días. Un 42% de las predicciones son correctas, el 36% optimistas y el 22% pesimistas. Llobera et al8 consideran correctas las predicciones que están dentro de ± 1/3 de la duración real: son correctas el 25% en oncólogos, el 21,5% en médicos de atención primaria y el 21,7% en enfermeras.
En nuestro estudio, en la primera valoración, el porcentaje de estimaciones pronósticas consideradas correctas por los médicos es del 30%, el 40% son optimistas y el 30% pesimistas. En su estudio, Christakis y Lamont4, que utilizan la misma fórmula, obtienen un porcentaje de estimaciones correctas del 20% y un 63% de optimistas. Oxenham y Cornbleet9, también con la misma fórmula, recogen un 31% de predicciones correctas en los médicos y un 31% optimistas.
En cuanto a la influencia del perfil del profesional sobre la agudeza en la predicción, Barrera et al10 y Higginson y Costantini7 observan que los sanitarios que atienden las unidades de cuidados intensivos predicen la supervivencia de manera más correcta que los médicos o enfermeras ajenos al servicio. En nuestro estudio, aunque no se encuentran diferencias estadísticamente significativas por estamentos, sí se observa una orientación hacia un porcentaje mayor de predicciones correctas en las enfermeras en la primera valoración, que puede deberse en parte a que una de las dos enfermeras que participaban en él tenía amplia experiencia en cuidados paliativos.
En el estudio de Limonero et al11 se observa que cuanto menor es la supervivencia real, mayor es el acierto en el pronóstico. En nuestro estudio, cuando clasificamos a los pacientes según el tiempo de supervivencia real mayor o menor de 22 días, el porcentaje de predicciones correctas es semejante en ambos grupos. Puede deberse a que al emitir un pronóstico sobre la supervivencia de los pacientes, un importante determinante es la supervivencia observada en pacientes con características similares, de forma que se tiende a emitir pronósticos en torno a una cifra aproximada que coincide con la mediana.
En nuestro estudio, la distribución de predicciones optimistas es mayor que las pesimistas. Este hecho se observa en otros estudios4,6-9,12. Es decir, se tiende a sobrevalorar los días de supervivencia frente a la real, lo que dificulta la adecuación de las medidas diagnósticas, terapéuticas y de los recursos sociales, económicos y emocionales.
En cuanto al CCI en la primera visita, obtenemos concordancias moderadas, semejantes a las obtenidas en otros estudios13,14. En la última valoración anterior al fallecimiento, el CCI resulta alto, es decir, la predicción es más precisa. También se observa en la última valoración anterior al fallecimiento un mayor porcentaje de predicciones correctas, del 41%, frente al 35% de la primera valoración.
Podemos concluir que la impresión clínica del profesional tiene una exactitud sólo aceptable a la hora de cuantificar el pronóstico. Ésta se hacer mayor a medida que se acerca la muerte. No obstante, dada la ausencia de una plena exactitud y la tendencia a hacer estimaciones optimistas, recomendamos advertir a la familia de que todavía no se disponen de unas normas precisas para estimar con seguridad el pronóstico de vida del enfermo, y que el tiempo calculado corresponde a la media de un grupo de enfermos con esas características. En caso contrario, la comunicación de un número concreto de días de supervivencia, sobre todo en las primeras valoraciones, será con frecuencia ocasión de daño para el enfermo y de desprestigio para el médico. También, dada la tendencia optimista, recomendamos establecer una vía de comunicación fluida y bidireccional paciente-familia-médico, y aumentar el número de llamadas telefónicas que nos informen de la situación real del paciente para ajustar el número de visitas a sus necesidades y a las de la familia, ya que la progresión del deterioro es a veces más rápida de lo que nos esperamos.
Es evidente que resulta necesario seguir investigando la posibilidad de identificar nuevos datos que aporten más información sobre el pronóstico del enfermo en situación terminal. Así, las nuevas investigaciones se orientarán a construir índices pronósticos, que no son más que modelos que introducen distintas variables pertenecientes a calidad de vida, síntomas clínicos, estado funcional, datos analíticos e impresión clínica del profesional, que mejoren la predicción de supervivencia en estos pacientes.
Agradecimiento
A Ana Gila y a Carlos Fernández, por su colaboración y apoyo técnico en la realización de este trabajo.