Introducción
Por haber participado activamente en los pasos iniciales de la especialidad, fue para mí una gran satisfacción recibir la invitación del Dr. Amando Martín Zurro para coordinar una serie de artículos sobre la medicina familiar en América Latina. Esta serie presenta una puesta al día de la medicina familiar en 12 países de la región. La metodología para su preparación fue la siguiente: invitamos a médicos de familia que ocupan posiciones de liderazgo a escribir un artículo sobre su respectivo país; se preparó un esquema común al que todos debían ceñirse que incluía, además de los datos, una reflexión sobre el futuro de la medicina familiar en su propio país. La primera versión de cada trabajo fue editada y devuelta al autor para una segunda revisión y se solicitaron aclaraciones sobre aspectos que no estaban claros; una vez editada, se volvió a enviar esta segunda versión a los autores para su aprobación y la versión final, enviada para su publicación. El grupo de artículos y/o informes de los 12 países me permitió elaborar algunas reflexiones, hacer un análisis comparativo y esbozar algunas conclusiones, lo que se presenta a continuación. La realización periódica de esfuerzos de este tipo nos permite tener una visión analítica y también de conjunto sobre el desarrollo de nuestra especialidad.
América Latina es un conjunto de países en desarrollo en los cuales la medicina familiar tuvo una evolución interesante. Aunque el comienzo fue muy parecido en los diferentes países latinoamericanos, la realidad actual ofrece un panorama muy disímil.
Un poco de historia
Los primeros programas de medicina familiar se desarrollaron en México en la década de los setenta. Este país tiene el honor de haber organizado el primero de los programas de medicina familiar de América Latina, en el Instituto Mexicano de los Seguros Sociales (IMSS); una vez creado el servicio para el público, el IMSS tuvo la necesidad de organizar su propio programa educativo para formar el recurso humano que necesitaba en esta especialidad. El programa logró rápidamente el reconocimiento de la Universidad Nacional Autónoma de México (UNAM), que en 1975 crea el departamento de medicina familiar, primero en ese país y en la región, que recientemente celebró sus 30 años de existencia.
En esa misma década se establecen también servicios de medicina familiar en Panamá y Bolivia, acompañados de los respectivos programas formativos; cabe destacar que Bolivia tenía entonces un convenio de cooperación con el seguro social mexicano que le prestó su ayuda para este propósito.
Después de los primeros tanteos, el desarrollo más pujante en la región comienza a partir de la creación del Centro Internacional para la Medicina Familiar (CIMF) en 1981. Unos pocos datos sobre lo realizado en la década de los años ochenta dan una idea de la magnitud del proceso: en ese período se crearon residencias de medicina familiar en 13 países de América Latina, se fundaron sociedades nacionales de medicina familiar, se organizaron reuniones internacionales de las incipientes sociedades y se realizaron otras reuniones con autoridades de salud; además, se concretaron actividades de intercambio de residentes y docentes. Al comenzar la década de los ochenta había medicina familiar en 3 países (México, Panamá y Bolivia) con un total de 21 programas (denominamos «Programa de medicina familiar» a una organización que ofrece servicios de atención primaria atendido por médicos de la especialidad y que además tiene un programa educativo de posgrado, del tipo residencia médica, en el que se forman médicos de familia). Diez años después, en 1990, los países con medicina familiar eran 18: Argentina, Bolivia, Brasil, Colombia, Costa Rica, Cuba, Chile, República Dominicana, Ecuador, Jamaica, México, Nicaragua, Panamá, Paraguay, Perú, Puerto Rico, Uruguay y Venezuela, y reunían un total de 160 programas.
«Este éxito puede ser atribuido a la confluencia de varios factores, como la promoción de la atención primaria de salud por las organizaciones internacionales como OMS, OPS; la mayor conciencia de los gobiernos latinoamericanos sobre la necesidad de desarrollar sistemas eficientes y coste-efectivos que ofrecieran buenos servicios de salud a sus poblaciones; la influencia de líderes que habían tomado el estandarte de la medicina familiar como factor de calidad y excelencia de la atención primaria, entre los que pueden mencionarse a José Narro en México, Pedro Iturbe en Venezuela, Tomas Owens en Panamá, Cosme Ordóñez en Cuba y Julio Ceitlin en Argentina... El desarrollo de la especialidad en Canadá y Estados Unidos sirvió como estímulo adicional a este proceso1.»
Vinculada desde hace 5 siglos a la cultura hispánica, no es de extrañar que, tras la entrada de España al movimiento de medicina familiar, se produjeran influencias recíprocas con América Latina, principalmente a través del CIMF, donde el grupo español desempeñó un importante papel.
La última década del siglo xx trajo de la mano 2 fenómenos de enorme influencia sobre los sistemas de salud y, por ende, sobre la atención primaria: la reforma de los sistemas de salud, impulsada por los organismos internacionales y el concepto de medicina gerenciada o gestionada (managed care), todo esto en un marco signado por la globalización. Para entender mejor este fenómeno es importante destacar que, en esa década, el liderazgo internacional del movimiento de reforma lo tuvieron los entes financieros, Banco Mundial, BID, por encima de los organismos específicos de salud, OMS, OPS. Así, se pusieron en boga conceptos tales como «los servicios de salud como mercancía» y se impulsó el de la función del «médico de familia como barrera o portero» del sistema de salud (gatekeeper), cuya misión es limitar el acceso de los pacientes a niveles más complejos del sistema, con el objeto de bajar costes. Nada más injusto, porque ese concepto nunca fue sostenido por los fundadores de la medicina familiar, quienes concebían al médico de familia como facilitador, coordinador, orientador y cuidador de sus pacientes aun en los niveles más complejos del sistema.
En la década de los noventa, la atención primaria de salud de América Latina no sólo recibió la influencia de los cambios demográficos y epidemiológicos que ya venían haciendo lo suyo, sino también los embates de los conceptos procedentes de la globalización. Aunque el desarrollo de la atención primaria de la salud no tuvo oposición oficial, en la práctica careció de apoyo real por falta de claras decisiones políticas; ningún gobierno de América Latina dictó una resolución parecida al Real Decreto de 1978 (en España) disponiendo que: «El médico de familia constituye la figura fundamental del sistema sanitario y tiene como misión realizar una atención médica integrada y completa a los miembros de la comunidad».
A diferencia de lo ocurrido en los países desarrollados, en los cuales la crisis se produjo con posterioridad a un gran desarrollo de la atención primaria/medicina familiar, en la mayoría de los países de América Latina la atención primaria presenta una crisis desde fines de la década de los noventa, aun antes de haberse desarrollado plenamente.
Algunos eventos habidos en esa década constituyen verdaderos «contramovimientos»:
1. En noviembre de 1994 se realizó la Conferencia sobre Medicina Familiar en la Reforma de los Servicios de Salud de las Américas organizado por WONCA/OMS, en London, Ontario, Canadá. El documento aprobado tiene un título sugerente: «Hacer que la práctica médica sea más relevante a las necesidades de salud de la comunidad».
2. En septiembre de 1996, con el auspicio del gobierno Argentino, OPS, CIMF y WONCA, tuvo lugar en Buenos Aires una conferencia regional de líderes y expertos de las Américas, sobre «La medicina familiar en la reforma de los servicios de salud». Fue la continuación y tuvo similar orientación a la Conferencia de Ontario. Allí se aprobó la Declaración de Buenos Aires, cuyas recomendaciones más importantes siguen vigentes:
Las escuelas y facultades de medicina deben implementar procesos de inserción de la medicina familiar dentro de los planes curriculares del pregrado, que permitan al alumno un contacto temprano, gradual y continuo con los principios universales y las modalidades de práctica de esta disciplina.
Con base en sus características particulares, cada país debe desarrollar modelos integrales de atención a la salud, que permitan utilizar de manera óptima los principios y las ventajas de la práctica de la medicina familiar, convirtiéndola en la vía de entrada a los servicios de salud.
Ya en este siglo, la Resolución de los Ministros de Salud de las Américas aprobada en septiembre del año 2005 constituye un reconocimiento franco del deficiente estado de la atención primaria de salud en esta región:
Solicitar a los Estados miembros que:
1. Hagan esfuerzos para que el desarrollo de la atención primaria cuente con los recursos necesarios que aseguren su contribución a la reducción de las desigualdades en salud.
2. Renueven su compromiso con el fortalecimiento a largo plazo de las capacidades en lo que respecta a los recursos humanos requeridos para la atención primaria de salud.
3. Reconozcan el potencial de la atención primaria de salud para llevar a cabo una reorientación de los servicios con criterio de promoción de la salud.
4. Promuevan el mantenimiento y el fortalecimiento de los sistemas de información y vigilancia en la atención primaria de salud.
5. Respalden la participación activa de las comunidades locales en la atención primaria de salud.
Como se ve, un cuarto de siglo no había sido suficiente para alcanzar las metas originales planteadas en Alma Ata y, según algunos autores, la situación había empeorado por lo menos en cuanto a accesibilidad y equidad en la utilización de los servicios de salud.
A pesar de todo, algunos logros
Aunque el panorama general de la atención primaria y la medicina familiar en América Latina es carencial e insatisfactorio, pueden mencionarse algunas realizaciones valiosas: el logro de estatus universitario para la disciplina, los programas de conversión de médicos generales, la creación de una entidad para impulsar la investigación en medicina familiar, y la difusión de los principios e instrumentos de la medicina familiar entre otros especialistas.
Si repasamos la secuencia estratégica utilizada en la región para desarrollar la medicina familiar se observa lo siguiente: primero, la creación de servicios de atención primaria con características de medicina familiar (modelo asistencial); a continuación, organización en esos servicios de programas educativos de posgrado para entrenar a médicos de familia (modelo docente); a medida que se formaban los médicos de familia, constitución de las asociaciones profesionales respectivas (modelo profesional) e incorporación como docentes a los programas educativos de los que habían salido. Bastante más tarde se produce la inclusión de la disciplina en la Universidad, en el currículum de grado, en posgrado o en ambos (modelo universitario).
En el año 2000, el Grupo de Panamá, un grupo interuniversitario, cuyo propósito era promover la medicina familiar académica en América Latina, realizó una encuesta sobre la enseñanza de la medicina familiar en las facultades de medicina de México, Argentina, Panamá y Colombia. Los resultados fueron los siguientes: de las 65 escuelas que contestaron la encuesta, 40 respondieron afirmativamente; de éstas, en 22 escuelas se enseña en el currículo de grado, en 11, tanto en grado como en postgrado y en 7 escuelas, solamente en posgrado. En cuanto a la estructura académica que soporta la enseñanza, 10 son departamentos, 13 cátedras, 5 cursos y 5 con otro formato. En el 80% de las escuelas que tenían medicina familiar en el currículo de grado (33), la materia era obligatoria1. Al comparar la situación con la de Estados Unidos y Canadá en ese mismo año (en Estados Unidos el 93% de las escuelas de medicina tiene departamentos académicos y en Canadá, todas las escuelas los tienen), observamos que todavía estamos lejos.
La importancia del estatus académico universitario se relaciona con el prestigio de la especialidad y de quienes la practican, así como con la difusión y la influencia interprofesional.
Número de médicos de familia
Es casi obvia la importancia de lo cuantitativo en la generación de cambios cualitativos. De ahí que el número de especialistas en medicina familiar, en relación con la población de cuya atención primaria son responsables, tiene singular importancia. La experiencia internacional permite calcular aproximadamente el número de médicos de familia necesarios para una ciudad, región o país.
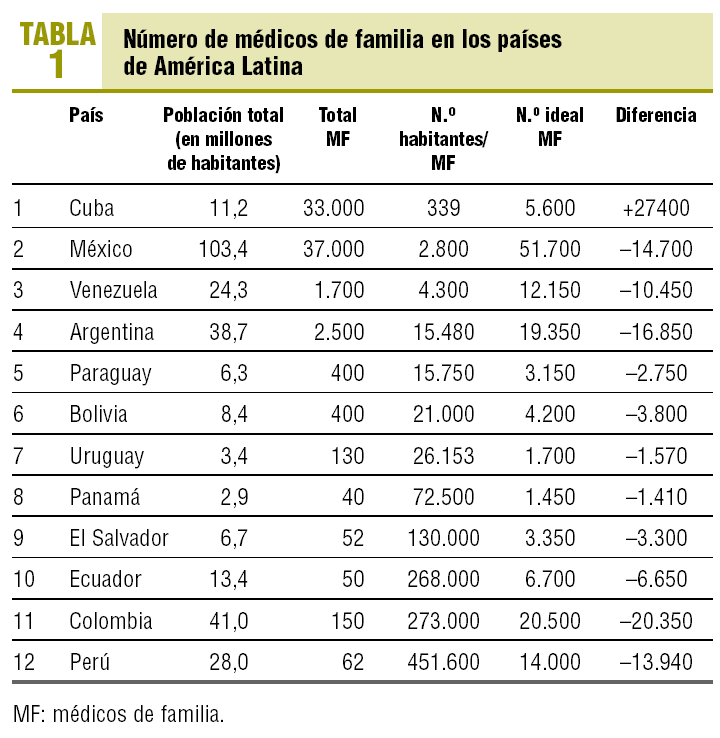
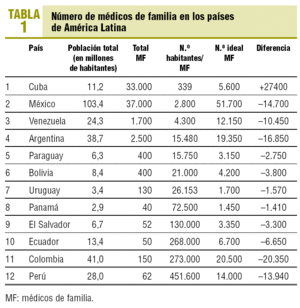
Si aceptamos que el médico familiar está directamente relacionado a la calidad de los servicios de atención primaria y, por lo tanto, su número constituye un factor fundamental para asegurar una cobertura adecuada de servicios de atención primaria de alta calidad, los datos de los 12 países de América Latina que comprende esta serie y que están incluidos en la tabla 1 son los siguientes: población total del país, total de médicos de familia del país según los respectivos reportes, cantidad de población por cada médico de familia, número ideal de médicos de familia calculado a razón de 2.000 habitantes por médico, diferencia entre el número ideal y el real.
El caso de Cuba es singular porque tiene la mayor proporción de médicos de familia por habitantes (1/339) debido a un sistema centralizado y a una política de firme apoyo a la atención primaria de calidad encabezada por médicos de familia. Este exceso de médicos familiares de acuerdo con los parámetros internacionales es utilizado para misiones de colaboración internacional en otros países.
La situación de los demás países estudiados es la siguiente:
1. México: en poco más de 30 años ha llegado a una proporción equilibrada (1/2.800).
2. Venezuela: en poco más de 20 años alcanzó una proporción cercana a lo razonable (1/4.300).
3. En la franja de 10.000-20.000 agrupamos a 2 países: Argentina (1/15.480) y Paraguay (1/15.750).
4. En la franja entre 20.000 y 30.0000 se encuentran Bolivia (1/21.000) y Uruguay (1/26.000).
5. Panamá, con la proporción de 1/72.000, presenta insuficiencias mayores.
6. En el último grupo de los estudiados, Ecuador, Colombia y Perú, los países tienen que proporciones que son ampliamente insuficientes (1/268.000; 1/273.000 y 1/450.000, respectivamente) a pesar de tener un tiempo de desarrollo similar.
El destino de la medicina familiar y, a nuestro entender, el de la atención primaria de buena calidad depende de la existencia de médicos de familia bien formados; su número y su distribución definirán la mayor o menor cobertura poblacional. Todo esto depende de decisiones políticas claras, como las que ha habido en los casos de México o Cuba, y España, para citar un ejemplo extracontinental. Sin embargo, alcanzar grados de desarrollo satisfactorio no asegura la permanencia del modelo, como lo demuestran las crisis de la medicina familiar y la atención primaria en el Reino Unido, España, Estados Unidos y Canadá. La atención primaria, como cualquier otro proceso social, presenta vaivenes por crisis internas o por embates de fuerzas ideológicas o movimientos socioeconómicos, como sucede en la actualidad con la globalización, el neoliberalismo o la intervención del empresariado multinacional o supranacional en el campo de la salud, según lo expresado claramente por Iona Heath2.
El futuro de la medicina familiar en América Latina es una historia que empezamos a escribir cada día. Elementos principales de ese desarrollo son: decisiones políticas de salud, inserción universitaria, difusión del rol de los médicos de familia en el sistema y la sociedad, exposición de otros especialistas a los principios e instrumentos de la medicina familiar, reconversión de médicos que trabajan en atención primaria a médicos de familia, y fomento de la investigación en atención primaria/medicina familiar con formación de investigadores en este campo.
Los responsables a partir de ahora son los médicos familiares, las sociedades que los agrupan y el público, sus pacientes.