Puntos clave
• Invertir en la estructura, buscando cobertura del 100% de la población.
• Invertir en la formación de médicos de familia bien capacitados y polivalentes.
• Promover una red jerarquizada en los servicios de salud, con una buena articulación entre la atención primaria y la red hospitalaria.
• Invertir en infraestructura básica, como saneamiento básico, viviendas populares y red de agua potable.
El punto de partida: la atención primaria brasileña
En Brasil1, la atención primaria se ofrece predominantemente a través del «Programa de Saúde da Família» (PSF) del Gobierno federal, cuyos equipos multidisciplinarios, formados como mínimo por un médico, un enfermero, un auxiliar de enfermería y de 4 a 6 agentes comunitarios de salud, se implantaron a partir de 1994. El PSF forma parte del Sistema Único de Saúde (SUS), creado en la Constitución federal de 19882,3.
En 2004, el programa cubrió al 40% de la población (cálculo basado en el número de equipos del PSF, atribuyendo un cupo medio de 3.450 personas para cada equipo), y predominaba en los municipios pequeños y con menor renta per cápita4-6.
Para el funcionamiento del PSF, el Gobierno federal establece algunas directrices básicas y deja el modo de alcanzar los objetivos de la atención primaria a la responsabilidad de los gobiernos locales (objetivo importante en un país con territorio extenso y con gran diversidad geográfica y sociocultural como Brasil, donde el perfil epidemiológico de las regiones difiere significativamente). El PSF es un programa de atención primaria en desarrollo5 y tiene retos futuros, como una cobertura adecuada en todo el territorio, promover la integración eficiente con la atención hospitalaria y controlar la calidad de la atención.
Desde 1998, cuando se creó el Piso de Atenção Básica (PAB) por el Gobierno federal, el sistema de pago por prestación de servicios fue sustituido por otro de presupuesto por capitación7. Además, los municipios reciben presupuestos complementarios si se adhieren a los programas definidos como prioritarios por el Ministerio de la Salud (como el PSF)7. La forma actual de financiación privilegia a los municipios más pobres, que recibían poco presupuesto con el sistema antiguo dada su precaria infraestructura de servicios de salud8,9.
Otra realidad: la atención primaria española
El Sistema Nacional de Salud (SNS) español, implantado en su diseño actual en 1986, tiene cobertura prácticamente universal. En sus centros de salud trabajan médicos de familia, pediatras, enfermeras y personal administrativo, y a veces trabajadores sociales, matronas y fisioterapeutas. En el SNS el acceso espontáneo de los ciudadanos y la complejidad tecnológica se encuentran en relación inversa, y la ubicación de los recursos asistenciales responde a la idea de proximidad de los servicios a los usuarios10.
En España, los médicos generales/de familia funcionan como filtro para la atención especializada. Se ha estudiado poco el impacto de esa función en la salud de la población y los gastos públicos11, pero parece que es una manera eficiente de optimizar los recursos de la atención especializada12.
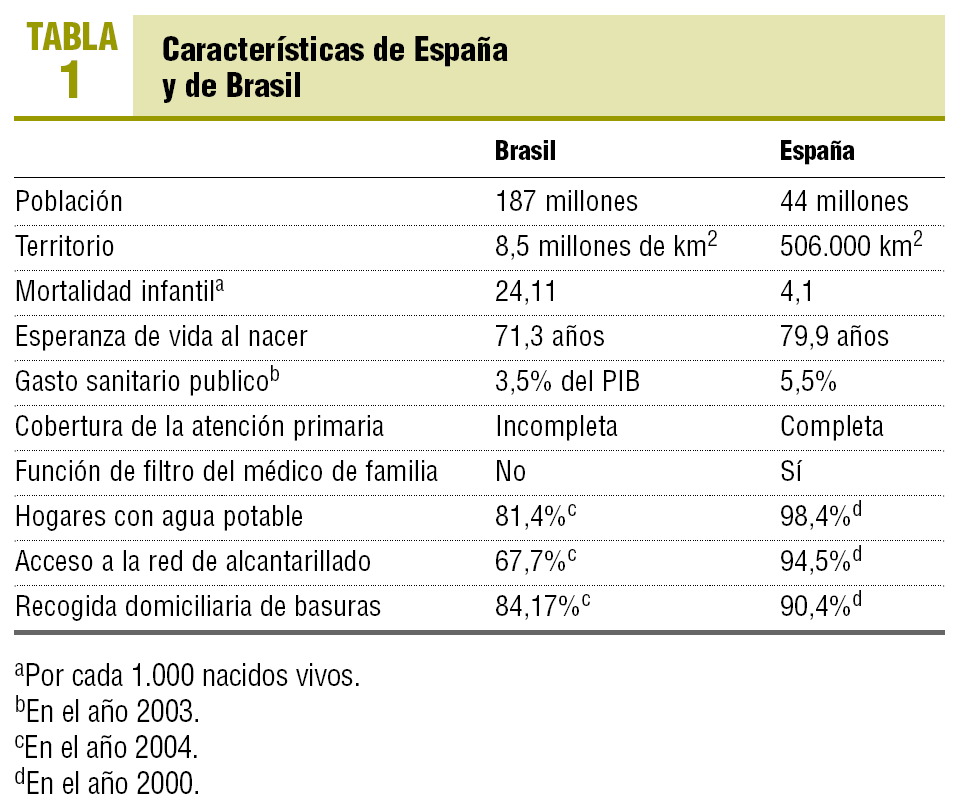
En la tabla 1 se comparan algunas características de Brasil y España.
¿Qué podemos aprender con la comparación?
Desde el punto de vista de la atención primaria, Brasil busca alcanzar metas de carácter cuantitativo (es decir, la cobertura del 100% de los municipios), mientras en España ya hay una cobertura poblacional completa y se plantean metas más cualitativas13 (la disminución en el tiempo de espera para las consultas con los especialistas, p. ej.).
Bajo la óptica de la «ley de cuidados inversos»14, la distribución de servicios del PSF brasileño es en apariencia eficaz, pues prioriza a los municipios con población más pobre y contribuye positivamente a reducir las diferencias en el acceso a los servicios de salud, con impacto en indicadores como las tasas de mortalidad infantil5. Por otro lado, en la realidad es una atención primaria mal organizada, carente de recursos, dirigida exclusivamente a la población más pobre y, por ello, es una atención primaria con profesionales muchas veces desmotivados.
La estrategia del Gobierno brasileño para atraer médicos a las regiones más pobres ha sido aumentar sus sueldos. La estrategia es eficaz, pero la calidad de la formación del profesional que acepta trabajar en esas regiones es cuestionable. Ya Hart14 argumentaba que la manera adecuada de atraer buenos médicos es ofreciendo buenas condiciones de trabajo, y no sólo buenos salarios.
Lo que se ve en la mayoría de los centros de salud españoles es optimista para el futuro de los sistemas de salud de países como Brasil, pues se logra una alta resolutividad con una organización y unos recursos básicos, la distribución de los profesionales de acuerdo con la densidad demográfica, y la articulación con hospitales locales para realización de pruebas y tratamientos. Esa realidad contrasta con la opinión de muchos médicos brasileños, defensores de que gran parte del mal funcionamiento de su atención primaria es consecuencia de la falta de recursos.
El ejemplo español indica que el aspecto clave para que la atención primaria funcione con recursos limitados y alta resolutividad es invertir en la formación de los médicos de familia. Dicha mejor formación de los médicos de familia les entrena para trabajar en situaciones de gran incertidumbre clínica, con pocos recursos y con alta resolutividad, y no sólo significa ahorro de recursos y menos derivaciones a los otros ámbitos de atención en salud, sino también prevención cuaternaria para los pacientes (disminución de los daños que provoca la actividad médica)12,15,16. Una cobertura adecuada del PSF para toda la población brasileña, con médicos con formación adecuada, es paso previo a la función de filtro para los otros ámbitos de atención.
Algunos problemas van más allá de la atención primaria de salud y el sistema de salud brasileño aún gasta grandes cuantías de dinero en el tratamiento de endemias (como la tuberculosis) que se controlarían mejor a través de mejores condiciones de vivienda y saneamiento básico9,17.
Conclusión
Para un país como Brasil, que persigue la distribución geográfica equitativa de los servicios de salud, el ejemplo español indica que lo más importante en el futuro próximo sería invertir en infraestructura básica y formación de médicos de familia, administrando adecuadamente los recursos disponibles.
Agradecimientos
Al Dr. Juan Gérvas, mi tutor en España. Y a los Dres. José Manuel Freire, Raimundo Pastor Sánchez, Miguel Amengual Pliego, Luis García Olmos, Mercedes Pérez-Fernández y a todos los que conocí en España, por su paciencia en enseñarme el funcionamiento de la atención primaria española.
Correspondencia: Dr. Renato L. Mancini.
Rua Haddock Lobo 999, ap 51
Bairro Jardins, São Paulo-SP. Brasil. CEP 01414-002.
Correo electrónico: dr.rmancini@gmail.com