Estudiar la prevalencia de polimedicación en mayores de 65 años.
DiseñoEstudio descriptivo transversal.
EmplazamientoDistritos sanitarios de atención primaria Sevilla y Jerez-Costa Noroeste.
ParticipantesPoblación mayor de 65 años, seleccionada por un procedimiento aleatorio estratificando por centros. Se excluyeron pacientes institucionalizados, con trastornos de salud mental mayores y enfermedad terminal.
Mediciones principalesSe definió polimedicación como el consumo de 5 o más fármacos de forma continuada durante los últimos 6 meses, basado en el registro en historia clínica. Se exploraron otras características de los pacientes mediante entrevista a una submuestra seleccionada aleatoriamente.
ResultadosSe evaluaron las historias clínicas de 2.919 pacientes procedentes de 14 centros de salud. La prevalencia encontrada fue de 49,6% (IC 95%: 47,7-51,4), con un rango entre centros de un 33% (IC 95%: 26,8-39,3) a un 82% (IC 95%: 74,3-89,7). El 90,2% (IC 95%: 88,7-91,8) tenía criterios de entrada al Proceso Asistencial Integrado Riesgo Vascular. La entrevista confirmó un consumo promedio de 8,7 medicamentos (IC 95%: 8,4-9,0). Un 83,2% (IC 95%: 78,9-87,4) eran pacientes en riesgo vascular alto.
ConclusionesLa prevalencia de polimedicación en mayores de 65 años es cercana al 50%, con amplia variabilidad entre centros. El consumo promedio de medicamentos por paciente es de 8 y la gran mayoría son pacientes en riesgo vascular alto.
To describe the prevalence of multiple medication in patients over 65 years.
DesignCross-sectional study.
SettingSevilla and Jerez-Costa North-West Primary Health Care Districts.
ParticipantsPatients older than 65 years randomly chosen from district databases. Patients in nursing homes, with major mental disease, or end-of- life situations were excluded.
Main measurementsMultiple medication was defined as a prescription of five or more drugs during the last six months. We assessed the medication used by clinical health records audit. Other characteristics were studied by interviewing a subsample of patients.
ResultsA total of 2,919 clinical health records from 14 centres were reviewed. The prevalence of multiple medication was 49.6% (95% CI: 47.7-51.4) with a range from 33% (95% CI: 26.8-39.3) to 82% (95% CI: 74,3-89,7) between centres. The large majority of patients (90.2% [95% CI: 88.7-91.8]) of patients showed criteria to be included in Cardiovascular Risk Health Care Process. Interviewed patients confirmed taking an average of 8.7 drugs (95% CI: 8.4-9.0). Among them, 83.2% (95% CI: 78.9-87.4) were high cardiovascular risk patients.
ConclusionsPrevalence of multiple medication in patients over 65 years is about 50% with wide variations between centres. The number of drugs per patient ratio was close to eight. A large majority of them were high risk cardiovascular patients.
La polimedicación en personas mayores es una preocupación de los servicios de salud debido al número creciente de personas en esta situación y a los problemas que de ella pueden derivarse. Con bastante frecuencia, en personas mayores es necesario el uso simultáneo de numerosos medicamentos debido a la comorbilidad que presentan. Pero a la vez, la polimedicación se asocia al uso inapropiado de medicamentos y a otros problemas, como disminución del cumplimiento terapéutico1,2 o mayor riesgo de efectos secundarios o de interacciones medicamentosas motivado por los cambios que ocurren con la edad en la farmacocinética y farmacodinámica de los medicamentos3,4. Se estima que entre un 10 y un 20% de los casos atendidos en los servicios de urgencias y hasta un 20% de los ingresos hospitalarios en pacientes mayores tienen que ver con eventos adversos relacionados con los medicamentos5. Además, el consumo de más de 4 fármacos en personas mayores se ha asociado con un mayor riesgo de caídas6.
El término polimedicación no está consensuado por completo, aunque se ha venido aceptando habitualmente como tal el consumo de 5 o más fármacos de forma concomitante durante un plazo determinado de tiempo. En España, los datos publicados sobre su prevalencia poblacional son escasos. Un estudio reciente sobre población adulta y crónica de un centro de salud la sitúa en un 49% entre los mayores de 65 años7.
Este trabajo se diseñó con los objetivos de determinar la prevalencia poblacional de polimedicación en mayores de 65 años en una muestra amplia de la población de Andalucía y su variabilidad entre poblaciones atendidas en distintos centros. Adicionalmente, se estimó la proporción de pacientes polimedicados candidatos a ser incluidos en el Proceso Asistencial Integrado (PAI) Riesgo Vascular8, que se define como el «conjunto de actividades a través de las cuales se identifica a las personas con factores de riesgo vascular (FRV) mayores (modificables y no modificables) y/o enfermedad vascular conocida (coronaria, neurológica o periférica), se valora el riesgo vascular (RV) global y, en función del mismo, se planifican y acuerdan con el paciente y/o cuidadores las actividades preventivas, terapéuticas y de seguimiento, explicitando dichas actividades y estableciendo las normas de calidad para cada una de ellas».
Material y métodosDiseñoEstudio descriptivo transversal de prevalencia, que se planteó como un estudio preliminar y previo a la realización de un ensayo clínico diseñado para evaluar la efectividad de la revisión sistemática de la medicación en la mejora del cumplimento de objetivos terapéuticos en pacientes polimedicados.
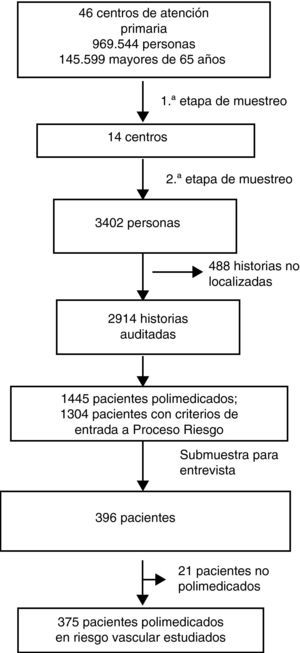
EmplazamientoDistritos sanitarios de atención primaria de Sevilla y Jerez-Costa Noroeste, que incluían una población de 969.544 personas atendidas en 46 centros de atención primaria. Todos los centros disponían de historia clínica informatizada (sistema DIRAYA o programa TASS).
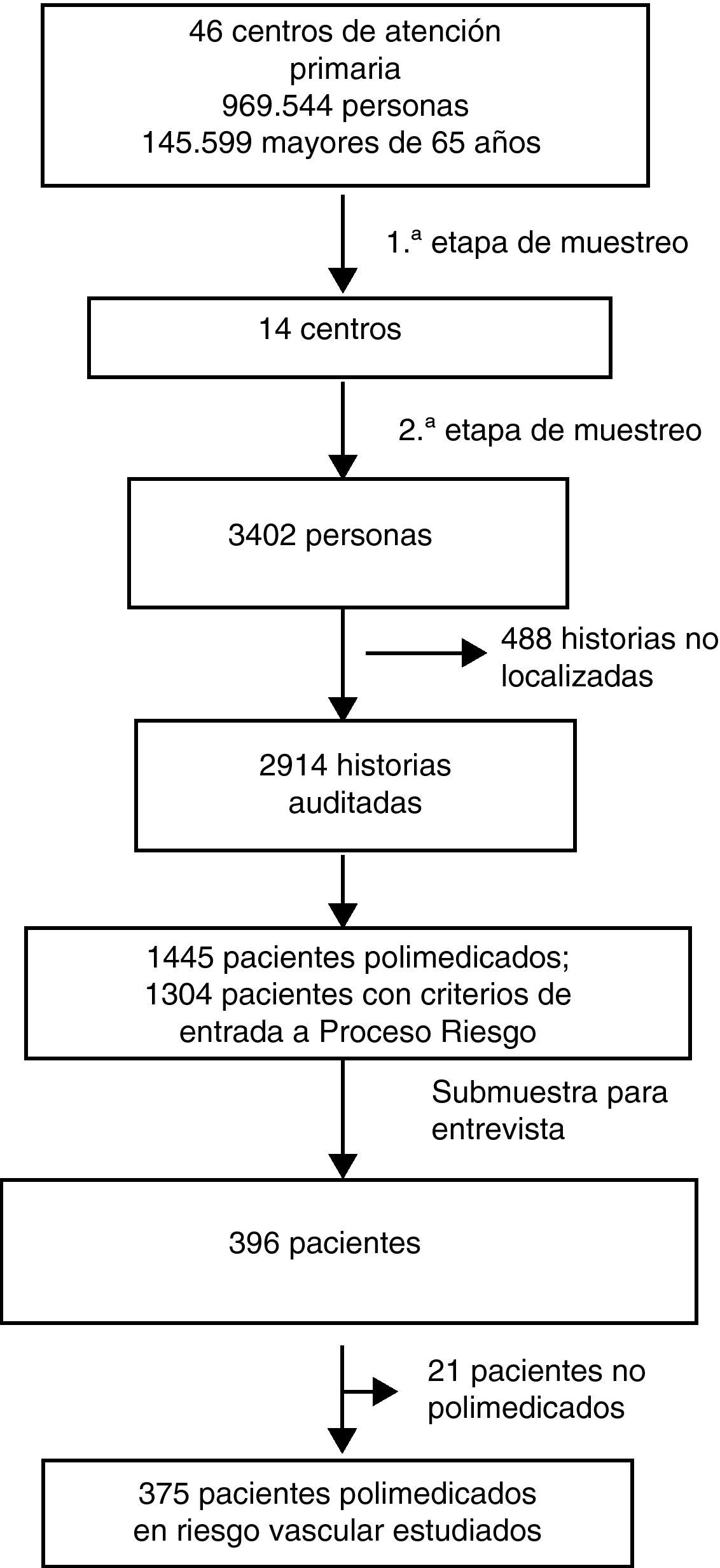
Población de estudioLa población de estudio incluyó a mayores de 65 años registrados en la Base de Datos de Usuarios del Sistema Sanitario Público de Andalucía (BDU) en enero de 2006. La muestra se seleccionó por etapas: en la primera, se invitó a participar a un 30% de los 46 centros, segmentando por el distrito de origen (cuatro del Distrito Jerez y diez del Distrito Sevilla). La invitación a participar se hizo siguiendo una secuencia aleatoria y la aceptación fue formalizada por escrito mediante un acuerdo de colaboración con el equipo investigador. La gestión de la invitación a participar y de la formalización del acuerdo la realizaba un miembro del equipo de investigación distinto al que realizaba la aleatorización, y para el que la secuencia aleatoria de entrada al estudio permaneció oculta en todo momento. En un segundo paso, se realizó un muestreo aleatorio simple de las personas mayores de 65 años registradas en la BDU de cada uno de los centros. El software utilizando para el muestreo fue SIGESMU®9.
MétodoLa condición de polimedicado se estableció mediante auditoría de las historias clínicas, tipificando como tal a todo paciente que tuviese registro de tener prescritos 5 medicamentos o más, de forma concomitante, en los últimos 6 meses. Adicionalmente, se consideró que un paciente tenía criterio de entrada al PAI-RV por prevención secundaria cuando se encontraba registro de enfermedad vascular conocida (coronaria, neurológica o periférica) y por FRV mayor modificable si se hallaba registro de hipertensión arterial, diabetes mellitus, hipercolesterolemia, hábito tabáquico o prescripción de medicamentos asociados a la enfermedad vascular (antihipertensivos, antidiabéticos, hipolipidemiantes, antiagregantes o anticoagulantes).
La auditoría de historias clínicas fue llevada a cabo por miembros del equipo investigador distintos del responsable de la aleatorización y selección de muestra.
En una submuestra de pacientes polimedicados con criterios de entrada al PAI-RV se realizó un estudio descriptivo adicional. Para ello se invitó a participar a los pacientes en el orden prefijado por la secuencia aleatoria generada en la etapa segunda del muestreo, en bloques de 20. La invitación se cursó por correo postal y la respuesta se recogió por contacto telefónico o personal con el paciente. En caso de aceptación, se fijó cita y lugar (centro de salud o domicilio en caso de pacientes inmovilizados) para una entrevista semiestructurada con un farmacéutico miembro del equipo investigador y se solicitaba al paciente que a la misma acudiera con todos los medicamentos que estuviera tomando. Se excluyeron los pacientes institucionalizados y/o terminales y/o con trastorno de salud mental mayor. En la entrevista, tras solicitar el consentimiento informado por escrito, se encuestaba acerca de sus problemas de salud y de los medicamentos que aportaba. Se registró su nivel de estudios, el número de medicamentos distintos que declaraba consumir y desde cuándo los tomaba, el número de medicamentos prescritos en los últimos 6 meses según la historia clínica, si era fumador y si estaba afectado de enfermedad vascular previa, diabetes, hiperensión o dislipidemia. Se consideró que el paciente tenía alguno de estos problemas de salud cuando estaba registrado en la historia el diagnóstico o parámetros de control analítico (hemoglobina glucosilada [HbA1c] > 7% para diabetes, colesterol unido a las lipoproteínas de baja densidad [c-LDL] > 130mg/dl para dislipidemia, presión arterial > 140/90mmHg para hipertensión [130/80mmHg si coexistía con diabetes]). Igualmente, se registró como problema de salud existente el que el paciente declaraba, siempre que tuviera documentos que lo acreditara o tuviera prescritos tratamientos específicos. En los pacientes sin enfermedad vascular previa, con posterioridad a la entrevista y utilizando los datos disponibles, se estimó su RV mediante las tablas del modelo SCORE para países con baja incidencia de mortalidad cardiovascular, siguiendo las recomendaciones de la Guía del PAI y el Plan Integral de Atención a las Cardiopatías de Andalucía 2005-220910, considerando de riesgo alto a los pacientes con riesgo estimado de episodios cardiovasculares mortales ≥5%.
Análisis de datosEl análisis descriptivo incluyó medidas de tendencia central y dispersión en las variables cuantitativas, frecuencias relativas en las cualitativas. Los principales estimadores se presentan con sus intervalos de confianza (IC) del 95%. El análisis estadístico se realizó con el programa SPSS, versión 12.0 para Windows.
Cálculo de tamaño muestral: se calculó el tamaño necesario de la submuestra de pacientes polimedicados en RV a entrevistar para estimar las frecuencias de características sociosanitarias con una precisión del 5% y una confianza del 95%. Para una frecuencia del 50% (escenario más desfavorable) sería necesario entrevistar a 385. Asumiendo un 50% de participación, una prevalencia esperada de polimedicación en mayores de 65 años de un 35% y de RV del 70%, y un 8% de errores de localización de pacientes de BDU (según estimaciones de un estudio piloto previo sobre 40 pacientes), se calculó que deberían auditarse las historias clínicas de al menos 3.394 pacientes mayores de 65 años.
El estudio contaba con la aprobación del Comité Autonómico de Ensayos Clínicos de Andalucía.
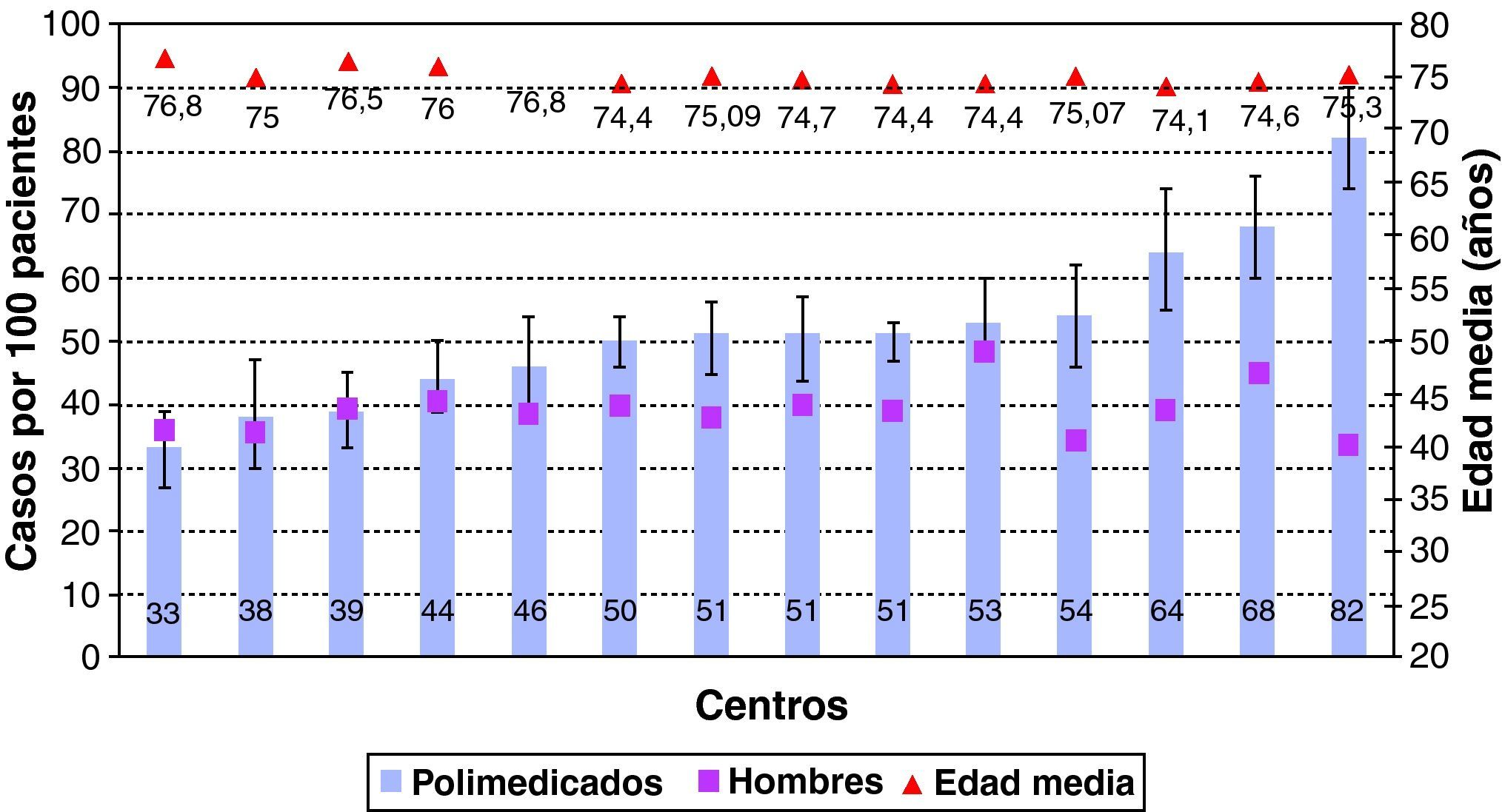
ResultadosSe seleccionaron 3.402 pacientes mayores de 65 años de 14 centros de salud. Un 61% eran mujeres. Se excluyeron 488 pacientes (14%) porque no se localizó la historia clínica o el paciente había cambiado de centro. De los 2.914 cuya historia se revisó, 1.445 eran polimedicados (49,6%; IC 95%: 47,7-51,4), con una edad promedio de 75,2 años (IC 95%: 75,0-75,4) y una frecuencia de enfermedad vascular previa o FRV mayores del 90,2% (IC 95%: 88,7-91,8).
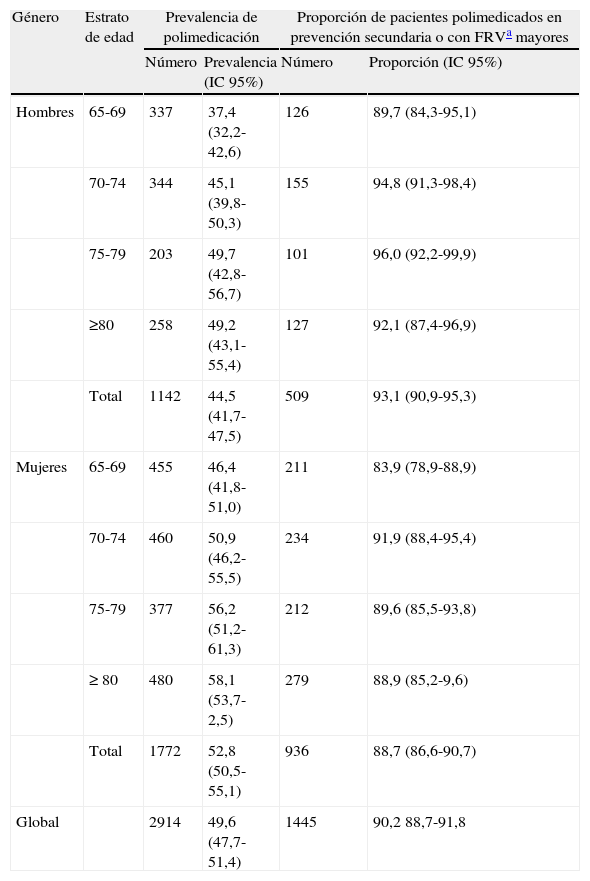
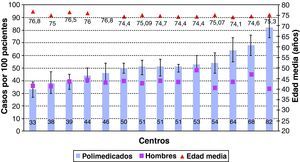
En la tabla 1 se muestran las prevalencias halladas por estrato de edad y género. La prevalencia de polimedicación entre centros osciló entre un 33% (IC 95%: 26,8-39,3) y un 82% (IC 95%: 74,3-89,7) (fig. 1).
Prevalencia de polimedicación y proporción de pacientes en prevención secundaria o con factores de riesgo vascular mayores en pacientes polimedicados
| Género | Estrato de edad | Prevalencia de polimedicación | Proporción de pacientes polimedicados en prevención secundaria o con FRVa mayores | ||
| Número | Prevalencia (IC 95%) | Número | Proporción (IC 95%) | ||
| Hombres | 65-69 | 337 | 37,4 (32,2-42,6) | 126 | 89,7 (84,3-95,1) |
| 70-74 | 344 | 45,1 (39,8-50,3) | 155 | 94,8 (91,3-98,4) | |
| 75-79 | 203 | 49,7 (42,8-56,7) | 101 | 96,0 (92,2-99,9) | |
| ≥80 | 258 | 49,2 (43,1-55,4) | 127 | 92,1 (87,4-96,9) | |
| Total | 1142 | 44,5 (41,7-47,5) | 509 | 93,1 (90,9-95,3) | |
| Mujeres | 65-69 | 455 | 46,4 (41,8-51,0) | 211 | 83,9 (78,9-88,9) |
| 70-74 | 460 | 50,9 (46,2-55,5) | 234 | 91,9 (88,4-95,4) | |
| 75-79 | 377 | 56,2 (51,2-61,3) | 212 | 89,6 (85,5-93,8) | |
| ≥80 | 480 | 58,1 (53,7-2,5) | 279 | 88,9 (85,2-9,6) | |
| Total | 1772 | 52,8 (50,5-55,1) | 936 | 88,7 (86,6-90,7) | |
| Global | 2914 | 49,6 (47,7-51,4) | 1445 | 90,2 88,7-91,8 | |
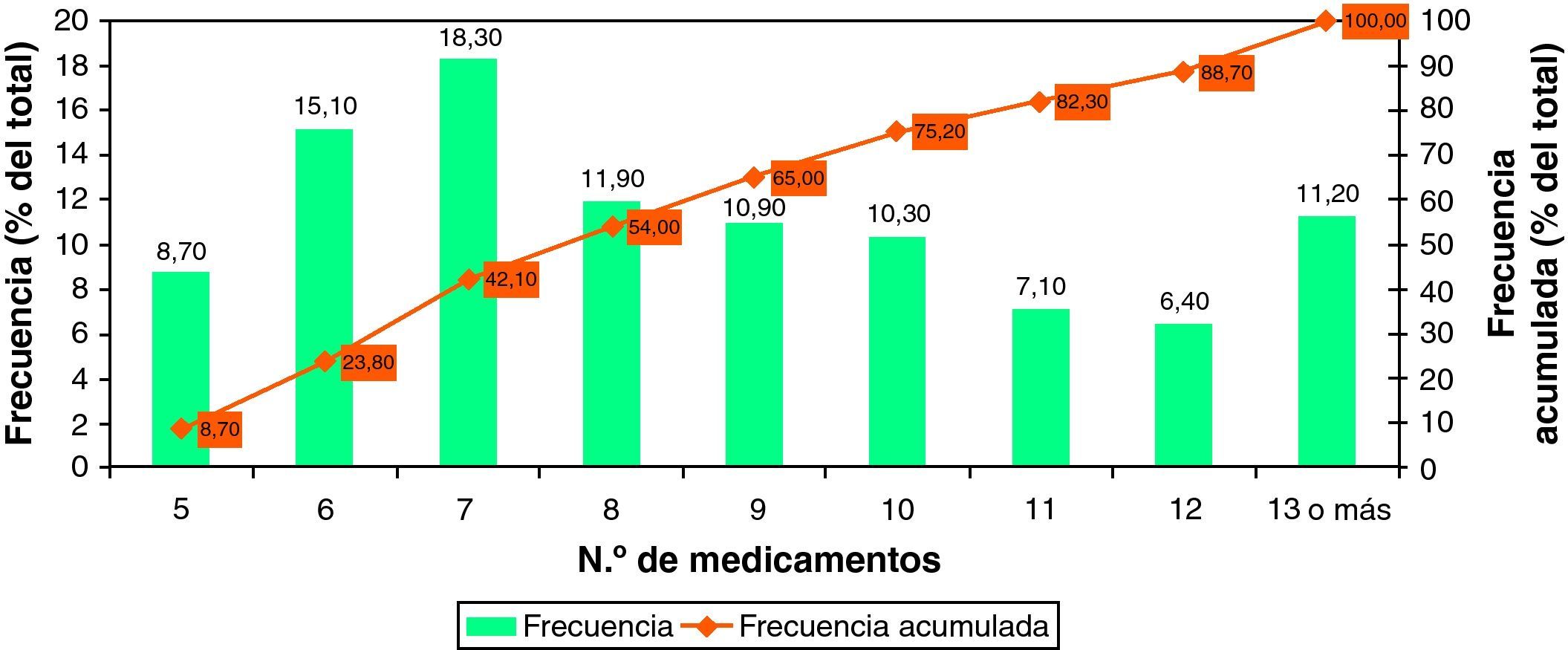
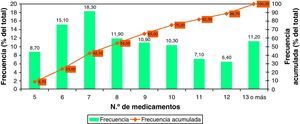
Para el estudio descriptivo de los pacientes con criterios de entrada al PAI-RV se contactó con 863 pacientes, de los que 396 aceptaron participar (46%). Un 39% eran hombres y un 61% mujeres. De ellos, 21 pacientes (5,3%; IC 95%: 3,4-7,2) dijeron tomar menos de 5 medicamentos. Las características de los 375 pacientes polimedicados entrevistados se muestran en la tabla 2. Un 83,2% (IC 95%: 78,9-87,4) de los pacientes se situaban en el estrato de riesgo alto o muy alto (prevención secundaria más pacientes en prevención primaria y riesgo alto). El promedio de medicamentos prescritos fue de 8,8 (IC 95%: 8,4-9,1; rango: 5-19) (fig. 2). El promedio de medicamentos que el paciente confirmaba estar consumiendo fue de 8,7 (IC 95%: 8,4-9,0; rango: 1-19). Un 87% confirmó estar tomando solo los medicamentos prescritos, un 7% tomaba menos de los prescritos (entre uno y 9 medicamentos menos) y un 6% tomaba más (entre uno y 5 más). No se detectaron diferencias relevantes entre mujeres y hombres en su conjunto, ni entre estratos de edad.
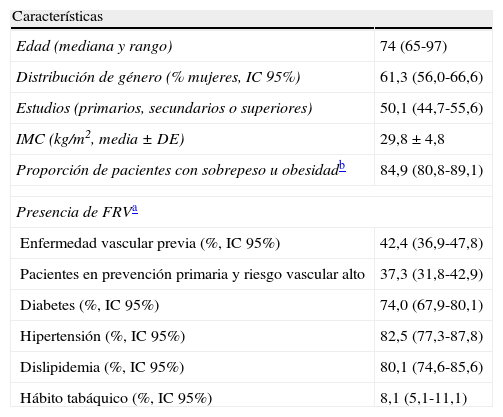
Características sociosanitarias de pacientes polimedicados entrevistados (n = 375) en prevención secundaria o con factores de riesgo vasculara mayores
| Características | |
| Edad (mediana y rango) | 74 (65-97) |
| Distribución de género (% mujeres, IC 95%) | 61,3 (56,0-66,6) |
| Estudios (primarios, secundarios o superiores) | 50,1 (44,7-55,6) |
| IMC (kg/m2, media ± DE) | 29,8 ± 4,8 |
| Proporción de pacientes con sobrepeso u obesidadb | 84,9 (80,8-89,1) |
| Presencia de FRVa | |
| Enfermedad vascular previa (%, IC 95%) | 42,4 (36,9-47,8) |
| Pacientes en prevención primaria y riesgo vascular alto | 37,3 (31,8-42,9) |
| Diabetes (%, IC 95%) | 74,0 (67,9-80,1) |
| Hipertensión (%, IC 95%) | 82,5 (77,3-87,8) |
| Dislipidemia (%, IC 95%) | 80,1 (74,6-85,6) |
| Hábito tabáquico (%, IC 95%) | 8,1 (5,1-11,1) |
Los resultados de este estudio, basados en una amplia muestra de población mayor de 65 años, revelan que prácticamente la mitad de esta población está tratada con 5 o más medicamentos, y que entre los pacientes polimedicados, un 36% consumen 10 o más medicamentos, lo que correspondería a una prevalencia poblacional de alta polimedicación en personas mayores de 65 años del 18%. Estos datos son muy similares a los descritos recientemente en la población de un centro de salud de Galicia7, aunque muy inferiores a los descritos para pacientes inmovilizados, que alcanzan cifras del 78%11. La comparación con otros países es complicada debido a las distintas definiciones de polimedicación y a las poblaciones tomadas como base de los estudios (población total, mayores de 65 años o mayores de 70). Si tenemos en cuenta que tanto en Andalucía como en la población de nuestro estudio la población mayor de 65 años es un 14% del total, podría estimarse que al menos un 7% de la población total estaría polimedicada, dato similar al 10,5% descrito para Suecia en 200612,13. La cifra publicada para Alemania, referida a población mayor de 70 años, es de un 27%14, muy inferior al 45% encontrado en nuestro estudio en este estrato de edad. En Estados Unidos la prevalencia descrita es del 29%15, considerando polimedicación el consumo de 6 o más medicamentos. Utilizando este criterio, la estimación de la prevalencia en nuestro trabajo estaría en torno al 45% (teniendo en cuenta que un 91% de nuestros polimedicados consumen 6 o más fármacos). Aun con las limitaciones descritas, las cifras de polimedicación encontradas en nuestro estudio parecen ser más altas que en otros países desarrollados.
La prevalencia de polimedicación ha sufrido un incremento sustancial en los últimos años. Así, en la población italiana mayor de 65 años, entre 1995 y 1998, el consumo de 5 o más medicamentos pasa del 9% al 22%16. Australia en 1995 comunicaba cifras de polimedicación en mayores de 65 años (consumo de 6 o más medicamentos) de un 13-17% dependiendo de los quinquenios de edad considerados17. En nuestro entorno, datos de Asturias de 1998 situaban la prevalencia de polimedicación en un 37,8%18, si bien la definían como el consumo de 4 o más fármacos. Este incremento en la polimedicación puede estar relacionado tanto con el envejecimiento de la población, como con los cambios que durante los últimos años se han producido en las estrategias terapéuticas dirigidas a los principales problemas de salud que presenta la población mayor (ampliación de los criterios para indicar tratamiento y objetivos terapéuticos más exigentes), llevando a una intensificación de la terapéutica y al uso de más de un fármaco para un mismo problema, sin olvidar la consideración como enfermedad de situaciones que hace unos años no lo eran19.
En nuestro estudio, la proporción de pacientes polimedicados aumenta ligeramente con la edad, y en un mismo tramo de edad es mayor en mujeres que en hombres. La variabilidad en la prevalencia de polimedicación encontrada en los distintos centros no fue despreciable. Esta variabilidad, que se ha descrito en otros ámbitos13, no parece guardar relación con la estructura de la población en edad y género, y no disponemos de otros datos que permitan profundizar en sus causas. Sería necesario un estudio específico y con un número mayor de centros para poder establecer qué parte de la variabilidad podría explicarse por factores sociosanitarios y cuál podría considerarse no explicada, de forma análoga a como se analizan las variaciones de práctica médica sobre determinados procedimientos20 o sobre práctica de prescripción21. Nuestra población polimedicada mayor de 65 años confirma tomar el mismo número de medicamentos que tiene prescritos: casi 9, cifra cercana a la observada en estudios recientes7,18,22. El consumo de un número excesivo de fármacos, además de estar asociado a riesgo de caídas6, conlleva que el paciente no conozca la posología correcta de todos ellos, con el riesgo de incumplimiento y de errores de medicación. Leal Hernández et al.22 han comprobado que, entre los mayores de 65 años, solo el 30% de los que toman 8 medicamentos conoce la posología, y solo un 20% dicen tomarlos todos correctamente, mientras que estos valores se reducen al 20 y 10%, respectivamente, cuando toman 9. Según estos datos, y según el número de medicamentos consumidos que hemos encontrado en nuestro estudio, una gran proporción de los pacientes podría tener problemas de incumplimiento y estar en riesgo de cometer errores de medicación.
Casi todos los pacientes polimedicados estudiados eran candidatos a seguimiento dentro del PAI-RV, algo menos las mujeres que los hombres. Llama la atención que, mientras en hombres la proporción de pacientes en prevención secundaria o con FRV mayores es más alta, la prevalencia de polimedicación es menor, lo que podría estar relacionado con que las mujeres pudieran estar consumiendo más fármacos no relacionados con la enfermedad cardiovascular que los hombres, si bien esta hipótesis no ha sido contrastada en nuestro estudio.
Un posible sesgo de nuestro estudio podría ser la sobreestimación de la prevalencia de polimedicación debido a que se basa en el registro de la historia clínica, lo que podría dar lugar a considerar, como consumidos, medicamentos prescritos y registrados en la historia clínica, pero que en realidad el paciente no estuviese retirando de la farmacia o que no se los estuviese tomando. Este sesgo se controló a través de la submuestra de pacientes a los que se entrevistó y que permitió comprobar que se confirmaba el 95% de los casos de polimedicación. De hecho, los datos demuestran una gran fiabilidad del registro en la historia clínica del módulo de prescripción, y a la vez permiten estimar que la prevalencia de polimedicación real podría ser un 2,5% inferior a la calculada.
En Andalucía, la revisión de los tratamientos de pacientes polimedicados mayores de 65 años forma parte de la cartera de servicios de atención primaria desde hace más de una década23. Los datos sobre prevalencia serán útiles para planificar intervenciones sobre esta población, dirigidas a simplificar las estrategias terapéuticas empleadas, recomendando el uso solo de los medicamentos realmente necesarios, a ayudar a los pacientes a conocer mejor su tratamiento y, con ello, a un mejor cumplimiento. Adicionalmente, posicionan al PAI-RV como un proceso cuya implantación en atención primaria debería ser prioritaria. El seguimiento de sus recomendaciones daría como resultado una mejora en las variables intermedias de control de la enfermedad vascular, lo que debería tener impacto en resultados de morbimortalidad.
FinanciaciónProyecto financiado con cargo a las ayudas a la investigación en biomedicina del Instituto Carlos III, Programa del Uso Racional del Medicamentos, de la Comunidad Autónoma de Andalucía 2004 (expediente n° 81049).
- •
La polimedicación en personas mayores constituye un problema de salud.
- •
No se conoce la prevalencia de polimedicación en poblaciones amplias de mayores y su grado de variabilidad.
- •
La prevalencia de polimedicación en una población amplia de mayores de 65 años es del 50%, siendo algo más alta en mujeres y aumentando con la edad.
- •
Por término medio, esta población polimedicada consume 9 medicamentos. Un 35% de ellos consumen 10 o más fármacos.
- •
Existe una amplia variabilidad entre centros en las cifras de prevalencia de polimedicación.
- •
Prácticamente todos los pacientes mayores polimedicados reúnen criterios de entrada al Proceso Asistencial Integrado de Riesgo Vascular.
Los autores declaran no tener ningún conflicto de intereses.
A Isabel González González, por su apoyo en la secretaría del proyecto.