Con la llegada del siglo XXI, y las transiciones demográfica y epidemiológica que lo caracterizan, la cronicidad y la fragilidad de larga evolución son cotidianas en atención primaria. Indiscutiblemente el aumento de la esperanza de vida conlleva un aumento de la cronicidad y también de la vulnerabilidad en las etapas finales de vida. Este es el nuevo paradigma epidemiológico. Debemos, pues, repensar y adaptar la prestación de la atención sanitaria y social de las personas con necesidades complejas de forma sensata.
En el contexto sanitario, la atención domiciliaria es aquella que se recibe en el domicilio de alguien, o en general, aquella en que los servicios de salud prestados permiten a sus usuarios continuar viviendo en su hogar y entorno familiar1, pero el término «Cuidados a domicilio» (Home care) designan de forma genérica un amplio abanico de servicios de apoyo para personas dependientes y con incapacidades. La denominación incluye desde servicios de ayuda para las actividades de la vida diaria que requieren una cualificación mínima, hasta cuidados profesionales que utilizan tecnologías sofisticadas2.
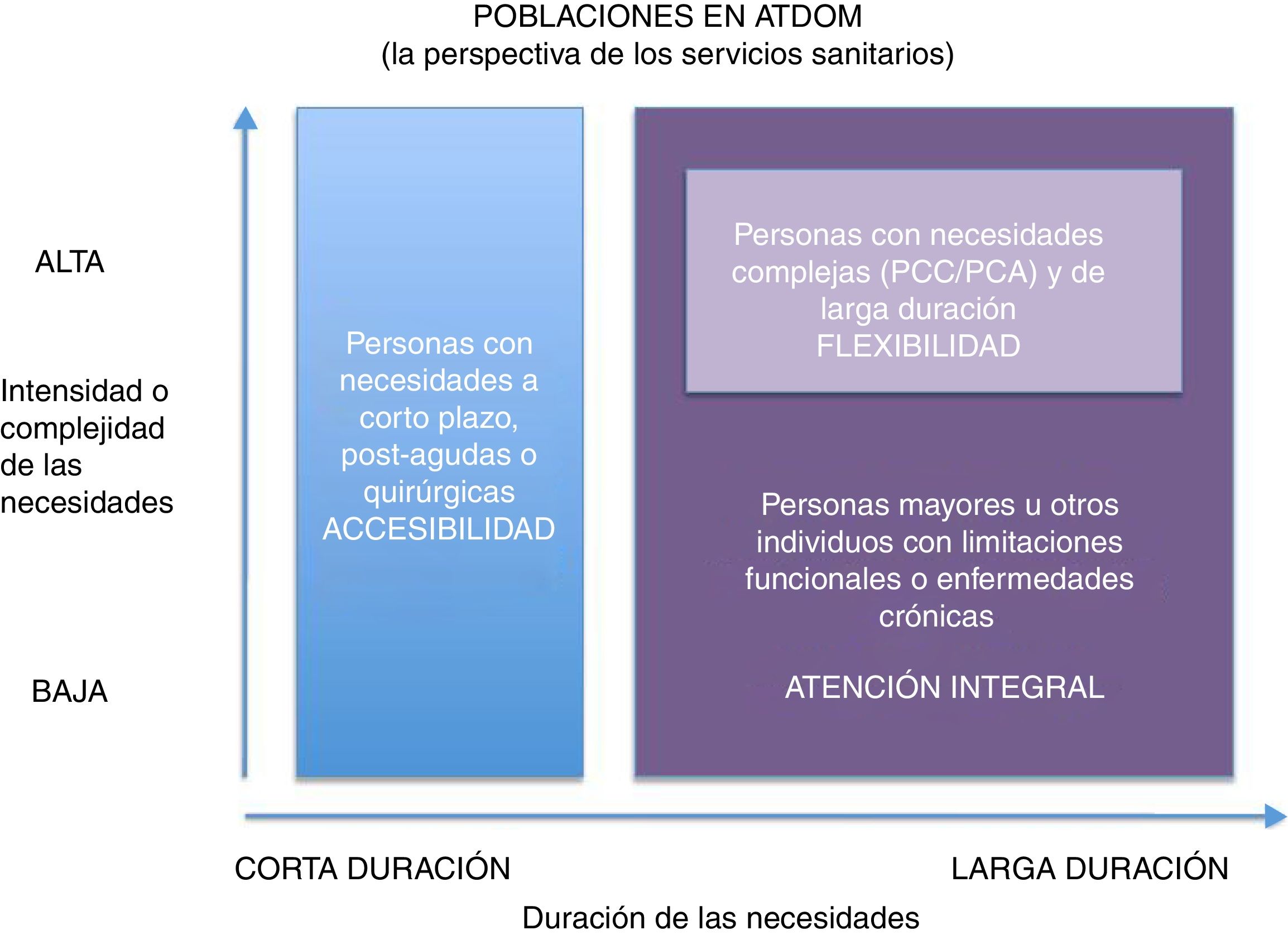
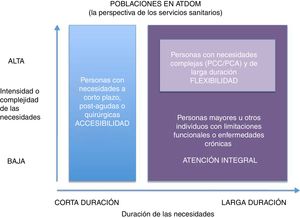
El domicilio, como escenario de atención, no es ajeno a todos estos cambios. Las previsiones del envejecimiento de la población general, los avances de las tecnologías de la información y la comunicación (TIC) y las preferencias y valores de los pacientes serán los factores moduladores de los cambios venideros. Se abren nuevas perspectivas, basándonos en la duración de los cuidados y en la intensidad de los mismos (fig. 1). La organización y la cartera de servicios prestados en el domicilio son claves para una asistencia sanitaria y social con valor añadido.
Poblaciones en ATDOM: la perspectiva de los servicios sanitarios.
PCA: paciente crónico avanzado; PCC: paciente crónico complejo.
Modificada de: Bringing Care Home, Disponible en: http://health.gov.on.ca/en/public/programs/ccac/docs/hcc_report.pdf
Revisando la literatura, encontramos evidencia en programas en que los miembros del equipo asistencial visitan a los pacientes con enfermedad oncológica avanzada en su casa y en las reuniones multidisciplinarias3. Pero las visitas domiciliarias preventivas no aportan beneficios en mayores de 65 años4, a no ser que estas visitas domiciliarias preventivas estén basadas en la valoración geriátrica integral (VGI), dirigidas a pacientes mayores que presenten menor riesgo de muerte5.
Son muchos los pacientes que prefieren ser tratados en casa frente el hospital, estando más satisfechos y presentando menor número de complicaciones6. La VGI es una buena herramienta y el abordaje protocolizado a domicilio de personas mayores desfavorecidas económicamente mejora la calidad de los cuidados, disminuye las urgencias hospitalarias, además de una mejor detección y manejo de síndromes geriátricos7.
La sostenibilidad de las políticas públicas de bienestar se ve amenazada, especialmente para atender a personas con mayor nivel de necesidades o que están en riesgo. Se estima que un 8% de la población está en situación de complejidad sanitaria o social y consume el 30% del presupuesto de las comunidades autónomas8. Muchas de estas personas son atendidas en su domicilio (ya sea domicilio habitual o centro residencial).
Uno de los retos es disminuir la fragmentación de estos cuidados que se procuran a domicilio. Para ello, la gobernanza en la provisión de servicios a domicilio (sanitario y social) debe localizarse no demasiado alejada (algunos apuntan a nivel de gobiernos locales). Todo ello bajo el paraguas de una financiación adecuada, según datos del Eurostat 2010 en Europa se calcula un promedio cercano al 4,1% del gasto sanitario. E indudablemente la visión del sistema y profesionales debe estar centrada en el paciente y sus necesidades. Para el futuro próximo es necesario avanzar hacia un modelo de provisión de servicios domiciliarios basada en la coordinación de todos sus actores, el equipo multidisciplinar coordinado9.
Pese a tener constancia de estos retos que como sistema sanitario nos encontramos, los autores seguimos teniendo dudas. Nos siguen faltando datos que nos permitan pronunciarnos por un modelo de atención. Cada territorio tendría que encontrar el modelo organizativo que le permita dar una mejor respuesta en función de su estructura poblacional y recursos. Por ejemplo, pacientes atendidos con un modelo de atención con equipo específico tenían mayor grado de satisfacción que pacientes atendidos con el modelo convencional10, aunque faltan datos de la eficiencia de ambos modelos. Sí sabemos que es fundamental la implicación de los equipos asistenciales en la elección del modelo de atención y el apoyo de sus direcciones. Además, las actitudes y aptitudes de los profesionales implicados son elementos de calado, de manera que es importante saber y promover las competencias transversales que facilitan atención domiciliaria a pacientes crónicos: favorecer las relaciones profesionales entre niveles asistenciales, continuidad asistencial, concepción biopsicosocial, atención holística al paciente y su entorno, contemplando emociones, expectativas, sentimientos, creencias y valores de pacientes y familiares11. Sin olvidar que, en la atención centrada en la persona, no solo es fundamental respetar el deseo de las personas de ser atendidos en su casa, sino además, que su participación en el diseño de los servicios que van a recibir es clave.
Es imperiosa la necesidad de focalizar la atención en el domicilio de aquellas personas que lo necesitan y cambiar ciertos hábitos adquiridos, reorientar las acciones a realizar con «ilusión». Ir a visitar a domicilio debería ser un momento de placer con grandes oportunidades.
Los profesionales deberían centrarse en la detección de aquellas personas que tienen necesidades complejas, adaptando la atención a cada momento y situación, haciendo del domicilio un lugar ideal en muchas circunstancias, lugar habitualmente preferido en descompensaciones, pero no exclusivo.
La figura del profesional sanitario referente es clave para la atención de estas personas, pero esta figura puede cambiar en función de las circunstancias. Si no hay una buena comunicación entre profesionales no se puede dar respuesta a la complejidad12. Y no olvidemos las residencias geriátricas donde también viven o, dicho de otro modo, son el domicilio de muchas personas con necesidades complejas que precisan también de una atención individualizada.
En nuestras manos está salir airosos del encargo que nos hace la sociedad. Poder contar con más recursos nos puede ayudar, pero la atención domiciliaria de este siglo XXI necesita un liderazgo claro de la atención primaria, que debe contar, sin duda, con la colaboración coordinada de servicios sanitarios y sociales y de otros profesionales que añadirán vida a los años.