Evaluar el coste del tratamiento farmacológico hipoglucemiante (TFH) de los pacientes diabéticos atendidos en un centro de atención primaria.
DiseñoEstudio descriptivo transversal.
EmplazamientoCentro de Salud urbano.
ParticipantesMuestra aleatoria de 294 pacientes diabéticos con TFH.
Mediciones principalesVariable Principal: coste anual TFH. Variables secundarias: edad, sexo, tipo de DM, médico prescriptor, grado de control de la diabetes, número de fármacos hipoglucemiantes, factores de riesgo cardiovascular y complicaciones.
ResultadosSe incluyen 294 diabéticos. Edad media 71,7±13,3 años; 52,7% mujeres; 93,2% DM2; coste total TFH: 82.979 euros/año, (281,9 euros/paciente/año). El médico de familia originaba el 32,3% de los tratamientos (17,7% del gasto). Presentaron un gasto medio anual significativamente mayor los pacientes diabéticos tipo 1, los que recibían triple terapia y los controlados por endocrinólogo hospitalario. En el estudio de regresión lineal múltiple las variables que explicaron la variación en el coste fueron el tipo de DM (p<0,0001), origen de la prescripción por endocrinólogo hospitalario (p:0,002), número de fármacos hipoglucemiantes (p<0,001), presencia de retinopatía diabética (p:0,019) y daño renal (p: 0,027).
Estas variables explicaron el 44,5% de la variación del coste farmacológico hipoglucemiante anual (R2: 0,445).
ConclusionesExiste gran variabilidad en el gasto originado por el TFH de nuestros pacientes diabéticos. Es necesaria una mayor coordinación entre todos los profesionales implicados en el manejo de los pacientes diabéticos, y además la elaboración de guías clínicas y terapéuticas compartidas, conseguiría un control más eficiente de los pacientes diabéticos.
To evaluate the cost of glucose lowering treatment (GLT) in our diabetic patiients (DP).
DesignCross-sectional descriptive study.
SettingUrban primary health care centre.
ParticipantsRandom sample of 294 DP with HPT.
MeasurementsPrincipal variable: annual cost of GLT. Secondary Variables: age, sex, type of diabetes (DM), prescribing doctor, level of control, number of glucose lowering drugs, cardiovascular risk factors and complications.
ResultsA total of 294 diabetic patients were included, with a mean age 71.7+/−13.3 years; 52.7% women; 93.2% DM2; Annual cost of GLT: 82.979€,(281.9€/patient/year). General practitioner (GP) originated 32.3% of the treatments (17.7% of the costs). Annual average expenditure was significantly higher in DM1 patients, patients on treatment with triple therapy and patients controlled by an endocrinologist in a reference hospital. In the multiple linear regression the variables that explained the variation in the cost were the type of Diabetes mellitus (P<0.0001), prescription by hospital endocrinologist (p=0,002), number of glucose lowering drugs(P<0.0001), diabetic retinopathy(P: 0.019) and chronic renal failure (P: 0.027). These variables explained 44.5% of the annual cost variation of the GLT (R2:0.445).
ConclusionsThere is a wide variation in the costs arising from GLT of our diabetic patients. We conclude, it is essential to improve coordination between levels of care, encourage the design and use of clinical guidelines to achieve more efficient control of our patients.
La diabetes mellitus (DM) es una de las patologías crónicas más prevalentes (hasta un 10% entre 30–89 años)1–3, en la población general, con alta morbimortalidad4–9, generando un elevado gasto de recursos sanitarios tanto asistenciales como farmacológicos.
Como en la mayoría de enfermedades crónicas prevalentes, el manejo de la DM y sus complicaciones debe realizarse desde una perspectiva multidisciplinar, que incluya al médico de familia y otros especialistas (endocrinólogo, medicina interna…)10, no obstante, el punto sobre el que pivota tanto el control clínico como su repercusión económica sigue siendo la atención primaria, asumiendo esta el gasto farmacológico que origina.
A pesar de la importancia sociosanitaria de la enfermedad, no existen en España muchos estudios publicados acerca del coste económico de la diabetes.
El objetivo de este estudio es evaluar el coste del tratamiento farmacológico hipoglicemiante de los pacientes diabéticos atendidos en nuestro centro de atención primaria.
Material y métodosEstudio descriptivo transversal en un Centro de Salud urbano con una población adulta asignada según el «Registre Central d′Assegurats» (RCA), de 23.212 pacientes, realizado en marzo de 2008 mediante revisión de los datos registrados en historia clínica informatizada OMI-AP entre los meses de enero y diciembre de 2007.
La selección de la población estudiada se realizó de manera aleatoria entre todos los adultos de ambos sexos con diagnóstico de DM que recibían tratamiento farmacológico hipoglicemiante y que estaban incluidos en el circuito de dispensación de medicación crónica del centro.
El tamaño de la muestra, se calculó considerando la variable diabético en tratamiento farmacológico crónico, con una prevalencia del 46,33% respecto el total de pacientes diabéticos. Se asumió un riesgo alfa del 0,05 y un poder estadístico de 0,85. La muestra total fue de 294 pacientes que representan el 56,53% de los diabéticos que recibían tratamiento farmacológico crónico.
Información recogidaSe llevó a cabo una revisión sistemática de la historia clínica informatizada, extrayéndose datos de las siguientes tablas: Pacientes en Activo (IDDPAC), Datos Generales de Pacientes (IDDPAG), Código correspondiente a DM, T90 (IDDCNU), Prescripciones farmacológicas en circuito de medicación crónica (IDDPAH), Profesional de referencia que realiza la prescripción crónica (IDDMED); y analizándose las siguientes variables: edad, sexo, tipo de diabetes, médico que pautaba el tratamiento farmacológico: médico de familia, endocrinólogo de referencia, endocrinólogo privado, endocrinólogo hospitalario o el médico de residencia geriátrica; presencia de factores de riesgo cardiovascular: tabaquismo, obesidad, hipertensión arterial y dislipemia; presencia de complicaciones de la diabetes: retinopatía diabética, cardiopatía isquémica, enfermedad cerebrovascular, arteriopatía periférica, daño renal y neuropatía diabética, y grado de control de la diabetes. Para la valoración del grado de control clínico de la diabetes se registró la última determinación de hemoglobina glicosilada (HbA1c), considerando como buen control una HbA1c<7%, control aceptable HbA1c entre 7–8% y mal control HbA1c>8%11.
Así mismo se calculó el coste anual del tratamiento hipoglicemiante (fármacos hipoglicemiantes orales e insulinas) de los pacientes estudiados.
Los datos fueron analizados mediante el paquete estadístico SPSS-PC, utilizando la prueba t de Student para comparar medias. Se han considerado significativos valores de p<0,05.
Se construyó un modelo de regresión lineal múltiple tomando como variable dependiente el coste anual por hipoglicemiantes. Las variables independientes exploradas fueron: edad, sexo, tipo de diabetes, grado de control de la diabetes, número de hipoglicemiantes prescritos, origen de la prescripción y complicaciones de la diabetes mellitus.
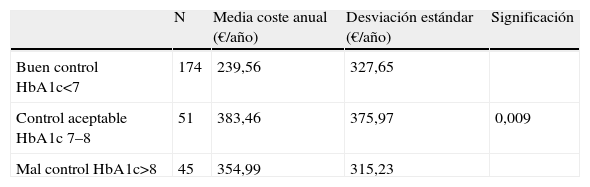
ResultadosSujetos del estudioSe estudió un total de 294 pacientes con diagnóstico de DM en tratamiento hipoglicemiante. La media de edad fue de 71,7 años (DE 13,3). El 52,7% eran mujeres. El 6,8% de pacientes presentaban DM tipo1 y el 93,2% DM tipo 2. El 59,2% de los pacientes estudiados presentaban buen grado de control de la enfermedad (HbA1c<7), el 17,3% presentaban un control aceptable (HbA1c: 7–8) y el 15,3% presentaban un mal control (HbA1c>8). En 24 pacientes (8,2%) no constaba registro de su HbA1c.
Respecto a los factores de riesgo cardiovascular, el 8,8% eran fumadores, el 10,2% presentaban obesidad, el 50% dislipemia y el 75,9% hipertensión arterial.
En referencia a las complicaciones, el 10,5% de los sujetos estudiados presentaban retinopatía diabética; el 18,7% cardiopatía isquémica; el 9,2% enfermedad cerebrovascular; el 5,4% arteriopatía periférica; el 4,1% neuropatía diabética y el 29,7% daño renal.
La prescripción del tratamiento hipoglicemiante la originaba el médico de familia en el 32,3% de los casos, en el 20,7% el endocrinólogo hospitalario, en el 19% el endocrinólogo del ambulatorio de referencia, en el 14,3% de los casos el endocrinólogo privado y en el 12,2% el médico de residencia geriátrica.
Resultados de costesEl coste anual total del tratamiento farmacológico hipoglicemiante fue de 82.879 euros, siendo el 17,75% originado por el médico de familia, el 40,21% por el endocrinólogo hospitalario, el 21,22% por el endocrinólogo de referencia, el 14,69% por el endocrinólogo privado y el 5,13% por el médico de la residencia. Por paciente, el coste anual del tratamiento farmacológico hipoglicemiante fue de 281,9 euros (DE 359,2 euros) anuales. Siendo la mediana de 101,76 euros/año.
Los pacientes con DM tipo 1 presentaban un gasto medio anual significativamente superior a los pacientes con DM2, presentando los primeros, un coste medio anual de 980 euros (DE 411,6 euros) mientras que en los segundos fue de 231,6 euros (DE 297,4 euros), p<0,0001.
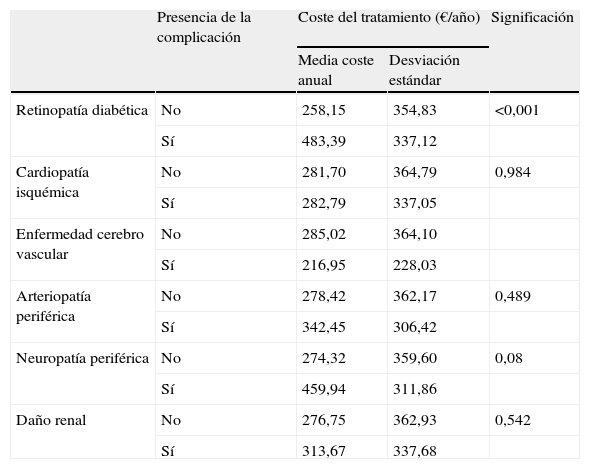
Al analizar los pacientes estudiados según la presencia de complicaciones, se observa que los pacientes que presentaban como complicación retinopatía diabética presentaron un gasto farmacéutico significativamente mayor. El coste medio del tratamiento farmacológico hipoglicemiante por paciente/año dependiendo de la presencia o no de las complicaciones estudiadas aparece reflejado en la tabla 1.
Gasto farmacéutico de la Diabetes Mellitus según la presencia de complicaciones
| Presencia de la complicación | Coste del tratamiento (€/año) | Significación | ||
| Media coste anual | Desviación estándar | |||
| Retinopatía diabética | No | 258,15 | 354,83 | <0,001 |
| Sí | 483,39 | 337,12 | ||
| Cardiopatía isquémica | No | 281,70 | 364,79 | 0,984 |
| Sí | 282,79 | 337,05 | ||
| Enfermedad cerebro vascular | No | 285,02 | 364,10 | |
| Sí | 216,95 | 228,03 | ||
| Arteriopatía periférica | No | 278,42 | 362,17 | 0,489 |
| Sí | 342,45 | 306,42 | ||
| Neuropatía periférica | No | 274,32 | 359,60 | 0,08 |
| Sí | 459,94 | 311,86 | ||
| Daño renal | No | 276,75 | 362,93 | 0,542 |
| Sí | 313,67 | 337,68 | ||
En referencia al número de fármacos recibidos se observa un coste significativamente superior en pacientes que recibían triple terapia. Los pacientes que recibían tratamiento con un fármaco presentaban un coste de 142,8 euros/año (DE 197,6 euros); los que recibían 2 fármacos, 332,5 euros/año (DE 244,6 euros); y los que recibían 3 fármacos, 870,3 euros/año (DE 558,9 euros) p<0,000.
No hay diferencias estadísticamente significativas en el gasto farmacológico según si el grado de control de la diabetes era bueno, aceptable o malo (tabla 2).
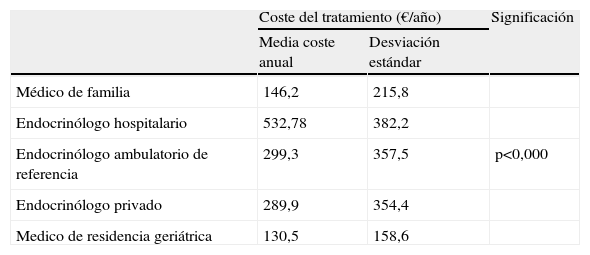
El gasto farmacológico anual según el médico que generaba la prescripción se describe en la tabla 3. Según el análisis estadístico, el gasto fue significativamente superior en los pacientes que estaban controlados por el endocrinólogo hospitalario p<0,000.
Gasto farmaceútico de la Diabetes Mellitus según médico que preescribe el tratamiento
| Coste del tratamiento (€/año) | Significación | ||
| Media coste anual | Desviación estándar | ||
| Médico de familia | 146,2 | 215,8 | |
| Endocrinólogo hospitalario | 532,78 | 382,2 | |
| Endocrinólogo ambulatorio de referencia | 299,3 | 357,5 | p<0,000 |
| Endocrinólogo privado | 289,9 | 354,4 | |
| Medico de residencia geriátrica | 130,5 | 158,6 | |
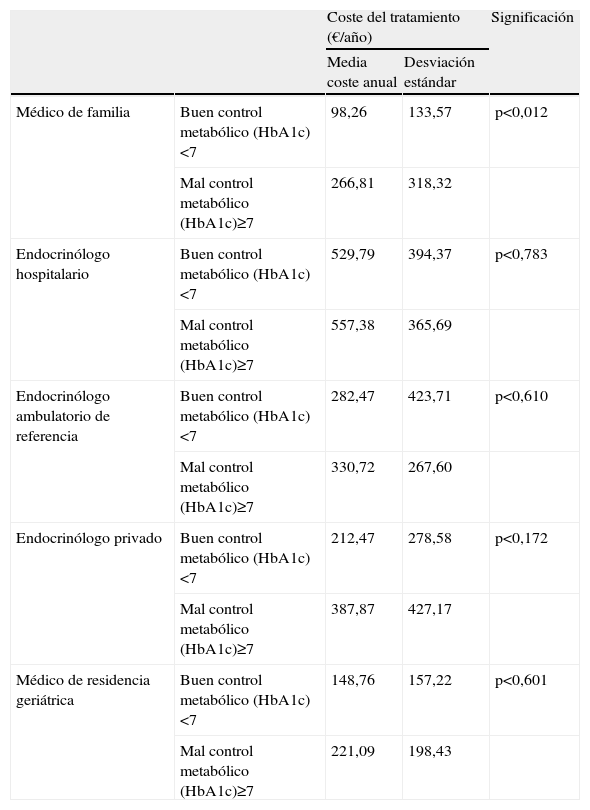
Analizado el gasto según el grado de control y médico que generaba la prescripción, solo se observan diferencias significativas en los controlados por el médico de familia y con mal control (HbA1c>8), con un mayor coste p<0,012 (tabla 4).
Gasto farmaceútico según médico que prescribe el tratamiento y Grado de Control
| Coste del tratamiento (€/año) | Significación | |||
| Media coste anual | Desviación estándar | |||
| Médico de familia | Buen control metabólico (HbA1c)<7 | 98,26 | 133,57 | p<0,012 |
| Mal control metabólico (HbA1c)≥7 | 266,81 | 318,32 | ||
| Endocrinólogo hospitalario | Buen control metabólico (HbA1c)<7 | 529,79 | 394,37 | p<0,783 |
| Mal control metabólico (HbA1c)≥7 | 557,38 | 365,69 | ||
| Endocrinólogo ambulatorio de referencia | Buen control metabólico (HbA1c)<7 | 282,47 | 423,71 | p<0,610 |
| Mal control metabólico (HbA1c)≥7 | 330,72 | 267,60 | ||
| Endocrinólogo privado | Buen control metabólico (HbA1c)<7 | 212,47 | 278,58 | p<0,172 |
| Mal control metabólico (HbA1c)≥7 | 387,87 | 427,17 | ||
| Médico de residencia geriátrica | Buen control metabólico (HbA1c)<7 | 148,76 | 157,22 | p<0,601 |
| Mal control metabólico (HbA1c)≥7 | 221,09 | 198,43 | ||
En el estudio de regresión lineal múltiple las variables que explicaron la variación en el coste fueron el tipo de DM (p<0,0001), origen de la prescripción por endocrinólogo hospitalario (p: 0,002), número de fármacos hipoglucemiantes (p<0,0001), presencia de retinopatía diabética (p:0,019).
Estas variables explicaron el 44,5% de la variación del coste farmacológico hipoglucemiante anual (R2:0,445).
DiscusiónEn nuestro ámbito, el médico de familia realiza el seguimiento de una tercera parte de los diabéticos en tratamiento farmacológico y solo es responsable del 16,7% del gasto farmacológico hipoglicemiante que estos originan.
Hart et al12 estimó un coste medio anual por paciente diabético de 381 euros, de los cuales, el coste de los fármacos hipoglicemiantes supuso el 13,2% (50,3€/paciente/año). López Bastida et al13 estimó los costes socioeconómicos de la DM en la región canaria durante el año 1998, y el coste directo atribuible a la DM fue de 470,23 euros anuales por cada paciente diabético conocido y de estos, solo 181,5€/paciente/año fueron atribuibles al gasto farmacológico hipoglicemiante.
En el estudio multicéntrico nacional CODE-2, se constataba un coste anual sanitario de 1.305,15€/paciente/año. Respecto del gasto total por paciente, el directamente relacionado con el tratamiento farmacológico de la DM para conseguir el control glucémico del paciente (hipoglucemiantes orales e insulina) suponía el 9,3% (121,9€/paciente/año). Dentro del gasto total farmacéutico generado por un paciente diabético, el originado por el consumo de fármacos hipoglicemiantes representa el 22%, si bien el grupo terapéutico que genera mayor gasto en el manejo de estos pacientes, es el compuesto por el de los fármacos cardiovasculares (un 32,7%)14.
Los resultados de nuestro estudio constatan una gran variabilidad en el gasto originado por el tratamiento farmacológico de los pacientes diabéticos, entendiendo que hay pacientes en monoterapia con metformina, fármaco de primera elección, con un gasto muy bajo, y pacientes en tratamiento con 2 y 3 fármacos, si bien sólo hallamos diferencias significativas en los pacientes con triple terapia respecto a los otros. Así mismo el gasto es independiente, al contrario de lo que cabría esperar, de otros factores como el grado de control y del tipo de complicaciones asociadas a la diabetes, excepto en el caso de pacientes con retinopatía diabética, en los que sí se encontraron diferencias significativas en el coste farmacológico hipoglicemiante, probablemente por ser pacientes mucho más evolucionados.
Otras variables, como el tipo de diabetes, también fueron significativas en la variación del coste farmacológico hipoglicemiante anual, por el tratamiento de mayor coste que suelen requerir los pacientes con diabetes tipo 1.
Una vez ajustados los resultados por las distintas variables, las diferencias del gasto hipoglicemiante las explicaban los pacientes tipo 1, los pacientes en triple terapia, los controlados por el endocrinólogo hospitalario, y los que presentaban retinopatía.
Es fácil pensar que estas variables sean compartidas por el mismo grupo de pacientes, ya que probablemente el endocrinólogo hospitalario, al cuál hemos atribuido un mayor gasto farmacológico hipoglicemiante, controla pacientes más evolucionados y debe utilizar en ellos fármacos de mayor coste, como son las insulinas o fármacos orales de nueva generación.
Una de las limitaciones de este estudio es la no determinación en la recogida de datos, del tiempo de evolución de la enfermedad, si bien podría entenderse que quizás estuviese indirecta y parcialmente relacionado con la existencia de complicaciones, sin ser, evidentemente, el único responsable de ellas. Otra limitación es el envejecimiento de nuestra población de referencia, con un porcentaje de mayores de 65 años del 21,74% del total de población asignada, que podría ser un sesgo al ser pacientes más frecuentemente polimedicados.
Finalmente, otra limitación del estudio es la generada por la obtención de datos a partir de la historia clínica informatizada. Los posibles problemas en la calidad del registro, según los diferentes profesionales, podrían afectar a la calidad de los datos del estudio.
Creemos que es necesaria una mayor coordinación entre todos los estamentos implicados en el manejo de los pacientes diabéticos, ya que un control óptimo de la enfermedad conseguiría disminuir la incidencia de complicaciones, mejorando la morbimortalidad, y, por tanto, reducir los gastos sanitarios derivados de la misma.
La coordinación entre niveles, con la elaboración de guías clínicas y terapéuticas compartidas, así como la unificación de los indicadores de farmacia, conseguiría un control más eficiente de nuestros pacientes diabéticos.
- •
La DM es una de las enfermedades que genera un mayor coste sanitario en nuestro país.
- •
El gasto generado por los tratamientos farmacológicos hipoglicemiantes representa un pequeño porcentaje dentro del gasto sanitario atribuible al control de esta enfermedad.
Lo que aporta este estudio
- •
Existe gran variabilidad en la distribución del gasto farmacológico, en parte motivada por el ámbito donde éste se genera.
- •
Es necesaria la coordinación entre niveles y la aplicación de guías clínicas y terapéuticas compartidas, así como la unificación de los indicadores de farmacia, para conseguir un control más eficiente de esta enfermedad.
Los autores declaran no tener ningún conflicto de intereses.