Se evaluó el grado de relación entre estado nutricional y riesgo de presentar úlceras por presión (UPP) en pacientes de atención domiciliaria (ATDOM). Secundariamente, se valoró la relación entre el grado de deterioro cognitivo, dependencia física, patologías de base y estado nutricional.
ÁmbitoPacientes de atención domiciliaria (ATDOM) en atención primaria.
Pacientes100 pacientes ATDOM.
Variables principalesEdad, sexo, cuidador, enfermedades, IMC, hemoglobina, hematocrito, linfocitoS, albúmina, colesterol, Barthel, Pfeiffer, valoración nutricional (MNA) y Braden.
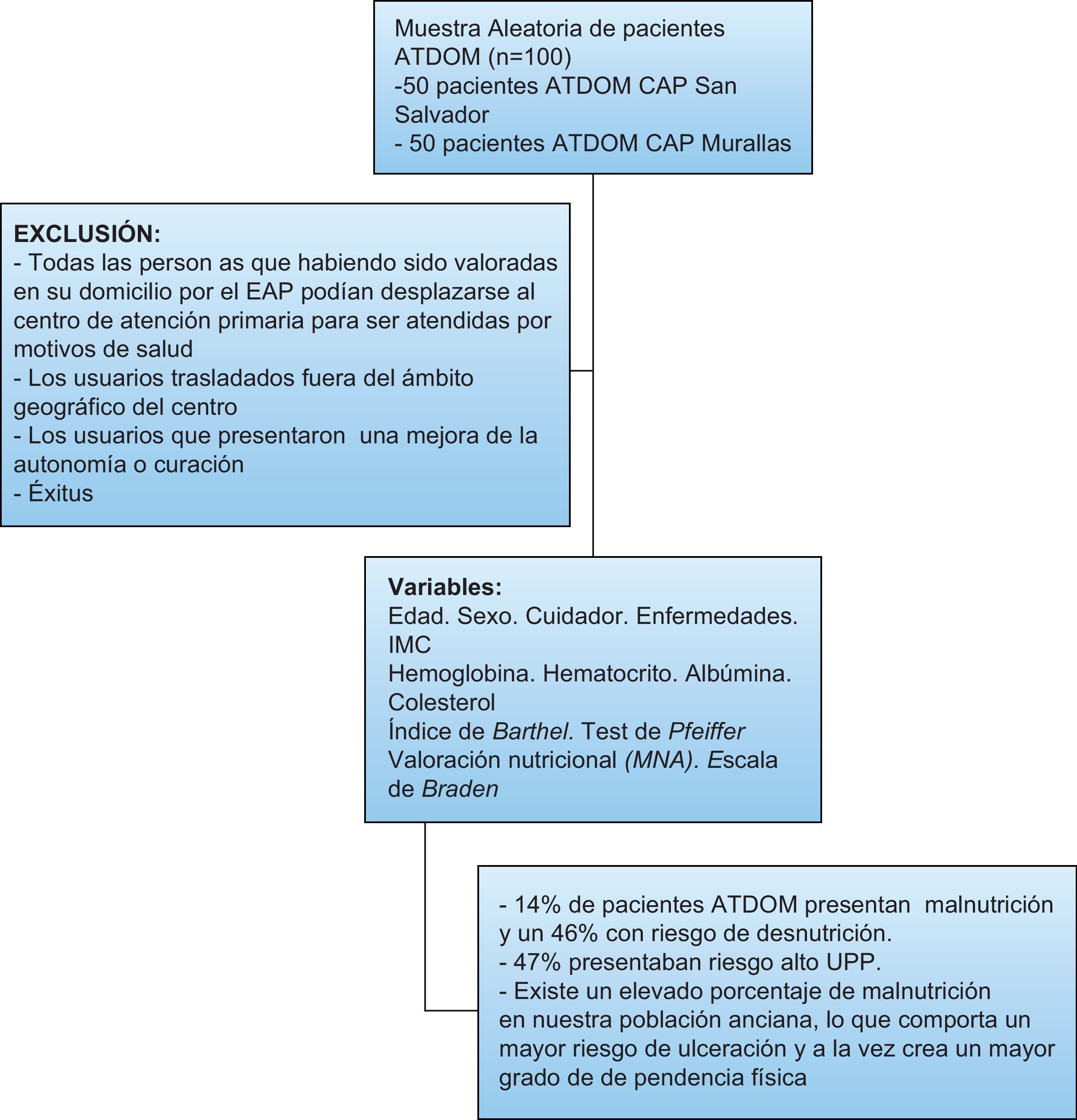
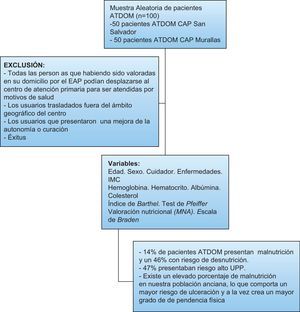
ResultadosUn 14% de los pacientes ATDOM presentaron malnutrición y un 46% riesgo de desnutrición. El incremento del grado de dependencia y el deterioro cognitivo aumentó (p<0,001) el riesgo UPP. Además, el estado nutricional afectó al riesgo de UPP (p<0,001) con una OR 3,73 superior en aquellos pacientes malnutridos. Valores de albúmina de 3,76±0,05g/dL y de colesterol de 176,43±6,38 se relacionaron con un mayor riesgo de ulceración. En cuanto al estado nutricional existió una relación significativa (p<0,01) con el grado de dependencia. En pacientes malnutridos los niveles de albúmina disminuyeron a 3,46±0,098, con medias de colesterol de 154,95mg/dL±11,41. Finalmente, IMC menores se relacionaron significativamente con malnutrición.
ConclusionesEl presente estudio demuestra que el 14% de pacientes ATDOM presentaron malnutrición y un 46% riesgo de desnutrición. La malnutrición, el grado de dependencia física, el deterioro cognitivo severo y los parámetros sanguíneos básicos se relacionan significativamente con un aumento del riesgo de ulceración, justificando la necesidad de llevar a cabo medidas de corrección y mejoría personalizada en los pacientes ATDOM.
The objective of the present study was to evaluate the relationship between the nutritional status and the risk of pressure ulcers (PU) in patients within home care programs (ATDOM). We also evaluated the relationship between the level of cognitive impairment, physical dependence, underlying diseases and the nutritional status.
ScopePatients in home care program in Primary Health Care.
Patients100 home care patients.
Main variablesage, sex, caregiver, illness, BMI, haemoglobin, haematocrit, lymphocyte count, albumin, cholesterol, Barthel index, Pfeiffer, nutritional assessment (MNA) and Braden scale.
ResultsFourteen percent of the ATDOM patients had malnutrition and 46% a high risk of malnutrition. The degree of dependency, and the level of cognitive impairment increased (P<001) the risk of pressure ulcers. Furthermore, the nutritional status affected the risk of pressure ulcers (P<001) with OR 3.73 higher in malnourished patients. Values of 3.76±0.05g/dL albumin and cholesterol of 176.43±6.38 were associated with an increased risk of ulceration. There was a significant relationship between nutritional status (P<01) and the degree of dependence. In malnourished patients albumin levels decreased to 3.46±0.098, with averages of 11.41±154.95mg/dL cholesterol. Finally, a lower BMI was significantly related to malnutrition.
ConclusionsThe present study demonstrates that 14% of the ATDOM patients showed malnutrition, and 46% a high risk of malnutrition. Malnutrition, the degree of physical dependence and severity of cognitive impairment is associated with an increased risk of ulceration, which justify the need for carrying out some personalised measurements on ATDOM patients.
- •
Elevada prevalencia de riesgo de desnutrición en la población mayor de 65años, especialmente en personas hospitalizadas o en geriátricos.
- •
Falta de estudios sobre la prevalencia de desnutrición en los pacientes incluidos en programas de atención domiciliaria.
- •
La malnutrición en ancianos está asociada a un incremento de la morbimortalidad, con ingresos hospitalarios frecuentes y hospitalizaciones más prolongadas.
- •
Existe una prevalencia elevada de malnutrición en los pacientes incluidos en el programa de atención domiciliaria (ATDOM).
- •
La malnutrición aumenta el riesgo de UPP y el grado de dependencia física.
- •
Un mayor grado de dependencia física o un deterioro cognitivo severo se relacionan con un aumento del riesgo de ulceración.
- •
Los valores de albúmina y colesterol son significativamente menores en pacientes que presentan malnutrición o alto riesgo de ulceración.
- •
No se ha encontrado relación entre el riesgo de desnutrición y úlceras por presión con la edad de la población, sexo, enfermedades de base, características del cuidador o características demográficas por localización del centro de atención primaria.
- •
De todo ello se concluye que la intervención nutricional personalizada de los pacientes ATDOM, especialmente los que presenten mayor grado de dependencia física o deterioro cognitivo, es necesaria para mejorar su calidad de vida y disminuir la posibilidad de aparición de úlceras por presión y, por tanto, el riesgo de ser hospitalizados o institucionalizados.
El aumento de la esperanza de vida experimentado en los últimos años ha conducido a un progresivo envejecimiento de la población1,2. Gran parte de esta población presenta enfermedades crónicas o invalidantes que han determinado una creciente atención sociosanitaria a domicilio3,4.
Así, la atención domiciliaria es una función propia del equipo de atención primaria (EAP) con una importancia creciente5,6. El programa de atención domiciliaria (ATDOM) es el instrumento necesario para que el EAP pueda realizar una atención a domicilio de forma correcta y organizada7,8. La gran mayoría de nuestros mayores prefieren envejecer en su entorno familiar9,10.
Los diagnósticos más prevalentes en ancianos son los relacionados con el deterioro de la movilidad física (35-37%), la dependencia en la realización de las actividades básicas de la vida diaria (10% de dependencia total), el deterioro de la integridad cutánea (16%)11 y la malnutrición energético proteica (5-10%)12.
La malnutrición en ancianos está asociada a un incremento de la morbimortalidad, con ingresos hospitalarios frecuentes y hospitalizaciones más prolongadas, mayor susceptibilidad de infecciones y mayor riesgo en presentar úlceras por presión (UPP). Además, en los pacientes ancianos múltiples factores pueden agravar el estado nutricional del paciente, como el grado de deterioro cognitivo del paciente, el grado de actividad física que desarrolle, la situación social o las patologías de base13.
La UPP es una lesión de la piel, producida secundariamente a un proceso de isquemia, que puede afectar y necrosar aquellas zonas de la epidermis, dermis, tejido subcutáneo y músculo donde se asientan, pudiendo llegar a afectar articulación y hueso14. Los requerimientos nutricionales de los pacientes con UPP crónicas serán diferentes de aquellos pacientes que no tengan este problema15. Es muy importante utilizar herramientas validadas para conocer el estado nutricional de los pacientes, poder clasificarlos mejor y poder actuar en consecuencia 16,17.
Así, el objetivo del presente estudio fue evaluar el grado de relación entre el riesgo de presentar UPP y el estado de deterioro cognitivo y actividad física, estado nutricional, condición civil, situación social, así como los datos antropométricos, bioquímicos en sangre y enfermedades concomitantes en pacientes del programa ATDOM de dos centros de atención primaria en Tarragona (centro/barrio). Secundariamente, se valoró la relación entre estas mismas variables y el estado nutricional para posteriormente llevar a cabo medidas de corrección o mejoramiento.
Material y métodosCentros donde se realiza el estudioSe realizó un estudio descriptivo transversal en dos centros de atención primaria en Tarragona (Catalunya), uno en el centro de la ciudad (Murallas) y otro en la periferia (barrio San Salvador). Actualmente la población sanitaria que abarca el ABS Murallas es: 17.543 pacientes, con 154 pacientes incluidos en el programa ATDOM (0,87% de los usuarios). El ABS San Salvador tiene asignada una población de 10.264 pacientes, 75 pacientes pertenecen al programa ATDOM (0,73% de los usuarios). Se estudiaron 100 pacientes ATDOM escogidos aleatoriamente, 50 pertenecientes a cada ambulatorio. Este es el tamaño de la muestra necesario para que los datos obtenidos sean representativos de la población. Se calculó considerando la población finita de pacientes ATDOM en los dos centros (n=225), el nivel de confianza o seguridad del 95% (coeficiente Za=1,96), el error máximo dispuestos a admitir del 5% y utilizando un valor aproximado de la proporción de pacientes ATDOM con alto riesgo de úlceras por presión del 9%.
Entendemos como ATDOM al conjunto de actividades de ámbito comunitario y de cariz biopsicosocial que se realiza en el domicilio de la persona, con el fin de detectar, valorar, apoyar y hacer el seguimiento de los problemas de salud y sociales del individuo y de su familia, potenciando la autonomía y mejorando la calidad de vida18. Fueron criterios de inclusión a recibir atención domiciliaria todas las personas que habiendo sido valoradas en su domicilio por el médico y/o enfermera no podían desplazarse al centro de atención primaria para ser atendidas de forma temporal o permanente. Quedaron excluidos los usuarios que después de la valoración realizada por los profesionales no cumplían los criterios de inclusión.
PacientesA los pacientes ATDOM escogidos en nuestro estudio se les practicó, previo consentimiento informado, un registro de medidas antropométricas, analítica general, valoración físicofuncional, valoración de función cognitiva, y estudio del estado nutricional mediante cuestionaros validados. Los valores se anotaron en una hoja de recogida de datos diseñada para el estudio.
Los datos generales incluidos fueron: edad y sexo del paciente, desde cuando era ATDOM, quien era el cuidador principal, enfermedades concomitantes, ingresos hospitalarios en el último año, e Índice de Masa Corporal (IMC: peso[kg]/talla[m2]). Los datos hematológicos y bioquímicos valorados fueron: hemoglobina, hematocrito, albúmina y colesterol.
El índice de Barthel midió la capacidad del paciente para realizar las actividades básicas de la vida diaria (ABVD). La valoración de la función cognitiva se realizó utilizando el test cognitivo de Pfeiffer (ShortPortable MentalStatus Questionnaire-Pfeiffer)19.
La valoración del estado nutricional se realizó mediante el cuestionario validado Mini Nutritional Assessment (MNA)20. Este detecta la presencia o el riesgo de malnutrición mediante un test heteroadministrado de 18 ítems que valora las medidas antropométricas, la valoración general, la valoración dietética y la autovaloración nutricional del paciente.
Para la valoración del riesgo de UPP se realizó la escala de Braden21, que identifica los factores de riesgo y el nivel de riesgo global de cada paciente, orientando la planificación de cuidados y de prevención.
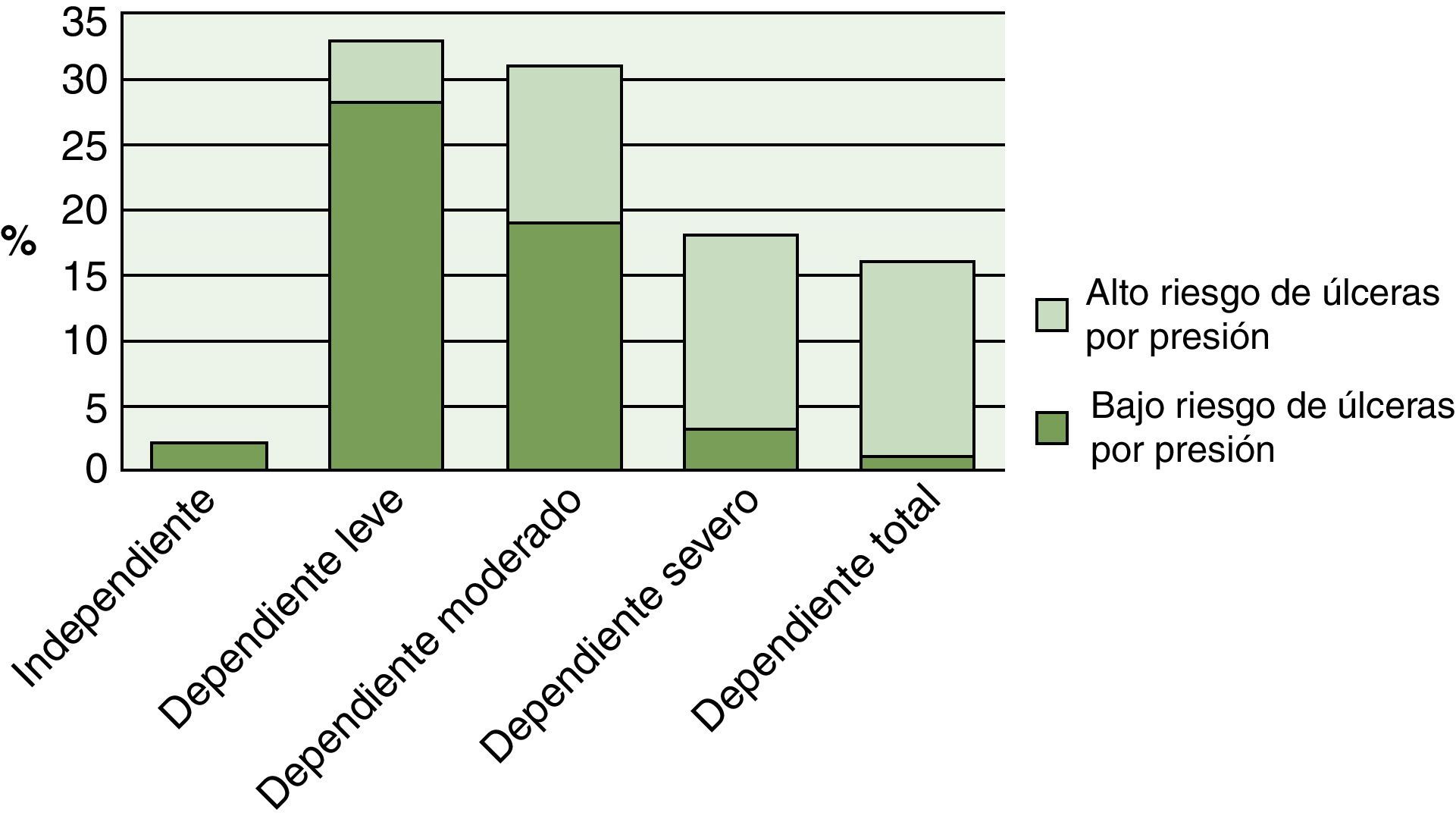
Análisis estadísticoEl riesgo de UPP fue categorizada con valores de (1) riesgo alto ≤16 puntos y (2) riesgo bajo >16 puntos. De la misma forma, el grado del estado de nutrición fue analizado como respuesta categórica con valores de (1) pacientes con un estado nutricional adecuado: puntuación >11 en las primeras 6 preguntas o una puntuación total >23,5 puntos, (2) pacientes con riesgo de malnutrición con puntuaciones ≥17 a 23,5, y (3) pacientes con malnutrición proteico calórica o <17 puntos. El índice de Barthel se categorizó en 5 categorías (1) independiente, (2) dependiente leve, (3) dependiente moderado, (4) dependiente severo y (5) dependiente total, mientras el test mental de Pfeiffer se categorizó en 4 valores (1) intelectual normal, (2) deterioro cognitivo leve, (3) deterioro moderado y (4) deterioro importante.
La relación entre riesgo de presentar UPP y las variables predictoras estado nutricional, grado de deterioro cognitivo del paciente, grado de actividad física que pueda desarrollar, situación social, datos antropométricos, datos bioquímicos en sangre y las patologías de base se realizó mediante un modelo mixto de regresión logística. En cada uno de los modelos, se consideró el paciente como efecto aleatorio y el sexo y la edad se consideraron covariables. El modelo de la regresión logística proporciona la odds ratio (OR). La OR muestra el grado de asociación que existe entre el riesgo de presentar UPP y las otras variables independientes de interés. Asimismo, se aplicaron modelos mixtos regresión logística para estudiar la relación entre el estado nutricional y las variables predictivas siguientes: grado de deterioro cognitivo del paciente, grado de actividad física que pueda desarrollar, situación social, datos antropométricos, datos bioquímicos en sangre y las patologías de base. Igual que para el estudio del riesgo de UPP, el paciente se consideró como efecto aleatorio y el sexo y la edad se consideraron covariables.
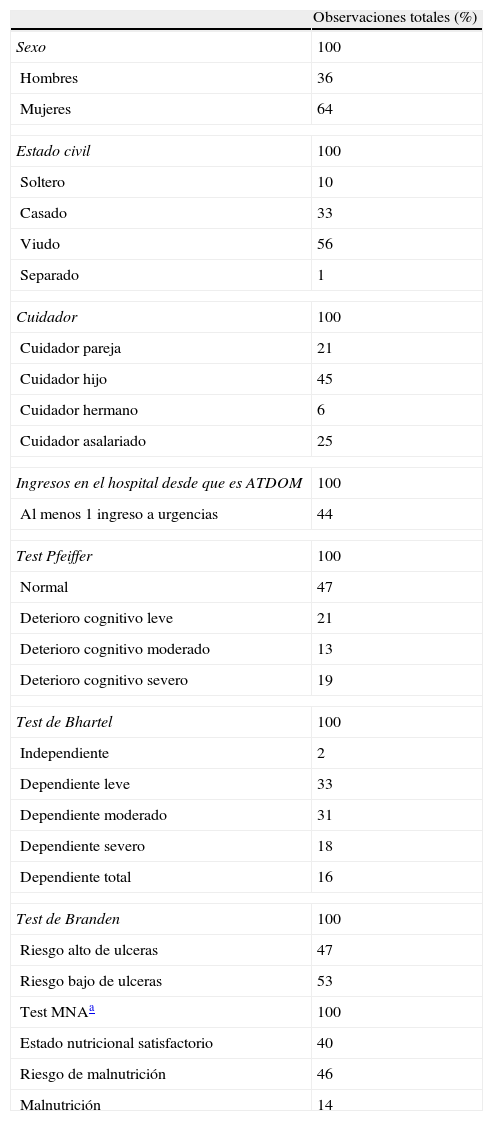
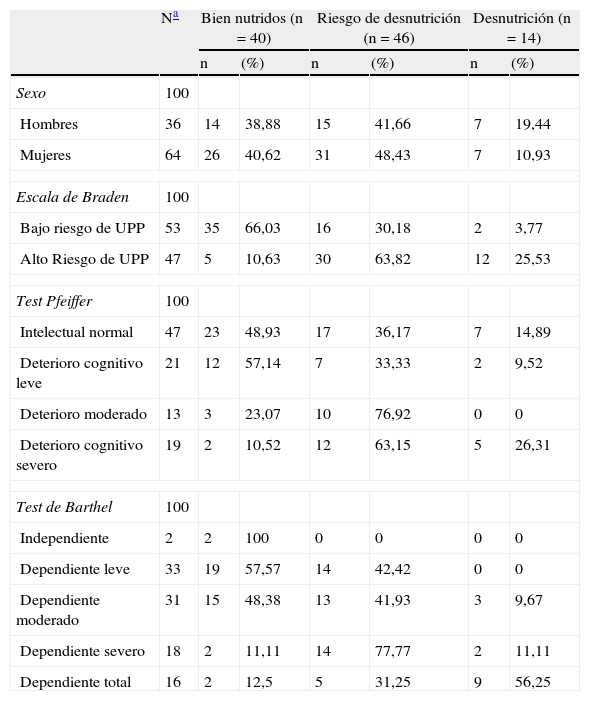
ResultadosDe los 100 pacientes estudiados 64 eran mujeres, edad media de 82 años ±1,27 desviación estándar de la media (SEM), sin diferencias significativas entre ambos centros. La media del IMC fue 27,4 ±0,77 SEM. Respecto al estado civil, el 56% de los pacientes eran viudos y 33% casados, siendo los hijos los principales cuidadores en el 45% de los casos (tabla 1). El 84% de los pacientes tenía 3 o más enfermedades crónicas, predominando la hipertensión (82%) y las alteraciones osteoarticulares (69%).
Distribución de los datos generales en pacientes incluidos en el programa de atención domiciliaria (ATDOM), y distribución de la valoración fisicofuncional (índice de Barthel), la valoración cognitiva (Short Portable Mental Status Questionnaire-Pfeiffer), el estado nutricional (MNA) y la valoración del riesgo de úlceras por presión mediante la escala de Braden
| Observaciones totales (%) | |
| Sexo | 100 |
| Hombres | 36 |
| Mujeres | 64 |
| Estado civil | 100 |
| Soltero | 10 |
| Casado | 33 |
| Viudo | 56 |
| Separado | 1 |
| Cuidador | 100 |
| Cuidador pareja | 21 |
| Cuidador hijo | 45 |
| Cuidador hermano | 6 |
| Cuidador asalariado | 25 |
| Ingresos en el hospital desde que es ATDOM | 100 |
| Al menos 1 ingreso a urgencias | 44 |
| Test Pfeiffer | 100 |
| Normal | 47 |
| Deterioro cognitivo leve | 21 |
| Deterioro cognitivo moderado | 13 |
| Deterioro cognitivo severo | 19 |
| Test de Bhartel | 100 |
| Independiente | 2 |
| Dependiente leve | 33 |
| Dependiente moderado | 31 |
| Dependiente severo | 18 |
| Dependiente total | 16 |
| Test de Branden | 100 |
| Riesgo alto de ulceras | 47 |
| Riesgo bajo de ulceras | 53 |
| Test MNAa | 100 |
| Estado nutricional satisfactorio | 40 |
| Riesgo de malnutrición | 46 |
| Malnutrición | 14 |
Los resultados de la valoración físicofuncional (índice de Barthel), la valoración cognitiva (ShortPortable MentalStatus Questionnaire-Pfeiffer), el estudio del estado nutricional (MNA) y la valoración del riesgo de UPP (escala de Braden) se encuentran descritos en la tabla 1. Respecto al estado nutricional, es importante destacar que el 14% de los pacientes presentaron malnutrición y 46% riesgo de malnutrición. Además, el 47% presentaron un riesgo alto de UPP, el 32% un deterioro cognitivo de moderado a severo y 65% una dependencia de moderada a total.
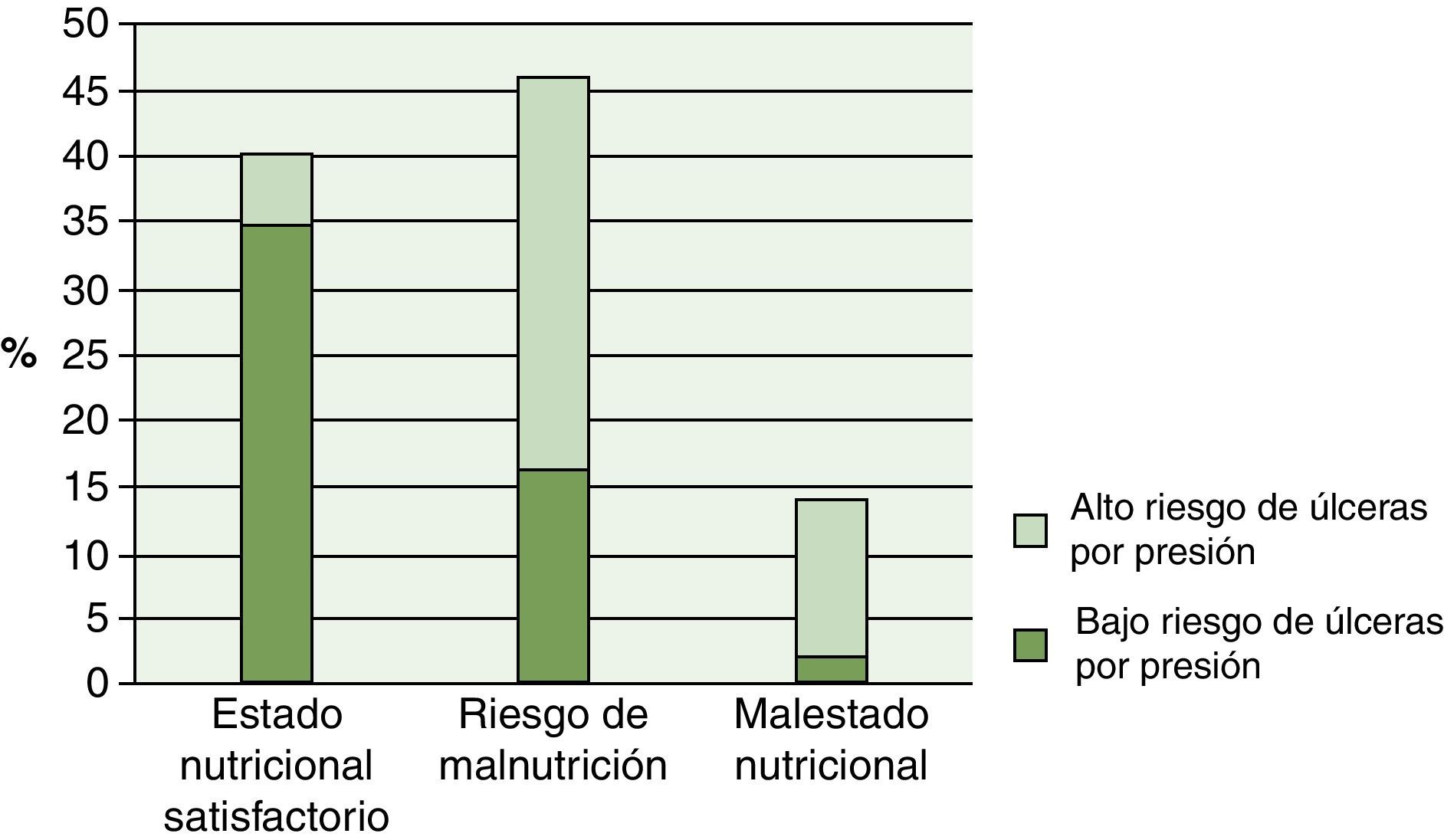
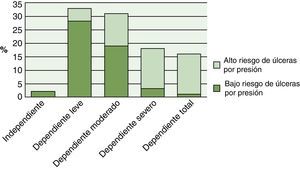
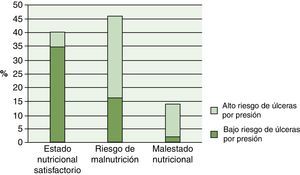
Los resultados de la regresión logística demostraron que con el empeoramiento del estado físicofuncional se observó un aumentó estadísticamente significativo (p<0,001) del riesgo de UPP (fig. 1). Conforme aumentó el grado de dependencia, observamos un aumentó también del riesgo de UPP. Paralelamente, el estado cognitivo del paciente se relacionó (p<0,001) con el riesgo de UPP, y el grado de relación entre el estado nutricional y el riesgo de presentar UPP en pacientes del programa ATDOM fue altamente significativo (p<0,001). Los resultados de la regresión logística demostraron que la OR entre alto y bajo riesgo de UPP fue 3,73 superior en los pacientes con malnutrición que en los pacientes con estado nutricional satisfactorio (fig. 2). No obstante, los resultados del presente estudio demuestran que el tipo de cuidador, el estado civil del paciente, así como los datos antropométricos y de enfermedades concomitantes no se relacionaron con el riesgo de UPP. Sin embargo, el riesgo de UPP se vio significativamente afectado por los datos bioquímicos, especialmente por los niveles de albúmina (p<0,05) y colesterol total (p<0,01). En pacientes malnutridos los niveles de albúmina disminuyeron a 3,46±0,098 SEM, con medias de colesterol de 154,95mg/dL±11,41 SEM.
Para poder llevar a cabo medidas de corrección o mejoramiento en los pacientes ATDOM, se estudió la relación entre el estado nutricional y el grado de deterioro cognitivo del paciente, el grado de actividad física que pueda desarrollar, la situación social, y las patologías de base. La tabla 2 describe la relación entre el estado nutricional de los pacientes y la escala de Braden, de Pfeiffer y de Barthel, mientras que la tabla 3 describe la relación entre el estado nutricional de los pacientes y las enfermedades o estado social de los mismos. Los resultados de la regresión logística nos indicaron que cuando relacionamos el MNA y el grado de dependencia (índice de Barthel), hallamos una relación significativa (p<0,001). De facto, el 56% de los pacientes con un grado de dependencia total presentaron malnutrición (p<0,001). En cambio, no podemos establecer una relación directa y significativa entre el estado cognitivo (Pheiffer) y el estado nutricional, ya que presentar desnutrición no se relaciona forzosamente con un deterioro cognitivo importante.
Frecuencias de las variables categóricas sexo, riesgo de úlceras por presión (UPP), escala de Braden, Pfeiffer y Barthel en pacientes incluidos en el programa de atención domiciliaria (ATDOM) de dos centros de atención primaria en Tarragona (centro/barrio), de acuerdo con la puntuación del test de MNA
| Na | Bien nutridos (n=40) | Riesgo de desnutrición (n=46) | Desnutrición (n=14) | ||||
| n | (%) | n | (%) | n | (%) | ||
| Sexo | 100 | ||||||
| Hombres | 36 | 14 | 38,88 | 15 | 41,66 | 7 | 19,44 |
| Mujeres | 64 | 26 | 40,62 | 31 | 48,43 | 7 | 10,93 |
| Escala de Braden | 100 | ||||||
| Bajo riesgo de UPP | 53 | 35 | 66,03 | 16 | 30,18 | 2 | 3,77 |
| Alto Riesgo de UPP | 47 | 5 | 10,63 | 30 | 63,82 | 12 | 25,53 |
| Test Pfeiffer | 100 | ||||||
| Intelectual normal | 47 | 23 | 48,93 | 17 | 36,17 | 7 | 14,89 |
| Deterioro cognitivo leve | 21 | 12 | 57,14 | 7 | 33,33 | 2 | 9,52 |
| Deterioro moderado | 13 | 3 | 23,07 | 10 | 76,92 | 0 | 0 |
| Deterioro cognitivo severo | 19 | 2 | 10,52 | 12 | 63,15 | 5 | 26,31 |
| Test de Barthel | 100 | ||||||
| Independiente | 2 | 2 | 100 | 0 | 0 | 0 | 0 |
| Dependiente leve | 33 | 19 | 57,57 | 14 | 42,42 | 0 | 0 |
| Dependiente moderado | 31 | 15 | 48,38 | 13 | 41,93 | 3 | 9,67 |
| Dependiente severo | 18 | 2 | 11,11 | 14 | 77,77 | 2 | 11,11 |
| Dependiente total | 16 | 2 | 12,5 | 5 | 31,25 | 9 | 56,25 |
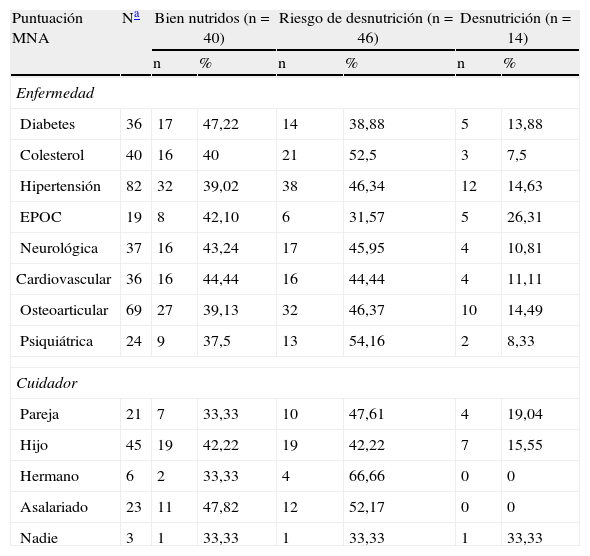
Frecuencias de las variables categóricas tipo de enfermedades y el cuidador en pacientes incluidos en el programa de atención domiciliaria (ATDOM) de dos centros de atención primaria en Tarragona (centro/barrio) de acuerdo con la puntuación del test de valoración nutricional (MNA)
| Puntuación MNA | Na | Bien nutridos (n=40) | Riesgo de desnutrición (n=46) | Desnutrición (n=14) | |||
| n | % | n | % | n | % | ||
| Enfermedad | |||||||
| Diabetes | 36 | 17 | 47,22 | 14 | 38,88 | 5 | 13,88 |
| Colesterol | 40 | 16 | 40 | 21 | 52,5 | 3 | 7,5 |
| Hipertensión | 82 | 32 | 39,02 | 38 | 46,34 | 12 | 14,63 |
| EPOC | 19 | 8 | 42,10 | 6 | 31,57 | 5 | 26,31 |
| Neurológica | 37 | 16 | 43,24 | 17 | 45,95 | 4 | 10,81 |
| Cardiovascular | 36 | 16 | 44,44 | 16 | 44,44 | 4 | 11,11 |
| Osteoarticular | 69 | 27 | 39,13 | 32 | 46,37 | 10 | 14,49 |
| Psiquiátrica | 24 | 9 | 37,5 | 13 | 54,16 | 2 | 8,33 |
| Cuidador | |||||||
| Pareja | 21 | 7 | 33,33 | 10 | 47,61 | 4 | 19,04 |
| Hijo | 45 | 19 | 42,22 | 19 | 42,22 | 7 | 15,55 |
| Hermano | 6 | 2 | 33,33 | 4 | 66,66 | 0 | 0 |
| Asalariado | 23 | 11 | 47,82 | 12 | 52,17 | 0 | 0 |
| Nadie | 3 | 1 | 33,33 | 1 | 33,33 | 1 | 33,33 |
Cuando analizamos la relación entre el MNA y los datos bioquímicos mediante regresión logística, observamos una relación estadísticamente significativa entre el hecho de presentar valores bajos de albúmina y padecer malnutrición (p<0,0001). El grado de malnutrición también se vio alterado de forma significativa (p<0,01) por la hipocolesterolemia. A su vez, niveles medios de hemoglobina menores y de hematocrito menores se asociaron significativamente (p<0,01) a pacientes que presentaban malnutrición establecida.
Finalmente, la relación entre el estado nutricional y el IMC demostró que los pacientes que manifestaron malnutrición presentaron IMC menor (de media 23,68kg/m2±0,85 SEM; p<0,01), mientras que los de un estado nutricional satisfactorio presentaron de media 28,93kg/m2±0,85 SEM y los que tenían riesgo de desnutrición 27,4kg/m2±0,85 SEM. No obstante, en cuanto al peso, altura, circunferencia del brazo, magnitud de pérdida de peso con el tiempo no encontramos relación significativa con el estado nutricional. Tampoco existe relación significativa en cuanto al nivel nutricional y el tipo de enfermedades o el tipo de cuidador, aunque hay una tendencia (p=0,09) de mayor bienestar nutricional en aquellos que tienen un hijo o un asalariado (tabla 3).
DiscusiónLos resultados del trabajo manifestaron que 14% de los pacientes ATDOM analizados presentaron desnutrición, incidencia elevada y mayor al nivel de desnutrición a nivel nacional (5-10%)12 en el mismo segmento poblacional. Más alarmante todavía fue el resultado obtenido respecto al riesgo de malnutrición siendo el 46%. No existen muchos estudios que evalúen el estado de desnutrición en la población anciana tratada en el domicilio. Podemos destacar el realizado por Casas et al.22. Otros estudios también han valorado el grado de desnutrición de los pacientes mediante el MNA, pero lo hacen en pacientes ingresados en un centro23,24. El presente estudio demuestra que el riesgo de ulceración está significativamente relacionado con el estado nutricional. De facto, el riesgo de ulceración ascendía a medida que empeoraba el estado nutricional, presentando riesgo de úlceras el 65,2% de los ATDOM con riesgo de malnutrición, y el 85,7% de los malnutridos.
Estos resultados sugieren que hay que resaltar el papel fundamental que desarrollan los equipos de atención primaria en detectar este riesgo de desnutrición en ancianos mediante la realización de test validados como el MNA, para poder intervenir adecuadamente, disminuyendo el riesgo de sufrir patologías asociadas a la desnutrición como por ejemplo las úlceras por presión (UPP), y por lo tanto, disminuir el riesgo de hospitalización. En nuestro estudio el 47% de los ATDOM presentaban riesgo alto de presentar UPP. La identificación de pacientes de riesgo y las recomendaciones preventivas son la mejor actuación para combatir las UPP25–27. Por este motivo, se han desarrollado guías de actuación específicas para control, prevención y tratamiento de las UPP, avaladas por diversas instituciones, como la publicada por el National Institute for Clinical Excellence28 o la del Royal College of Nursing29,30.
Además, los resultados constataron que el grado de dependencia también se relacionó con un empeoramiento nutricional, ya que el riesgo de malnutrición en ATDOM dependientes totales ascendía al 31,2%, y de malnutrición al 56,25%. La utilización de la escala de Braden mejora la valoración de los pacientes con más probabilidad de desarrollar las UPP31. Aunque la utilización de esta escala sea de gran utilidad para la valoración del riesgo, no debe llegar a sustituir el criterio clínico. Todos los pacientes que se consideren con riesgo de desarrollar UPP deben tener un plan de cuidados escrito y personalizado de prevención con abordaje integral que valore tanto la piel, como el estado nutricional y la hidratación del paciente31.
Numerosos estudios relacionan una baja concentración de albúmina sérica con la presencia, severidad y curación de las úlceras por decúbito32–34. En nuestro estudio los niveles de albúmina para los pacientes malnutridos fue 3,46g/dL±0,098.
Respecto al IMC, el American Comité on Diet and Health establece que en individuos de más de 65 años el IMC ha de estar comprendido entre 24 y 29kg/m2, lo que supone unos estándares de normalidad en el IMC más altos que para la población menor de 65años. En este estudio pudimos apreciar, en base a los resultados obtenidos, como los ancianos con valores más bajos de IMC tenían peor estado nutricional.
ConclusionesEl presente estudio demuestra que el 14% de pacientes ATDOM presentan malnutrición y un 46% con riesgo de desnutrición. En caso de malnutrición, el riesgo de ulceración es significativamente superior 35,36, el grado de dependencia física mayor, y los valores de la albúmina, el colesterol y el IMC son significativamente menores, como ya nos describe Donini et al. en Nutritional status and evolution of pressure sores in geriatric patients, en la revista J Nutr Health Aging, el 2005. En cambio, no se ha objetivado ninguna relación entre el grado de deterioro cognitivo (test mental de Pheiffer) y el riesgo de desnutrición. Del mismo modo, tampoco las características del cuidador, las enfermedades de base de los pacientes y el centro de salud se han relacionado con un riesgo de malnutrición.
Respecto al riesgo de úlceras por presión (UPP), el estudio ha constatado que, presentar un mayor grado de dependencia física o un deterioro cognitivo severo, se relacionan con un aumento del riesgo de ulceración37. Sin embargo, el riesgo de UPP no se ha modificado por las variables edad y sexo de los pacientes, ni por el tipo de cuidador, el estado civil del paciente, las enfermedades concomitantes o los datos antropométricos.
En conclusión, existe un elevado porcentaje de malnutrición en nuestra población anciana, lo que comporta un mayor riesgo de ulceración y a la vez crea un mayor grado de dependencia física. Así, la intervención nutricional personalizada de los pacientes ATDOM, especialmente los que presenten mayor grado de dependencia física o deterioro cognitivo, es necesaria para mejorar su calidad de vida y disminuir la posibilidad de aparición de úlceras por presión y por tanto el riesgo de ser hospitalizados o institucionalizados.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.