El objetivo de este trabajo es realizar una evaluación económica de las intervenciones sobre tabaquismo en atención primaria.
DiseñoAnálisis de coste-efectividad (ACE) comparando 2 estrategias de intervención: intensiva y breve.
EmplazamientoPacientes de una consulta de medicina de familia en un centro de salud (CS) periurbano.
ParticipantesTodas las historias con etiqueta de fumadores; 235 y 37 en el grupo de intervención breve e intensiva, respectivamente.
IntervencionesLa intervención breve (IB) se realizó en el contexto de otro motivo de consulta (1-5 min). La intervención intensiva (II) fue exclusivamente para tabaquismo (10-15 min).
Mediciones principalesLos datos de efectividad son obtenidos de la evaluación de la intervención sobre los fumadores de dicha consulta después de 6 años. Empleamos costes sanitarios directos. Excluimos fármacos, costes no sanitarios e indirectos. Aplicamos la tasa de coste-efectividad incremental (ICER) de las intervenciones breve, intensiva y total (breve+intensiva), comparando no intervenir con cada tipo de intervención e II respecto a la IB y análisis probabilístico para tratar la incertidumbre.
ResultadosEl coste por paciente abstinente, globalmente, fue 406,74 €. Para la IB fue de 129,83 € y para la II, 1.034,99 €.
ICER intervención total=498,87 €/paciente que deja de fumar.
ICER IB=235,32 €/paciente que deja de fumar.
ICER II=1.232,85 €/paciente que deja de fumar.
ICER II/IB=7.772,25 €/paciente que deja de fumar.
ConclusionesLas intervenciones sobre tabaquismo en AP son eficientes. Una propuesta para el abordaje del tabaquismo en AP, desde una perspectiva coste-efectiva, podría ser la IB sobre todos los fumadores e II sobre aquellos con más dificultad para abandonar.
The aim of this work is to realize an economic evaluation of the smoking interventions in Primary Care (PC).
DesignCost-Effectiveness Analysis comparing two intervention strategies; intensive and brief.
SettingPatients in a general practitioner's list in a peri-urban Health Centre.
ParticipantsAll the medical histories labelled as smokers; 235 and 37 in the group of brief and intensive intervention respectively.
InterventionsThe brief intervention (BI) was made in the context of consultation for another purpose (1-5minutes). The intensive intervention (II) was exclusively for smoking consultation (10-15minutes).
Main measurementsThe effectiveness data are obtained by the evaluation of intervention for smokers, in a general practitioner's list, after 6 years. We employ direct sanitary costs. We exclude drugs, non- sanitary and indirect costs. We apply the valuation of incremental cost-effectiveness ratio (ICER) of the brief interventions, intensive and total (brief+intensive) to compare not taking part with each type of intervention and II with regard to BI and probabilistic analysis to treat the uncertainty.
ResultsThe total cost per abstinent patient was 406,74 €: 129,83 € for BI and 1.034,99 € for I.I.
ICER Total intervention=€498, 87/patient who stops smoking.
ICER BI=€235, 32/patient who stops smoking.
ICER II=€1.232, 85/patient who stops smoking.
ICER II/BI=€7.772,25/patient who stops smoking.
ConclusionsSmoking interventions in PC are efficient. A proposal for smoking intervention in PC from an effective cost perspective could be an BI for smokers and an II on those who find more difficult to leave the habit.
El tabaquismo es la primera causa de muerte prevenible en nuestro medio. La relación entre el consumo de tabaco y las principales enfermedades crónicas está plenamente establecida y también que su abandono disminuye significativamente el riesgo de muerte por estas enfermedades, igualando en 10-15 años al de no fumadores1–5.
El «Documento técnico de Consenso sobre la Atención Sanitaria del Tabaquismo en España» recomienda que la estrategia global de la asistencia sea en atención primaria (AP) por ser puerta de entrada al sistema, accesible y dar continuidad en la atención a los fumadores6,7. La AP trabaja con una elevada presión asistencial que requiere dirigir los esfuerzos a intervenciones eficientes.
Clínicos, investigadores, gestores y responsables políticos precisan evaluaciones económicas sobre las intervenciones en salud, incluidas las preventivas, para racionalizar la toma de decisiones cuando los recursos son limitados, mejorando la eficiencia del sistema8.
Los análisis de coste efectividad/minimización de costes (ACE/AMC) son herramientas para la evaluación económica de una intervención o tecnología sanitaria. Evalúan los resultados, tanto en unidades clínicas intermedias (milímetros de mercurio de presión arterial, cesación tabáquica, etc.), como medidas de resultado final (muertes evitadas)7. Comparan la intervención a evaluar con otra ya conocida o con no actuar9.
El objetivo de este trabajo es realizar una evaluación económica, que aporte datos sobre impacto, viabilidad y relación coste efectividad, de las posibles intervenciones sobre los fumadores, desde la realidad del día a día, en una consulta de AP.
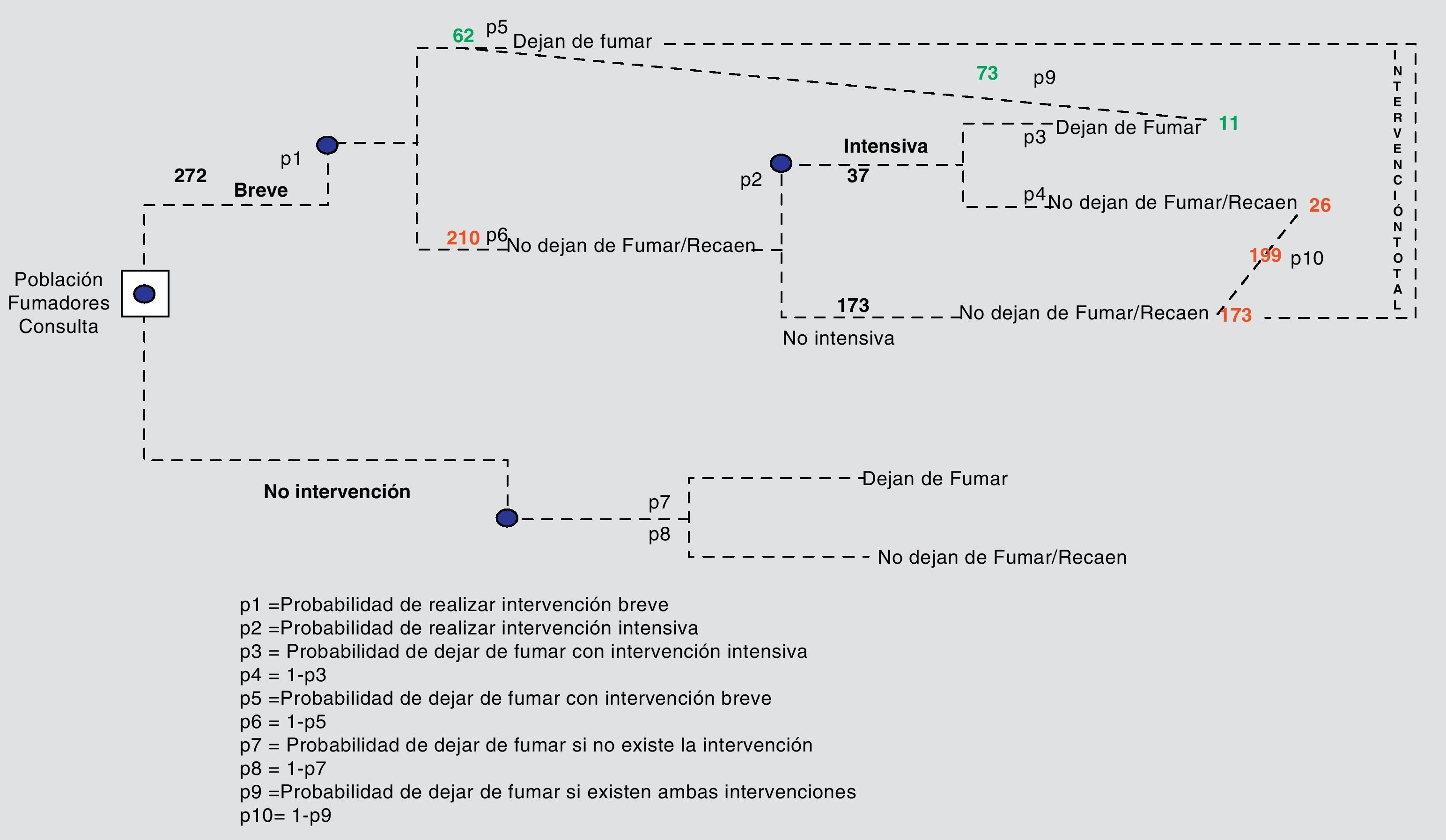
Material y métodosMedida de efectividadEstudio transversal para evaluar la efectividad de la intervención sobre el tabaquismo en una consulta de AP realizada de forma habitual, en el trabajo diario del médico de familia (MF) y analizada tras 72 meses, se utilizó el esquema de intervención de las «5 A» (Ask, Advise, Assess, Assist, Arrange). En el primer contacto del paciente se pregunta por su consumo tabáquico y se registra en la historia si fuma actualmente, es ex fumador o nunca fumó. Se aconseja a los fumadores dejar el tabaco y se investiga la disposición para hacerlo. Se trabaja con los dispuestos en lo que denominamos intervención breve (IB), ofreciendo apoyo más adelante a los no preparados. Se incluyen en intervención intensiva (II) aquellos que persisten fumando y tienen disponibilidad para acudir a más visitas. No hay diferencias de edad, inicio del tabaquismo, paquetes/año y tiempo ex fumador entre los 2 grupos, hay más visitas por tabaquismo en el grupo de intensiva y tienen menos apoyo laboral y social.
Se examinaron las historias de todos los pacientes, mayores de 14 años, que acudieron alguna vez a consulta desde enero de 2000 hasta enero de 2006, ambos incluidos, por cualquier motivo y con etiqueta de fumadores activos o abstinentes (entre 12 y 60 meses), 1.300 tarjetas sanitarias y 272 fumadores registrados.
ModeloAplicamos un modelo de árbol de decisiones basado en el sugerido por Parrott y Godfrey10. Se diseñó con Microsoft Excel 2003®.
Las características, asunciones y explicación de nuestro modelo son las siguientes (véase el esquema general del estudio):
- 1)
Nuestros resultados se consiguieron después de 6 años de intervención, se consideró ex fumador a la persona que lleva un año o más sin fumar, las recaídas y las pérdidas de seguimiento se consideran como fumadores sin especificar.
- 2)
Consideramos que hay pacientes fumadores que no acudieron nunca a consulta en los 6 años de estudio y por tanto no están incluidos en la evaluación.
- 3)
La tasa de cese del consumo de tabaco espontáneamente (sin intervención) la recogimos de la literatura médica. En la Guía Americana se indica que este porcentaje varía del 3 al 5%7. Nosotros hemos tomado el 4,7%11, tasa que aunque se obtiene después de una mínima intervención está incluida en los límites publicados y permite comparar nuestros resultados con la mayor ventaja para la no intervención.
- 4)
Asumimos que la atención al número total de pacientes en todo el período y la tasa de efectividad al final del seguimiento se distribuyeron uniformemente en cada año.
- 5)
No se aplicó tasa de descuento a los resultados.
- 6)
Utilizamos la tasa de coste-efectividad incremental (ICER) para comparar las intervenciones, calculando las diferencias de efectividad y de costes entre las ramas comparadas. Los costes y beneficios incrementales se combinan mediante la siguiente fórmula: ICER = incremento de costes / incremento de beneficios. Se interpreta como el beneficio marginal obtenido con la última unidad monetaria invertida12.
Aplicamos costes sanitarios directos, excluimos gastos en fármacos, costes no sanitarios e indirectos.
Para obtener los costes, identificamos como unidad natural la consulta sucesiva en AP porque la IB se realizó de forma oportunista, en consulta originada por otro motivo con un tiempo estimado entre 1 y 5 min, la consulta para la II fue exclusivamente dedicada al tabaquismo y la duración se estimó entre 10 y 15 min. Teniendo en cuenta que se produjeron 913 consultas de intervención breve y 217 de intensiva, el tiempo dedicado al tabaquismo por consulta, de forma global, oscila entre 2 y 7 min (intervención total) y esto consideramos que tiene un coste de oportunidad de una consulta sucesiva en AP. Sobre esta base, asumimos que la consulta breve tiene un coste de 0,5 de la consulta de intervención total y la de intervención intensiva, el doble.
La cuantificación monetaria se calculó a partir de las tarifas aplicables para facturación de los servicios sanitarios prestados en AP en centros dependientes del SERGAS, Decreto 164/2008, del 17 de julio, DOGA de 5 de agosto de 2008. La tarifa aplicable a una consulta sucesiva en AP es de 30,70 € sin pruebas y sin cuidados de enfermería.
Estos costes se deflactaron al año 2006 aplicando el IPC global correspondiente, publicado por el Instituto Nacional de Estadística para España y resultando una actualización a fecha de 2006 de 28,61 € y a partir de aquí, sucesivamente, cada año hasta 2000, aplicando el IPC correspondiente a cada período.
Análisis de sensibilidadPara tratar de controlar la incertidumbre de determinados parámetros del modelo se efectuó un análisis de sensibilidad probabilística con Microsoft Excel 2003®; 2.000 simulaciones aleatorias teniendo en cuenta las siguientes distribuciones:
- •
Tamaño poblacional: distribución uniforme con un mínimo de 100 y un máximo de 10.000.
- •
Efectividad de las distintas intervenciones: distribución normal con una media (X) de 0,29 y una desviación estándar (DE) de 0,0704 para la II; (X) de 0,26 y DE de 0,0280 para IB y (X) de 0,26 y DE de 0,0260 para la intervención total.
- •
Número de visitas en las distintas intervenciones: distribución uniforme con un mínimo de 3 y un máximo de 8 para la II, un mínimo de 1 y máximo de 3 para la IB y un mínimo de 1 y máximo de 8 para la intervención total.
- •
Duración de las visitas en las distintas intervenciones: distribución uniforme con mínimo de un módulo y un máximo de 4 para la II, un mínimo de 0,1 y un máximo de 1 para la IB y entre uno y 4 para la total.
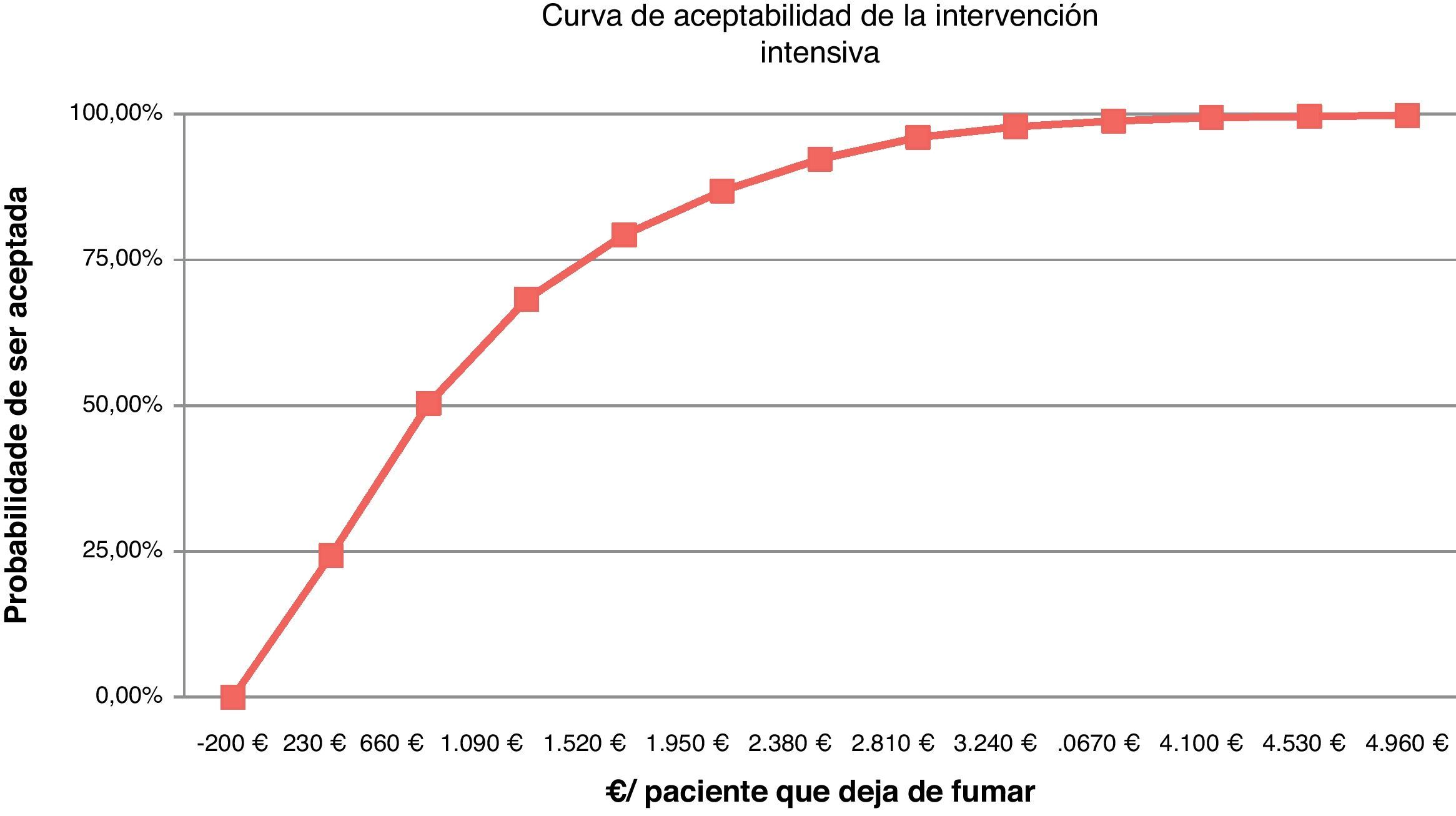
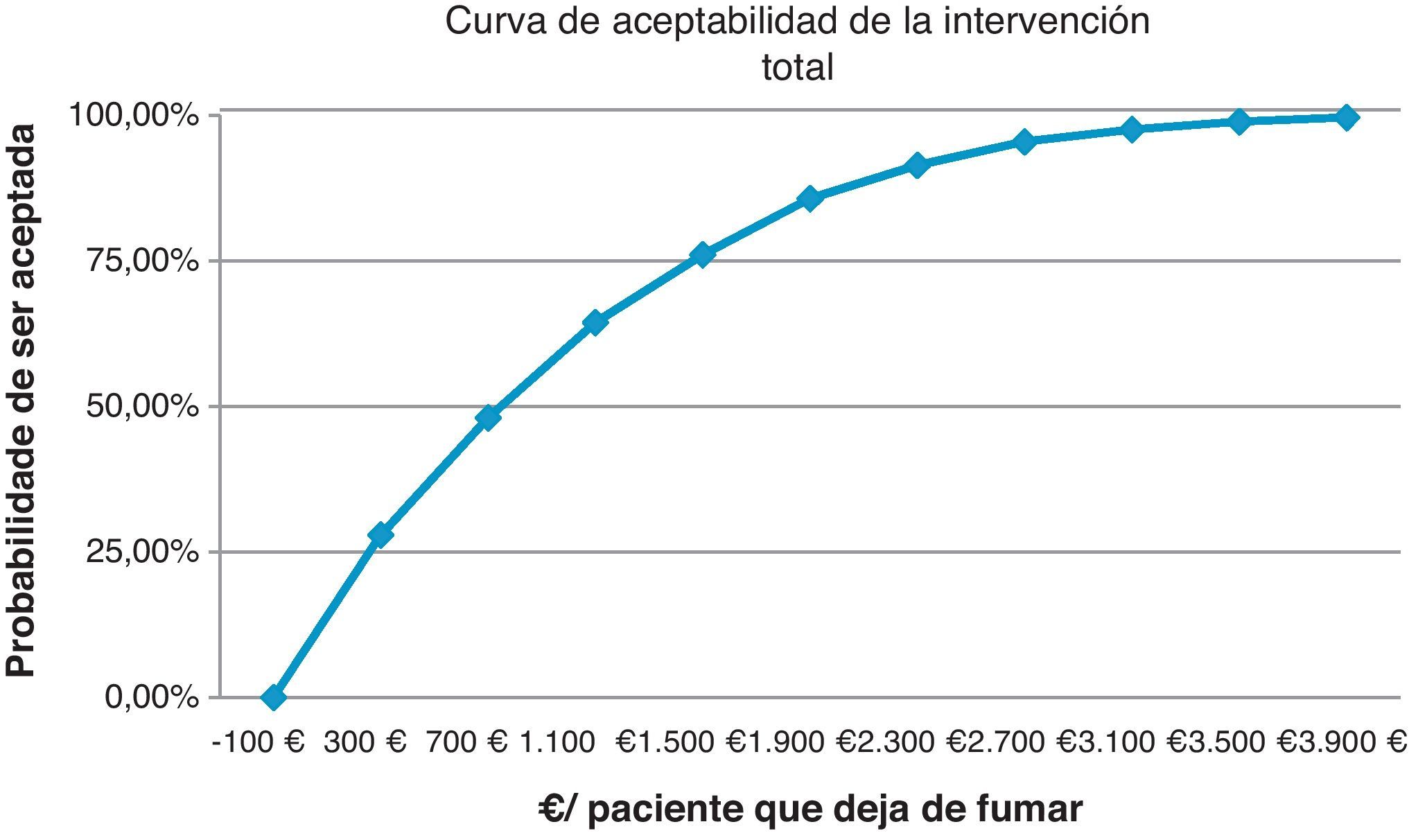
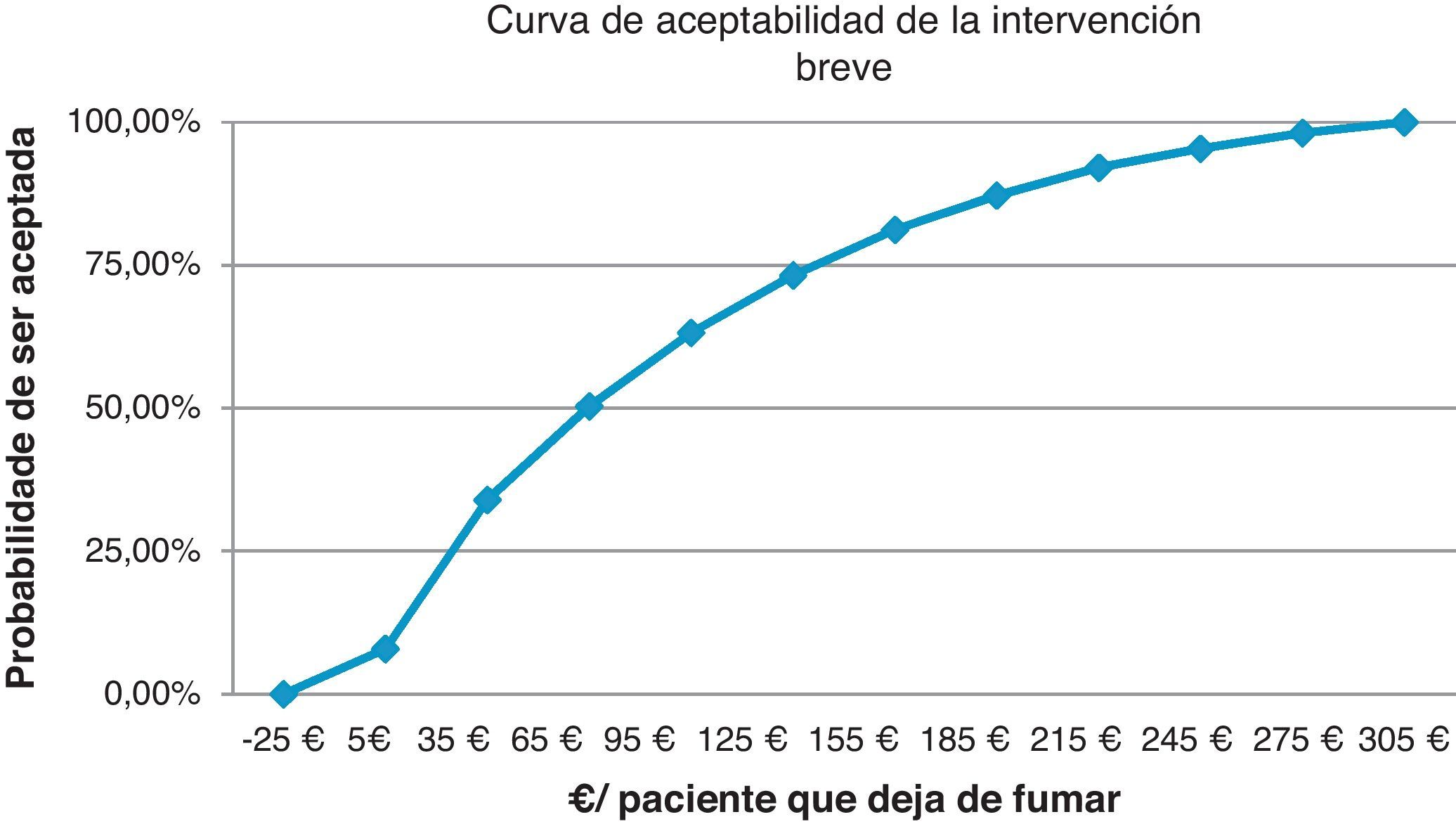
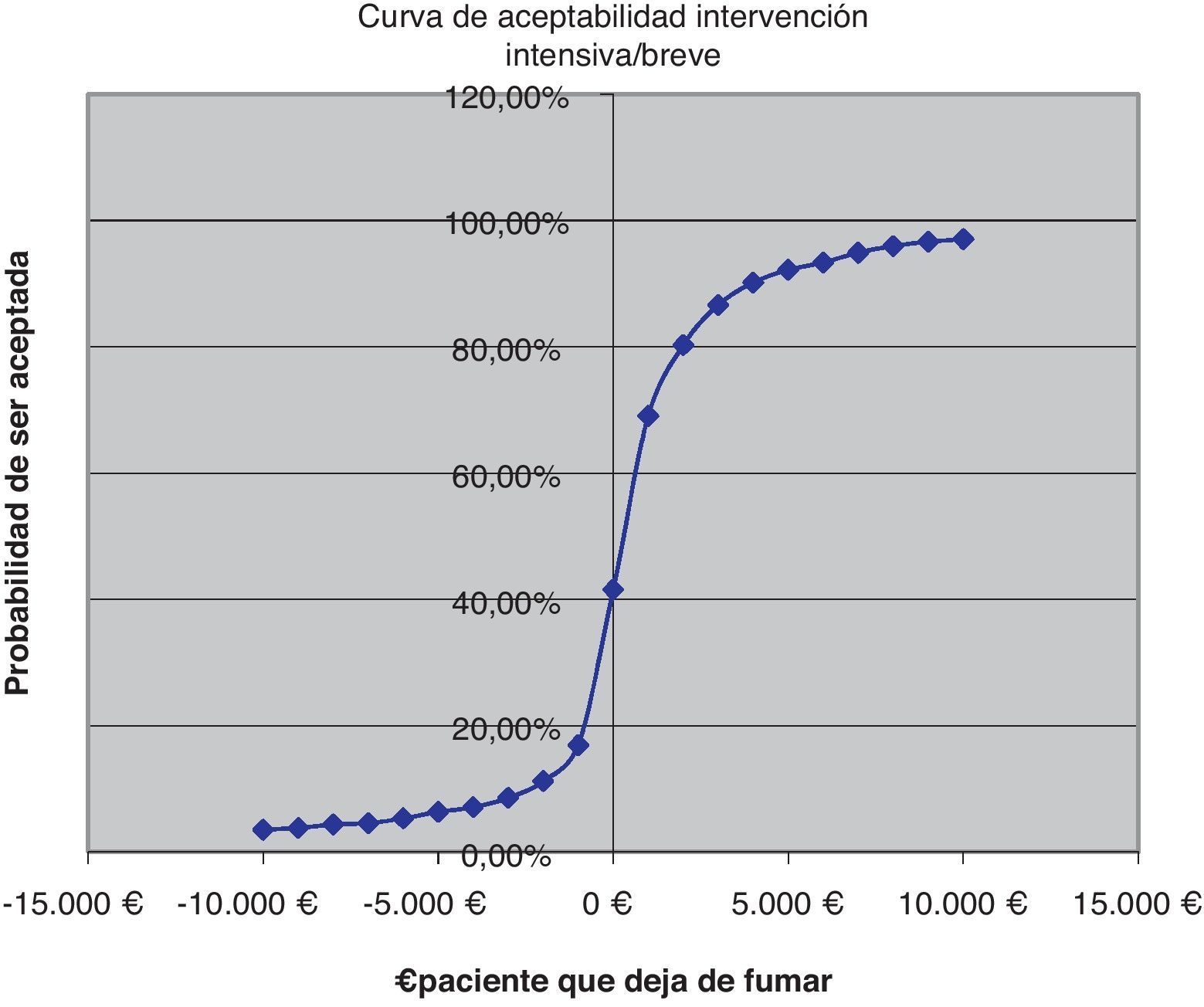
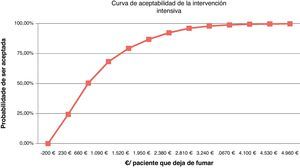
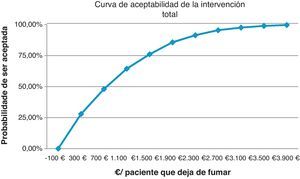
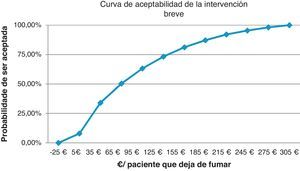
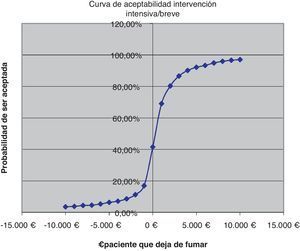
La expresión gráfica de estas simulaciones son las curvas de aceptabilidad que representan el porcentaje de ser aceptada la intervención, por un político sanitario/servicios centrales, respecto al «deseo de pagar» (coste por paciente que deja de fumar) que se esté dispuesto a asumir.
ResultadosAlcanzamos una cobertura del 79,3% a los 6 años, calculada sobre la prevalencia de tabaquismo en España 200113.
La tasa de abstinencia de forma global a los 6 años es de 26,8%; siendo de 26,4% para la IB y de 29,7% para la II. Las tasas anuales son 4,46; 4,4 y 4,95%, respectivamente.
El coste por paciente que deja de fumar desde una perspectiva global es de 406,74 €. Si consideramos las intervenciones por separado cada unidad de efectividad cuesta 192,83 € para IB y 1.034,99 € para II.
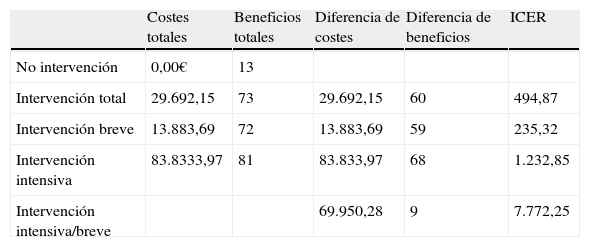
Los ICER o costes por cada unidad adicional de efectividad de las intervenciones global, breve e intensiva respecto a no intervenir y de II respecto a IB se muestran en la tabla 1.
Coste-efectividad de las intervenciones respecto a no intervención y de intervención intensiva/intervención breve
| Costes totales | Beneficios totales | Diferencia de costes | Diferencia de beneficios | ICER | |
| No intervención | 0,00€ | 13 | |||
| Intervención total | 29.692,15 | 73 | 29.692,15 | 60 | 494,87 |
| Intervención breve | 13.883,69 | 72 | 13.883,69 | 59 | 235,32 |
| Intervención intensiva | 83.8333,97 | 81 | 83.833,97 | 68 | 1.232,85 |
| Intervención intensiva/breve | 69.950,28 | 9 | 7.772,25 |
Los costes se expresan en € y el ICER en €/paciente que deja de fumar.
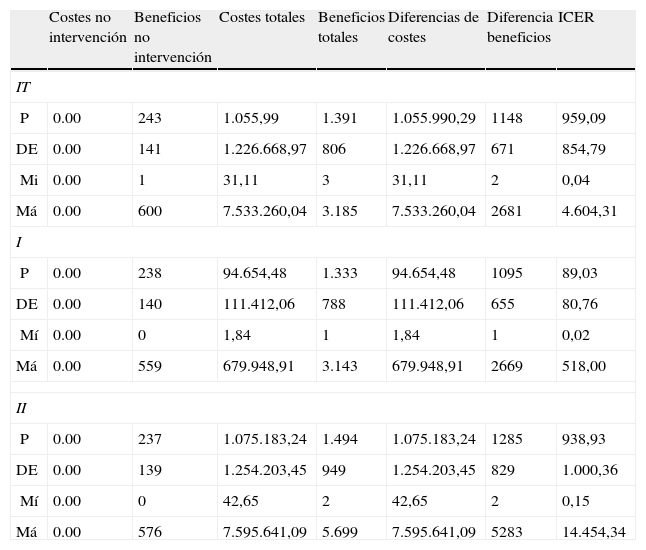
El resumen expresado mediante promedio, DE, máximo y mínimo de los resultados de las simulaciones del análisis de sensibilidad para las comparaciones anteriores se exponen en la tabla 2. En las figuras 1–4 se representan las curvas de aceptabilidad.
Análisis de sensibilidad
| Costes no intervención | Beneficios no intervención | Costes totales | Beneficios totales | Diferencias de costes | Diferencia beneficios | ICER | |
| IT | |||||||
| P | 0.00 | 243 | 1.055,99 | 1.391 | 1.055.990,29 | 1148 | 959,09 |
| DE | 0.00 | 141 | 1.226.668,97 | 806 | 1.226.668,97 | 671 | 854,79 |
| Mi | 0.00 | 1 | 31,11 | 3 | 31,11 | 2 | 0,04 |
| Má | 0.00 | 600 | 7.533.260,04 | 3.185 | 7.533.260,04 | 2681 | 4.604,31 |
| I | |||||||
| P | 0.00 | 238 | 94.654,48 | 1.333 | 94.654,48 | 1095 | 89,03 |
| DE | 0.00 | 140 | 111.412,06 | 788 | 111.412,06 | 655 | 80,76 |
| Mí | 0.00 | 0 | 1,84 | 1 | 1,84 | 1 | 0,02 |
| Má | 0.00 | 559 | 679.948,91 | 3.143 | 679.948,91 | 2669 | 518,00 |
| II | |||||||
| P | 0.00 | 237 | 1.075.183,24 | 1.494 | 1.075.183,24 | 1285 | 938,93 |
| DE | 0.00 | 139 | 1.254.203,45 | 949 | 1.254.203,45 | 829 | 1.000,36 |
| Mí | 0.00 | 0 | 42,65 | 2 | 42,65 | 2 | 0,15 |
| Má | 0.00 | 576 | 7.595.641,09 | 5.699 | 7.595.641,09 | 5283 | 14.454,34 |
| Costes Breve | Beneficios Breve | Costes Intensiva | Beneficios Intensiva | Diferencias de Costes I/B | Diferencia Benefícios I/B | ICER | |
| I/B | |||||||
| P | 94.654 | 1.333 | 1.075.183 | 1.494 | 980.529 | 161 | 664 |
| DE | 111.412 | 788 | 1.254.203 | 949 | 1.256.615 | 1.227 | 40.621 |
| Mí | 2 | 1 | 43 | 2 | −527.645 | −2.744 | −729.436 |
| Má | 679.949 | 3.146 | 7.595.641 | 5.699 | 7.593.851 | 5.596 | 1.540.708 |
Los costes se expresan en € y el ICER en €/paciente que deja de fumar.
IT: intervención total; IB: intervención breve; II: intervención intensiva; I/B: intensiva vs. breve; P: promedio; DE: desviación estándar; Mi: mínimo; Ma: máximo.
La evaluación económica aplicada al ámbito sanitario utiliza la investigación de resultados para responder a las preguntas siguientes: ¿qué tratamos?, ¿cómo lo tratamos? y ¿cuál es la mejor manera de tratarlo?
Uno de nuestros objetivos es aportar una valoración de la estrategia más eficiente para tratar a los fumadores dentro de la consulta del médico de familia.
Utilizamos como medida de resultados el cese del consumo de tabaco porque es una medida clínica, fácil de obtener, permite comparar las intervenciones a estudio y los efectos del tabaco sobre la salud están demostrados, así como el impacto en salud y económico, del cese del tabaquismo4–7.
Nuestra perspectiva es sanitaria considerando solo los costes sanitarios directos, no incluimos el gasto en fármacos, pues en este período y en nuestro ámbito recae íntegramente sobre los pacientes. Otras comunidades autónomas financian fármacos según distintas fórmulas14.
Nuestras tasas de abstinencia coinciden con las de Comas et al.15, son superiores a las de González et al.16 e inferiores a las de Grandes et al.11, quizá en relación con la inclusión de las recaídas en nuestras cifras y mayor tiempo de seguimiento. Nebot et al.17 obtienen tasas de 5,3% de abstinencia al año de intervención. Martín Cantera del 18,1% a los 2 años18. Existe disparidad en este sentido y Nice según el proyecto de la Unión Europea PESCE (General Practitioners and the Economics of Smoking Cessation in Europe) que incluye una revisión bibliográfica de las publicaciones en la Unión Europea, sitúa la efectividad de las intervenciones del médico de familia en tabaquismo entre un 3 y 15%19. Estas discrepancias pueden atribuirse a desigualdad en la estructura etaria de las muestras1,11,13, diferencias entre terapeutas y al tiempo de seguimiento pues las tasas de cesación disminuyen con el tiempo debido a los fumadores más perseverantes y a las recaídas tardías.
Consideramos una base sólida, a la hora de extrapolar nuestros resultados, disponer de datos de la práctica clínica en situación real, con población general y seguimiento a 6 años a diferencia de los ensayos clínicos o con grupos de fumadores motivados para dejar el tabaco9.
En nuestros resultados la IB es la más eficiente, sin embargo, considerando que el criterio de inclusión para II fue la dificultad para el abandono del tabaco y que el coste por unidad de resultado de la intervención total es de 406,74 € y el ICER de 494,87 €, parece que la intervención total resulta razonablemente coste-efectiva. Los efectos de este estudio podrían ser más favorables ya que tomamos una tasa de cesación muy alta para la no intervención (4,7%)7,11.
Nuestros datos coinciden con los publicados por Parrott; describe el consejo breve, de 3 min y oportunista, como la intervención más rentable con un coste de 248 £ (285 €) por año de vida ganado y a pesar de que las intensivas son también coste-efectivas por valor de 1.002 £ (1.150 €) descontados ambos al 6%10.
Mongthuong et al.20 obtienen un coste por cesación tabáquica de 236 $ (166 €) para la intervención simple frente a la cesación autodirigida en farmacias comunitarias de Virginia.
Alonso-Pérez et al.21 analizan el coste-efectividad de 3 tratamientos psicológicos para dejar de fumar: consejo breve, 19 €; autoayuda con seguimiento telefónico, 42 €, y tratamiento psicológico intensivo, 142 € (20 min), aplicados en un contexto de AP.
Butler et al.22 comparan la intervención motivacional con consejo breve en AP. El ICER es de 450 £ (516 €).
McAlister et al.23 analizan el consejo telefónico con un año de seguimiento tras la cesación. El coste por unidad de efectividad es de 1.300 $ (916 €).
Para estimar la trascendencia de la cesación tabáquica utilizamos las repercusiones finalistas publicadas. González et al. en España, utilizando el modelo HECOS adaptado, para una eficacia de la intervención del 4%, muy similar a la nuestra, una cobertura del programa del 37%, en nuestro caso 79%, a un horizonte temporal de 20 años valoran que las consecuencias serían: 4.106 muertes evitadas, 34.863 años de vida ganados, 10.630 casos de enfermedades evitados y 172,2 millones € en costes asistenciales directos evitados16.
La NICE muestra que en Reino Unido una reducción del tabaquismo de un 3% produciría en 2 años una reducción de la incidencia de cáncer de pulmón, enfermedad coronaria, ACV y EPOC de 1.876 casos, con 182 muertes evitadas. La reducción de costes sanitarios sería de 6,47 millones €, el valor de muertes evitadas 11,8 millones €, ausencia por enfermedad 20,95 millones € y total de beneficios 46,42 millones €. Este modelo, aplicado a otros 9 países, mostró también importantes beneficios sanitarios y económicos con 4.112 muertes menos y 166,34 millones € de ahorro por enfermedad a los 25 años19.
Sacristán et al. concluyen, revisando evaluaciones económicas en España, que hasta 30.000 € por año de vida ganados se aconseja la intervención, entre 30.000 y 120.000 € no se formula ninguna recomendación y solo por encima de esa cifra, claramente, se desaconseja utilizarlas24. Nuestro análisis de sensibilidad muestra que la IB para un coste de 5 € ya ofrece un 10% de intervenciones coste-efectivas y con 275 € el 98%. La intervención total a un coste asumido de 300 € aporta una probabilidad de 28,9% y a 3.100 € el 97,55%. La II con 230 € aportaría el 24,3% de intervenciones coste-efectivas y con 3.670 € el 98,8%. Comparando las intervenciones intensiva y breve para un coste de 500 € la probabilidad es del 63,65% y del 95,59% para un coste de 7.000 €. Económicamente la intervención sobre el tabaquismo en nuestras consultas es rentable, en cualquier caso.
La factibilidad de implementación de las intervenciones sobre el tabaquismo depende de las condiciones de trabajo del médico de familia. Otros factores estructurales son el propio estatus del médico (como fumador) y su actitud en relación con el consejo; según que los pacientes presenten problemas de salud o síntomas relacionados o sean mujeres embarazadas o fumen mucho; el tiempo disponible en consulta; el entrenamiento o la formación sobre el tema y el reembolso económico de las actividades de consejo. No hay un factor único que explique las diferencias de implicación entre médicos25.
Grandes et al.11 señalan que la identificación, el consejo a los fumadores y el tratamiento de los motivados logra importantes éxitos sin incrementar excesivamente las cargas de trabajo habituales.
Finalmente, nosotros hemos estimado una cobertura del 79% en 6 años, creemos que es difícil alcanzar un 100%, aunque la asignación de pacientes permanezca cerrada, porque un grupo de pacientes no suelen acudir a la consulta. Con el tiempo persisten los fumadores más complejos, sobre éstos se requeriría la intervención intensiva que, según nuestros resultados, mantiene la efectividad.
ConclusionesLas intervenciones sobre tabaquismo en AP son eficientes.
La IB es más coste-efectiva que la II y puede recomendarse de forma generalizada y universal en las consultas del médico de familia.
Como propuesta para el abordaje del tabaquismo en AP, desde una perspectiva coste-efectiva, podría plantearse una IB sobre todos los fumadores y una II sobre aquellos con más dificultad para el abandono.
- •
El tabaquismo es la primera causa de muerte prevenible en nuestro medio.
- •
El «Documento técnico de Consenso sobre la Atención Sanitaria del Tabaquismo en España» recomienda que la estrategia global de la asistencia sea en AP.
- •
Cualquier intervención en salud, también las preventivas, precisa ser evaluada económicamente, para decidir si es recomendable a nivel general.
- •
Datos de efectividad de la intervención sobre el tabaquismo desde la realidad de una consulta de AP en España. La tasa de abstinencia, de forma global, a los 6 años es de 26,8%.
- •
Un análisis económico, de coste-efectividad, de dicha intervención. El coste por paciente que deja de fumar desde una perspectiva global es de 494,87 €, 235,31 € en IB y 1.232,85 € en II.
- •
Una comparación económica de 2 tipos de intervención en AP: el ICER de la II respecto a la IB es de 7.772,25 €/paciente que deja de fumar.
Este trabajo ha sido presentado en: Lisboa-Portugal, 23-25 mayo 2009. 2.° Congreso Ibérico de Tabaquismo. Internacional. Un análisis de coste-efectividad en una consulta de atención primaria. ¿Resultan económicamente rentables nuestras intervenciones con los fumadores de nuestro cupo? Ourense, 15-16 de mayo de 2009. XIV Xornadas de Medicina Familiar e Comunitaria AGAMFEC. Autonómico. Analise de custe-efectividade nunha cota de Atención Primaria.