Puntos clave
• El trastorno por déficit de atención e hiperactividad (TDAH) se ha considerado, tradicionalmente, un trastorno de la infancia y la adolescencia, pero también presenta una elevada prevalencia en la población adulta.
• Los tratamientos actuales consiguen mejorar al 80-90% de los pacientes, pero en el 10-20% de los casos la mejoría es mínima.
• Los tratamientos de primera línea para el TDAH, según la Academia Norteamericana de Psiquiatría de la Infancia y de la Adolescencia (ANPIA), son el metilfenidato, las anfetaminas y la atomoxetina.
• En la mayoría de los casos, se recomienda asociar abordajes psicológicos, al menos de tipo educativo. El tratamiento conductual es especialmente útil en niños con problemas de conducta.
• Los tratamientos multimodales son los más efectivos. Además del tratamiento farmacológico, pueden incluir educación familiar, psicoterapia cognitivo-conductual, de pareja, adaptación escolar o laboral.
Introducción
El trastorno por déficit de atención e hiperactividad (TDAH) se conoce desde principios del siglo pasado aunque, inicialmente, centrado en la población infantil, ya que se pensaba que remitía con la edad. La prevalencia en niños en edad escolar es del 3-7% con predominio de varones (2-9:1)1. Las características clínicas de los niños y adolescentes que presentan TDAH, según el DSM-IV-TR1, son: síntomas de desatención y/o hiperactividad/impulsividad que han persistido durante 6 meses y son más frecuentes y graves que los que presentan los individuos de su edad (criterio A), que aparecen antes de los 7 años (criterio B) y se presentan en diferentes ámbitos, como en la casa y el colegio (o en el trabajo si son adultos) (criterio C), que causan alteraciones clínicamente significativas en su funcionamiento social, académico o laboral (criterio D), y no aparecen en el curso de otro trastorno generalizado del desarrollo, esquizofrenia u otro trastorno psicológico y no se explica mejor por otro trastorno mental (criterio E). Existen varios subtipos según predominen unas características u otras los últimos 6 meses. Así, puede predominar el déficit de atención (tipo con predominio de déficit de atención), la hiperactividad-impulsividad (tipo con predominio hiperactivo-impulsivo) o ambos (tipo combinado).
Las primeras descripciones del TDAH en adultos no se realizaron hasta mediados de los años setenta del siglo xx. En adultos, esta enfermedad se entiende como un proceso crónico, y tiene que haber sido diagnosticado en el niño a la edad de 7 años. Desde esa edad hay una alteración clínica significativa o un deterioro en alguna área importante de su vida (familiar, laboral o social). En los adultos suelen predominar la inatención y la impulsividad, ya que la hiperactividad suele disminuir con la edad2. Además, el TDAH en adultos se asocia a diferentes trastornos psiquiátricos (el 60-70% de los casos). Los más frecuentes son: trastorno depresivo mayor (28%), trastorno antisocial de la personalidad (23%) y trastorno por consumo de sustancias (19%)3-5.
Tratamiento farmacológico del TDAH
No hay tratamiento curativo del TDAH, pero con los tratamientos actuales se consigue mejorar al 80-90% de los pacientes, aunque en el 10-20% de los casos la mejoría es mínima. Los tratamientos de primera línea, según la Academia Norteamericana de Psiquiatría de la Infancia y de la Adolescencia (ANPIA), son el metilfenidato, las anfetaminas y la atomoxetina.
Fármacos psicoestimulantes
Los principales representantes de este grupo son el metilfenidato y las anfetaminas. Pese a que existe un debate importante sobre la conveniencia de utilizar psicoestimulantes en niños y adolescentes, está fuera de toda duda su utilidad y más aún si hay abuso/dependencia de sustancias6.
Metilfenidato. Su eficacia ha quedado demostrada tanto en población infanto-juvenil7 como en adultos8. El mecanismo de acción del metilfenidato9 es la inhibición de los transportadores de dopamina cerebrales, lo cual frenaría el proceso normal de su recaptación, aumentando la dopamina en las uniones sinápticas. La anfetamina, además de utilizar este mecanismo, facilitaría la liberación de dopamina desde el interior de las neuronas en las que se almacena, por lo que sería algo más útil. La dopamina produciría aumento en la motivación y facilitaría la respuesta cerebral ante la ejecución de tareas. Tradicionalmente, se han usado preparados de acción corta, que eran eficaces durante 4-5 h, lo que implicaba que los niños en edad escolar debían solicitar a sus profesores que les administrasen la medicación 1-2 veces/día. Como estos pacientes son olvidadizos crónicos y producen importante rechazo en compañeros y educadores, se quedaban sin tomar el tratamiento. La aparición de los preparados retard supuso una revolución en su tratamiento, y se asoció a una mejoría importante. Tradicionalmente, tanto el metilfenidato como la anfetamina de acción corta se administraban sólo en el ámbito escolar para mejorar el rendimiento académico, así como minimizar efectos secundarios. Posteriormente, se planteó que el TDAH es un trastorno que ocurre en todo momento por lo que el tratamiento se administraba durante todo el día. Actualmente, este dilema está superado con los fármacos de acción prolongada.
Las recomendaciones de la ANPIA para el metilfenidato de acción corta (Ritalin® en Estados Unidos y Rubifen® en España) es una dosis inicial de 5 mg 2 veces al día, que puede aumentarse hasta una dosis de 20 mg en cada una de las dos dosis. Se puede añadir una tercera dosis a criterio del médico, según la eficacia del fármaco; el tratamiento estándar es 3 dosis/día, y la dosis máxima, 60 mg/día. En cuanto al tratamiento del TDAH con metilfenidato en adultos, el metaanálisis de Faraone et al5, en el que se incluyen 6 ensayos clínicos con más de 240 pacientes, confirma que con una dosis de al menos 0,9 mg/kg/día se consigue una elevada (0,9) magnitud del efecto.
Actualmente hay varios preparados de acción prolongada. No comentaremos los que no hay en nuestro país, como Ritalin® o Metadate®, y nos centraremos en el único que se comercializa en España (Concerta®). De este fármaco se comercializan las presentaciones de 18, 36 y 54 mg (pero no la de 27 mg). Como es habitual en los preparados retard, no se puede partir el comprimido, sino que debe tragarse entero, porque en caso contrario se afecta su sistema de liberación retardada. Se libera la cuarta parte (22%) durante la primera hora y el resto en 10-12 h. Para iniciar el tratamiento, primero hay que pautar los de acción corta, comprobar la tolerancia y calcular la dosis, y sólo posteriormente ir sustituyendo por los de acción retardada. Muchos niños y adultos, además del comprimido de acción retardada matutino, necesitan complementos de acción corta por la tarde, sobre todo si tienen actividad importante vespertina; incluso llegan a necesitar 2 comprimidos retardados, mañana y tarde.
Anfetaminas. En este grupo se encuentran las anfetaminas de acción corta (Dexedrine®) o las sales mixtas de anfetamina (Aderall®). Ninguna de las dos está disponible en España. Las dosis que recomienda la ANPIA son algo más bajas que las de metilfenidato, hasta 40 mg/día, que se reparten en 5 mg en cada una de las 2 tomas inicialmente recomendadas (con incrementos de hasta 5 mg cada semana hasta un máximo de 20 mg por toma). Se podría admitir una tercera toma al día sin sobrepasar la dosis máxima diaria descrita.
También hay preparados de acción prolongada, tanto de dextroanfetamina (Dexedrine spansules®) como de sales mixtas de anfetaminas (Aderall XR®), ninguna de las cuales se encuentra en España. En adultos, hay un ensayo clínico de Aderall XR contra placebo7 que confirma su eficacia (el 66,7% de buena o muy buena respuesta clínica frente al 3,7% con placebo) y su buena tolerabilidad.
Otros fármacos psicoestimulantes. Se han utilizado poco en niños y adolescentes, pero existen ensayos controlados en adultos. Los datos de que disponemos son los siguientes:
Modafinilo: se han publicado 2 ensayos clínicos con placebo8 y con anfetaminas9, que demuestran que este fármaco mejora la atención y el control de impulsos.
Pemolina: hay un ensayo clínico10, en el que se demuestra la eficacia (definida como disminución del 30% de los síntomas) de pemolina en relación con placebo (el 50% de los pacientes mejoran con el fármaco frente al 17% con placebo). Las dosis requeridas son 3 mg/kg/día. Sin embargo, es un tratamiento poco usado por su frecuente hepatotoxicidad11 y su menor eficacia que otros fármacos.
Fármacos no psicoestimulantes
El 20-30% de niños, adultos y adolescentes no responden a fármacos estimulantes y/o no toleran sus efectos secundarios, como alteraciones del estado de ánimo, ansiedad, tics, etc. Hay diferentes fármacos no psicoestimulantes que se han utilizado en el tratamiento del TDAH. Entre ellos podemos identificar dos grandes grupos12: la atomoxetina y los antidepresivos (entre los que se incluyen el bupropión, los inhibidores de la aminooxidasa y los tricíclicos). También se han descrito otros fármacos como los nicotínicos o la guanfacina, pero apenas hay evidencia científica para su uso.
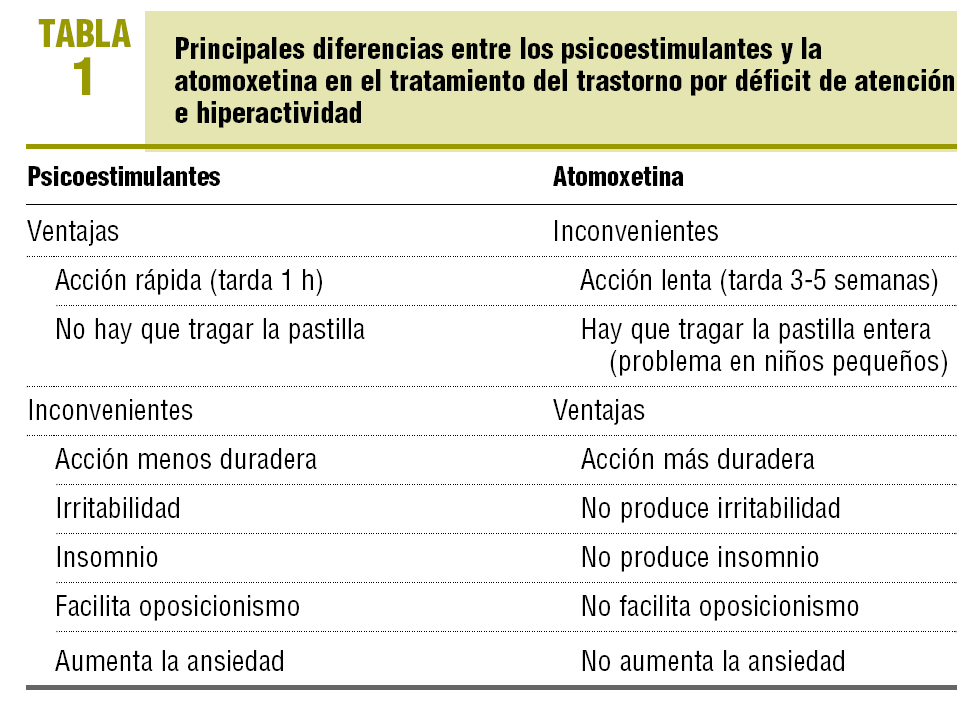
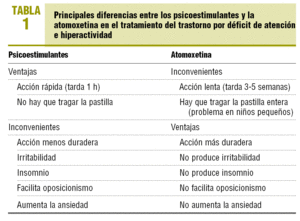
Atomoxetina (Strattera®). Es el único fármaco recomendado por la ANPIA como de primera línea, junto con metilfenidato y anfetaminas, en niños y adolescentes. Por otra parte, también es el único aceptado por la Food and Drug Administration (FDA) con esta indicación en adultos. En España no se encuentra disponible y sólo puede usarse como medicación extranjera para uso compasivo. No es un estimulante y, por tanto, no origina abuso. No actúa sobre la dopamina, sino que es un inhibidor selectivo de la recaptación de la noradrenalina. Las principales diferencias entre los psicoestimulantes y atomoxetina en el tratamiento del TDAH se resumen en la tabla 1. Los principales efectos secundarios de la atomoxetina son la somnolencia y el dolor de estómago (sobre todo si se toma en ayunas).
En adultos también se ha mostrado eficaz. Las dosis recomendadas a esta edad son entre 60 y 120 mg/día, aunque las más habituales son 90 mg/día. Existen ensayos clínicos que demuestran su eficacia: cuando se mide como disminución del 30% de los síntomas basales del TDAH, consigue tasas de remisión del 52% frente al 9% de placebo13.
Antidepresivos
Bupropión es un antidepresivo (Zyntabac®, Quomem®) noradrenérgico y dopaminérgico, que ha demostrado eficacia tanto en niños como en adultos14. En niños se recomienda dosis iniciales de 37,5 mg/día que se aumentan cada 3-4 días hasta alcanzar dosis máximas de 300 mg/día; en adolescentes, 400 mg/día, y en adultos, 450 mg/día; en general, es bien tolerado15.
Tricíclicos: los antidepresivos tricíclicos utilizados para el tratamiento del TDAH han sido nortriptilina y desipramina, este último no comercializado en España. Son eficaces en el tratamiento de los síntomas hiperactivos e impulsivos, pero son menos eficaces para la falta de atención que los estimulantes. Se considera que son especialmente útiles en pacientes con TDAH que presentan de forma asociada depresión, ansiedad, oposicionismo o tics. Las dosis recomendadas15 son 25 mg/día, aumentando gradualmente hasta un máximo de 5 mg/kg/día, excepto para nortriptilina que debe limitarse a 2 mg/kg/día. El tratamiento tarda 2-5 semanas en hacer efecto y los principales efectos secundarios son los habituales con estos fármacos: sequedad de boca, estreñimiento, aumento de peso, sedación y disfunción sexual. La nortriptilina presenta menos efectos secundarios. El mayor problema de este grupo es el escaso margen terapéutico del fármaco, con riesgo de muerte por ingesta accidental o por intención suicida. En adultos desipramina cuenta con un ensayo clínico16 en el que muestra una buena respuesta terapéutica.
Tratamiento psicológico
El tratamiento farmacológico no debe ser el único abordaje de este trastorno. Los tratamientos farmacológicos sólo son efectivos en un 70-80% de los casos y de forma incompleta, por lo que se recomienda su asociación, en la mayoría de los casos, a abordajes psicológicos, al menos de tipo educativo. Las intervenciones educativas tienen como objetivo que el paciente se haga consciente de las limitaciones que produce la enfermedad y del cambio que ésta va a producir en su vida diaria, así como de los cuidados que va a requerir17. Los principales problemas que presentan estos pacientes están relacionados con la dificultad para cumplir objetivos y mantener un rendimiento adecuado, tanto académico como laboral, así como para desarrollar relaciones interpersonales satisfactorias, todo esto acabará por lesionar su autoestima. Todos estos temas pueden ser trabajados en terapia individual o mediante abordajes familiares, que permiten a la familia desarrollar estrategias adecuadas para manejar a estos pacientes tan complejos. En cuanto al contenido, son de elección las terapias cognitivo-conductuales e interpersonales frente a las psicodinámicas, aunque, en general, los tratamientos multimodales serán los más efectivos17.
Tratamiento conductual
Es un tratamiento de eficacia probada17, que consiste en evaluar las conductas problemáticas del niño, determinar qué le estimula a cambiar y decidir qué cambios podrían ser más útiles. Es especialmente útil en niños con problemas de conducta, y es menos eficaz en adolescentes y adultos en general. Este tipo de tratamiento es difícil de poner en práctica por la dificultad de seleccionar recompensas y castigos, y por la tendencia de los padres a culparse entre ellos. Con frecuencia los padres requieren apoyo psicológico, por lo que han proliferado los libros de autoayuda para familiares, asociaciones de pacientes y páginas web sobre este tema.
Tratamientos multimodales
Este concepto quiere representar que los pacientes y familiares con este trastorno podrían llegar a recibir toda una batería de abordajes, que resumimos en la tabla 2, aunque no todos los casos requerirían todos estos tratamientos.
El tratamiento farmacológico, los abordajes educativos y la psicoterapia conductual ya han sido descritos. La psicoterapia cognitivo-conductual o de apoyo serían de elección en individuos con baja autoestima o con un patrón de relaciones interpersonales muy deteriorado. La terapia conyugal o familiar ayuda a identificar los patrones de inadaptación conyugal o familiar y los errores de comunicación. Por último, las adaptaciones escolares (otorgarle más tiempo en los exámenes) o laborales (entornos con menos estímulos para que no se distraigan) facilitan la adaptación.
Otros tratamientos
Se han utilizado múltiples tratamientos de eficacia discutible, desde el neurobiofeedback electroencefalográfico (autorrelajación controlada mediante electroencefalograma) hasta dietas de eliminación, pasando por ejercicios reglados de lectura y motilidad, que se comercializan como la panacea para el TDAH. Ninguno de estos tratamientos han superado una crítica científica. El único tratamiento que ha demostrado eficacia es la dieta con suplemento dietético con ácidos grasos esenciales omega-3. Los estudios demuestran que es eficaz en diferentes trastornos psiquiátricos, como la depresión unipolar, y también en el TDAH18.
Conclusiones
El TDAH es un trastorno que presenta una importante prevalencia tanto en niños y adolescentes como en adultos. Actualmente, la frecuencia de este diagnóstico en todos los países occidentales plantea el dilema de si se está sobrediagnosticando y sobremedicando a toda una generación. No obstante, la eficacia general de los tratamientos actuales no ofrece duda sobre la necesidad de su uso.
Correspondencia: Dr. J. García Campayo.
Servicio de Psiquiatría. Hospital Universitario Miguel Servet.
Avda. Isabel la Católica, 1. 50009 Zaragoza. España.
Correo electrónico: jgarcamp@arrakis.es
Manuscrito recibido el 10-5-2007.
Manuscrito aceptado para su publicación el 14-5-2007.