Introducción
Tradicionalmente la atención primaria (AP) ha sido poco valorada por los profesionales que no desarrollan su actividad en ella. Aunque es innegable que en los últimos años hemos asistido a una cierta mejoría de la situación, la AP se sigue contemplando de forma que se puede considerar anecdótica en la actual carrera de medicina1,2. De este modo, el recién licenciado, que en su tiempo llegó como alumno a la facultad con un bagaje «cultural sanitario» tecnológico y especializado, sigue recibiendo durante su formación mayores dosis de medicina tecnológica y especializada. Como consecuencia lógica de este ecosistema formativo de comportamiento endogámico, el título de licenciado en medicina llega a manos del nuevo médico cuando éste, mayoritariamente, alberga en su mente la sospecha, cuando no la certidumbre, de que fuera del hospital se ejerce una medicina de segunda categoría.
De este modo la gran mayoría de licenciados acceden al período de residencia con la ilusión de una especialidad de corte hospitalario3, mientras que la realidad es que la mitad de ellos van a trabajar en AP.
Además, el programa de la especialidad de medicina familiar y comunitaria tiene una duración de 3 años, de los cuales sólo el 40% del tiempo el residente está en el centro de salud (CS)4. Después de 3 meses iniciales en el CS (muchos residentes descubren en ese momento qué es la AP), el médico residente, a menudo desconcertado, estará casi 2 años en el hospital, prácticamente desconectado de la realidad de la AP.
Esta desconexión no se ve paliada por las teóricas reuniones de seguimiento que debería mantener con cierta periodicidad con su tutor. Estos contactos son escasos, cuando no nulos, faltos de interés y contenido5, y dejan de nuevo al residente en situación de riesgo fácil de deslumbramiento ante la «ciencia hospitalaria». Esto le puede llevar a un enfoque inadecuado y erróneo de aquello que debe obtener de sus rotaciones por el hospital y, en lugar de ir convirtiéndose en un médico de familia de primera, puede que sus esfuerzos le encaminen a convertirse en un internista de segunda.
Cuando por fin llega el período del tercer año, el tutor va a disponer de unos 10 meses (si eliminamos los meses de vacaciones no compartidos) para intentar enderezar lo que 18 años de «cultura popular», 6 años de facultad y casi 2 años de rotación hospitalaria han ido «torciendo».
Esta situación ha sido una preocupación para quienes han participado en la formación de los médicos de familia, y por ello desde hace tiempo se vienen buscando diferentes fórmulas, mecanismos o actividades que permitan un seguimiento más cercano y constante de la evolución de los residentes.
El concepto de tutorización activa continua (TAC) aparece por primera vez en la bibliografía española en una monografía sobre la evalucación de la formación posgraduada de la Asociación Catalana de Educación Médica6, en la que se define la TAC como una metodología evaluativa del proceso formativo basada en el desarrollo de un programa de entrevistas con un formato semiestructurado, a lo largo del cual el tutor y el residente pueden ir valorando los progresos producidos, las deficiencias a corregir y los problemas estructurales u organizativos que pueden incidir negativamente en la formación. Esta definición inicial ha ido evolucionando en el tiempo hastar pasar de ser algo más que un conjunto de actividades, a ser toda una estrategia global de tutorización.
En un reciente documento elaborado por las Unidades Docentes de Medicina Familiar y Comunitaria (UDMFyC) de Cataluña7 se define la TAC como una estrategia de interacción docente y valoración formativa que intenta mejorar la calidad de la docencia impartida y potenciar el papel activo del tutor y del residente en la construcción y seguimiento de la formación a lo largo de la residencia. Como parte de la instrumentalización de esta estrategia, en 1999 las UDMFyC de Cataluña iniciaron el diseño de procesos de valoración formativa, que actualmente se fundamenta en 2 herramientas: las sesiones de análisis del proceso competencial y el feedback tutor-residente. Un reciente artículo profundiza en la metodología de desarrollo de estos instrumentos8.
En este contexto, y siempre con el objetivo de poder mantener el rol de tutor durante los 3 años que dura la residencia de medicina de familia y comunitaria y que el residente no pierda el enfoque primarista, en nuestro equipo de AP nos planteamos en el año 1994, a raíz de las Jornadas Técnicas de las UDMFyC de Cataluña, y dado que no existía una metodología estándar, la posibilidad de desarrollar un formato concreto de TAC y empezar a probarlo en algunos de los residentes de la siguiente promoción (1995).
Desde entonces, venimos desarrollando la metodología de TAC que a continuación se describe, y que se inserta perfectamente en el conjunto de las diferentes acciones que se van impulsando desde las unidades docentes. En la reunión de la Comisión Asesora de la Unidad Docente de Barcelona Ciudad, realizada en noviembre de 1997, se decidió que esta metodología se propondría desde el primer año de residencia en el resto de equipos de AP acreditados de Barcelona del Institut Català de la Salut.
Metodología
La propuesta pretende establecer los mecanismos para mantener un contacto continuado con el residente durante los períodos de residencia de primer y segundo años, a partir del diseño de un paquete de visitas al CS, dotadas de un contenido específico, que el residente irá desarrollando con periodicidad mensual. Así pues, el residente, acabada su primera rotación de 3 meses por el CS, seguirá acudiendo al centro cada mes, en un día prefijado (p. ej., el segundo martes de cada mes) para desarrollar en él toda su jornada laboral. Teniendo en cuenta los períodos de vacaciones de residente y tutor, se ha diseñado el programa con un total de 17 sesiones/visitas.
Los contenidos de la TAC son desarrollados en el primer trimestre de rotación por el CS y en las visitas posteriores. Es fundamental que cada una de ellas resulte interesante y productiva para el residente, que éste salga con la sensación de haber añadido algo más a sus conocimientos. Para ello se precisa de una planificación y preparación previa, de tiempo de dedicación del tutor y de un contenido adecuado.
El contenido de una jornada de TAC se muestra en la tabla 1. Describimos a continuación los objetivos, método y contenidos de cada una de las áreas de actividad.
Áreas de actividad
Revisión de la rotación hospitalaria
Objetivo. Mejorar el rendimiento de las rotaciones por los diferentes servicios hospitalarios.
Metodología. Diálogo entre el tutor y el residente. Será enriquecedora la participación del residente de tercer año, especialmente si ha pasado por los mismos servicios.
Contenido. Aspectos positivos, negativos y mejorables. Planteamiento de la siguiente rotación; cómo sacarle más rendimiento. Se intenta valorar y definir con el residente los aspectos que más le interesan de cada rotación y en los que debería centrarse de cara a su formación como médico de familia.
Debate sobre temas no asistenciales
Objetivo. Adquirir conocimientos y generar opinión sobre temas no asistenciales.
Metodología. Cada sesión de TAC tendrá un espacio para el debate sobre temas no estrictamente médicos. Se realizará a partir de documentos entregados previamente, al menos con un mes de antelación, que serán el soporte del debate.
Contenido. Éste es el espacio para abordar temas como la ética, la calidad asistencial, conocer el sistema organizativo de la AP e introducirse en mundos como el de la informática o el de la medicina basada en la evidencia (tabla 2).
Visitas concertadas
Objetivo. Conocer el distinto manejo de las enfermedades, signos o síntomas, en el hospital y en AP.
Metodología. Consultas programadas con pacientes que presenten esas enfermedades, signos o síntomas.
Estas consultas las dividimos en 2 categorías:
1. Síntomas guía. El tutor dispone de un listado con una serie de síntomas, signos o técnicas terapéuticas cuyo manejo el residente debe aprender. Los días previos al día de la TAC, el tutor seleccionará a un usuario que presente uno de los síntomas guía y susceptible de ser programado para el residente. Éste conocerá unos días antes las características de los pacientes que va a visitar en su próxima jornada de TAC. El residente dispondrá de documentación adecuada para cada caso que le habrá facilitado previamente el tutor. Hemos elaborado una lista con 17 ítems (tabla 3). Idealmente, al acabar el período de residencia de segundo año, debería haberse cubierto la mayoría de los contenidos de esa lista.
2. Enfermedades crónicas: diabetes mellitus 2, hipertensión arterial, enfermedad pulmonar obstructiva crónica, etc. Serán pacientes con enfermedades crónicas a los que el residente conocerá en estas visitas y a los que controlará personalmente hasta el final de la residencia. Así, tendrá «sus» diabéticos, «sus» hipertensos, etc., y los irá citando con la frecuencia que requiera cada caso. Lógicamente, cuando esta frecuencia sea superior a la que puede ofrecer el residente, el paciente será visitado en la consulta del tutor. Inicialmente se tratará de las enfermedades más frecuentes y con posterioridad se intentará que haya alguna relación con las rotaciones hospitalarias que va realizando el residente. El material de apoyo de cada proceso patológico está, en muchos casos, previamente definido y el residente debe recibirlo por lo menos con un mes de antelación. Las enfermedades crónicas elegidas se pueden clasificar en 3 categorías:
Enfermedades crónicas prevalentes (diabetes mellitu, hipertensión arterial, enfermedad pulmonar obstructiva crónica, etc.).
Enfermedades «compensadoras del sesgo hospitalario». La prevalencia de enfermedad es más baja en AP que en el hospital y, por lo tanto, la actitud ante determinados síntomas debe ser distinta. Una dispepsia visitada en consultas externas de digestivo tiene una probabilidad mucho mayor de estar relacionada con una enfermedad orgánica que una dispepsia vista en la consulta de AP (dando por supuesto que la función de filtro de AP funciona adecuadamente). Es lógico por ello que en los protocolos de atención especializada dispepsia sea sinónimo de fibrogastroscopia. Pero esto no debe ser así en AP, donde la prevalencia de los distintos problemas de salud es muy diferente. Se pretende con estas enfermedades o síntomas que el residente comprenda esta diferencia y asuma que el manejo debe también ser diferente, que los protocolos de especializada no son directamente aplicables a las consultas de AP.
Enfermedades coincidentes con la rotación actual. Cuando sea posible, se concertará una visita relacionada con la rotación hospitalaria que el residente esté realizando en ese momento. Con ello el efecto comentado en el anterior punto puede hacerse más evidente.
Contenido. Cada centro o cada tutor deberá seleccionar las enfermedades crónicas y los síntomas/signos a los que se enfrentará el residente. En la tabla 3 se presentan, a modo de ejemplo, enfermedades y signos o síntomas guía susceptibles de ser incorporados a las actividades de la TAC.
Trabajo de investigación
Objetivo. Aprender de forma práctica las bases metodológicas de la investigación.
Metodología. Diseño y desarrollo de un trabajo de investigación tal como prevé el programa de la especialidad. En cada sesión de TAC se revisa la situación del trabajo, se definen las siguientes actividades a realizar y se facilita el material de apoyo necesario para seguir avanzando.
Contenido. A decidir entre el tutor y el residente en función de la situación del trabajo en cada momento concreto. Se revisarán los elementos teóricos de las diferentes etapas metodológicas para realizar un trabajo de investigación (hipótesis, búsqueda bibliográfica, diseño, definición de variables, etc.).
Participación en las sesiones
Objetivo. Desarrollar en el residente las habilidades prácticas en la preparación y presentación de sesiones.
Metodología. El residente asiste a las actividades formativas que se lleven a cabo en el centro el día que le corresponde la TAC y, cuando estas actividades le correspondan a su tutor, colaborará en su elaboración y presentación.
En esta actividad puede implicarse el técnico de salud.
Contenido. Variable según la sesión sea clínica, bibliográfica, radiológica, etc.
Horario de desarrollo
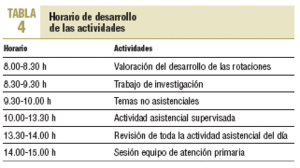
El horario de desarrollo de las actividades dependerá, en cada caso, del propio horario del tutor, de la disponibilidad de tiempo y espacio, de la duración que se asigne a cada actividad. A modo de ejemplo, en la tabla 4 aparece el horario teórico que se define en nuestro centro cuando la TAC se hace en turno de mañana.
Requerimientos
Material de apoyo. Muchas de las actividades de la TAC se acompañan de un material de apoyo (artículos, guías de práctica clínica, capítulos de libros, programas informáticos, etc.) que induce o facilita el desarrollo de la actividad. Este material es variable, dado que debe estar en función de los contenidos que se definan para la TAC, del lugar donde se aplique (p. ej., las guías de práctica clínica de un determinado servicio de salud), y debe actualizarse de forma sistemática.
Dado que este material puede llegar a ser de un volumen considerable, actualmente nosotros facilitamos al residente al inicio de su período de residencia de primer año un CD que contiene todo el material de la TAC que tenemos disponible en soporte electrónico.
Tiempo del tutor. Sin duda, para un adecuado desarro-llo de la TAC, el tutor debe disponer de tiempo suficiente para poder trabajar con el residente las distintas actividades. Esto es relativamente fácil de organizar cuando el tutor tiene a la vez residente de tercer año, dado que en ese caso será éste quien se encargará de la consulta del día, estando el tutor disponible para la TAC del residente de primer o segundo años.
Cuando el tutor no tiene asignado un residente de tercer año, la situación es un poco más compleja: la disponibilidad del tutor siempre será menor y será preciso buscar algunas fórmulas facilitadoras (disminuir la agenda del día, utilizar el día de domicilios, horarios distintos del habitual, etc.).
Consulta disponible. Lógicamente, las actividades asistenciales de la TAC requieren de un espacio físico, una consulta, donde desarrollarse, por lo que resulta impres- cindible que durante el horario asistencial de la TAC el residente disponga de ese espacio. En cada centro se deberá buscar la forma de obtenerlo. En nuestro centro empleamos el día de la TAC la consulta de los profesionales que ese día están dedicados a atención domiciliaria.
Modelo de tutorización
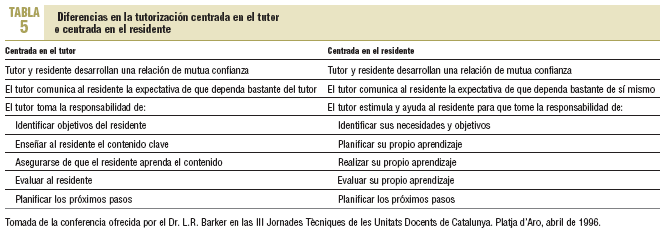
La TAC va ligada a un modelo de tutorización centrado en el residente (que se conoce también como modelo ecológico), en oposición a un modelo centrado en el tutor. No se pretende pues el modelo paternalista en que el tutor asume la responsabilidad del aprendizaje del residente, sino un modelo «facilitador», en el que el residente asume la res- ponsabilidad de su aprendizaje y el tutor ayuda a seguir la trayectoria que el propio residente ha trazado9,10. En la tabla 5 se muestran algunas de las diferencias metodológi- cas entre ambos modelos.
Para desarrollar un modelo centrado en el residente, el tutor debe tener unas actitudes clave: ser él mismo, sin fachadas; valorar, aceptar y confiar en el residente; entender empáticamente al residente; apoyar las elecciones del residente en cuanto a qué abordar y cómo hacerlo; evitar ser evaluativo (evitar normas, juicios o comparaciones). El tutor debe asumir el papel de guía y permitir, a medida que avanza la residencia, que el residente vaya andando solo.
Satisfacciones y dificultades: reflexiones desde nuestra experiencia
Desde hace 8 años en nuestro CS se ha optado por la TAC como estrategia de formación, inicialmente sólo algunos tutores y con posterioridad de forma generalizada. En junio de 2003 empezó la octava generación de residentes con TAC.
Hasta este momento la valoración que hacen los residentes de la TAC es muy positiva: destacan la familiarización que adquieren con el funcionamiento del centro y de la consulta (ritmo de visita, motivos de consulta, tipo de historia clínica), la implicación en las actividades de formación del equipo (participación y preparación de sesiones) y poder establecer una relación personal con el tutor ya desde el primer año de formación. También coinciden en valorar positivamente que se les facilite material bibliográfico de apoyo, la posibilidad de abordar (ya desde el inicio de la residencia) enfermedades muy prevalentes en primaria y que no son de manejo hospitalario, y por último que el contacto con la AP les permite focalizar y seleccionar los aspectos de las rotaciones hospitalarias que son más relevantes en su formación y no perderse en la información que se recibe en el hospital, extensísima pero que en gran parte poco tiene que ver con la AP.
Para los tutores la experiencia resulta también altamente satisfactoria. De hecho, la iniciativa partió de ellos, pues tenían la vivencia negativa de ser en la práctica sólo tutores de residentes de tercer año y plantearon la TAC como una alternativa para paliar esa situación.
Cabe suponer que cuando un profesional de primaria decide «complicarse la vida» asumiendo el papel de tutor, se mueve básicamente por motivaciones intrínsecas (satisfacción por la realización de la actividad, cubrir necesidades psicológicas) y motivaciones trascendentes (consecuencias de la actividad sobre otras personas, en este caso el residente, lo que satisface necesidades de tipo afectivo)11. Las motivaciones extrínsecas (económicas, prestigio, menos trabajo, etc.) en el caso de los tutores resultarán en gene-ral secundarias.
De hecho, los residentes ven la capacidad de motivar como una de las características más importantes que debe tener un tutor6 y, dado que en general la satisfacción que expresan en relación con sus tutores es alta12, cabe suponer que éstos cubren adecuadamente las expectativas de los residentes y, por tanto, deben de tener un alto grado de motivación. Y ello a pesar de que las condiciones de trabajo, en especial las cargas asistenciales, no parecen ser las más adecuadas a las necesidades formativas13,14. Sin duda resulta incentivador para el tutor el hecho de poder seguir al residente desde sus inicios hasta el final del tercer año, e incluso más allá, y ser testigo a la vez que partícipe de su desarrollo profesional.
En cuanto a las dificultades, quizá la más relevante es la de planificar adecuadamente la actividad. Para una planificación adecuada se requiere de una buena predisposición por parte de ambos, aunque especialmente del tutor, que debe ver la forma de adecuar los contenidos teóricos de la TAC a su actividad práctica. Así, por ejemplo, debe tener presente la tipología de pacientes que el residente debe ver en la próxima visita y mantener una actitud de alerta para «repescarlos» de la consulta diaria. Esto se ve dificultado por 2 circunstancias: por un lado, que mantener la necesaria actitud de alerta durante la consulta diaria es algo difícil de «automatizar», y por otra parte, la disponibilidad de pacientes (enfermedades, síntomas, etc.) no siempre encaja de forma precisa con las necesidades de la TAC, lo que obliga a cierta improvisación buscando soluciones imaginativas.
Inicialmente algunos residentes a los que se ofreció la posibilidad de realizar la TAC optaron por no hacerla, ya fuera por no encontrarla especialmente útil, por preferencias hospitalarias, por haber hecho escaso hincapié el tutor (al principio éstos tampoco tenían del todo claro su utilidad y viabilidad), y todo ello en buena parte por el desconocimiento ante la novedad del tema. Pero progresivamente la actividad se ha consolidado y prueba de ello es que desde el tercer año de su implantación todos los residentes a los que se ha ofrecido la TAC han desarro-llado y están desarrollando la actividad. Aún más, de alguna manera la TAC se ha convertido en uno de los elementos específicos de la oferta formativa que hacemos a los residentes que vienen a nuestro equipo de AP, y que muchos de ellos ya conocen antes de elegir nuestro equipo.
A pesar de tener en nuestro caso distintos hospitales de referencia, raramente nos hemos encontrado con problemas por parte de los servicios hospitalarios, que, si bien en alguna ocasión nos han solicitado explicaciones sobre el método, no han presentado impedimentos para el desarrollo de la TAC. De todos modos es conveniente, cuando se decide el día prefijado en que el residente acude al CS, evitar la primera semana del mes, dado que en muchas ocasiones va a coincidir con el inicio de la rotación por un nuevo servicio, y parece poco prudente ausentarse de él cuando se acaba de aterrizar.
Conclusiones y propuestas
Sin ninguna duda, la necesidad de desarrollar actividades de TAC es indiscutible y perentoria. La TAC es una metodología que permite a tutor y residente mantener durante los 3 años una relación adecuada para poner a disposición del último una mejor oferta formativa y también poder realizar una evaluación7 que nos permita constatar objetivamente el progreso competencial del residente.
El formato desarrollado en nuestro equipo de AP se enmarca en el conjunto de la estrategia de TAC de las UDMFyC de Cataluña. Consideramos que cualquier actividad en este sentido, desde las diferentes propuestas que hemos comentado u otras experiencias novedosas que puedan aplicarse, debería intentarse en todos los equipos de AP.
La TAC requiere un esfuerzo específico del tutor en la planificación y desarrollo de las actividades que el residente va a realizar en el CS. Sin ese esfuerzo, las visitas al centro pueden quedar desvestidas de interés y devaluar la actividad.
El residente debe tener clara la importancia de la TAC y del adecuado desarrollo de sus contenidos, preparando previamente las visitas al CS con el material de apoyo que recibe. Debe evitar por todos los medios que las «urgencias» hospitalarias le impidan realizar las «importancias» de la primaria.
Si existe una sintonía en el esfuerzo de ambos, la TAC va a ser sobradamente gratificante tanto para el residente como para el tutor.
Los problemas de implantación y desarrollo pueden solventarse sin grandes dificultades mediante una adecuada planificación y adaptación a las circunstancias reales de cada entorno.
Por todo ello consideramos que los tutores deberían ofrecer algún formato de TAC a todos los residentes de medicina de familia y comunitaria, buscando un adecuado equilibrio entre las posibilidades de cada tutor y de cada centro. Las experiencias de los distintos centros en esta línea, sean de tipo organizativo, de contenidos o de realización, deberían comunicarse para mejorar su implantación y desarrollo en todos los CS docentes.
El nuevo programa de la especialidad de medicina de familia y comunitaria15 propone concretamente que «el residente mantendrá un contacto estructurado y continuado con su tutor principal de AP». Consideramos que el modelo de TAC que estamos desarrollando se ajusta perfectamente a estas indicaciones.