Las vasculitis asociadas a anticuerpos anticitoplasma de neutrófilo, en especial los anticuerpos antimieloperoxidasa (p-ANCA), afectan a vasos de pequeño tamaño. El diagnóstico consiste en una combinación de datos clínicos, radiológicos y analíticos, así como confirmación histológica con biopsia siempre que sea posible. Además, hay que tener presente que existen fármacos que pueden producir cuadros similares: antileucotrienos (montelukast y zafirlukast), corticoides inhalados y orales y omalizumab, entre otros1.
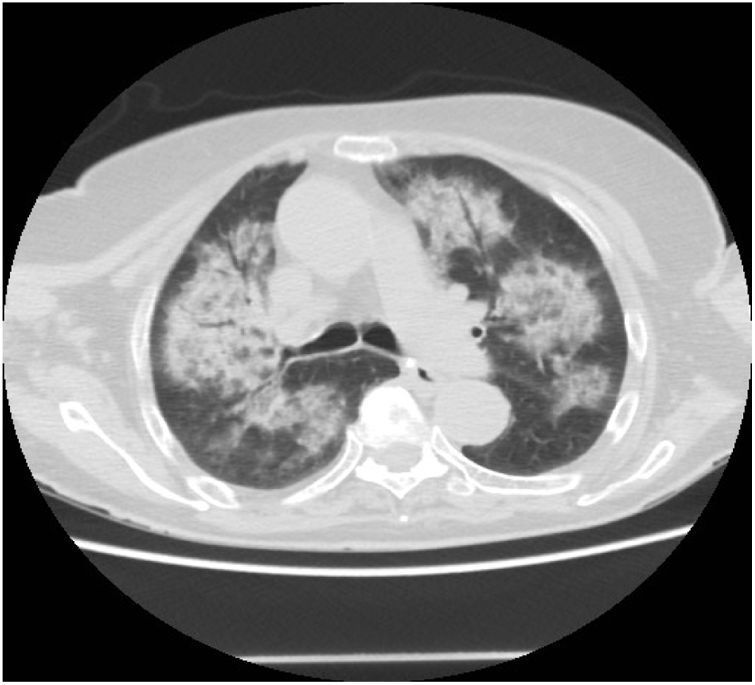
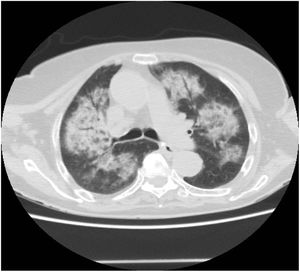
Se trata de una mujer de 86 años con diagnóstico previo de asma bronquial en tratamiento con beclometasona-formoterol y control parcial, por lo que se decidió iniciar montelukast. Entre otros antecedentes destacaba fibrilación auricular en tratamiento con apixabán. Ingresó a los 5 meses por expectoración hemoptoica, sin otra clínica asociada, pero con crepitantes bilaterales a la auscultación pulmonar. De las pruebas complementarias destacaba radiografía de tórax (infiltrados pulmonares bilaterales), y analítica con anemia normocítica y 2.600 eosinófilos en sangre periférica (19%). Ingresó para ampliar estudios: IgE de 132UI/mL, VSG de 98mm/h y p-ANCA positivos a título de 1/160 con Ac antimieloperoxidasa positivos (3,8U/mL). En TACAR se objetivaron infiltrados alveolares bilaterales de predominio en lóbulos superiores (fig. 1) y en broncoscopia con BAL aparecieron hemosiderófagos sin eosinofilia. Se retiró el tratamiento anticoagulante y se inició tratamiento con metilprednisolona 1mg/kg/día, con buena evolución.
Dada la sintomatología y los resultados de pruebas complementarias, la sospecha fue de un síndrome Churg-Strauss y, dada la plausibilidad temporal con el inicio de montelukast, probablemente secundario a este fármaco. Se procedió a su retirada, comprobando 6 meses después la mejoría clínica de la paciente.
La etiopatogenia de la granulomatosis con poliangeítis (o antiguamente síndrome de Churg-Strauss) no está clara. Aunque está reflejada la asociación con montelukast, existe gran controversia en la bibliografía sobre la misma, debido a que muchos de los casos descritos ocurrieron en el contexto de reducción progresiva de corticoides orales (sesgo por enmascaramiento), si bien hay otros en los que no fue así2–6. El órgano más afectado es el pulmón, y para su diagnóstico deben cumplirse 4 o más de los criterios estipulados por la American College of Rheumatology1: 1) historia de asma; 2) eosinofilia periférica superior al 10% o mayor de 1.500células/mm3; 3) mono- o polineuropatía, atribuible a vasculitis sistémica; 4) infiltrados pulmonares radiológicos, migratorios o transitorios, atribuibles a vasculitis sistémica; 5) afectación de senos paranasales o historia de dolor agudo o crónico paranasal o velamiento radiológico de senos paranasales; 6) eosinófilos extravasculares. Biopsia de arteria, arteriola o vénula que muestra acumulación de eosinófilos en áreas extravasculares.
En nuestro caso no se pudo realizar confirmación histológica dada la edad y el estado basal de la paciente, por lo que únicamente se cumplían 3 de los 6 criterios diagnósticos (asma, infiltrados pulmonares y eosinofilia). Sin embargo, la mejoría tras el comienzo con corticoides sistémicos y el cese de montelukast apoya el diagnóstico de probable síndrome de Churg-Strauss asociado a este fármaco, dado que la paciente no estaba con tratamiento corticoide oral previamente.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés relacionado directa o indirectamente con los contenidos del manuscrito.