Evaluar la efectividad y seguridad de un protocolo de control glucémico para pacientes con diabetes mellitus (DM) en el medio hospitalario.
Material y métodosEstudio de intervención, prospectivo y abierto realizado en pacientes con DM ingresados en planta de hospitalización convencional. Los pacientes fueron asignados a un grupo de intervención (protocolo de control glucémico), o a un grupo control (tratamiento para la diabetes según práctica habitual) con evaluaciones cada 48 h, estableciéndose como objetivo primario la obtención de glucemias preprandiales entre 80 y 180mg/dl, siendo el objetivo secundario la ausencia de hipoglucemias.
ResultadosSe incluyó a 104 pacientes de 67,8±9,2 años de edad, 13,7±10,2 años de evolución de diabetes y HbA1c media de 7,8±1,5%. En el grupo de intervención se observó una mejoría significativa en las glucemias capilares antes del desayuno, almuerzo, cena y media de 24 h tanto con respecto al día 0 como comparativamente con el grupo control, alcanzando el 7.° día de seguimiento una glucemia media de 148,2±30,3mg/dl. El porcentaje de pacientes con glucemia entre 80 y 180mg/dl superó el 50% desde el día 4 para la glucemia en ayunas, desde el día 5 para la glucemia antes del almuerzo y desde el día 7 para la glucemia antes de la cena. Siete pacientes (13,4%) presentaron hipoglucemias leves en el grupo de intervención y 9 (17,3%) en el grupo control (p=0,817).
ConclusionesLa aplicación de un protocolo de control glucémico en el medio hospitalario es efectiva para mejorar el control metabólico y alcanzar los objetivos establecidos, con un bajo número de hipoglucemias asociadas.
To evaluate the effectiveness and safety of a glucose control protocol designed to manage patients with diabetes in hospital.
Material and methodsAn interventional, prospective and open study was designed for patients with diabetes admitted in a conventional hospital setting. Patients were randomized to an intervention group (glucose control protocol) or to a control group (conventional treatment for diabetes). Blood glucose was performed every 48hours. The primary endpoint was to obtain a pre-prandial blood glucose between 80 and 180mg/dl, and the secondary endpoint was the absence of hypoglycemia.
ResultsThe study included a total of 104 patients (51.0% male), with a mean age of 67.8±9.2 years old, 13.7±10.2 years since onset of diabetes, and mean HbA1c of 7.8±1.5%. The patients in the intervention group showed a significant improvement in glucose control before all meals as well as in the 24hour mean compared to day 0 and with the control group. In the first week, patients achieved a mean blood glucose of 148.2±30.3mg/dl. The percentage of patients with blood glucose between 80 and 180mg/dl gradually increased, exceeding 50% of patients from day 4 for fasting blood glucose, day 5 for blood glucose before lunch, and day 7 for blood glucose before dinner. Seven patients (13.4%) had mild hypoglycemia in the intervention group, and nine (17.3%) in the control group (P=.817).
ConclusionsThe use of a blood glucose control protocol in hospital settings is effective for improving metabolic control and to achieve the targets, with a low rate of associated hypoglycemia.
La diabetes mellitus (DM) es considerada en la actualidad como uno de los principales problemas de salud pública a nivel mundial debido a su elevada prevalencia, a su asociación a comorbilidades y complicaciones crónicas y al elevado impacto sobre el consumo de recursos y costes económicos asociados1. En este sentido, se estima que entre el 9,7 y el 38% de los pacientes adultos ingresados en nuestros hospitales presentan diabetes, variando ampliamente esta cifra en función de la metodología del estudio y la población evaluada2–4. No obstante, la baja notificación del diagnóstico de diabetes en los informes de alta ocasiona frecuentemente una infraestimación de la prevalencia real de diabetes en el medio hospitalario, sobre todo cuando los estudios son realizados a partir de las bases de datos de hospitalización5.
En la actualidad disponemos de algunos estudios experimentales, clínicos observacionales y de intervención, que apoyan el hecho de que la presencia de hiperglucemia durante la hospitalización es un marcador de mal pronóstico, asociándose a un incremento de la tasas de infección, mortalidad y estancia hospitalaria3,6,7. Adicionalmente, algunos estudios clínicos muestran que el mantenimiento de cifras de glucemia cercanas a la normalidad durante el ingreso mejora el pronóstico de los pacientes, tanto en situación crítica como en hospitalización convencional, siendo también favorable en términos de coste-efectividad8–12. Los resultados de estos estudios han puesto en evidencia la necesidad de establecer un abordaje más activo en el tratamiento de la hiperglucemia durante la hospitalización, con el objetivo de alcanzar y mantener durante el ingreso de pacientes no críticos valores de glucemia inferiores a 180-200mg/dl4,12.
A pesar de ello, en muchos centros hospitalarios de nuestro país las pautas de insulina utilizadas durante la hospitalización de pacientes con diabetes no se han modificado de forma significativa, ni tampoco el grado de control glucémico, el cual sigue siendo en muchos casos claramente deficiente13. Además, si bien se han propuesto diversos modelos para la optimización del control glucémico en el medio hospitalario4,14–17, muy pocos han sido evaluados en términos de eficacia y seguridad15–18. Por este motivo, el presente estudio propone evaluar la efectividad y seguridad de un modelo protocolizado de control glucémico en el medio hospitalario en una cohorte de pacientes ingresados en unidades de hospitalización convencional.
Material y métodosSe diseña un estudio de intervención, prospectivo, abierto y controlado, en el que se analiza la efectividad y seguridad de un protocolo de control glucémico (diseñado en el año 2008) para pacientes ingresados en planta de hospitalización convencional del Hospital Universitario Puerta del Mar de Cádiz.
Se consideraron candidatos a participar en el estudio todos los pacientes mayores de 18 años con diabetes tipo 2 conocida o con hiperglucemia detectada durante su hospitalización (glucemia plasmática en ayunas superior 125mg/dl en al menos 2 ocasiones o glucemia al azar igual o superior a 200mg/dl), que estuviesen ingresados en planta de hospitalización convencional un máximo de 72 h y que aceptasen, por escrito, participar en el estudio. Se excluyó a los pacientes ingresados en maternidad, pediatría, unidad de cuidados intensivos y hospitales de día médico y quirúrgico. También se excluyó a las mujeres embarazadas y a los pacientes con inestabilidad hemodinámica severa, enfermedad crítica o terminal, descompensación metabólica severa (cetoacidosis diabética o descompensación hiperosmolar) y a aquellos con nutrición artificial (enteral o parenteral) o en diálisis. Para un nivel de confianza del 95%, con una potencia del 80% y asumiendo una diferencia entre casos y controles en el control glucémico del 30%, se calculó un tamaño muestral necesario de 98 pacientes.
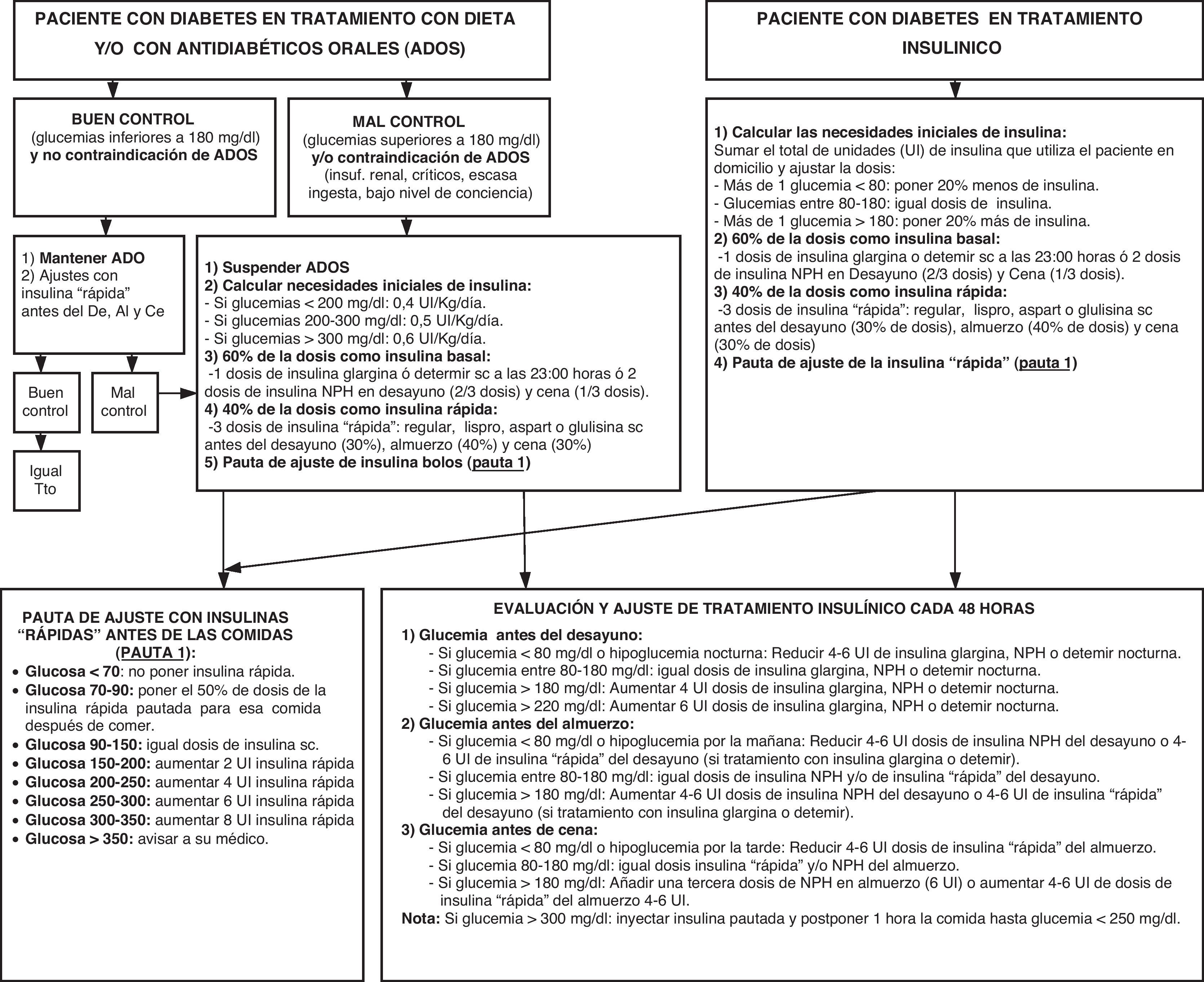
A través de la unidad de admisión del Hospital Puerta del Mar se detectaron a diario todos los pacientes ingresados las 24 h antes, a excepción de los lunes que también se identificó a los pacientes ingresados durante el fin de semana. Los pacientes fueron aleatorizados en función de la cama de hospitalización donde estuviesen ingresados, incluyéndose en la rama de intervención los pacientes ingresados en la cama 1 y en la rama control los pacientes ingresados en la cama 2 (todas las habitaciones tienen 2 camas, 1 y 2). No obstante, los pacientes de la rama de control (tratamiento convencional, según práctica habitual, indicado por su facultativo responsable) que no alcanzasen tras 3 días de seguimiento al menos un 50% de los controles de glucemia capilar entre 80-180mg/dl se asignarían a la rama de intervención aplicándose, desde ese momento y hasta la finalización del estudio, el protocolo de control glucémico de la rama de intervención (anexo 1). Durante la hospitalización se pautó, en todos los casos, una dieta individualizada en función de las características clínicas del paciente repartida en 5 tomas al día (desayuno, media mañana, almuerzo, merienda y cena).
En todos los casos, el primer día del estudio se cumplimentó un cuestionario estandarizado orientado a conocer las principales características clínicas del paciente, historial de su diabetes, presencia de comorbilidades y complicaciones y diagnóstico al ingreso, realizándose extracción analítica tras ayuno de 12 h para la determinación de glucemia, hemoglobina glicosilada (HbA1c) y lipidograma. También se evaluó la presencia de retinopatía diabética mediante retinógrafo de cámara no midriática TOP CON cuyo resultado fue analizado por una única oftalmóloga. Todos los facultativos responsables de los pacientes fueron informados del objetivo y metodología del estudio.
Los pacientes de la rama de intervención fueron evaluados cada 48 h, ajustándose la dosis de insulina según protocolo establecido (anexo 1). En los fines de semana, las modificaciones en el tratamiento se realizaron los viernes (en vez de los sábados) y los lunes (en vez de los domingos), manteniéndose posteriormente la diferencia de 48 h hasta la nueva modificación terapéutica o hasta el lunes, en caso de que la modificación terapéutica se llevase a cabo el viernes previo. Los pacientes de la rama control fueron evaluados a las 72 h para comprobar el grado de control glucémico obtenido durante su ingreso con la pauta de tratamiento prescrita por su facultativo responsable, procediéndose a su inclusión, desde ese momento, en la rama de intervención si al menos un 50% de los controles de glucemia capilar no había alcanzado el objetivo de 80-180mg/dl.
Se estableció como objetivo primario el mantenimiento de cifras de glucemia capilar entre 80 y 180mg/dl, siendo el objetivo secundario la ausencia de hipoglucemias (definidas por la presencia de glucemias capilares inferiores a 60mg/dl). Se excluyó del análisis a los pacientes en los que se incumplió el protocolo de tratamiento asignado, a los que no realizaron un seguimiento mínimo de 3 días y a aquellos cuyas circunstancias clínicas ajenas a la diabetes obligasen a modificar radicalmente la pauta de tratamiento impuesta. Tras completar el seguimiento (máximo de 10 días), o antes, si el paciente fuese a ser dado de alta o trasladado a otro centro, se proporcionó al paciente un informe con las recomendaciones de tratamiento en su domicilio.
Los datos fueron codificados, introducidos y analizados mediante el programa estadístico SPSS versión 12.0 para Windows. El análisis descriptivo de las variables cualitativas se realizó mediante el cálculo de las frecuencias y de los porcentajes y, para las variables cuantitativas se determinaron la media, la desviación típica, la mediana y el rango. Tras la comprobación del supuesto de normalidad en la muestra mediante la prueba de Shapiro Wilk, se realizaron las siguientes pruebas: para comparar las variables cuantitativas entre grupos independientes se utilizó el test de Student; para comparar las variables cualitativas entre grupos independientes se empleó el test de chi–cuadrado y, cuando estaba indicado, el test exacto de Fisher. Todos los valores de significación se refieren al test de 2 colas, considerando la asociación estadísticamente significativa si p<0,05.
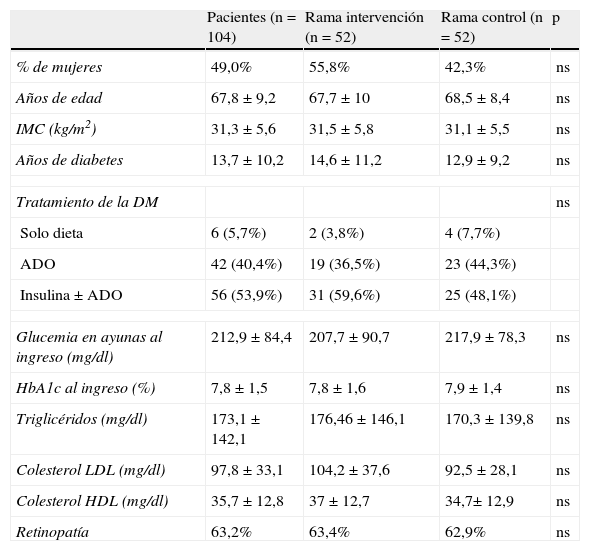
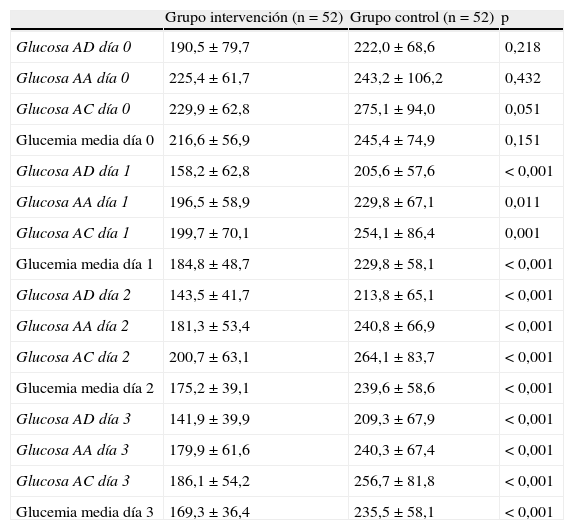
ResultadosSe ha estudiado a un total de 104 pacientes (52 pacientes en cada rama de tratamiento) con diabetes tipo 2 o hiperglucemia detectada durante su hospitalización que completaron adecuadamente el protocolo de tratamiento establecido con un seguimiento mínimo de 3 días. La mayoría de los pacientes estuvieron ingresados en unidades médicas (59,6%), destacando los servicios de cardiología (36 pacientes; 34,6%), cirugía vascular (17 pacientes; 16,3%) y cirugía cardiaca (17 pacientes; 16,3%). Como puede comprobarse en la tabla 1, no se encontraron diferencias estadísticamente significativas en ninguno de los parámetros clínicos o analíticos evaluados entre los pacientes incluidos en la rama de intervención y los de la rama control. Es de destacar que un 53,9% de los pacientes se encontraban con tratamiento insulínico a su ingreso y que el 63% presentaba una retinografía compatible con retinopatía diabética.
Descripción de la población a estudio
| Pacientes (n=104) | Rama intervención (n=52) | Rama control (n=52) | p | |
| % de mujeres | 49,0% | 55,8% | 42,3% | ns |
| Años de edad | 67,8±9,2 | 67,7±10 | 68,5±8,4 | ns |
| IMC (kg/m2) | 31,3±5,6 | 31,5±5,8 | 31,1±5,5 | ns |
| Años de diabetes | 13,7±10,2 | 14,6±11,2 | 12,9±9,2 | ns |
| Tratamiento de la DM | ns | |||
| Solo dieta | 6 (5,7%) | 2 (3,8%) | 4 (7,7%) | |
| ADO | 42 (40,4%) | 19 (36,5%) | 23 (44,3%) | |
| Insulina±ADO | 56 (53,9%) | 31 (59,6%) | 25 (48,1%) | |
| Glucemia en ayunas al ingreso (mg/dl) | 212,9±84,4 | 207,7±90,7 | 217,9±78,3 | ns |
| HbA1c al ingreso (%) | 7,8±1,5 | 7,8±1,6 | 7,9±1,4 | ns |
| Triglicéridos (mg/dl) | 173,1±142,1 | 176,46±146,1 | 170,3±139,8 | ns |
| Colesterol LDL (mg/dl) | 97,8±33,1 | 104,2±37,6 | 92,5±28,1 | ns |
| Colesterol HDL (mg/dl) | 35,7±12,8 | 37±12,7 | 34,7± 12,9 | ns |
| Retinopatía | 63,2% | 63,4% | 62,9% | ns |
ADO: antidiabéticos orales; DM: diabetes mellitus; HbA1c: hemoglobina glicosilada; IMC: índice de masa corporal.
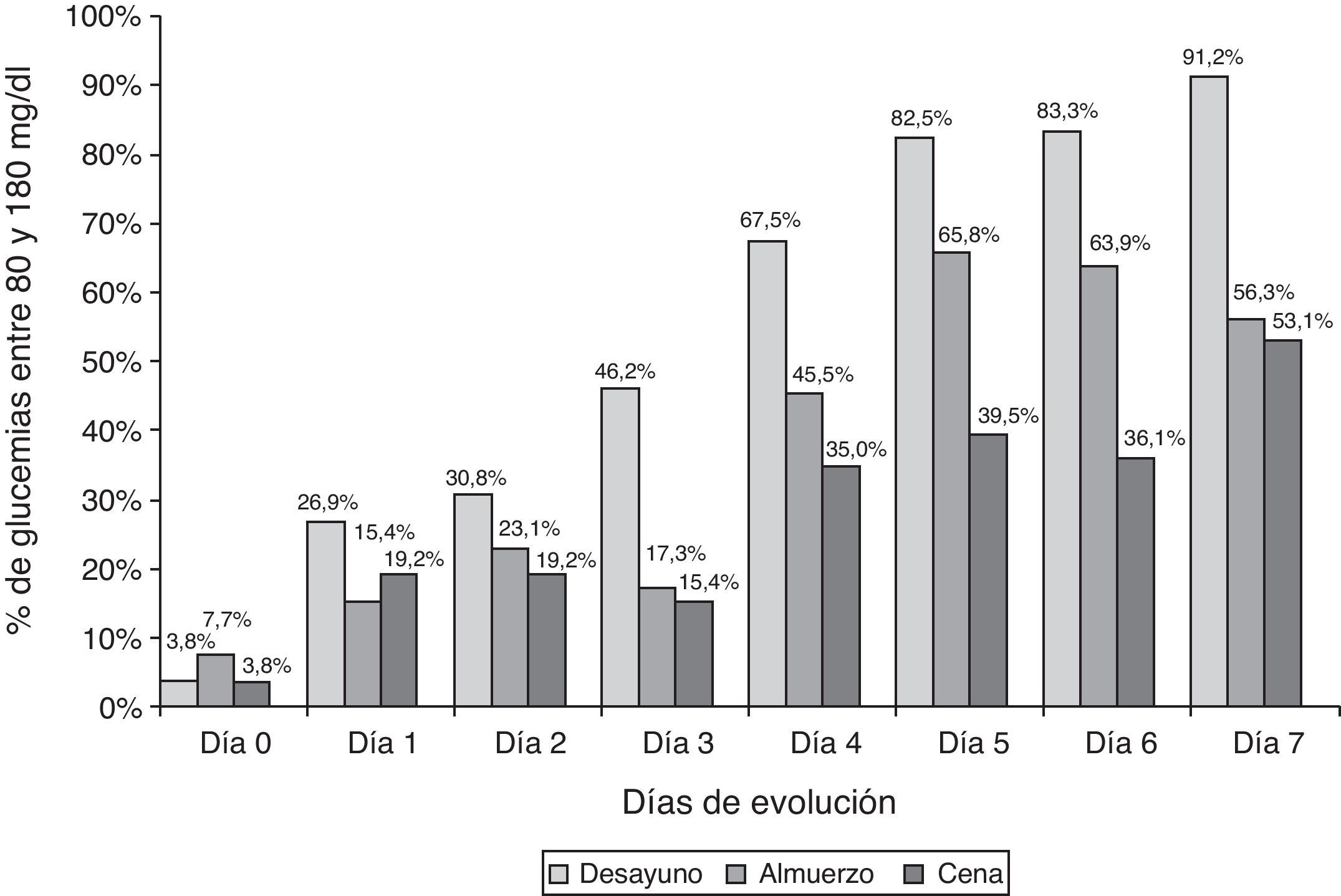
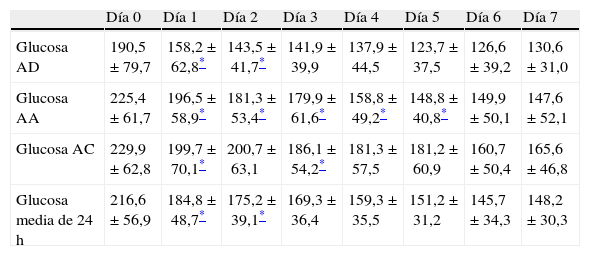
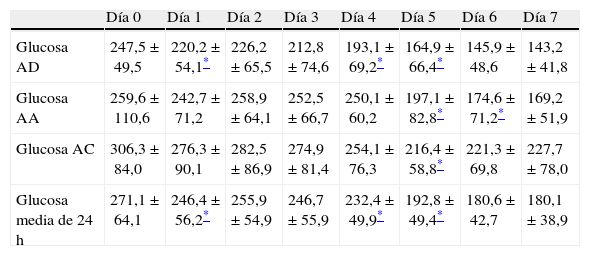
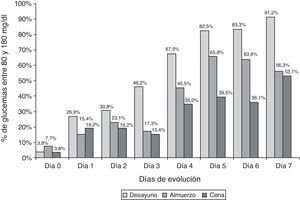
Los 52 pacientes incluidos en el grupo de intervención mostraron una mejoría significativa del control glucémico antes del desayuno, almuerzo, cena y media de 24 h desde el primer día de aplicación del protocolo con respecto al día 0 (día previo a la aplicación del protocolo). Con posterioridad se comprueba que persiste la mejoría progresiva en los controles de glucemia capilar, si bien la significación estadística se alcanza fundamentalmente en la glucemia del almuerzo con respecto a los días previos (tabla 2). De forma paralela también se incrementó progresivamente el porcentaje de pacientes con glucemias capilares dentro del objetivo de 80-180mg/dl, superándose el 50% de los pacientes desde el día 4 para la glucemia en ayunas, día 5 para la glucemia antes del almuerzo y día 7 para la glucemia antes de la cena (fig. 1).
Evolución del control glucémico en el grupo de intervención
| Día 0 | Día 1 | Día 2 | Día 3 | Día 4 | Día 5 | Día 6 | Día 7 | |
| Glucosa AD | 190,5±79,7 | 158,2±62,8* | 143,5±41,7* | 141,9±39,9 | 137,9±44,5 | 123,7±37,5 | 126,6±39,2 | 130,6±31,0 |
| Glucosa AA | 225,4±61,7 | 196,5±58,9* | 181,3±53,4* | 179,9±61,6* | 158,8±49,2* | 148,8±40,8* | 149,9±50,1 | 147,6±52,1 |
| Glucosa AC | 229,9±62,8 | 199,7±70,1* | 200,7±63,1 | 186,1±54,2* | 181,3±57,5 | 181,2±60,9 | 160,7±50,4 | 165,6±46,8 |
| Glucosa media de 24h | 216,6±56,9 | 184,8±48,7* | 175,2±39,1* | 169,3±36,4 | 159,3±35,5 | 151,2±31,2 | 145,7±34,3 | 148,2±30,3 |
AA: antes del almuerzo; AC: antes de la cena: AD: antes del desayuno.
Como puede observarse en la tabla 3, los pacientes incluidos en la rama de intervención alcanzaron un mejor control glucémico antes del desayuno, almuerzo y cena y media de 24 h desde el primer día de aplicación del protocolo respecto a la rama control. Al tercer día de seguimiento, se comprobó que 35 pacientes (67,3% de los pacientes de este grupo) mantenían más de un 50% de las cifras de glucemia capilar fuera del objetivo de control de 80-180mg/dl, por lo que fueron incorporados a la rama de intervención, manteniéndose los restantes 17 pacientes en la rama control ya que su control glucémico fue aceptable. Como se observa en la tabla 4, el control glucémico medio de los 35 pacientes incorporados a la rama de intervención mejoró de forma significativa a partir del día 4 de seguimiento (día 1 de aplicación del protocolo). No obstante, y de forma similar a los pacientes originales de la rama de intervención, se constata un peor control glucémico antes de la cena en todos los días del estudio.
Comparación del control glucémico entre los 2 grupos de tratamiento
| Grupo intervención (n=52) | Grupo control (n=52) | p | |
| Glucosa AD día 0 | 190,5±79,7 | 222,0±68,6 | 0,218 |
| Glucosa AA día 0 | 225,4±61,7 | 243,2±106,2 | 0,432 |
| Glucosa AC día 0 | 229,9±62,8 | 275,1±94,0 | 0,051 |
| Glucemia media día 0 | 216,6±56,9 | 245,4±74,9 | 0,151 |
| Glucosa AD día 1 | 158,2±62,8 | 205,6±57,6 | < 0,001 |
| Glucosa AA día 1 | 196,5±58,9 | 229,8±67,1 | 0,011 |
| Glucosa AC día 1 | 199,7±70,1 | 254,1±86,4 | 0,001 |
| Glucemia media día 1 | 184,8±48,7 | 229,8±58,1 | < 0,001 |
| Glucosa AD día 2 | 143,5±41,7 | 213,8±65,1 | < 0,001 |
| Glucosa AA día 2 | 181,3±53,4 | 240,8±66,9 | < 0,001 |
| Glucosa AC día 2 | 200,7±63,1 | 264,1±83,7 | < 0,001 |
| Glucemia media día 2 | 175,2±39,1 | 239,6±58,6 | < 0,001 |
| Glucosa AD día 3 | 141,9±39,9 | 209,3±67,9 | < 0,001 |
| Glucosa AA día 3 | 179,9±61,6 | 240,3±67,4 | < 0,001 |
| Glucosa AC día 3 | 186,1±54,2 | 256,7±81,8 | < 0,001 |
| Glucemia media día 3 | 169,3±36,4 | 235,5±58,1 | < 0,001 |
AA: antes del almuerzo; AC: antes de la cena; AD: antes del desayuno.
Cambios en el control glucémico en los 35 pacientes del grupo control que pasan al grupo de intervención
| Día 0 | Día 1 | Día 2 | Día 3 | Día 4 | Día 5 | Día 6 | Día 7 | |
| Glucosa AD | 247,5±49,5 | 220,2±54,1* | 226,2±65,5 | 212,8±74,6 | 193,1±69,2* | 164,9±66,4* | 145,9±48,6 | 143,2±41,8 |
| Glucosa AA | 259,6±110,6 | 242,7±71,2 | 258,9±64,1 | 252,5±66,7 | 250,1±60,2 | 197,1±82,8* | 174,6±71,2* | 169,2±51,9 |
| Glucosa AC | 306,3±84,0 | 276,3±90,1 | 282,5±86,9 | 274,9±81,4 | 254,1±76,3 | 216,4±58,8* | 221,3±69,8 | 227,7±78,0 |
| Glucosa media de 24h | 271,1±64,1 | 246,4±56,2* | 255,9±54,9 | 246,7±55,9 | 232,4±49,9* | 192,8±49,4* | 180,6±42,7 | 180,1±38,9 |
AA: antes del almuerzo; AC: antes de la cena; AD: antes del desayuno.
Por último, durante los 10 días de seguimiento se documentaron 17 episodios de hipoglucemias leves, presentándose 9 episodios en la rama control (0,17 episodio de hipoglucemia por paciente) y 8 episodios en la rama de intervención (0,15 episodio de hipoglucemia por paciente) (p=0,817), no presentándose ningún episodio de hipoglucemia severa.
DiscusiónLa presencia de hiperglucemia no controlada, en personas con y sin diabetes, constituye una de las complicaciones más frecuentes durante el proceso de hospitalización en prácticamente todos los servicios y unidades y se asocia a un incremento en el riesgo de desarrollar otras complicaciones y presentar mayores estancias y costes asociados2,5. A pesar de ello, no es infrecuente que esta hiperglucemia no reciba la atención clínica que se merece, eclipsada en parte por la enfermedad principal que motivó el ingreso, lo que ocasiona que durante la hospitalización la mayoría de los pacientes mantenga un control glucémico muy deficiente13,18–21. En este sentido, en nuestro estudio hemos comprobado que el tercer día de su ingreso el 67% de los pacientes de la rama control mantenían más del 50% de las cifras de glucemia capilar por encima de 180mg/dl, dato que sugiere una actitud poco activa por parte del facultativo responsable del paciente para intentar controlar la hiperglucemia durante el ingreso hospitalario. No obstante, este dato es muy similar al comunicado recientemente en un estudio descriptivo realizado en el Hospital de Alcalá de Henares, en el que se observó que el 66% de los pacientes mantenían cifras de control glucémico por encima de los objetivos de control y que el 22% tenían glucemias medias mayores de 200mg/dl19. Las causas que motivan este mal control glucémico durante la hospitalización son múltiples e incluyen el desconocimiento de la importancia de un buen control glucémico, la escasa formación en insulinización que tiene muchos médicos hospitalarios, el mantenimiento del tratamiento con hipoglucemiantes orales, el miedo a provocar episodios hipoglucémicos, las inadecuadas dosis de insulina prescritas, el establecimiento de objetivos de glucemia demasiado elevados y la utilización de las ineficaces pautas móviles de insulina rápida18,22,23.
Nuestro estudio demuestra que la protocolización del tratamiento de la hiperglucemia durante la hospitalización utilizando pautas de insulina con esquema «bolo-basal» es efectiva y segura para alcanzar los objetivos de control establecidos, de forma que casi el 90% de nuestros pacientes alcanzan más de un 50% de cifras de glucemia dentro de objetivos de control. Estos buenos resultados también han sido comunicados en otros estudios de intervención que demuestran tanto la superioridad de los esquemas de tratamiento insulínico con pautas «bolo-basal», con respecto a las pautas móviles de insulina, como su mayor flexibilidad al permitir adaptar el tratamiento a las diferentes circunstancias clínicas que acontecen durante la hospitalización, como los ayunos por intervenciones o pruebas diagnósticas, sin repercusión negativa sobre el control glucémico15–17. De esta forma, tanto en el estudio Rabbit 2 (en el cual se marcó un objetivo de glucemia durante la hospitalización<140mg/dl) como en el nuestro, se alcanzaron niveles de glucemia media inferiores a 180mg/dl a partir del 2.° día de intervención y similares niveles medios de glucemia el último día de hospitalización (140mg/dl en el Rabbit 2 y 148,2±30,3 en nuestro estudio). No obstante, si bien tras 7 días de seguimiento el 91,2% de los pacientes alcanzaron los objetivos de control en ayunas, tan solo la mitad de los pacientes alcanzaron la «normoglucemia» antes del almuerzo y de la cena, lo cual pudiera ser debido tanto a la toma de suplementos a media mañana y en la merienda como al diseño «conservador» del protocolo de insulinización utilizado.
No solo tiene importancia el correcto control metabólico del paciente con diabetes conocida que ingresa en el hospital. La identificación y adecuado tratamiento de la hiperglucemia durante la hospitalización cobra aún más relevancia en el paciente sin diabetes conocida, ya que en estos casos parece incrementarse el desarrollo de complicaciones y la mortalidad3. Además, hasta en un 36% de los pacientes que presentan hiperglucemia durante su hospitalización, este diagnóstico no se incluye en el informe de alta5, lo que dificulta la reclasificación diagnóstica de estos pacientes en muchos casos y causa el retraso en el inicio y optimización del tratamiento hiperglucemiante. De hecho, hasta un 60% de los pacientes que desarrollan hiperglucemia relacionada con el ingreso y que se normaliza al alta, desarrollarán diabetes en un futuro3.
En conclusión, nuestro estudio demuestra que el establecimiento de protocolos específicos con algoritmos de tratamiento insulínico basados en el esquema «bolo-basal» mejora notablemente el control glucémico de los pacientes hospitalizados, permitiendo alcanzar los objetivos de control establecidos de una manera eficaz y segura, de forma claramente superior a los esquemas de tratamiento habitualmente propuestos durante el ingreso hospitalario.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de interés.