Las enfermedades cardiovasculares son la causa principal de muerte en los pacientes con diabetes. A los factores clásicos de riesgo aterogénico y aterotrombótico se suman otros específicos de la diabetes, como la disfunción endotelial, la alteración de procesos hemostáticos y la dislipemia diabética. Los resultados de laboratorio indican la existencia de un estado de hipercoagulabilidad con aumento del funcionalismo plaquetario, alteración de la coagulación plasmática y disminución de sus inhibidores naturales. Esta situación favorece la aparición de episodios tromboembólicos, de lo que se desprende la importancia del tratamiento antitrombótico preventivo en estos pacientes. La indicación de tratamiento anticoagulante será individualizada para cada paciente según la etiopatogenia del riesgo tromboembólico absoluto y/o del procedimiento intervencionista que se vaya a realizar, si se precisa.
Cardiovascular diseases are the main cause of death in diabetic patients. Besides the classic atherogenic and atherothrombotic risk factors, other specific factors of diabetes should be added as endothelial dysfunction, alteration of hemostatic processes and diabetic dyslipidemia. Laboratory results indicate the existence of a hypercoagulable state with increase of the platelet function, alteration of the plasmatic coagulation and decreases in natural inhibitors. This situation facilitates the appearance of thrombosis, underlying the importance of the preventive antithrombotic therapy in these patients. The indication of anticoagulant therapy should be individualized for every patient according to the etiopathogenesis of the absolute thromboembolic risk and/or of the interventional procedure to be performed, if it is necessary.
ácido acetilsalicílico
antitrombina III
complejos trombina- antitrombina
enfermedad cardiovascular
fragmentos 1+2 de la protrombina
fibrilación auricular
fibrinopéptido A
factor VIII Von Willebrand
hemoglobina glucosilada
heparina de bajo peso molecular
heparina no fraccionada
hipertensión
óxido nítrico
inhibidor del activador del plasminógeno 1
prostaglandina I2
tratamiento anticoagulante oral
trombopenia inducida por heparina
activador tisular del plasminógeno
tromboxano A2.
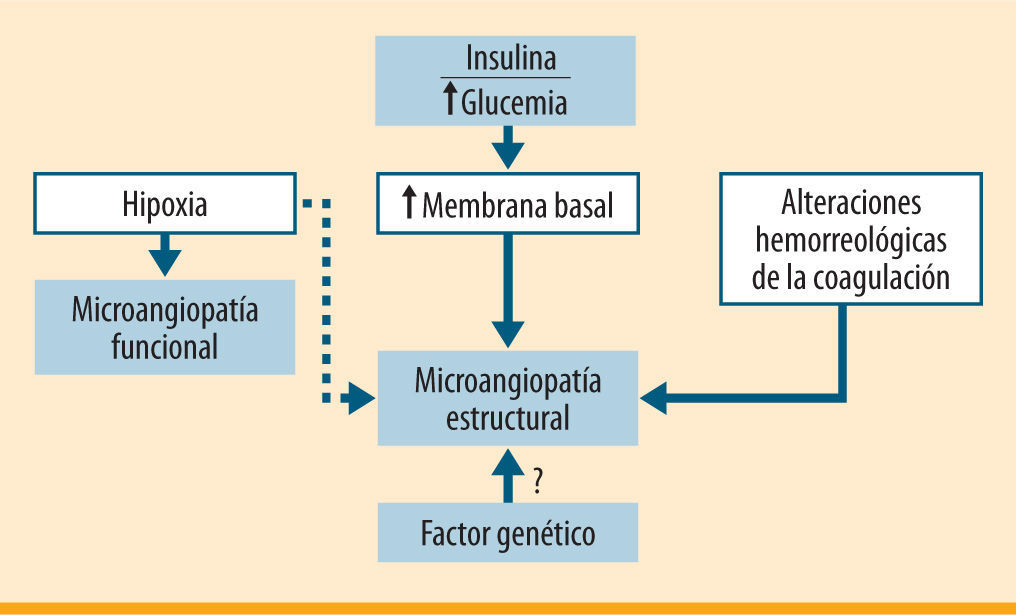
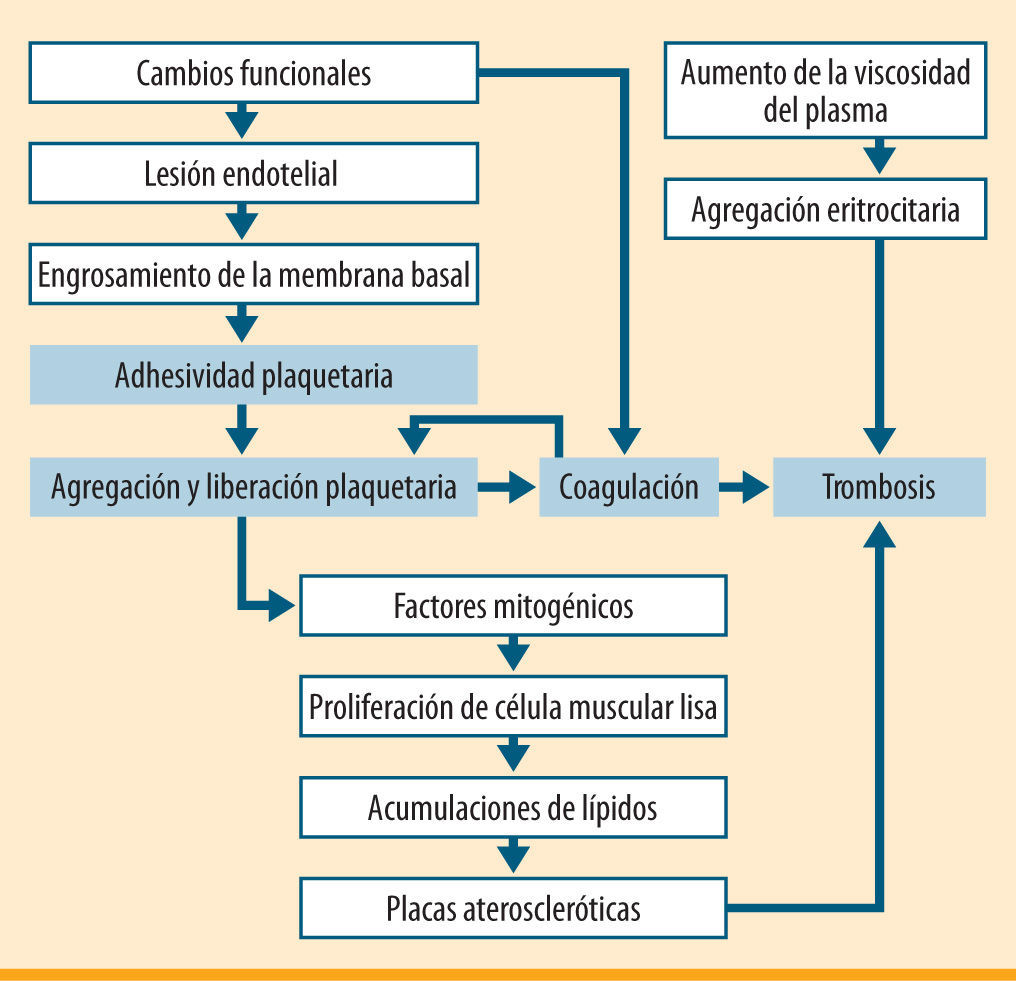
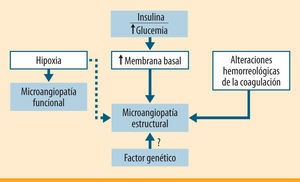
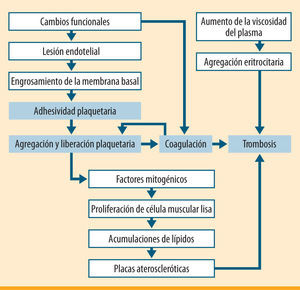
La prevalencia de la diabetes en la población general es superior al 6% y va aumentando con el envejecimiento de ésta, la mayor prevalencia de los factores ambientales de riesgo (obesidad, sedentarismo, etc.) y la mejora de los métodos de detección precoz. Las complicaciones vasculares de los pacientes con diabetes pueden ocurrir en los pequeños vasos (microangiopatía) (figura 1) o en los grandes (macroangiopatía) (figura 2). En ambas situaciones, se encuentran implicados en su etiopatogenia factores hemorreológicos y hemostáticos. Los pacientes con diabetes presentan un riesgo más elevado e independiente de desarrollar enfermedad aterosclerótica cardiovascular que la población general, en cualquiera de sus modalidades: enfermedad coronaria, vascular cerebral y vascular periférica1,2. Estas enfermedades ateroscleróticas representan aproximadamente el 70% de las causas de fallecimiento en esta población3. A los factores clásicos de riesgo aterogénico y aterotrombótico, como la edad, el tabaquismo o la hipertensión, se suman en estos pacientes otros específicos de la diabetes, como son la disfunción endotelial, la alteración de los procesos hemostáticos (activación plaquetaria, coagulación y fibrinólisis), así como la dislipemia diabética.
La interacción de estos factores acelerará el proceso de aterosclerosis y la aparición de la enfermedad cardiovascular (ECV) en la diabetes, y pone de manifiesto la importancia que tiene hoy en día la prevención primaria o secundaria de los episodios aterotrombóticos en estos pacientes.
Disfunción endotelialLa pérdida de la integridad endotelial sería responsable del inicio del proceso aterosclerótico y estaría involucrada hasta la consecución del episodio trombótico. El endotelio vascular está formado por una monocapa continua de células que tapizan la cara luminar interna de los vasos (arterias, venas y capilares), constituyen do no sólo una simple separación física pasiva, sino también una barrera biológica activa en la interfase sangre-tejidos, con un alto grado de especialización funcional, ya que es a la vez receptora, transductora y emisora de señales con acciones exocrinas, autocrinas y paracrinas implicadas en procesos vasoactivos, metabólicos e inmunológicos (tabla 1).
En los pacientes diabéticos encontramos:
- •
Disminución del óxido nítrico (ON) sintetizado por el endotelio, que tiene un papel antitrombótico porque inhibe la adhesividad y agregación plaquetaria y de los monocitos4; además, disminuye el fibrinógeno y el factor de agregación plaquetaria5, por lo que se comporta como sustancia vasodilatadora. En los pacientes con diabetes tipo 1 y 2, las alteraciones de la vasodilatación que se producen parecen estar mediadas por este compuesto6,7.
- •
Disminución de prostaglandina I2 (PGI2): tiene una potente acción vasodilatadora e inhibidora de la adhesividad y agregación plaquetaria, y se sintetiza a nivel endotelial8,9.
- •
Aumento de tromboxano A2 (TXA2): producido por las plaquetas y el endotelio, es vasoconstrictor, y en concentraciones fisiológicas actúa contrarrestando el ON10.
El papel de la endotelina, de acción vasoconstrictora, es controvertido y está por dilucidar en este tipo de pacientes. La homocisteína también parece que tendría un papel en la disfunción endotelial a través de mecanismos de la peroxidación lipídica, en la síntesis de óxido nítrico y en trabajos experimentales sobre la activación y agregación plaquetaria a expensas de la trombomodulina11.
HemostasiaLos resultados de laboratorio en estos pacientes muestran los cambios siguientes.
Aumento de la actividad plaquetarEl número de plaquetas es normal, pero se ha constatado una mayor sensibilidad a los agentes agregantes12 y un aumento de la síntesis de TXA2 e inhibidor del activador del plasminógeno 1 (PAI-1), y se encuentran elevados los niveles de productos liberados por las plaquetas considerados marcadores de su activación, como son el PF4, la β-tromboglobulina y el TXB213,14. También existe mayor número de agregados circulantes15–17.
Alteración de la coagulación plasmáticaAumentan las tasas de fibrinógeno, factores VII, VIII, IX y XII, calicreína y factor VIII Von Willebrand (FvW), así como de fibrinopéptido A (FPA) liberado por acción de la trombina, que parece estar en relación con el mal control glucémico, incrementándose incluso antes de aparecer las complicaciones vasculares18. Los complejos TAT (complejos trombina-antitrombina) y los F 1+2 de la protrombina parece que mantienen correlación inversa con la glucosa, pero no con la hemoglobina glucosilada (HbA1c)19. Los inhibidores naturales de la coagulación, aunque algunos trabajos los encuentran normales, parece que también se ven afectados. Disminuye la antitrombina III (ATIII) en correlación inversa con la HbA1c, y disminuye también la proteína C que, activada, ejerce un control sobre los factores V y VIII20,21.
FibrinólisisAumenta el activador tisular del plasminógeno (t-PA) antigénico, pero disminuye su actividad plasmática, aumentando la de su inhibidor, el PAI-1. En los pacientes con diabetes tipo 1 este aumento se asocia a la presencia de enfermedad vascular periférica y a la existencia de microalbuminuria22.
Hay pues evidencias biológicas de disfunción endotelial, activación plaquetar, aumento de la coagulación plasmática y disminución del sistema inhibidor. Todo ello conforma un estado de hipercoagulabilidad en estos pacientes. Este estado de hipercoagulabilidad, junto con la dislipemia (que presentan el 70% de los pacientes), supone la base del aumento del riesgo tromboembólico. De ahí la importancia de mantener una actitud y tratamiento preventivos.
Prevención y tratamiento antitrombóticoExisten muchos trabajos sobre las alteraciones hemostáticas de los pacientes con diabetes, pero que observen la respuesta específica de este colectivo a los distintos tratamientos hay pocos, y además son controvertidos. Está reconocido que el riesgo absoluto de ECV en los pacientes diabéticos varía y depende de características individuales. Así, hay pruebas de que algunos pacientes (niños y jóvenes recién diagnosticados) tienen bajo riesgo hasta pasados unos 10 años de evolución de su diabetes. En la diabetes tipo 1 el riesgo es menor que en la tipo 2, pero sigue siendo dramático cuando se lo compara con el de las personas no diabéticas de edad similar. Además, no hay datos objetivos que sugieran que la reducción de los factores de riesgo, particularmente el control de lípidos, el tratamiento antitrombótico con ácido acetilsalicílico (AAS) y el control de la glucosa, sea menos efectiva en la diabetes tipo 1 que en la tipo 2. Por eso, todas las recomendaciones preventivas son aconsejables para ambos tipos de pacientes23.
Hoy en día los tratamientos antitrombóticos son primordiales en la ECV, por la evidente relación trombosis-aterosclerosis y el coste socioeconómico de la misma. La indicación de tratamiento será individualizada y vendrá determinada por el sustrato trombogénico y el riesgo tromboembólico, así como por las posibles contraindicaciones y/o el riesgo hemorrágico de cada paciente. La diabetes será un factor más de riesgo, independiente y sumatorio, para valorar la necesidad según el riesgo-beneficio del tratamiento.
Los fármacos antitrombóticos pueden ser antiagregantes, anticoagulantes y fibrinolíticos. El tratamiento antitrombótico de elección en la prevención primaria cardiovascular de pacientes con diabetes tipo 1 y 2, aunque sigue siendo controvertido, es la antiagregación con AAS por su relación coste-beneficio, siempre que no haya contraindicaciones (en cuyo caso se deben valorar otros antiagregantes) o que el paciente ya esté anticoagulado por algún otro motivo. Las dosis de AAS serán de 75–162 mg/día, y no se recomienda en menores de 20 años por el riesgo de síndrome de Reye.
Los anticoagulantes estarán indicados de manera individualizada en cada paciente, en función de la etiopatogenia del riesgo tromboembólico absoluto y/o del procedimiento intervencionista (si lo precisara), pero no para reducir el riesgo de ECV sólo por su diabetes, y siempre teniendo en cuenta las contraindicaciones absolutas y relativas de dicho tratamiento. Así, en pacientes en fibrilación auricular (FA), incluidos aquellos en FA paroxística, que tienen dos o más factores de riesgo para accidente cerebrovascular agudo (ACVA), se recomienda anticoagulación con dicumarínicos a largo plazo con un rango de la ratio internacional normalizada (INR) de 2–3, siendo los factores que es preciso considerar la edad (>75 años), y la existencia de hipertensión (HTA), diabetes o disfunción ventricular severa. En los pacientes con un solo factor de riesgo se puede considerar como alternativa el AAS24. La diabetes, si la HTA está controlada, no añade riesgo hemorrágico al tratamiento, pero sí el recibir tratamiento concomitante con antiagregantes25. No parece existir asociación entre el control del tratamiento anticoagulante oral (TAO) y los niveles de glucemia, no precisando estos pacientes mayor monitorización que los no diabéticos26.
En la enfermedad vascular arterial periférica un 30% de los pacientes tienen diabetes, y la terapéutica preventiva indicada son los antiagregantes. La anticoagulación no parece añadir beneficios y se asocia a una mayor incidencia de complicaciones hemorrágicas27,28.
Actualmente se utilizan la heparina no fraccionada (HNF), la heparina de bajo peso molecular (HBPM), los fármacos antivitamina K (warfarina [Sintrom®], etc.), los inhibidores directos de la trombina y los inhibidores directos del factor Xa. Existen diversos estudios que tratan de demostrar la mayor o menor eficacia y seguridad de la utilización de unos u otros en diferentes situaciones29.
Los inhibidores directos de la trombina actualmente aprobados por su probada eficacia para su utilización en clínica son la hirudina (Refludin®), la bivalirudina (Angiomax®) y el argatrobán. La hirudina está indicada en el tratamiento de la trombopenia inducida por heparina (TIH), la angina inestable o el infarto agudo de miocardio (IAM) sin ST elevado. La bivalirudina se utiliza como alternativa a la heparina en pacientes sometidos a angioplastia coronaria transluminal percutánea (ACTP). Finalmente, el argatrobán es eficaz en la TIH, la enfermedad cerebral aguda y la enfermedad arterial periférica. Algunos de los nuevos inhibidores del factor Xa ya tienen aprobada su indicación en la profilaxis de la cirugía ortopédica (cadera y rodilla), y están en ensayo clínico para prevención en el tromboembolismo pulmonar (TVP), la FA y el síndrome coronario agudo (SCA). No existe experiencia en situaciones complejas como la insuficiencia renal, la edad avanzada, la trombopenia o la administración simultánea con antiagregantes, pues los ensayos clínicos realizados excluyen a este tipo de pacientes. Entre sus ventajas destacan la comodidad de la vía oral y, tal vez, el no precisar controles ni ajuste de dosis. Como inconveniente, por el momento, el no contar con antídoto conocido.
ConclusionesEn la diabetes existe un estado de hipercoagulabilidad que favorece la aparición de episodios tromboembólicos, fundamentalmente arteriales. El tratamiento anticoagulante no es de elección en la prevención, pero puede ser necesario su uso, aislado o complementando al tratamiento antiagregante, en situaciones de riesgo tromboembólico sobreañadido a la enfermedad.
- •
La diabetes mellitus es una enfermedad de elevado riesgo cardiovascular, que puede hacer necesaria la instauración de un tratamiento anticoagulante en determinadas situaciones.
- •
Los anticoagulantes estarán indicados de manera individualizada en cada paciente en función de la etiopatogenia del riesgo tromboembólico absoluto y/o del procedimiento intervencionista que se vaya a realizar.
- •
No parece existir asociación entre el tratamiento anticoagulante oral y los niveles de glucemia, por lo que los pacientes no precisan intensificar su monitorización glucémica en caso de necesitar tratamiento anticoagulante.
M.S. García Muñoz declara que no existen conflictos de intereses en relación con el presente manuscrito.