Desde los primeros años de este siglo los sistemas de monitorización continua de glucosa (MCG) se han introducido en nuestra práctica clínica. Esta herramienta no solo ha mejorado las posibilidades de alcanzar un control efectivo a personas con diabetes mellitus (DM), sino que nos ha permitido a los profesionales dedicados al manejo de la DM avanzar en el conocimiento de las fluctuaciones de la glucemia que antes solo sospechábamos. Nos ha dado información valiosa sobre los efectos reales de recursos terapéuticos y tratamientos complejos como la infusio¿n subcuta¿nea continua de insulina (ISCI) o los nuevos análogos de insulina.
Desde la aparición en el mercado de los primeros modelos, el progreso técnico de los mismos ha sido continuo. En la actualidad aportan información de glucosa en tiempo real (MCGtr), utilizan conexión inalámbrica y han aumentado notablemente la precisión de medida y la duración de los sensores subcutáneos1.
Sin embargo, se trata de sistemas con cierta complejidad técnica que aportan información fiable, pero que requiere destreza y motivación para emplearla adecuadamente y, sobre todo, suponen un considerable coste adicional.
En el momento en que tenemos que establecer una estrategia coste-efectiva para el uso de este tipo de nuevas tecnologías es fundamental definir quiénes son los pacientes candidatos y las indicaciones en los que proporcionarían una mejora del control glucémico comparado con las medidas de control habituales2.
Las aplicaciones exclusivamente dirigidas a la investigación deben considerarse de otra manera. La MCGtr tiene en este campo una utilidad indiscutible pero no puede confundirse con las indicaciones clínicas probadas.
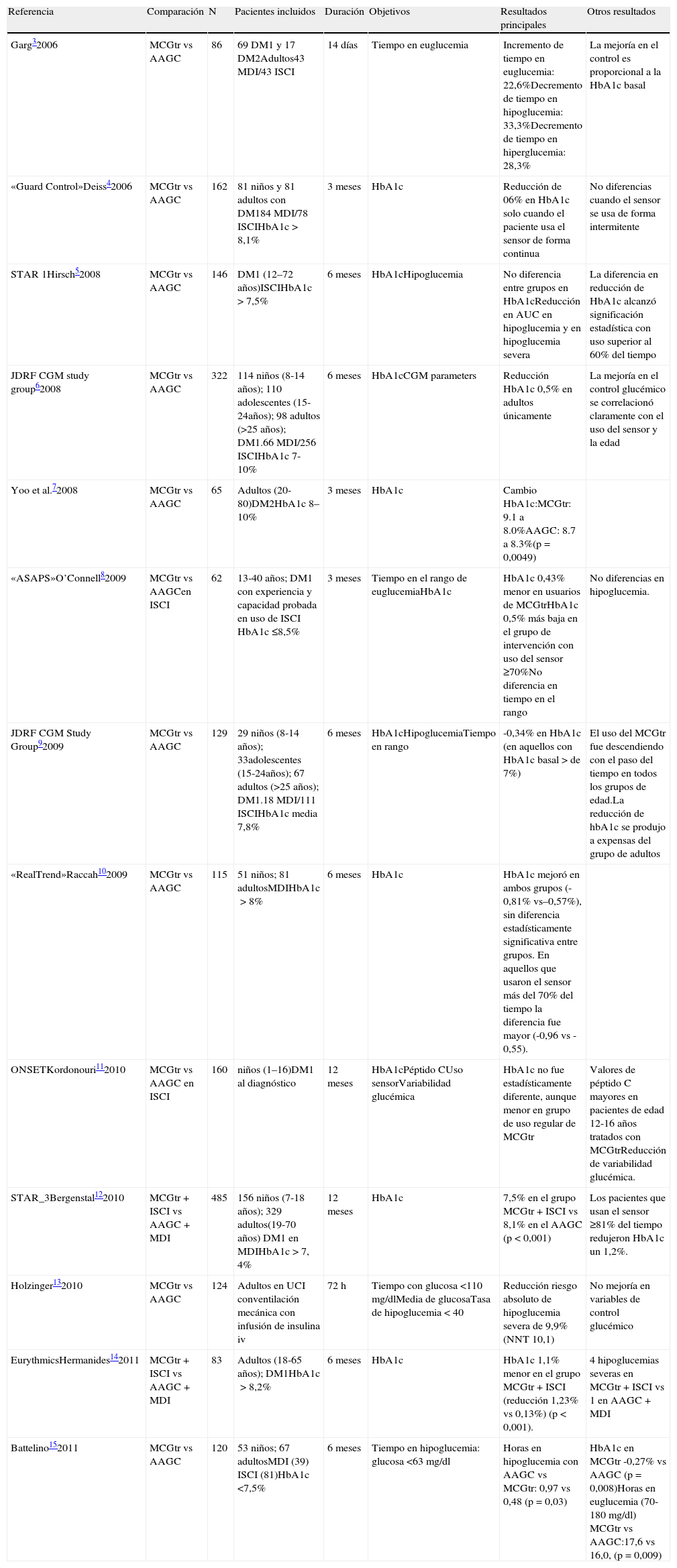
Poblaciones incluidas en ensayos clínicos y estrategias de uso de MCGtr: posibles indicacionesMonitorización continua de glucosa en tiempo real en diabetes mellitus tipo 1Como es lógico, la mayoría de los estudios de eficacia con MGCtr se han diseñado y realizado en pacientes con DM tipo 1 (DM1) (tabla 1)3–15. De hecho, la mayoría de los sujetos reclutados ya usaban tratamiento con ISCI o lo iniciaron junto con la MCGtr en el momento de la aleatorización. Esta estrategia, además de suponer una dificultad para asignar el efecto en exclusiva a la MCGtr, hace discutible generalizar sus efectos a cualquier paciente con DM1 independientemente de su modalidad de tratamiento16. En el estudio RealTrend sí se diferenció el efecto aislado de la MCGtr cuantificándose una reducción extra de hemoglobina glucosilada (HbA1c) de 0,4%10. Muy recientemente se ha publicado un estudio comparando el uso de MCGtr en personas con DM1 que utilizan multidosis de insulina (MDI) vs ISCI17. Los resultados indican que se produjo una reducción (0,3%) de HbA1c en ambos grupos sin diferencias significativas, si bien se trata de un estudio no aleatorizado y de los 60 pacientes que lo iniciaron solo fueron evaluables 34 al final de los 6 meses de estudio, lo que limita mucho la validez de los resultados.
Estudios aleatorizados con monitorización continua de glucosa en tiempo real (sistemas actualmente en uso)
| Referencia | Comparación | N | Pacientes incluidos | Duración | Objetivos | Resultados principales | Otros resultados |
| Garg32006 | MCGtr vs AAGC | 86 | 69 DM1 y 17 DM2Adultos43 MDI/43 ISCI | 14 días | Tiempo en euglucemia | Incremento de tiempo en euglucemia: 22,6%Decremento de tiempo en hipoglucemia: 33,3%Decremento de tiempo en hiperglucemia: 28,3% | La mejoría en el control es proporcional a la HbA1c basal |
| «Guard Control»Deiss42006 | MCGtr vs AAGC | 162 | 81 niños y 81 adultos con DM184 MDI/78 ISCIHbA1c>8,1% | 3 meses | HbA1c | Reducción de 06% en HbA1c solo cuando el paciente usa el sensor de forma continua | No diferencias cuando el sensor se usa de forma intermitente |
| STAR 1Hirsch52008 | MCGtr vs AAGC | 146 | DM1 (12–72 años)ISCIHbA1c>7,5% | 6 meses | HbA1cHipoglucemia | No diferencia entre grupos en HbA1cReducción en AUC en hipoglucemia y en hipoglucemia severa | La diferencia en reducción de HbA1c alcanzó significación estadística con uso superior al 60% del tiempo |
| JDRF CGM study group62008 | MCGtr vs AAGC | 322 | 114 niños (8-14 años); 110 adolescentes (15-24años); 98 adultos (>25 años); DM1.66 MDI/256 ISCIHbA1c 7-10% | 6 meses | HbA1cCGM parameters | Reducción HbA1c 0,5% en adultos únicamente | La mejoría en el control glucémico se correlacionó claramente con el uso del sensor y la edad |
| Yoo et al.72008 | MCGtr vs AAGC | 65 | Adultos (20-80)DM2HbA1c 8–10% | 3 meses | HbA1c | Cambio HbA1c:MCGtr: 9.1 a 8.0%AAGC: 8.7 a 8.3%(p=0,0049) | |
| «ASAPS»O’Connell82009 | MCGtr vs AAGCen ISCI | 62 | 13-40 años; DM1 con experiencia y capacidad probada en uso de ISCI HbA1c ≤8,5% | 3 meses | Tiempo en el rango de euglucemiaHbA1c | HbA1c 0,43% menor en usuarios de MCGtrHbA1c 0,5% más baja en el grupo de intervención con uso del sensor ≥70%No diferencia en tiempo en el rango | No diferencias en hipoglucemia. |
| JDRF CGM Study Group92009 | MCGtr vs AAGC | 129 | 29 niños (8-14 años); 33adolescentes (15-24años); 67 adultos (>25 años); DM1.18 MDI/111 ISCIHbA1c media 7,8% | 6 meses | HbA1cHipoglucemiaTiempo en rango | -0,34% en HbA1c (en aquellos con HbA1c basal>de 7%) | El uso del MCGtr fue descendiendo con el paso del tiempo en todos los grupos de edad.La reducción de hbA1c se produjo a expensas del grupo de adultos |
| «RealTrend»Raccah102009 | MCGtr vs AAGC | 115 | 51 niños; 81 adultosMDIHbA1c>8% | 6 meses | HbA1c | HbA1c mejoró en ambos grupos (-0,81% vs–0,57%), sin diferencia estadísticamente significativa entre grupos. En aquellos que usaron el sensor más del 70% del tiempo la diferencia fue mayor (-0,96 vs -0,55). | |
| ONSETKordonouri112010 | MCGtr vs AAGC en ISCI | 160 | niños (1–16)DM1 al diagnóstico | 12 meses | HbA1cPéptido CUso sensorVariabilidad glucémica | HbA1c no fue estadísticamente diferente, aunque menor en grupo de uso regular de MCGtr | Valores de péptido C mayores en pacientes de edad 12-16 años tratados con MCGtrReducción de variabilidad glucémica. |
| STAR_3Bergenstal122010 | MCGtr+ISCI vs AAGC+MDI | 485 | 156 niños (7-18 años); 329 adultos(19-70 años) DM1 en MDIHbA1c>7, 4% | 12 meses | HbA1c | 7,5% en el grupo MCGtr+ISCI vs 8,1% en el AAGC (p<0,001) | Los pacientes que usan el sensor ≥81% del tiempo redujeron HbA1c un 1,2%. |
| Holzinger132010 | MCGtr vs AAGC | 124 | Adultos en UCI conventilación mecánica con infusión de insulina iv | 72h | Tiempo con glucosa <110mg/dlMedia de glucosaTasa de hipoglucemia<40 | Reducción riesgo absoluto de hipoglucemia severa de 9,9% (NNT 10,1) | No mejoría en variables de control glucémico |
| EurythmicsHermanides142011 | MCGtr+ISCI vs AAGC+MDI | 83 | Adultos (18-65 años); DM1HbA1c>8,2% | 6 meses | HbA1c | HbA1c 1,1% menor en el grupo MCGtr+ISCI (reducción 1,23% vs 0,13%) (p<0,001). | 4 hipoglucemias severas en MCGtr+ISCI vs 1 en AAGC+MDI |
| Battelino152011 | MCGtr vs AAGC | 120 | 53 niños; 67 adultosMDI (39) ISCI (81)HbA1c <7,5% | 6 meses | Tiempo en hipoglucemia: glucosa <63mg/dl | Horas en hipoglucemia con AAGC vs MCGtr: 0,97 vs 0,48 (p=0,03) | HbA1c en MCGtr -0,27% vs AAGC (p=0,008)Horas en euglucemia (70-180mg/dl) MCGtr vs AAGC:17,6 vs 16,0, (p=0,009) |
AAGC: autoanálisis de glucemia capilar; DM1: diabetes mellitus tipo 1; DM2: diabetes mellitus tipo 2;HbA1c; hemoglobina glucosilada; ISCI Infusión subcutánea continua de insulina; iv: intravenosa; MCGtr: monitorización continua de glucosa en tiempo real; MDI: multidosis de insulina; NNT: número necesario a tratar; UCI: Unidad de Cuidados Intensivos.
En esta misma revista Rigla et al.han revisado muy recientemente la utilidad de la MCGtr en esta población18. Tras revisar los escasos estudios aleatorizados que incluyeron personas con DM23,7 y otros estudios con metodología diferente y objetivos más concretos reconocen que: «Aunque las posibilidades teóricas de uso de la MCG en la DM2 son innumerables, por el momento disponemos de muy pocos trabajos que exploren este tema» y que la recomendación para su uso en esta indicación se haría extrapolando resultados obtenidos en DM1.
Monitorización continua de glucosa en tiempo real en embarazoNo conocemos estudios aleatorizados publicados en mujeres gestantes con MCGtr, aunque existen estudios previos con sistemas sin información en tiempo real y otros puntuales que han aportado información interesante sobre el perfil glucémico en el embarazo en mujeres con y sin DM. Hoy en día los datos son casi inexistentes para avalar la indicación clínica en esta población16.
Monitorización continua de glucosa en tiempo real en pacientes ingresadosEn el campo de pacientes ingresados en hospital, el interés se ha centrado especialmente en el uso de la MCGtr para mejorar el ajuste de tratamiento insulínico intensivo en pacientes ingresados en Unidades de Cuidados Intensivos (UCI). Un estudio aleatorizado realizado en este contexto obtuvo una reducción muy discreta del riesgo de hipoglucemia severa (9,9%, número necesario a tratar [NNT]: 10,1) sin mejoría en el control glucémico comparado con control intensivo según algoritmo terapéutico sin MCGtr13. Estos resultados además se sitúan en el contexto de los datos recientes que cuestionan seriamente aplicar criterios de control estricto/normoglucemia en UCI.
Terapia con infusio¿n subcuta¿nea continua de insulinaDe forma muy interesante parece confirmarse que precisamente el inicio de una terapia con ISCI puede ser una de las indicaciones principales de la MCGtr. Así se mostró en el estudio Eurythmics14. En este estudio multicéntrico se obtuvo una diferencia en la reducción de HbA1c de 1,1% mediante el uso combinado de ISCI+MCGtr respecto a MDI junto con autoanálisis de glucemia capilar (AAGC).
Uso continuado vs intermitenteEn cuanto al modo en que se utilizó, parece claro que la frecuencia de uso de la MCGtr es definitiva a la hora de conseguir reducciones de HbA1c. La mayoría de los estudios confirman que las mejorías significativas en el control glucémico se produjeron con la utilización de la MCGtr más de un 70% del tiempo.
En los estudios que han comparado específicamente el uso continuo vs intermitente, como el de Deiss et al.4, se ha mostrado que el uso de MCGtr de forma intermitente no consigue reducciones de HBA1c estadísticamente significativas respecto a AAGC.
EdadLos estudios que incluyeron diversos grupos de edad, especialmente los realizados por el Juvenile Diabetes Research Foundation Continuous Glucose Monitoring Study Group6,9, muestran que la efectividad se pierde en niños y adolescentes precisamente por el aspecto anteriormente citado: solo en los adultos el tiempo de uso se mantenía por encima del porcentaje mínimo para conseguir reducciones estadísticamente significativas en HbA1c.
Objetivos a alcanzar con la monitorización continua de glucosa en tiempo realReducción de hemoglobina glucosiladaLa reducción de HbA1c esperable con uso continuo de la MCGtr y especialmente en pacientes adultos con DM1 en tratamiento con ISCI es de aproximadamente un 0,5% (0,3-0,7%)19.
Tiempo en euglucemiaVarios de los estudios realizados (tabla 1) indican un incremento del tiempo pasado en euglucemia y algunos reducción del tiempo en rangos predefinidos como hipo o hiperglucemia, sin embargo no todos estos resultados alcanzaron significación estadística15,20.
Reducción de riesgo de hipoglucemiasEn el estudio publicado recientemente por Battelino et al. (tabla 1)15 se comparó de forma prospectiva y aleatorizada el tiempo en hipoglucemia en pacientes con DM1 (53 niños, 67 adultos, 39 con MDI y 81 con ISCI, HbA1c <7,5%) usando MCGtr vs AAGC. Además de conseguir una reducción de HbA1c de 0,27% en MCGtr vs AAGC (p=0,008) el tiempo (horas) en hipoglucemia fue menor con MCGtr (0,97) que con AAGC (0,48) (p=0,03). Aunque el tiempo pasado en glucemia <55mg/dl fue menor en MCGtr (0,28 vs 0,37), este resultado no alcanzó significación estadística (p=0,05).
Los estudios realizados no tienen el suficiente poder estadístico para confirmar o descartar que la MCGtr pueda reducir el riesgo de hipoglucemia severa, aunque sí se confirma que la reducción de HbA1c obtenida no se asocia con un aumento del riesgo de hipoglucemias19.
Calidad de vidaUn estudio ha intentado analizar este aspecto mediante una encuesta a través de internet en 311 sujetos21. Concluye que los usuarios de MCGtr+ISCI muestran mayor satisfacción con el tratamiento y calidad de vida que los pacientes que utilizan AAGC+ISCI.
Coste-efectividadLa relación coste-efectividad ha sido valorada recientemente. En el primero de los análisis se calcula un coste de 4.930–7.120$ por persona/año comparado con 550–2.740$ para AAGC, considerando que la MCGtr podría ser coste-efectiva en personas con DM1 con mal control, pero que no es posible hacer esta estimación en otras poblaciones o para prevención de hipoglucemia por falta de datos16. En el segundo trabajo22 se hace una estimación de coste-efectividad basándose en los resultados de los estudios del Juvenile Diabetes Research Foundation Continuous Glucose Monitoring Study Group (tabla 16,9). Concluye que el uso de MCGtr podría ser coste-efectiva en pacientes con DM1 utilizando un umbral para esta consideración de 100.000$/QALY (quality-adjusted life year) (en general este límite se sitúa en 60.000$) y reconociendo que se trata de una estimación no exenta de incertidumbre. Por último, McQueen et al analizaron el coste-efectividad de la MCGtr comparado con AAGC en adultos con DM1 en Estados Unidos23. Encuentran que la MCGtr obtine una mejora esperada de 0.52 QALYs, con un incremento de coste de 23.552$. Concluyen que el uso de MCGtr puede ser coste efectiva en adultos con DM1 y HbA1c mayor de 8%.
ToleranciaLa práctica clínica y los estudios realizados confirman que existen pacientes que no toleran el dispositivo a pesar de cumplir con otras características a priori necesarias para ser candidatos a su uso15,20.
ConclusionesA la espera de nuevos datos procedentes de estudios metodológicamente válidos para avalar indicaciones de uso clínico, en el momento actual podemos asumir que la MCGtr podría estar indicada en aquellos pacientes que acrediten todas las siguientes características:
- -
Pacientes con DM1.
- -
Adultos.
- -
En tratamiento intensivo (preferentemente ISCI).
- -
Capaces e interesados en utilizar el sistema de forma continuada (más del 70% del tiempo).
- -
Motivados y formados para utilizar la información obtenida en tiempo real.
Los autores declaran no tener ningún conflicto de intereses.