La diabetes mellitus (DM) es una enfermedad cuyas complicaciones a corto plazo (hiperglucemia e hipoglucemia) pueden afectar al normal funcionamiento neurofisiológico, especialmente cuando el control metabólico de la enfermedad no es el adecuado.
ObjetivosEstudiar el rendimiento neurofisiológico de un grupo de niños diagnosticados de DM.
Material y métodosLa muestra está formada por un grupo de 42 niños diabéticos (GD) y otro grupo control formado por 43 niños no diabéticos (GND). El GD se dividió en dos subgrupos: diabéticos precoces y diabéticos tardíos, dependiendo de la edad de diagnóstico de la enfermedad, antes o después de los 5 años.
PruebasSe registraron potenciales evocados visuales (PEV) y potenciales evocados auditivos (PEA).
ResultadosSe han obtenido diferencias en los registros de las latencias y amplitudes de los PEV entre el GD y el GND, cuando se estimulaba el ojo derecho en la derivación O1. También se han encontrado diferencias entre el GD y el GND en la amplitud de los PEV en la derivación O1 cuando era estimulado el ojo izquierdo. No se han encontrado diferencias en los PEA.
ConclusionesLa DM puede producir ligeras alteraciones en la actividad bioeléctrica infantil, a pesar de que la enfermedad lleve poco tiempo de evolución.
Diabetes mellitus (DM) is a disease in which short-term complications (hyperglycaemia and hypoglycaemia) can affect normal neuropsychological functioning, especially when the metabolic control of the disease is not adequate.
ObjectivesNeurophysiological study of the performance of a group of children diagnosed with DM.
Material and methodsThe sample consisted of a group of 42 children with diabetes (GD) and a control group of 43 children without diabetes (GND). The GD was divided into two groups: early diabetes and late diabetic, depending on the age at diagnosis of the disease, before or after 5 years old.
MeasurementsWe recorded latencies and amplitudes of visual and auditory evoked potentials (VEP and AEP)
ResultsDifferences were found in the records of the latencies and amplitudes of the VEP between GD and GND, when the right eye was stimulated in the derivation O1. Also were found Differences were also found between the GD and GND in the amplitude of the VEP in the derivation O1 when the left eye was stimulated. No differences were found in the AEP.
ConclusionsDiabetes mellitus can cause slight alterations in bioelectric activity of children, despite the disease being of short term evolution.
Un deficiente control metabólico de la diabetes mellitus (DM) puede producir alteraciones en el desarrollo cerebral de las personas que la presentan. Estas alteraciones pueden ser el resultado de una hiperglucemia crónica y mantenida, así como de los episodios de hipoglucemia grave y recurrente experimentados durante la evolución de la enfermedad. Los receptores cerebrales de la insulina están ampliamente localizados por todo el cerebro, y algunas áreas más implicadas en los procesos cognitivos, como el hipocampo y el sistema límbico, tienen un mayor número de receptores. Como consecuencia de este hecho, la DM dependiente de la insulina con historia previa de hipoglucemias graves y recurrentes se ha asociado con un riesgo mayor de presentar empeoramiento de la eficiencia neurofisiológica1. En sentido opuesto, en un estudio2 realizado con potenciales evocados, se ha demostrado la normalización de la actividad neurofisiológica cuando se regulan los niveles de glucemia. Puede existir recuperación de las alteraciones neurofisiológicas, pero si los episodios de hiperglucemia o de hipoglucemia graves y repetidos persisten, estas alteraciones podrían llegar a ser irreversibles.
Los primeros estudios sobre la neurofisiología de la DM mediante electroencefalografía convencional se iniciaron hace más de cuatro décadas3 y más recientemente se han empezado a utilizar otro tipo de pruebas neurofisiológicas, como los potenciales evocados, así como técnicas de neuroimagen funcional4–10. Sin embargo, las investigaciones realizadas sobre la neurofisiología de la DM son insuficientes, especialmente en población diabética infantil.
Por este motivo, el objetivo de la investigación consiste en profundizar en el conocimiento de los aspectos neurofisiológicos de la DM tipo 1 en la infancia, mediante la utilización de potenciales evocados visuales (PEV) y potenciales evocados auditivos (PEA). Se evalúan las consecuencias que el tiempo de evolución de la enfermedad y su control metabólico tienen en los aspectos neurofisiológicos, comparándolos con niños no diabéticos.
Material y métodoMuestraLa muestra estaba formada por 85 niños, 50 varones (58,8%) y 35 mujeres (41,2%), con edades comprendidas entre los 6 y los 16 años (media ± desviación típica de 9,92 ± 2,53). El grupo no diabético (GND) estaba compuesto por 43 niños (50,6%). De ellos, 27 eran varones y 16, mujeres (media de edad ± desviación típica de 9,55 ± 2,68). El grupo diabético (GD) lo formaban los 42 sujetos restantes (49,4%). De ellos, 19 eran niños y 23, niñas.
El GD fue dividido en dos grupos, dependiendo de la edad de diagnóstico de la enfermedad, antes o después de los 5 años. El grupo de diabéticos precoces (DP) lo formaban los niños a los que se había realizado el diagnóstico antes de esa edad y estaba compuesto por 16 sujetos (7 niños y 9 niñas) con una media de edad ± desviación típica de 8,62 ± 1,54. El grupo de diabéticos tardíos (DT) lo componían 16 niños y 10 niñas, con una media de edad ± desviación típica de 8,34 ± 1,96 años. La media del tiempo de evolución de la DM era de 7,8 años.
El control metabólico del GD era bueno, el valor de hemoglobina glucosilada (HbA1C) oscilaba entre el 6,2 y el 7,5%. Estos datos se obtuvieron consultando el historial clínico de los pacientes.
El número de descompensaciones hipoglucémicas presentadas por nuestra muestra diabética era de 2–3 al mes. Estas descompensaciones no fueron graves. En ningún caso hubo pérdida de conocimiento y todos los pacientes fueron capaces de identificar los síntomas hipoglucémicos. No se observó ninguna diferencia significativa respecto a la prevalencia de estos episodios de descompensación metabólica.
Para la selección de los niños diabéticos, se exigía tener un diagnóstico confirmado de DM tipo 1, no presentar ningún tipo de complicación derivada de la DM, ni tener alteraciones neurológicas, mentales o físicas.
PruebasA todos los participantes se les realizaron registros de PEV y de PEA.
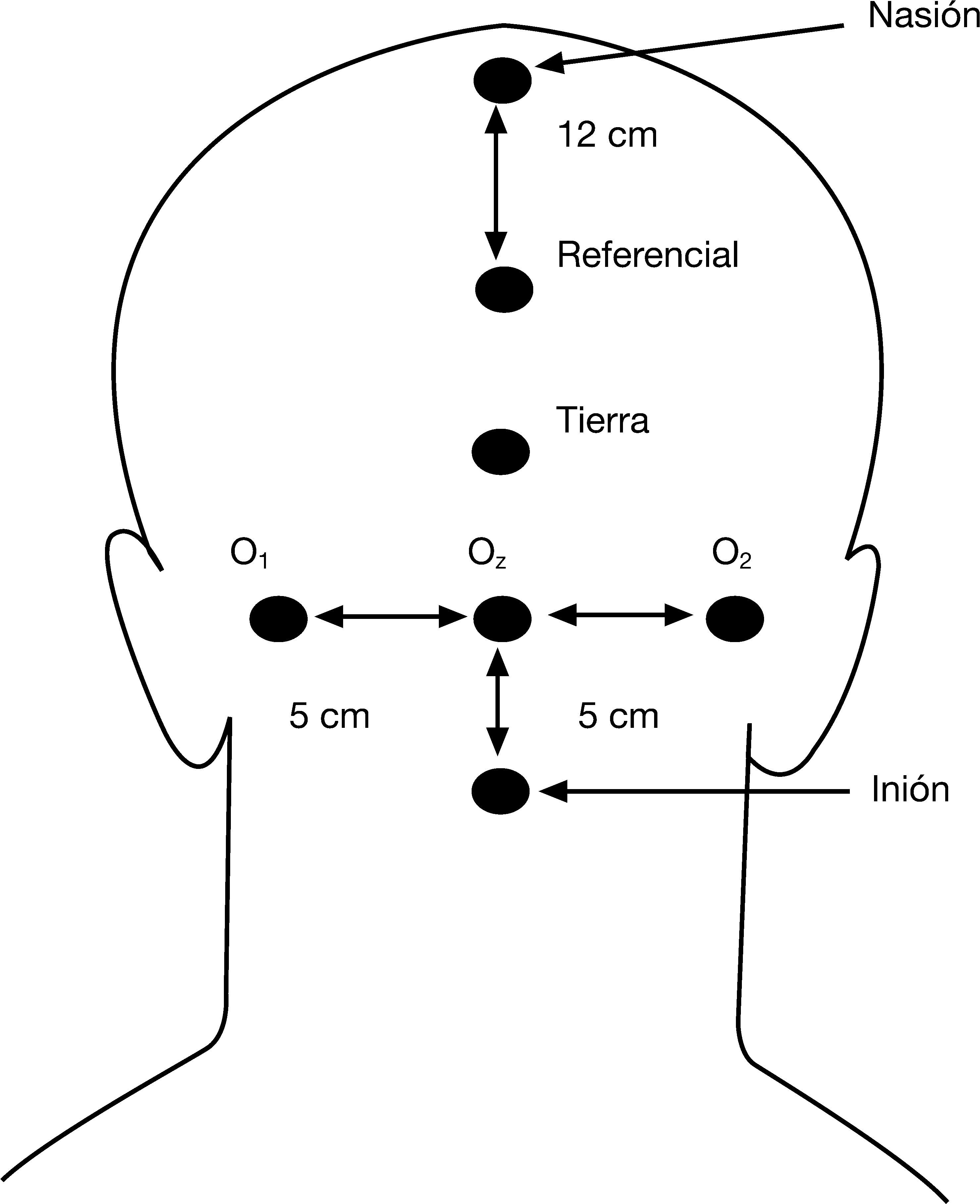
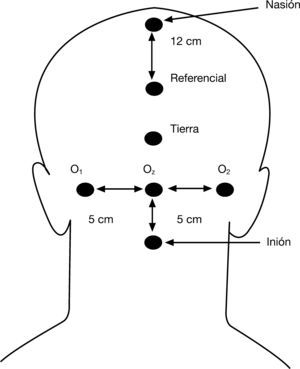
ProcedimientoLa evaluación se realizó en sesiones de mañana de modo individual, en las dependencias del Servicio de Neurofísiología Clínica del Hospital Clínico Universitario San Carlos de Madrid. Se registró la onda P100 de los PEV mediante el programa informático ATI instalado en un ordenador NEC MultiSync 4 FG. Para obtener los PEV, se utilizaron 5 electrodos colocados de la forma siguiente: el referencial se colocó a unos 12 centímetros del nasión, la tierra se puso aproximadamente en el centro del cuello cabelludo, el Oz estaba situado a unos 5 centímetros del inión y los puntos O1 y O2 estaban a 5 centímetros a derecha e izquierda, respectivamente, del Oz. En la figura 1 se muestra gráficamente la colocación de los electrodos.
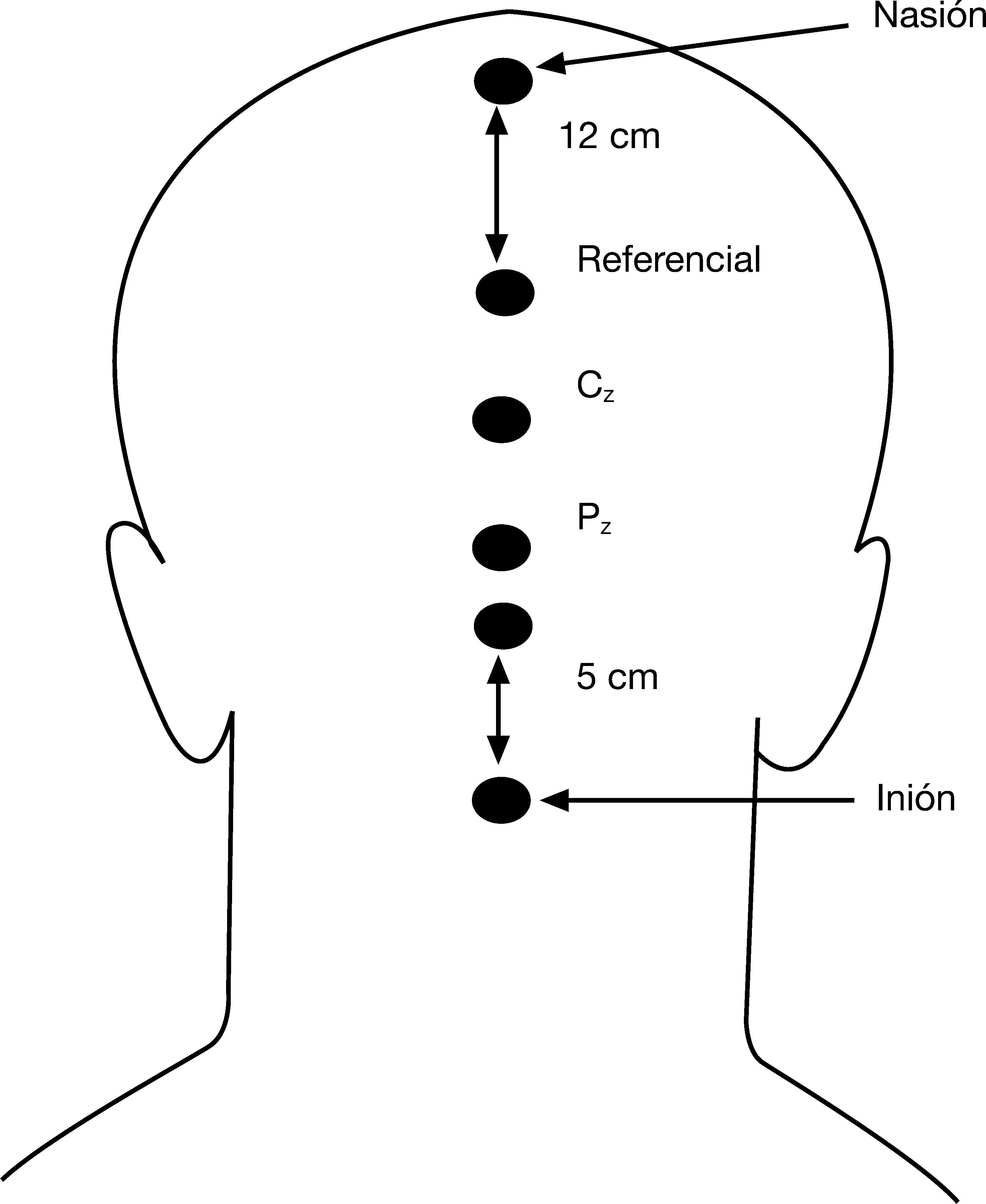
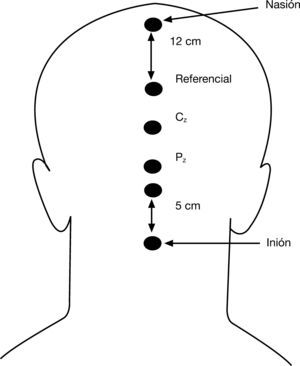
Se evaluó la onda P300 de los PEA. Al igual que en el caso de los PEV, la obtención de la P300 se realizó a través del programa informático ATI en un ordenador NEC MultiSync 4 FG. La onda P300 de los PEA se registró a través de cuatro electrodos: como en el caso de los PEV, el referencial estaba situado a unos 12 centímetros del nasión, el Cz se encontraba aproximadamente en el centro del cuero cabelludo y a unos 2 centímetros aproximadamente de él se encontraba el Pz. La tierra estaba situada a 5 centímetros del inión. En la figura 2 se puede ver la colocación de los electrodos.
Análisis estadísticoSe realizó con el programa SPSS 14.0 para Windows, utilizando un análisis de covarianza (ANCOVA) y un análisis multivariante de covarianza (AMCOVA). En todos los casos, se realizó un contraste general con análisis de covarianza, eliminando el efecto de la edad. En los casos en los que se encontraron diferencias estadísticamente significativas, se llevaron a cabo dos tipos de contrastes a posteriori: contraste de Helmert y contraste simple. En los casos en que las variables están correlacionadas, se aplicó un contraste multivariante (MANCOVA) sobre el conjunto, seguido del contraste univariante.
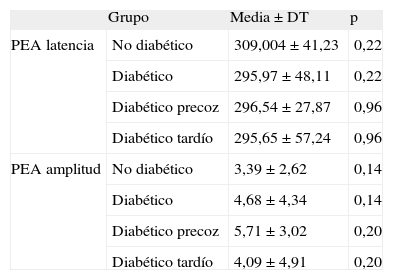
ResultadosLa valoración de la latencia y la amplitud de los PEA no refleja diferencias significativas entre el GD y el GND (tabla 1).
Datos estadísticos descriptivos de los potenciales evocados auditivos de los grupos estudiados
| Grupo | Media ± DT | p | |
| PEA latencia | No diabético | 309,004 ± 41,23 | 0,22 |
| Diabético | 295,97 ± 48,11 | 0,22 | |
| Diabético precoz | 296,54 ± 27,87 | 0,96 | |
| Diabético tardío | 295,65 ± 57,24 | 0,96 | |
| PEA amplitud | No diabético | 3,39 ± 2,62 | 0,14 |
| Diabético | 4,68 ± 4,34 | 0,14 | |
| Diabético precoz | 5,71 ± 3,02 | 0,20 | |
| Diabético tardío | 4,09 ± 4,91 | 0,20 |
DT: desviación típica; PEA: potenciales evocados auditivos.
Diferencias estadísticamente significativas para p < 0,05.
En los PEV se han observado tres diferencias estadísticamente significativas en la comparación intergrupos:
- –
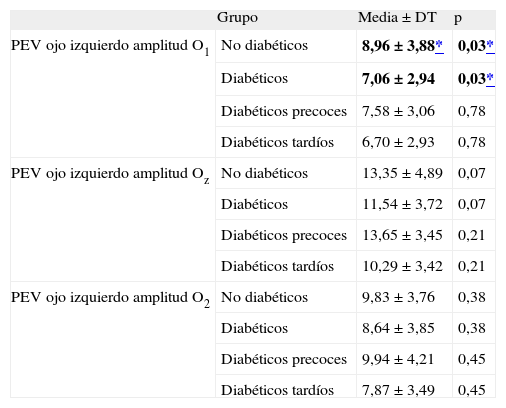
En la derivación O1 de los PEV, tras estimular el ojo izquierdo, el GD tiene una amplitud mayor que el GND en la onda P100 (8,96 frente a 7,06 mv). En la tabla 2 se presentan los resultados.
Tabla 2.Datos estadísticos descriptivos de las amplitudes de los potenciales evocados visuales del ojo izquierdo de todos los grupos
Grupo Media ± DT p PEV ojo izquierdo amplitud O1 No diabéticos 8,96 ± 3,88* 0,03* Diabéticos 7,06 ± 2,94 0,03* Diabéticos precoces 7,58 ± 3,06 0,78 Diabéticos tardíos 6,70 ± 2,93 0,78 PEV ojo izquierdo amplitud Oz No diabéticos 13,35 ± 4,89 0,07 Diabéticos 11,54 ± 3,72 0,07 Diabéticos precoces 13,65 ± 3,45 0,21 Diabéticos tardíos 10,29 ± 3,42 0,21 PEV ojo izquierdo amplitud O2 No diabéticos 9,83 ± 3,76 0,38 Diabéticos 8,64 ± 3,85 0,38 Diabéticos precoces 9,94 ± 4,21 0,45 Diabéticos tardíos 7,87 ± 3,49 0,45 DT: desviación típica; PEV: potenciales evocados visuales.
- –
El GD tiene una latencia más tardía en la onda P100 en la derivación O1 estimulando el ojo derecho (119,81 frente a 113,72ms, con p < 0,001). En la tabla 3 se muestran los resultados.
Tabla 3.Datos estadísticos descriptivos de las latencias de los potenciales evocados visuales del ojo derecho de los grupos estudiados
Grupo Media ± DT p PEV ojo izquierdo latencia O1 No diabéticos 113,72 ± 10,12* 0,005* Diabéticos 119,81 ± 11,91 0,005* Diabéticos precoces 124,13 ± 13,85 0,97 Diabéticos tardíos 117,04 ± 9,81 0,97 PEV ojo izquierdo latencia Oz No diabéticos 111,56 ± 7,95 0,23 Diabéticos 113,49 ± 7,98 0,23 Diabéticos precoces 113,60 ± 7,88 0,72 Diabéticos tardíos 113,42 ± 8,21 0,72 PEV ojo izquierdo latencia O2 No diabéticos 114,74 ± 11,84 0,25 Diabéticos 116,80 ± 10,90 0,25 Diabéticos precoces 120,06 ± 13,38 0,32 Diabéticos tardíos 114,72 ± 8,62 0,32 DE: desviación estándar; PEV: potenciales evocados visuales.
- –
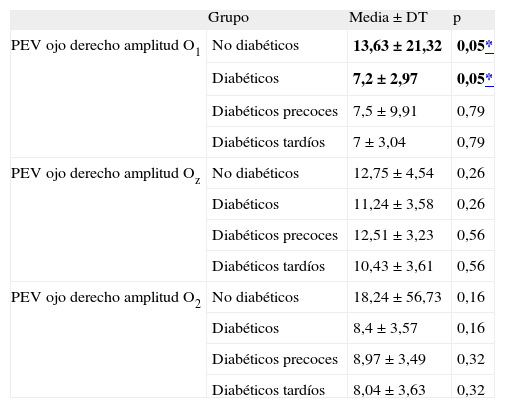
El GND presenta una amplitud mayor en la onda P100 en la derivación O1 que el GD tras estimular el ojo derecho (13,63 frente a 7,20 mv). En la tabla 4 se reflejan los resultados.
Tabla 4.Datos estadísticos descriptivos de las amplitudes de los potenciales evocados visuales del ojo derecho de todos los grupos
Grupo Media ± DT p PEV ojo derecho amplitud O1 No diabéticos 13,63 ± 21,32 0,05* Diabéticos 7,2 ± 2,97 0,05* Diabéticos precoces 7,5 ± 9,91 0,79 Diabéticos tardíos 7 ± 3,04 0,79 PEV ojo derecho amplitud Oz No diabéticos 12,75 ± 4,54 0,26 Diabéticos 11,24 ± 3,58 0,26 Diabéticos precoces 12,51 ± 3,23 0,56 Diabéticos tardíos 10,43 ± 3,61 0,56 PEV ojo derecho amplitud O2 No diabéticos 18,24 ± 56,73 0,16 Diabéticos 8,4 ± 3,57 0,16 Diabéticos precoces 8,97 ± 3,49 0,32 Diabéticos tardíos 8,04 ± 3,63 0,32 DE: desviación estándar; PEV: potenciales evocados visuales.
Los resultados del estudio ponen de manifiesto la existencia de un rendimiento neurofisiológico normal en la muestra total de diabéticos, evaluado mediante la técnica de PEV y PEA. Tanto el grupo de DP como el grupo de DT tienen una eficiencia neurofisiológica dentro de niveles normales. No obstante, nuestra investigación ha expuesto la existencia de diferencias significativas en la amplitud de los PEV al estimular el ojo izquierdo en su derivación O1 así como en las latencias y las amplitudes de los PEV al estimular el ojo derecho en su derivación O1, al comparar a niños diabéticos con niños no diabéticos.
Existe consenso en aceptar que se producen alteraciones neurofisiológicas significativas en la DM cuando ha habido una serie de episodios graves y repetidos de hipoglucemia. Esta circunstancia explicaría los déficit neurofisiológicos observados en las personas diabéticas, ya que la deficiencia de glucosa originada por los episodios hipoglucémicos altera el metabolismo neuronal. Ante esta falta de glucosa, la maquinaria neuronal no puede realizar adecuadamente sus funciones, lo cual también afecta a la conducción de estímulos a través de los axones. La hipoglucemia puede limitar el funcionamiento cerebral debido a la escasa capacidad que tiene el cerebro para utilizar el oxígeno de forma adecuada cuando hay bajos niveles de glucemia. En varios estudios se ha puesto de manifiesto que la administración de insulina a diabéticos dependientes de la insulina puede tener un efecto protector, evitando el deterioro cognitivo y las alteraciones neurofisiológicas que –en principio– pueden ser reversibles2–11. Cuando la persona diabética continúa teniendo descompensaciones tanto de hiperglucemia mantenida como de hipoglucemia grave y repetitiva, estas alteraciones pueden llegar a ser irreversibles, afectando tanto a la actividad neurofisiológica como a los procesos cognitivos. Sin embargo, persiste la controversia sobre el grado en que la DM puede producir alteraciones neurofisiológicas12.
Diversos estudios demuestran que las personas diabéticas presentan alteraciones en la latencia y la amplitud de los potenciales evocados. Estas alteraciones se asocian con las hipoglucemias y las alteraciones en el flujo sanguíneo cerebral13–15. Nuestros resultados son similares a los de estas investigaciones, ya que se comprueba la existencia de una leve alteración en la latencia y amplitud en los PEV de los niños diabéticos. Nuestra muestra tenía pocos años de evolución de la DM (en ningún caso este tiempo superaba los 10 años). El número de descompensaciones hipoglucémicas presentadas no fue elevado; como se indicó con anterioridad, oscilaban entre 2 y 3 al mes y ninguno de estos episodios era de hipoglucemia grave. En consecuencia, las alteraciones encontradas no se pueden atribuir con plena certeza a las descompensaciones hipoglucémicas experimentadas.
En un estudio más reciente16 se aprecia que los episodios recurrentes de hipoglucemia moderada constituyen un factor de riesgo importante, ya que pueden alterar el funcionamiento del sistema nervioso, comparados con los efectos que puede tener un número menor de hipoglucemias. Kurita et al17 observaron la presencia de un retraso en la latencia de los PEA en un grupo de pacientes diabéticos, comparados con sujetos no diabéticos. Dicho retraso en el grupo diabético no correlacionaba con los niveles de glucosa en sangre ni con la duración de su enfermedad. Nuestros resultados no coinciden con los obtenidos por Kurita et al, ya que la edad media de los sujetos de nuestro estudio era significativamente menor y tenían menos años de evolución de la enfermedad.
Según Mendoca Lopes de Faria et al18, los factores de riesgo más importantes para desarrollar alteraciones en el sistema nervioso central en la DM son la duración de la enfermedad y la frecuencia de episodios de hipoglucemia grave. Nuestro estudio corrobora estos resultados, ya que no hemos encontrado diferencias entre los grupos estudiados, que no tenían muchos años de evolución.
Los resultados obtenidos por los autores que han estudiado los PEA en las personas diabéticas muestran que estos registros también se ven alterados en la población diabética, aunque con menor intensidad que los registros de los PEV como consecuencia de las complicaciones a corto plazo de esta afección. En nuestro estudio, la edad media de los sujetos y el tiempo de evolución de la enfermedad justificarían la ausencia de alteraciones en la latencia y en la amplitud de los PEA. El cerebro infantil tiene una mayor plasticidad que el del adulto, y este hecho puede activar con más facilidad los mecanismos de compensación que prevengan el deterioro tanto neurofisiológico como cognitivo, especialmente en las fases iniciales de la enfermedad.
Las escasas diferencias estadísticamente significativas encontradas en los PEV pueden deberse a que la DM es una afección que afecta más al electrorretinograma que a los PEV al afectar esencialmente a la retina.
El nivel de alteración de los PEV puede estar relacionado con los índices de glucemia en ayunas: a mayor cifra de glucemia, mayor nivel de alteración. Nuestra muestra diabética tenía unos niveles de glucemia basal que oscilaban entre los 90 y los 210mg/dl. El hecho de que estos niveles de glucemia estén muy próximos a los índices de normalidad podría explicar las pocas diferencias encontradas en estos registros.
ConclusionesLa muestra estudiada no presenta ninguna alteración en la latencia y la amplitud de los PEA. En los PEV se han observado únicamente dos diferencias en la latencia y la amplitud en la onda P100 sobre la derivación O1 El buen control metabólico de su enfermedad, el corto período de evolución de esta y la ausencia significativa de episodios de descompensación metabólica justifican la ausencia de anomalías neurofisiológicas. El control periódico de los niños con DM mediante una prueba eficaz y no invasiva, como son los potenciales evocados, puede alertar de la posible aparición de alteraciones neurofisiológicas. De este modo, se pueden incorporar medidas de rehabilitación cognitiva para prevenir el deterioro desde el momento en que se produzcan las primeras manifestaciones.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.