El autoanálisis de la glucemia capilar es una componente imprescindible para el autocontrol de la diabetes, que a su vez constituye una parte fundamental del tratamiento integral de la diabetes.
El autocontrol ha demostrado sus efectos beneficiosos sobre el control metabólico de la enfermedad, expresado como HbA1c, así como su capacidad para predecir las hipoglucemias y para que el paciente tome mayor conciencia de su enfermedad. Sin embargo, en la actualidad existen múltiples formas y pautas de tratamiento farmacológico de la diabetes, por lo que en función de dicho tratamiento se hacen necesarias recomendaciones sobre si debe realizarse o no autoanálisis, y si se hace, cómo y cuándo debe llevarse a cabo.
Nuestro objetivo como expertos y formando parte del grupo de trabajo de la Sociedad Española de Diabetes ha sido presentar unas recomendaciones sencillas estandarizadas y adaptadas a cada grupo de pacientes en función de su tipo de tratamiento y de sus circunstancias clínicas.
Se presentan también patrones o esquemas de autoanálisis apropiados para diabéticos tanto tipo1 como tipo2, así como en mujeres gestantes con diabetes.
Self-monitoring of blood glucose is an essential component for diabetes self-management, and thus is a fundamental part of the integral treatment of diabetes.Self-monitoring of blood glucose has shown to be beneficial in the metabolic control of the disease, reducing HbA1c, as well as its ability to predict hypoglycaemia and to increase patient awareness of the disease. But there are currently many forms and protocols for the pharmacological treatment of diabetes, thus making recommendations necessary, depending on the treatment, whether self-monitoring should be done or not, and if so, how and when to do this.
Our goal, as part of the Expert Working Group of the Spanish Diabetes Society, has been to present standardised and simple recommendations, tailored to each patient group according to their type of treatment and their clinical circumstances. We also present different protocols for self-monitoring that are suitable for type 1 and type 2 diabetics, as well as pregnant women with diabetes.
La medida de la glucemia capilar ha demostrado su utilidad para el autoanálisis y el autocontrol del paciente diabético tanto tipo11 como tipo22. Hemos de distinguir en primer lugar entre autoanálisis y autocontrol. El autoanálisis es la medición que realiza el propio paciente de su glucemia. El autocontrol es el proceso por el cual el paciente, tras realizar el autoanálisis, toma decisiones acerca del tratamiento de su diabetes.
El autoanálisis está indicado para proporcionar datos de la glucemia al paciente y al equipo sanitario que ayuden a la toma de decisiones sobre el tratamiento o para contribuir al autocontrol del propio paciente, y por ello solo debe recomendarse cuando tanto el paciente como los profesionales de la salud que los atienden tengan:
- a)
Conocimientos y habilidades suficientes para el manejo del tratamiento de la diabetes.
- b)
Firme voluntad de incluir el autoanálisis y el autocontrol como parte integral del tratamiento de la enfermedad.
La necesidad del autoanálisis debe valorarse desde el mismo momento del diagnóstico de la diabetes como apoyo a la educación y como instrumento para el ajuste del tratamiento inicial3.
Para el autocontrol, el autoanálisis por sí solo no es suficiente. Los datos de los estudios existentes sugieren que para que haya un autocontrol efectivo se requiere un programa de educación en diabetes específico y estructurado. Por ello, el autocontrol es parte fundamental de todos los programas de educación en diabetes4.
La frecuencia de las mediciones de la glucemia capilar debe ser individualizada en función de las características específicas de cada persona con diabetes, así como de los requerimientos del equipo de salud para una adecuada valoración del control metabólico y de los efectos producidos por los cambios del tratamiento recomendados3.
Se tendrán en cuenta fundamentalmente5:
- a)
El tipo de diabetes.
- b)
El tipo de tratamiento de la diabetes.
- c)
El grado de control necesario de la enfermedad.
- d)
Las situaciones especiales, como:
- a.
Enfermedades intercurrentes.
- b.
Periodos de inestabilidad.
- c.
Cambios de tratamiento de la diabetes.
- d.
Otros tratamientos.
- e.
Embarazo.
- f.
Cambios de situación o de actividad.
- a.
Teniendo en cuenta todo lo anterior, es muy importante la consecución de un acuerdo consensuado entre el paciente con diabetes y el equipo sanitario.
Los resultados de las automediciones de la glucemia capilar deben registrarse manual o electrónicamente, con indicación del momento de la medición, el tratamiento utilizado y las circunstancias intercurrentes de interés si las hubiere. Siempre que sea posible es recomendable que el paciente con diabetes lleve su glucómetro al acudir a sus revisiones con objeto de poder descargar las mediciones realizadas (se evitan errores de transcripción o manipulación de las cifras de glucemia capilar) y se pueda llevar a cabo una gestión de los mismos.
En la actualidad, para poder realizar esta medición se requieren no solo las tiras reactivas sino también los instrumentos que permiten la punción para la obtención de la muestra de sangre capilar y los glucómetros o aparatos medidores que muestran el resultado numérico en una pantalla. A este conjunto se le denomina sistema de medición de glucemia capilar.
En el mercado disponemos de diversos sistemas de medición de glucemia capilar, cada uno de ellos con algunas características específicas, como se puede ver en la reciente revisión publicada por Vidal y Jansà4. Se debe exigir a todos estos sistemas una exactitud y una precisión mínimas (ISO15197)6.
Los resultados pueden ser erróneos según el manejo del medidor, la codificación, la conservación y la caducidad de las tiras, entre otros aspectos. Se ha publicado recientemente7 que en una muestra de 455 pacientes solo el 58% realizaba higiene de manos previa y el 4% utilizaba tiras caducadas. Del 60% de los medidores que necesitaban codificación, solo el 20% estaba bien codificado. Los nuevos medidores disponibles en el mercado pueden subsanar alguno de estos problemas, aunque no todos. Por ejemplo, Hirose et al.8 han demostrado que se detectan falsas e importantes hiperglucemias relacionadas con la falta de higiene de las manos con agua antes de realizar la técnica, de manera especial después de haber tocado fruta, e incluso en personas sin diabetes.
Se recomienda revisar de forma periódica el adecuado funcionamiento de los medidores de glucemia, las pautas de realización de automediciones y de modificaciones del tratamiento, así como los conocimientos y las habilidades necesarios para un correcto autocontrol, dentro de un programa de educación continuada9. Se recomienda la utilización de un único medidor de glucemia.
Ninguna persona o grupo de personas con diabetes debería ser excluido del acceso a un sistema de medición de glucemia apropiado en función de las características de su enfermedad, su patología concomitante, el tipo de tratamiento, su estilo de vida y sus limitaciones.
En todos los pacientes con diabetes mellitus tipo1 se recomienda también la medición de cuerpos cetónicos en sangre capilar o en orina si la glucemia es superior a 250-300mg/dl, y por tanto necesitarán disponer de un sistema con capacidad para la medición de la cetonemia10.
Para niños, jóvenes y diabéticos insulinodependientes de cualquier edad es muy recomendable que el sistema tenga capacidad de almacenar los resultados en su memoria, que pueda gestionar dichos resultados, y que disponga de conexión a un programa informático específico de gestión de datos11.
Los diabéticos tipo 2 de edad avanzada o con limitaciones práxicas precisarán un sistema de medición de glucemia capilar caracterizado por la sencillez, la facilidad de manejo y la claridad de lectura de los resultados (tamaño y disposición de los dígitos, definición y tipo de pantalla).
Los diabéticos con limitaciones de la visión necesitarán sistemas que proporcionen instrucciones por voz para realizar la prueba y expresar los resultados12.
Algunos sistemas de medición de glucemia pueden sufrir interferencias con diversos azúcares no glucídicos, como galactosa, maltosa, xilosa o icodextrina que se emplean en la diálisis por vía parenteral o peritoneal en pacientes con diabetes e insuficiencia renal13, y otros pueden tener interferencias cuando existen alteraciones del hematocrito o de la presión parcial de O2 (PPO2), como en el caso de pacientes con EPOC.
Algunos pacientes con diabetes tipo1, debido a su actividad profesional o estilo de vida, pueden beneficiarse de la capacidad de algunos medidores de utilizar cartuchos o discos de tiras reactivas, lo cual evita la manipulación de las tiras para cada determinación.
Los diabéticos en tratamiento con infusores subcutáneos continuos de insulina pueden utilizar sistemas de medición de glucemia capilar con posibilidad de transmisión de los resultados a los infusores facilitando la recogida y el análisis de datos, así como el cálculo subsiguiente del bolo de insulina14.
De todo lo anterior se deduce que un único sistema de medición de la glucemia capilar no satisface las necesidades de todas las personas con diabetes, dada la diversidad de situaciones y características particulares de estos enfermos. Por otro lado, la situación de dependencia de un proveedor único para una necesidad tan demandada y utilizada por tantos pacientes pone en riesgo la seguridad de los suministros.
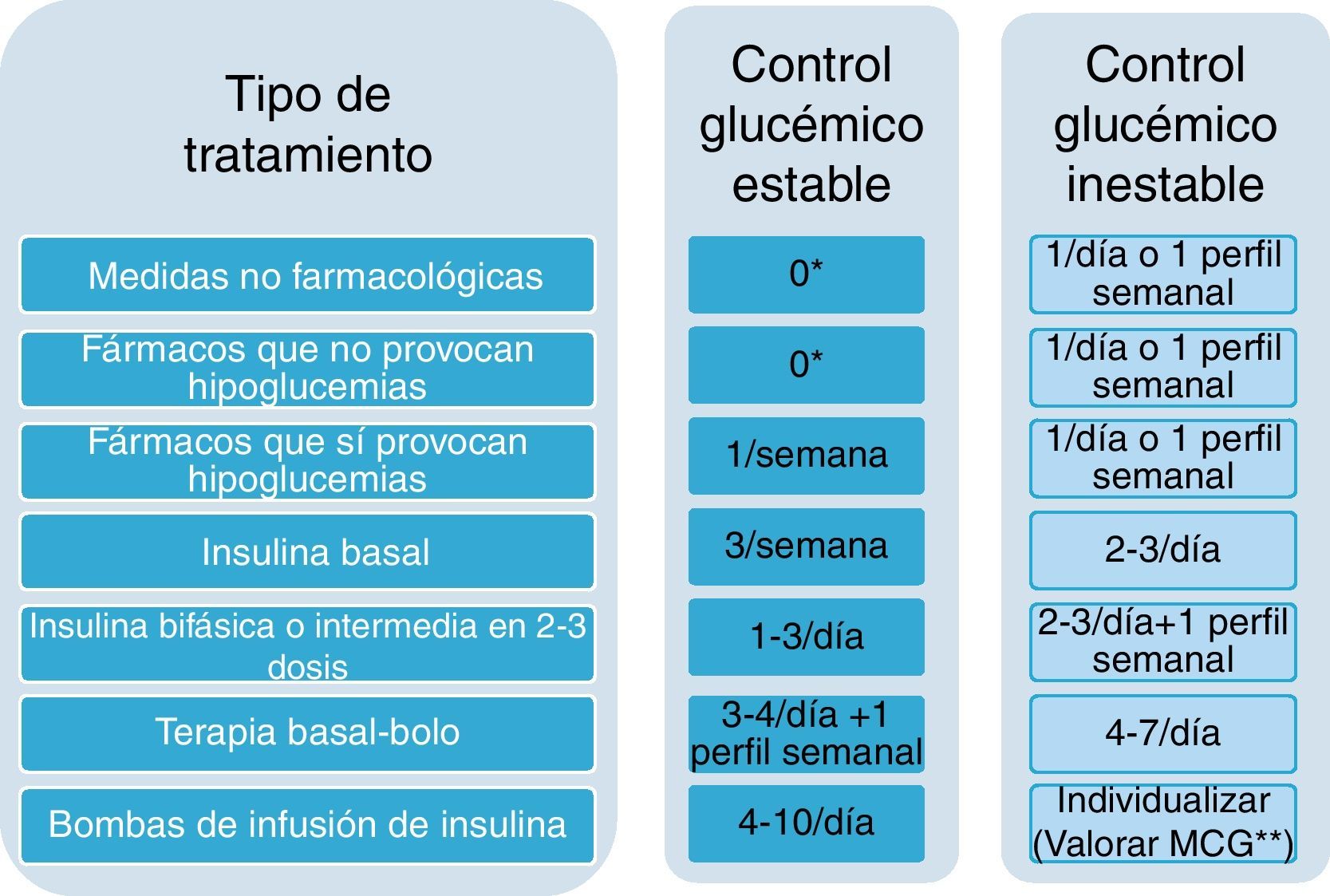
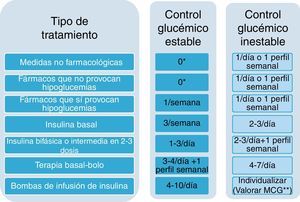
Frecuencia del autocontrolComo pauta general y sin olvidar todos los puntos anteriores, recomendamos en cuanto a la frecuencia de la utilización de las tiras reactivas que se tengan en cuenta el tipo de tratamiento y la estabilidad glucémica (fig. 1). Se consideran situaciones de inestabilidad glucémica las derivadas de los cambios de actividad o estilo de vida, la presencia de enfermedades intercurrentes, los cambios del tratamiento antidiabético o la toma de medicación hiperglucemiante. En todas ellas puede ser necesario un aumento en la frecuencia del autoanálisis que se prolongará en el tiempo a criterio del facultativo que atiende a la persona con diabetes.
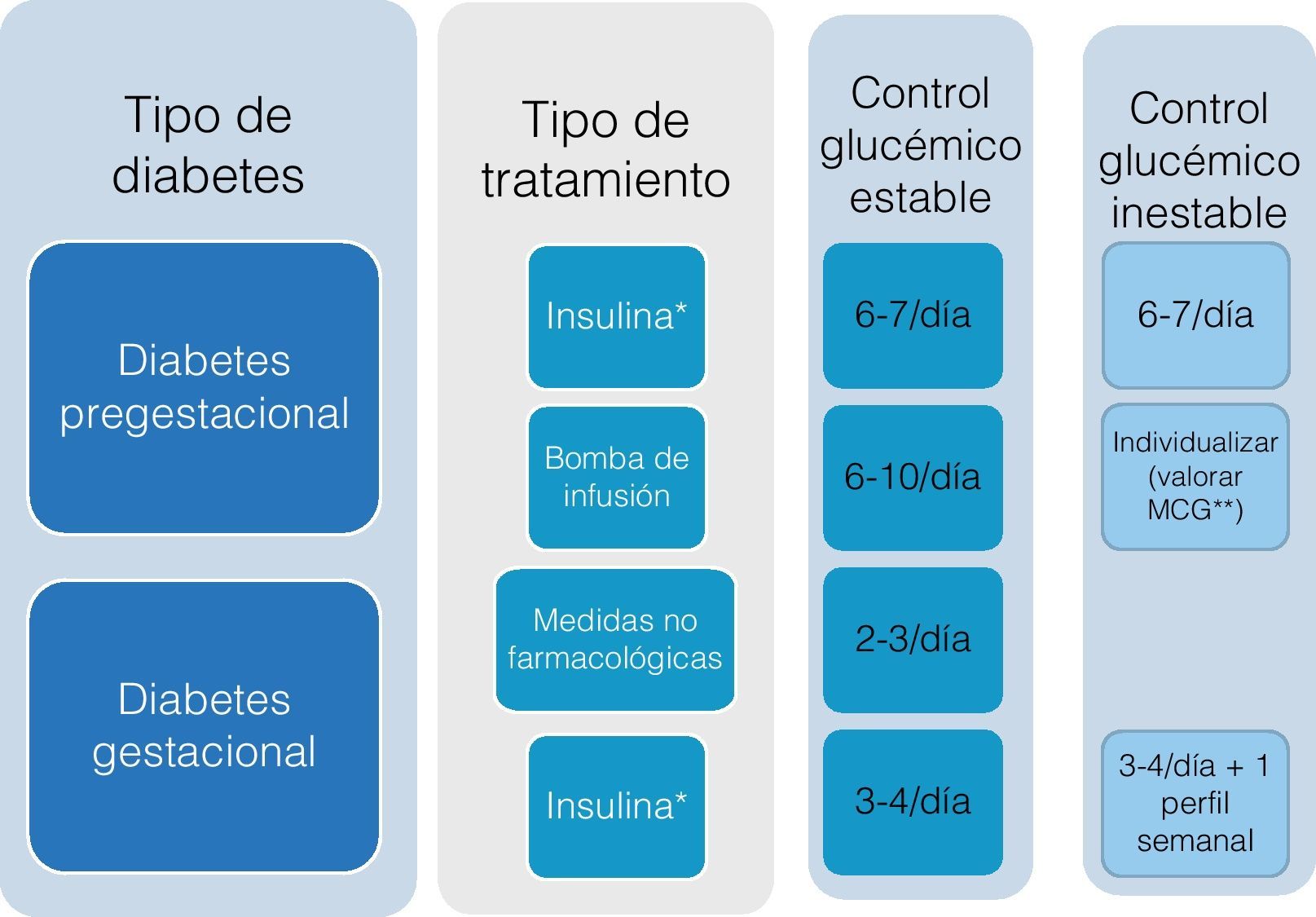
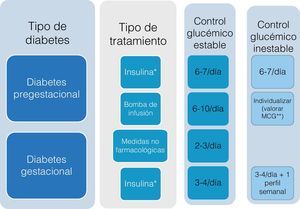
Han de tenerse en cuenta también las particularidades de la diabetes en la infancia y la adolescencia, así como las situaciones intercurrentes de especial complejidad en donde nuestro patrón guía será la individualización. Así mismo, en la figura 2 abordamos de forma específica la frecuencia del autoanálisis en la mujer gestante con diabetes.
Patrones de autoanálisisDe acuerdo con las frecuencias recomendadas, podemos definir los protocolos estructurados de medición de las glucemias capilares que sean más apropiados para cada grupo de pacientes. La distribución temporal de los autoanálisis a lo largo del día, tanto pre como posprandiales15,16, ayudarán tanto al paciente como a los profesionales sanitarios a una mejor interpretación de los resultados. Estos protocolos han de permitir identificar unos patrones de glucemias a partir de los cuales se puede ajustar el tratamiento con el objetivo de mejorar el control de su enfermedad, la seguridad evitando hipoglucemias e hiperglucemias y la calidad de vida, tal como han demostrado algunos ensayos clínicos recientes17. Estos patrones son únicamente recomendaciones generales en el convencimiento de que debe ser la individualización de la automedición la que puede conseguir el objetivo del buen control glucémico.
Diabetes no gestante- A)
Pacientes en tratamiento no farmacológico o en tratamiento con fármacos que no provocan hipoglucemias (metformina, glitazonas, inhibidores de la DPP-4, análogos del GLP-1 e inhibidores de las alfa-glucosidasas).
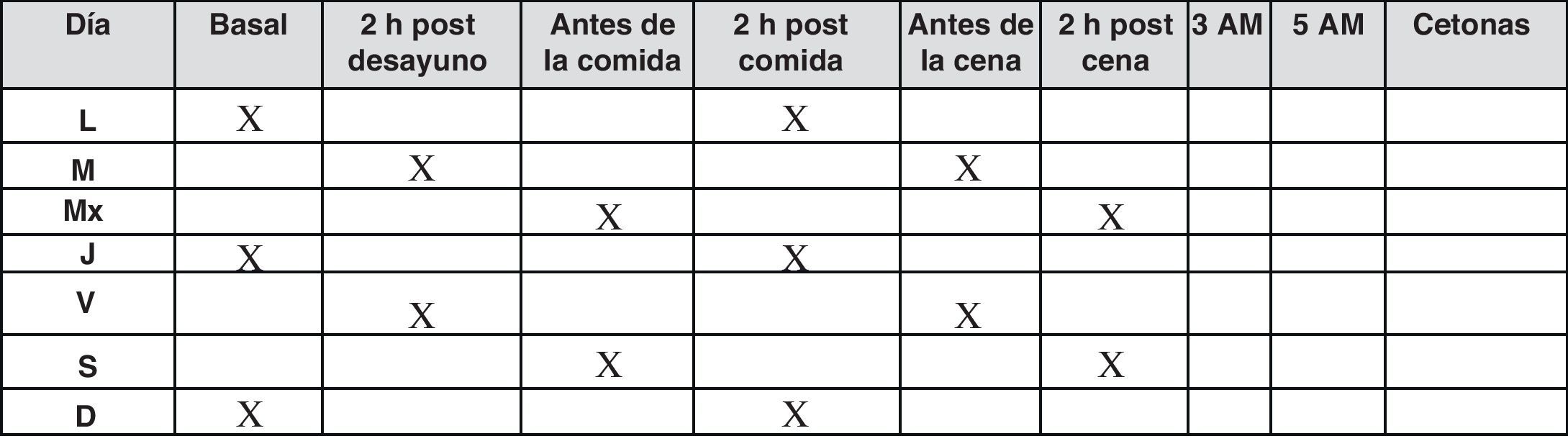
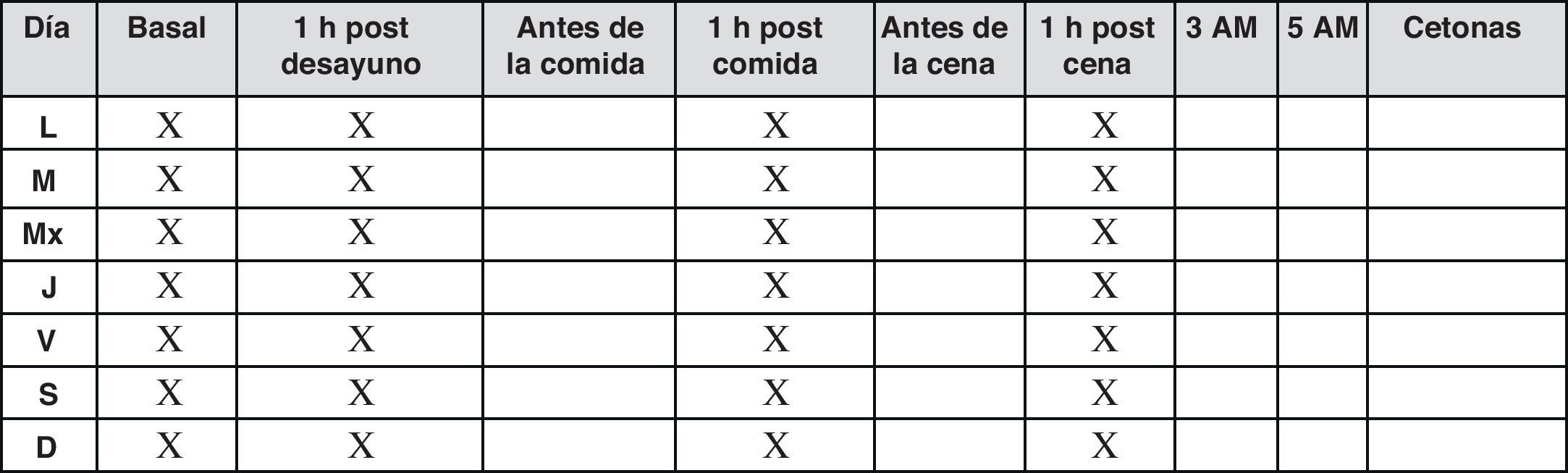
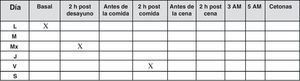
En estos pacientes no está indicado el autoanálisis de forma sistemática. Solo lo está en situaciones de control glucémico inestable o temporalmente durante la educación, recomendándose un control diario o un perfil a la semana (fig. 3). Esta aproximación ha demostrado en un reciente estudio sus efectos beneficiosos sobre el control glucémico18.
Una revisión realizada por Gerich et al.19 mostró que el autocontrol basado en las comidas, midiendo las glucemias posprandiales, cuando se emplea de una forma global es útil para ayudar a las personas con diabetes a comprender la influencia de la alimentación, la actividad física y los medicamentos en los niveles de glucosa, lo que da lugar a una mejora del control.
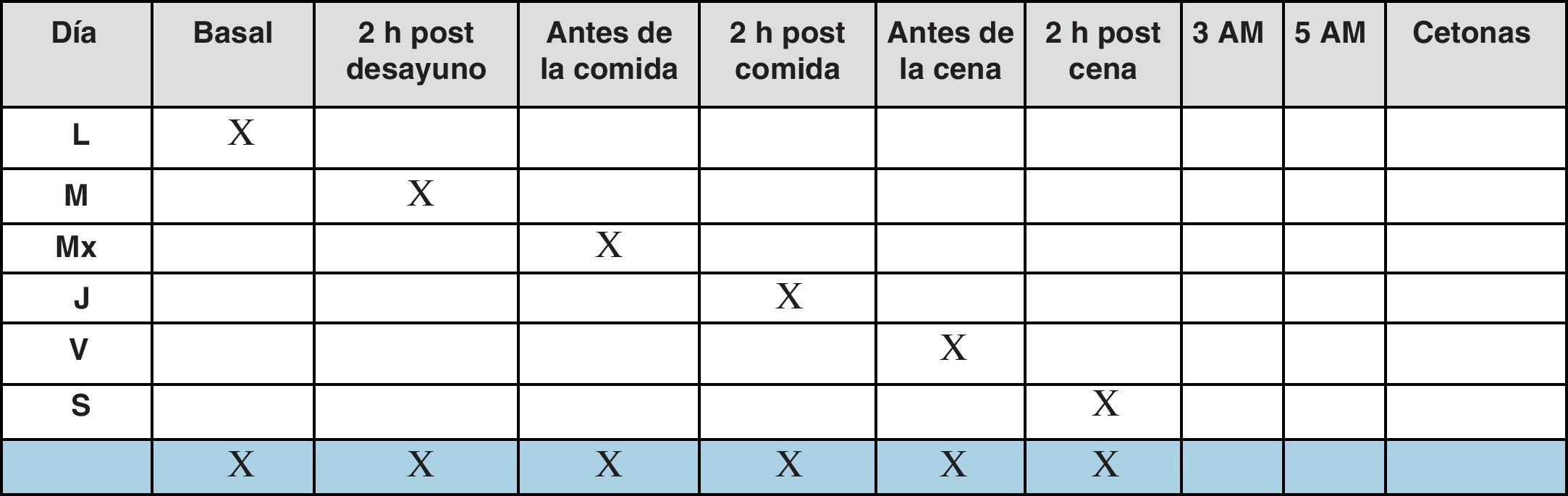
También puede ser útil para el equipo sanitario a la hora de identificar la hiperglucemia posprandial y así guiar los ajustes terapéuticos. Por tanto, la automedición realizada una vez al día debe incluir tanto mediciones preprandiales como posprandiales, recomendándose la medición escalonada a lo largo de la semana según el gráfico que sigue o, alternativamente, un perfil completo diario pre y posprandial una vez a la semana.
- B)
Pacientes en tratamiento con fármacos que sí provocan hipoglucemias (sulfonilureas y glinidas).
En estos pacientes se recomienda un control semanal, que también debe incluir glucemias posprandiales.
En el caso de control glucémico no estable, la recomendación es la misma que para los pacientes en tratamiento con fármacos que no producen hipoglucemias (fig. 3).
- C)
Pacientes en tratamiento con insulina basal con o sin terapia oral.
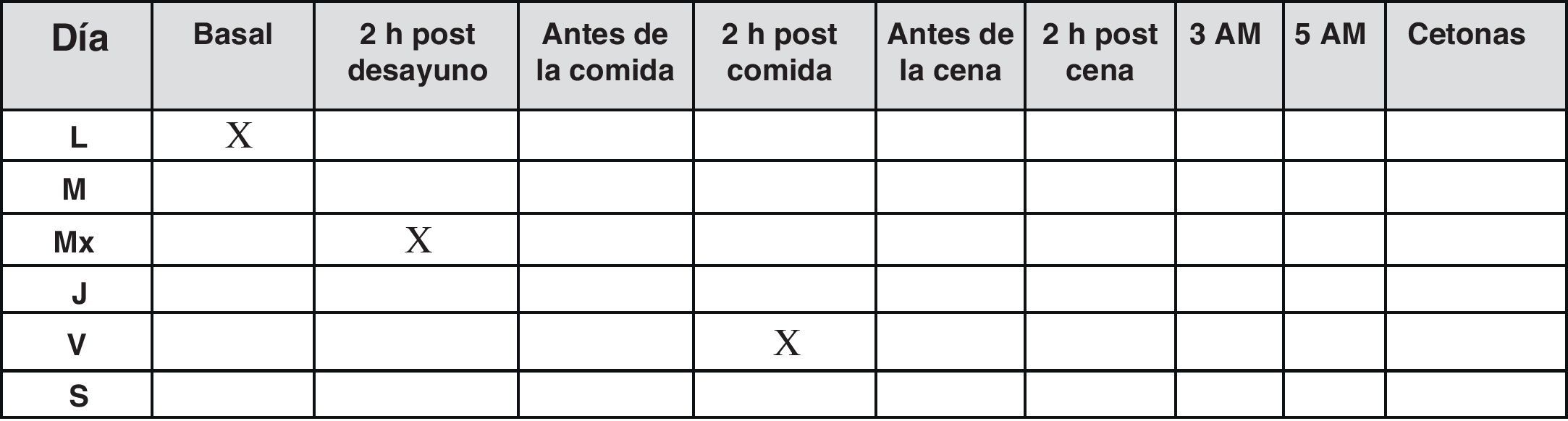
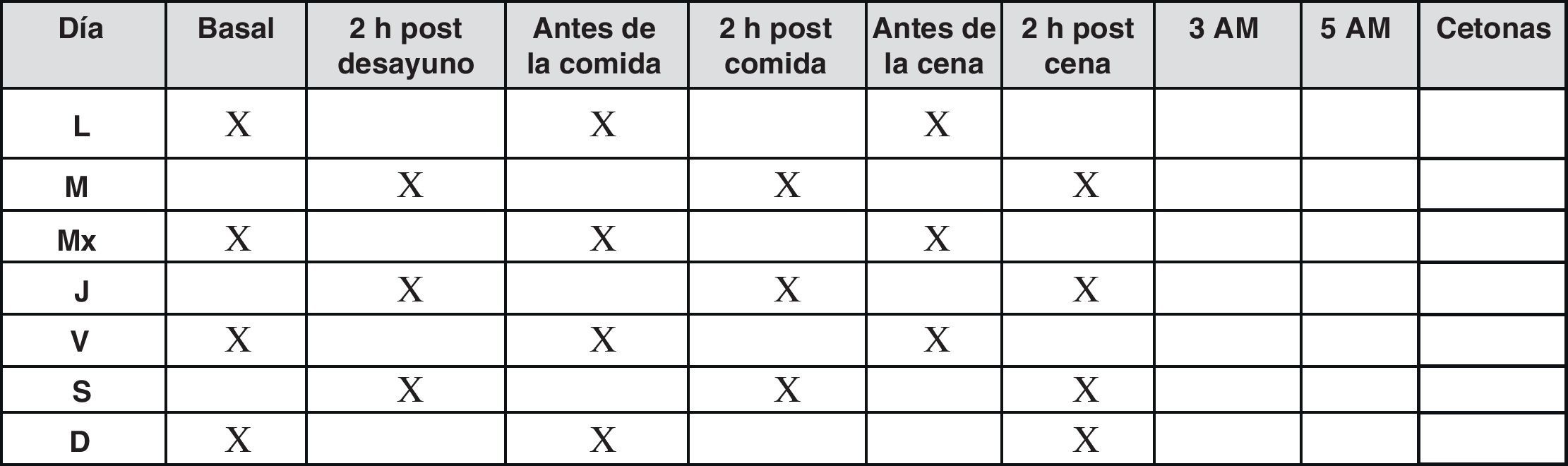
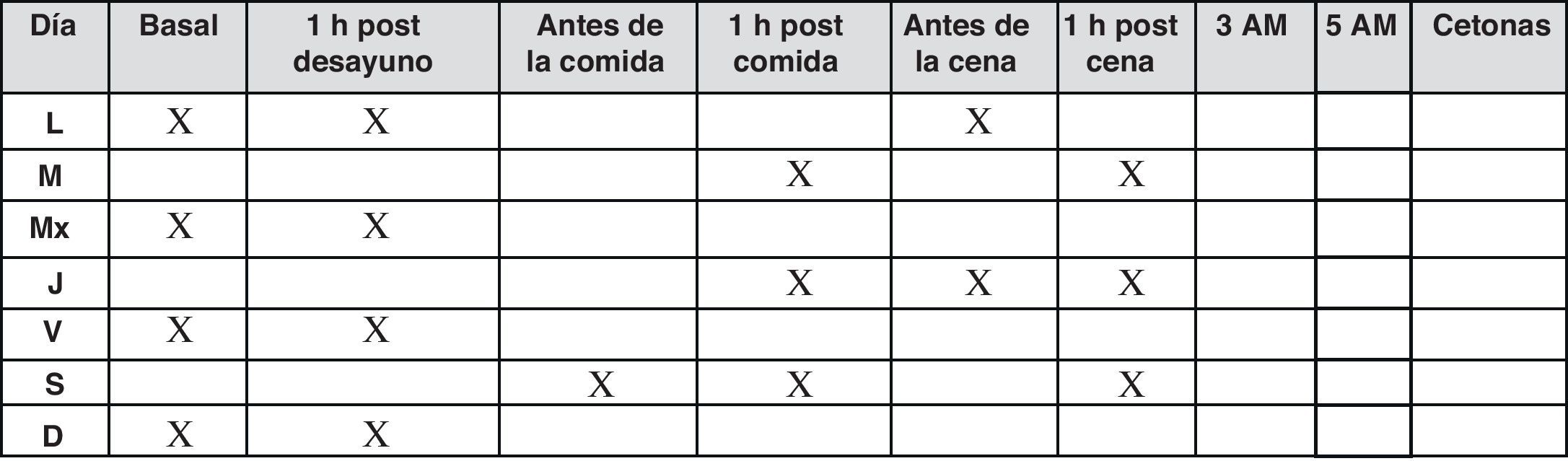
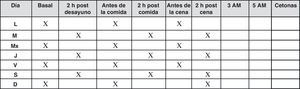
En estos pacientes, una vez alcanzada la dosis inicial plena, la cual se ajusta según los valores de las glucemias basales20, se recomienda la realización de autoanálisis 3veces por semana o cada 2días, cuando el control glucémico es estable.
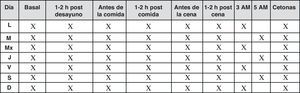
El objetivo debe ser la evaluación de las glucemias basales en ayunas que indican la eficacia de la insulina basal, pero también las glucemias posprandiales, valorando en lo posible la variabilidad glucémica21. Por ello se recomienda seguir un patrón como el de la figura 4.
Cuando el control glucémico no es estable, se pasará a 2-3 controles al día, y en este caso se deberán realizar autoanálisis pre y posprandiales, recomendándose la determinación basal cada dos días en un patrón similar al de la figura 5.
- D)
Pacientes en tratamiento con insulinas bifásicas o NPH en 2 o 3 dosis diarias.
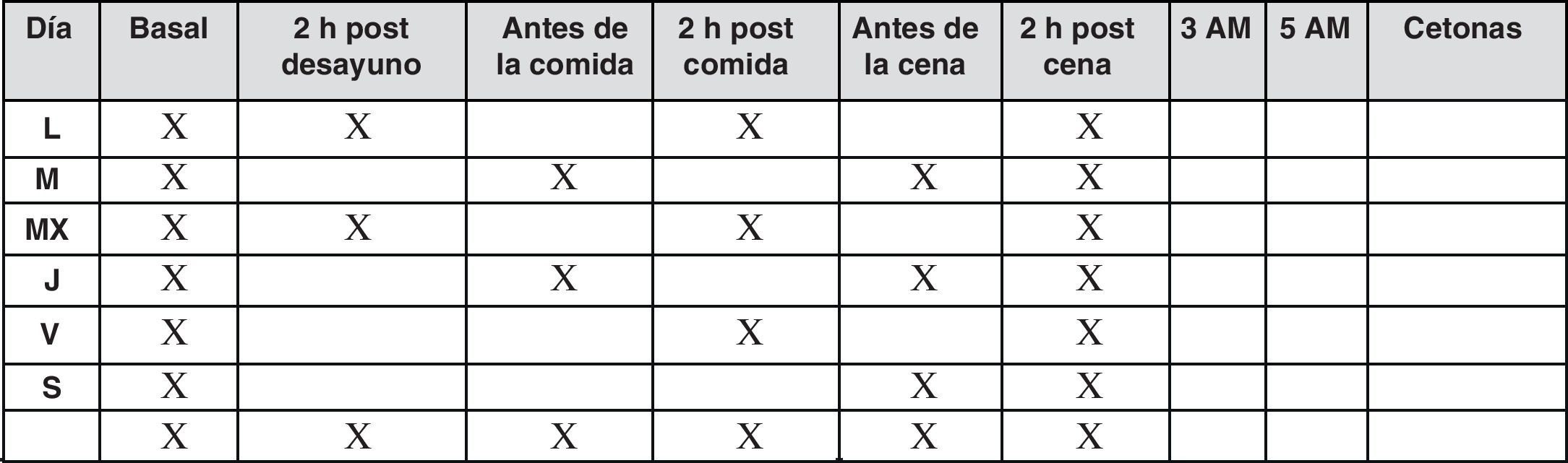
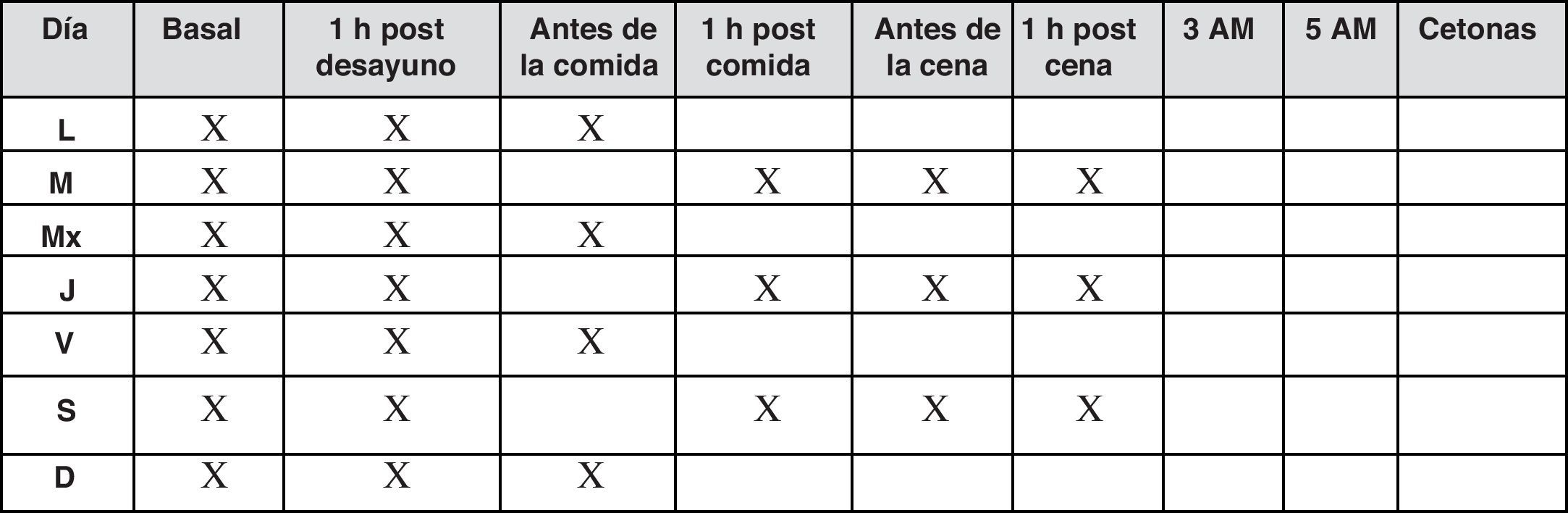
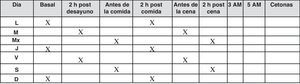
En estos pacientes, cuando el control glucémico es estable se recomiendan de 1 a 3 autoanálisis al día, y si queremos obtener información de las glucemias tanto pre como posprandiales durante todo el día, lo apropiado sería realizar autoanálisis de forma escalonada tanto antes como después de las comidas según un patrón como el que se observa en la figura 6, de forma que con 2 autoanálisis diarios al cabo de pocas semanas podremos observar las tendencias glucémicas de antes y después de las comidas principales, que podrán guiar los ajustes del tratamiento
Si el control glucémico no es estable, la recomendación es la realización de al menos 2-3 mediciones diarias, con preferencia de las automediciones en ayunas y después de la cena para evitar posibles hipoglucemias nocturnas, añadiendo alguna determinación adicional en distintos momentos del día, y además un perfil completo de 6 o de 7 puntos/día cada semana incluyendo la medición de la madrugada.
- E)
Pacientes en tratamiento con pauta de insulina bolo-basal.
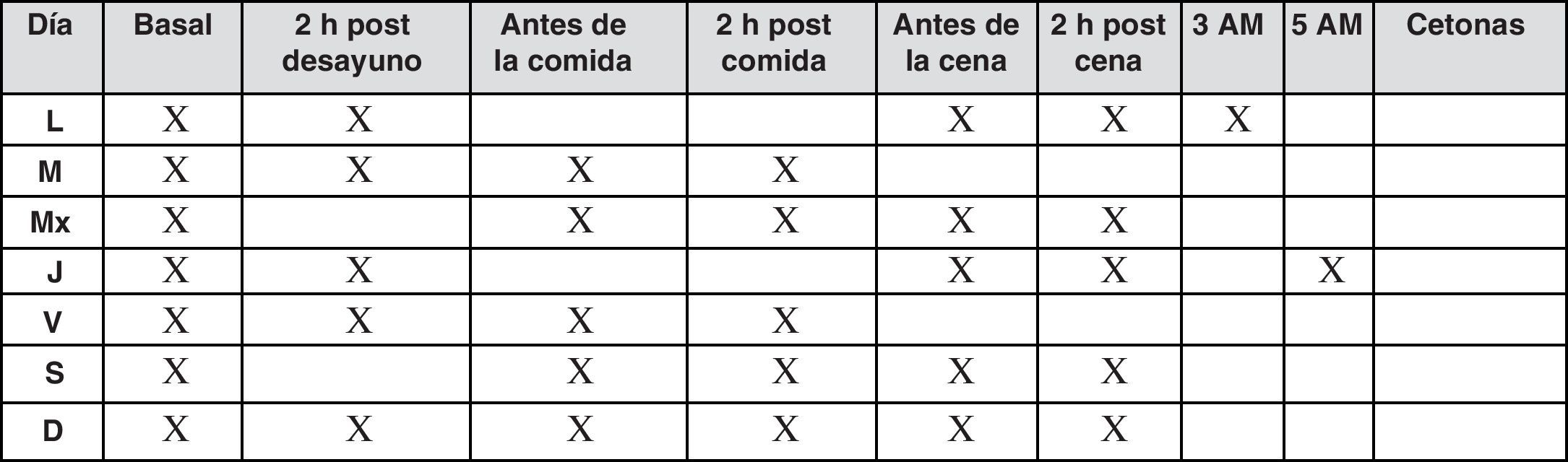
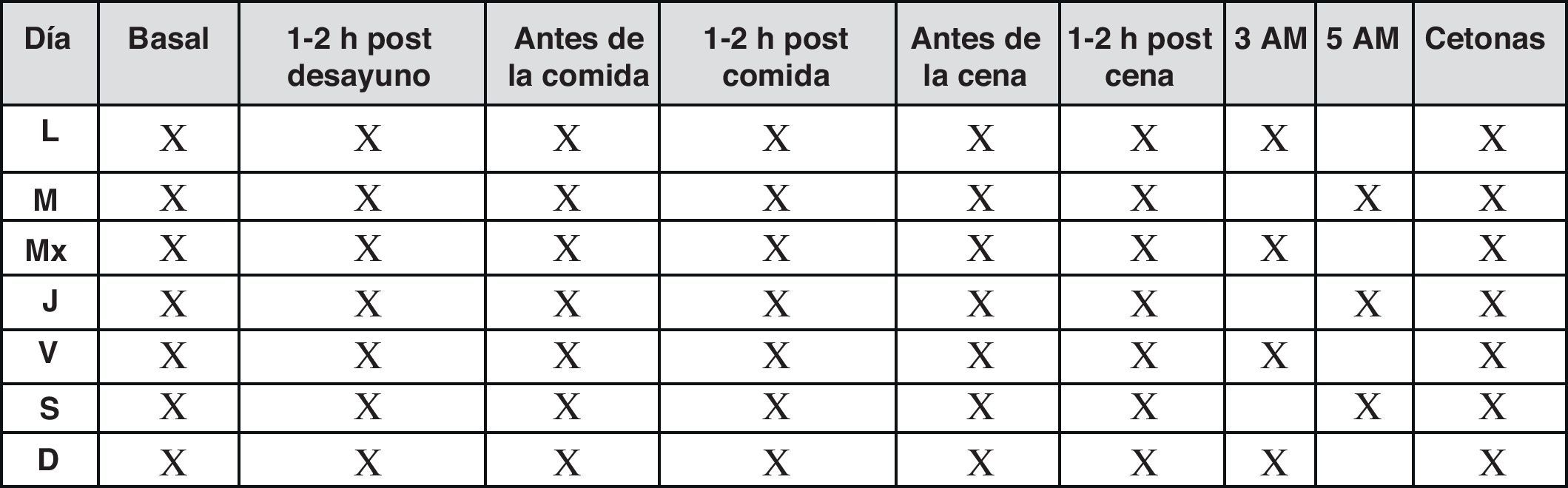
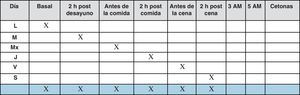
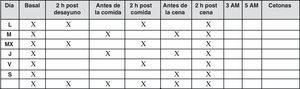
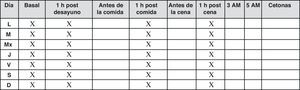
En estos pacientes se recomiendan autoanálisis 3-4 veces al día, además de un perfil de 6-7 puntos diarios por semana, cuando el control es estable, según el patrón de la figura 7.
Si el control glucémico no es estable es necesario un autoanálisis más frecuente, de 4 a 7 veces al día, para detectar patrones que sirvan de guía a los cambios de dosis de las insulinas (fig. 8).
Los controles a las 3 a.m. y/o a las 5 a.m. se realizarán si existen hipoglucemias nocturnas y/o glucemias basales altas con post-cenas dentro de objetivos.
- F)
Pacientes en tratamiento con infusor subcutáneo continuo de insulina (ISCI).
En estos pacientes, una vez conseguido un control glucémico estable se requieren al menos 4 controles diarios, el basal y antes de cada comida principal o de cada bolo de insulina, aunque en la mayoría de los casos serán necesarias también automediciones posprandiales al menos una vez al día o a otras horas en función de las actividades realizadas.
Al inicio de este tipo de tratamiento, cuando el control glucémico no es estable o en situaciones intercurrentes de especial complejidad se debe individualizar la frecuencia de las automediciones de glucemia capilar, en general con un esquema como el que se muestra en la figura 8. También puede valorarse la monitorización continua de glucemia, la cual ha demostrado su utilidad en la mejoría del control glucémico sobre todo en pacientes adultos22.
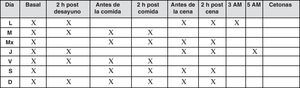
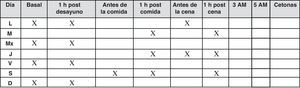
En las pacientes con diabetes pregestacional en tratamiento con cualquier régimen de insulina, incluyendo los infusores continuos, se recomiendan automediciones de glucemia capilar 6-7 veces al día (fig. 9). Se deben seguir estas mismas recomendaciones en la planificación del embarazo en la paciente con diabetes, al menos durante los 6 meses previos.
La automedición de cuerpos cetónicos en sangre capilar debe hacerse en ayunas diariamente, y además si la glucemia supera los 250mg/dl9.
Diabetes gestacionalDurante las 2 primeras semanas se recomiendan 4 controles de glucemia capilar cada día, la basal y las de después de las tres comidas principales (fig. 10).
Si el control glucémico es estable, se pasará a un régimen menos frecuente, de 2-3 veces al día (fig. 11).
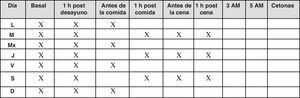
En las pacientes con diabetes gestacional que requieren tratamiento con insulina en cualquier régimen se recomiendan mediciones de la glucemia capilar 3-5 veces al día, más un perfil de 6-7 puntos/día/semana (fig. 12).
Si el control glucémico se hace estable, se pasará a solo 3-4 veces al día.
En conclusión, la automedición de la glucemia capilar es un instrumento esencial para verificar las variaciones de la glucemia, e imprescindible para el autocontrol en los pacientes con voluntad y capacidad para ello, como un componente del programa de educación terapéutica. En este documento se recomiendan las frecuencias y los patrones temporales para su realización en dependencia de las circunstancias clínicas y del grado de control, con la intención de conseguir una adecuada interpretación y un mejor control metabólico a largo plazo que evite las complicaciones de esta enfermedad.
Conflicto de interesesEdelmiro Menéndez Torre, Teresa Tartón García y Ricardo García-Mayor han recibido honorarios por actividades docentes patrocinadas por Roche S.A. y Abbott.
El resto de los autores declaran no tener ningún conflicto de intereses.
Eduard Montanya Mías, Fernando Álvarez Guisasola, Fernando Escobar Jiménez, Francisco Javier Martínez Martín,Javier Escalada San Martín, José Javier Mediavilla Bravo, José Juan Alemán, José Juan Carlos Méndez Segovia, Luis Martín Manzano Sánchez, Juan Carlos Ferrer García, Sara Artola Menéndez y Sonia Gaztambide Sáenz.