La tuberculosis (TB) continúa siendo un reto ya que las formas graves se presentan con mayor frecuencia en los menores de 5 años y el diagnóstico es complejo. El objetivo del presente trabajo fue describir las formas de presentación clínica, frecuencia, métodos de diagnóstico empleados y respuesta al tratamiento en niños con TB atendidos en un hospital de tercer nivel.
MétodosSe diseñó un estudio retrospectivo, descriptivo, de una cohorte de casos consecutivos atendidos desde enero de 2010 hasta diciembre de 2013. Se revisaron 93 expedientes clínicos de niños con diagnóstico de TB de acuerdo con la definición de la NOM-006-SSA2-2013. Se utilizó estadística descriptiva para el análisis.
ResultadosEl 58% de 93 niños fueron pacientes de sexo masculino con una media de edad de 7 años. El 97% contaba con antecedente de vacunación BCG; el 6% tuvo contacto con algún caso de TB. Las formas clínicas más frecuentes fueron la TB pulmonar (30.1%), ganglionar (24.7%), miliar/diseminada (16.1%), meníngea (13%) y ósea (7.5%). Los síntomas más comunes fueron fiebre y pérdida de peso (50% y 40%, respectivamente). El BAAR y el cultivo fueron positivos en el 26% y el 7% de todos los casos, respectivamente. El estudio histopatológico fue concluyente en el 90%. El tratamiento fue exitoso en el 94.6%, sin mortalidad asociada.
ConclusionesLa asociación del cuadro clínico con las alteraciones en la radiografía de tórax y PPD positivo son útiles para establecer el diagnóstico presuntivo e iniciar el manejo oportuno.
Tuberculosis (TB) remains a challenge because severe forms occur most frequently in children under 5 years of age and the diagnosis is complex. The objective of this paper was to describe the clinical presentation, frequency, diagnostic methods used and response to treatment in children with TB treated at a tertiary level hospital.
MethodsThe study was retrospective and descriptive of a cohort of consecutive cases treated from January 2010 to December 2013. Ninety-three medical records of children diagnosed with TB according to the definition of the NOM-006-SSA2-2013 were reviewed. Descriptive statistics were used for the analysis.
ResultsFrom 93 children, 58% were male (mean age of 7 years), 97% with a history of BCG vaccination, and 6% had contact with a TB case. The most frequent clinical forms were pulmonary (30.1%), lymph node (24.7%), miliary/disseminated (16.1%), meningeal (13%), and osteal TB (7.5%). The most common symptoms were fever and weight loss (50% and 40%, respectively). BAAR and culture were positive in 26% and 7% of all cases, respectively. The histopathological study was conclusive in 90% of the cases. The treatment was successful in 94.6%, with not associated mortality.
ConclusionsThe association of clinical symptoms with alterations in chest radiography and positive PPD are useful in establishing the presumptive diagnosis and an early and appropriate treatment.
La tuberculosis (TB) es una enfermedad infecciosa, generalmente crónica, causada por un grupo de bacterias del orden Actinomicetales de la familia Mycobacteriaceae. El complejo Mycobacterium tuberculosis (M. tuberculosis, M. bovis, M. microti, M. africanum y M. canetti) se transmite del enfermo bacilífero al sujeto sano por inhalación de material infectante, ingestión de leche contaminada por dicho complejo y, en menor frecuencia, por contacto de lesiones en piel con sujetos bacilíferos o animales bovinos enfermos; por último, mediante transmisión materno fetal1. En 2014, la Organización Mundial de la Salud (OMS) estimó que 9.6 millones de personas enfermaron de tuberculosis y 1.5 millones murieron por esta enfermedad; alrededor de un millón de niños enfermaron de tuberculosis y 140 000 de ellos murieron2.
En países de baja endemia, la TB en la edad pediátrica representa menos del 5% de todos los casos de TB,3 mientras que en áreas de alta incidencia se eleva hasta el 20-40%. En un estudio prospectivo realizado en Sudáfrica, se observó que los niños < 13 años de edad representaron el 13.7% del total de la carga regional de casos de TB, con una incidencia calculada de 407/100 000 habitantes/año (la mitad de los casos en sujetos adultos)4.
En áreas endémicas de TB, los niños presentan las fases más avanzadas de la enfermedad, y la TB representa un gran porcentaje de la morbilidad y mortalidad en menores de 5 años de edad. Un estudio de autopsias en Zambia demostró que la TB fue la mayor causa de muerte por enfermedades respiratorias en niños con o sin infección por el virus de la inmunodeficiencia humana (VIH)5,6.
En México se registraron 20 561 nuevos casos de TB en 2015; los casos en menores de 14 años de edad representaron el 3.7% (774 casos) de los cuales el 53.3% fueron formas pulmonares, el 2.5% meníngeas y el 44% otras formas7,8. En 2009, en otro estudio realizado en niños mexicanos se encontró una proporción similar en mujeres y varones (razón 1.1:1), aunque la reactivación de la TB fue más frecuente en las adolescentes. Del total de casos notificados, el 11.1% se asoció con la desnutrición, el 0.9% con infección por VIH, el 0.7% con alcoholismo y el 0.6% con diabetes mellitus; en el 77% no se asoció con otra enfermedad concomitante. En los menores de un año, la desnutrición resultó la patología más importante asociada con TB. Se estimó una tasa nacional de 3.8/100 000 casos en menores de 18 años. Los estados en el país con las tasas más altas de TB en la población pediátrica fueron Baja California (18.5), Tamaulipas (7.9), Baja California Sur (7.5), Colima (7.5), Sonora (7.2), Guerrero (6.9), Chiapas (6.8) y Nayarit (5.7)7,8.
La enfermedad parenquimatosa pulmonar y las adenopatías intratorácicas son las principales manifestaciones de la TB en edad pediátrica en el 60-80% de los casos9. Entre las manifestaciones extrapulmonares, la linfadenopatía es la más común (67%), seguida de las afecciones al SNC (13%) (meningitis, tuberculomas, abscesos), pleural (6%), miliar o diseminada (5%) y esquelética (4%)10,11. En una serie de casos de 102 pacientes en edad pediátrica con formas extrapulmonares de TB, Maltezou y colaboradores observaron la siguiente frecuencia de manifestaciones: linfadenitis, 47%; derrame pleural, 26.5%; meningitis, 15.5%; ósea, 5%; miliar, 3%; abdominal, 2%; y 1% de pericarditis12. Las presentaciones atípicas tanto pulmonares como extrapulmonares se han reportado en niños y adultos, aunque el cuadro clínico es todavía menos específico en pacientes desnutridos e inmunocomprometidos. La afección pulmonar exclusiva se da en menos del 50% de los casos, y el resto se asocia con afección extrapulmonar exclusiva o mixta. La TB ganglionar representa casi el 40% de todas las formas extrapulmonares, mientras que la TB diseminada (miliar) y la meníngea son más frecuentes en pacientes de menor edad (< 3 años) y en pacientes con VIH13,14. Estas formas de expresión clínica varían en su frecuencia dependiendo de la población estudiada y de otros fenómenos clínicos concomitantes, como desnutrición, infección por VIH y otras causas de inmunosupresión en la población.
La mayor área de influencia de la enfermedad se encuentra en los estados de sur y sureste del país.
El objetivo de este trabajo fue describir las formas de presentación clínica, la frecuencia, los métodos de diagnóstico empleados y la respuesta al tratamiento de la enfermedad por M. tuberculosis en pacientes pediátricos. Este estudio se llevó a cabo en una Unidad Médica de Alta Especialidad, donde son referidos pacientes que requieren atención hospitalaria.
2MétodosEl estudio se realizó en una unidad médica de tercer nivel de atención que recibe pacientes referidos de los estados de Morelos, Guerrero, Chiapas, Querétaro y la zona sur de la Ciudad de México.
Se incluyó una cohorte retrolectiva de enero de 2010 a diciembre de 2013. El estudio fue descriptivo y observacional. Se incluyeron casos consecutivos desde recién nacidos hasta adolescentes de 16 años con 11 meses de edad con el diagnóstico de enfermedad por M. tuberculosis acorde con las definiciones de la NOM-006-SSA2-2013, cuyo expediente clínico contara con la información completa. Se elaboró una base de datos demográficos, clínicos, de diagnóstico y tratamiento. No se requirió carta de consentimiento informado.
Se empleó estadística descriptiva con cálculo de frecuencias simples y porcentajes para las variables cualitativas; para las variables cuantitativas, media o mediana según su distribución. Se utilizó el programa estadístico SPSS versión 20.0 para el análisis de los resultados.
El proyecto fue aprobado por el Comité Local de Investigación en Salud 3603 del Hospital de Pediatría, Centro Médico Nacional Siglo XXI, Ciudad de México, con el número R-2012-3603-12.
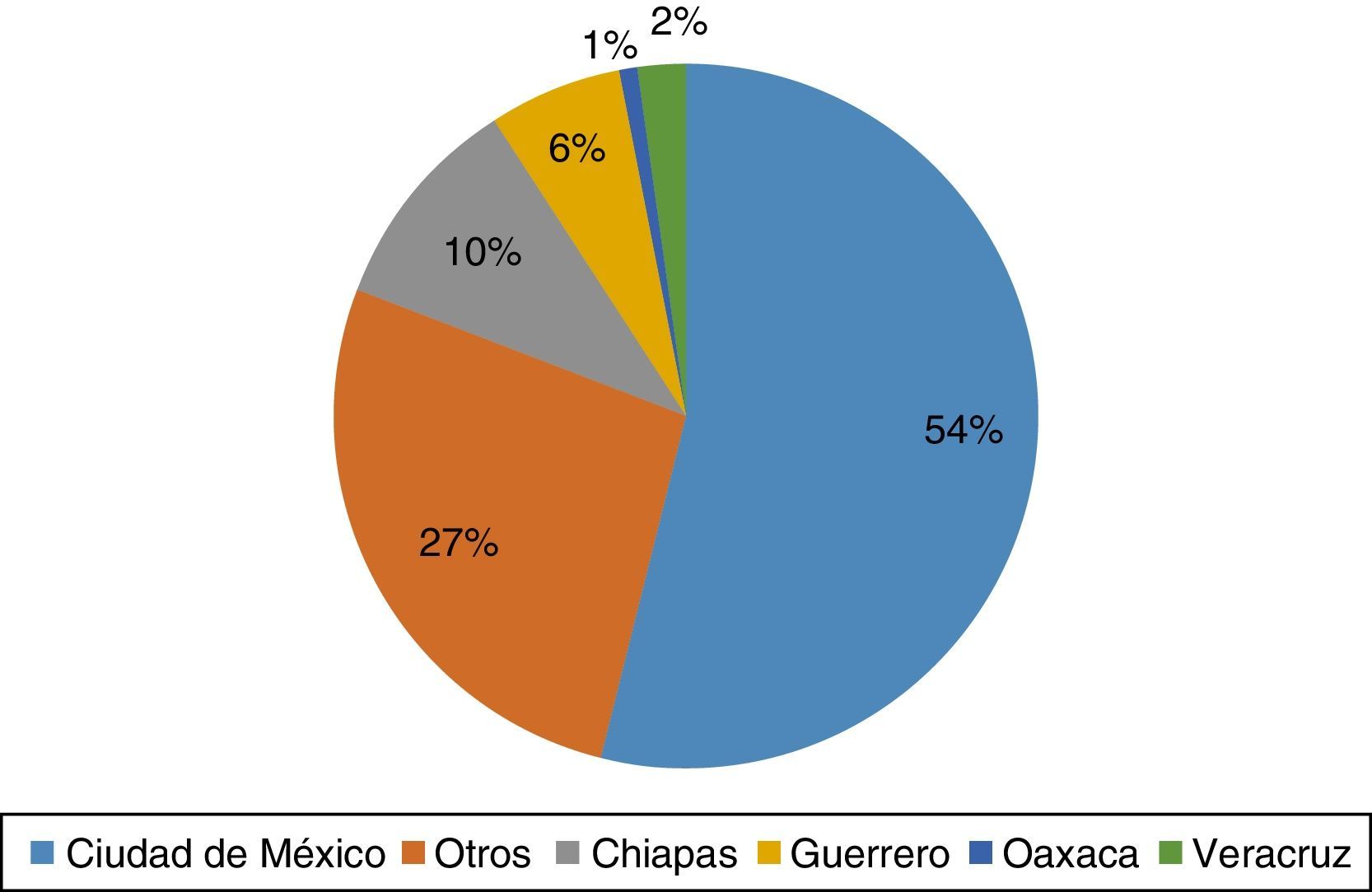
3Resultados3.1Características demográficas de los pacientesSe incluyeron 93 pacientes con diagnóstico de TB, de acuerdo con las definiciones de la NOM-006-SSA2-2013. El 58% (54) correspondieron al sexo masculino. El rango de edad de los pacientes fue de entre 9 meses y 16 años 3 meses, con una mediana de 6 años 11 meses. El sitio de procedencia de los pacientes se observa en la Figura 1.
No se aplicó la vacuna de BCG en tres de los pacientes (3.2%). Se confirmó el contacto epidemiológico con un caso de TB solamente en el 6.4%. De los 93 pacientes, el 74.2% (69) eran previamente sanos; el resto presentaba alguna comorbilidad. Los pacientes fueron referidos al hospital de tercer nivel a las tres semanas, en promedio, de iniciadas las manifestaciones clínicas (intervalo de 2-10 semanas).
3.2Características clínicasLas formas clínicas de presentación más frecuentes fueron la pulmonar en 28 pacientes (30.1%); ganglionar en 23 pacientes (24.7%); miliar/diseminada en 15 pacientes (16.1%); meníngea en 12 pacientes (13%); ósea en siete pacientes (7.5%); peritoneal/intestinal en cinco pacientes (5.3%); cutánea en dos pacientes (2.1%); y renal en un paciente (1%).
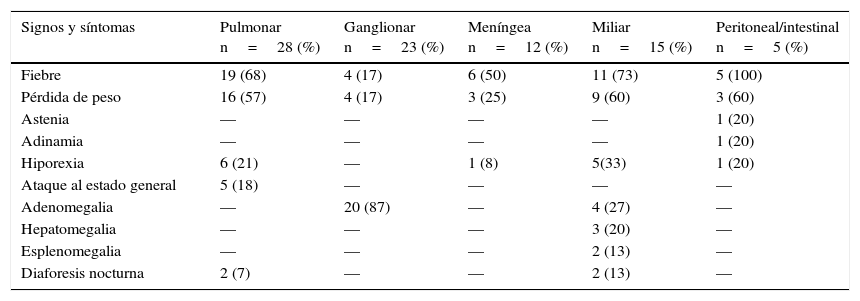
El 50% de los pacientes presentó fiebre, la cual predominó en las formas pulmonar (68%), miliar (73%) y meníngea (50%); en la forma ganglionar, el porcentaje de pacientes que presentó fiebre fue bajo (18%). De igual manera, la pérdida ponderal predominó en la forma pulmonar y miliar, con el 60% en ambas. Sin embargo, la hiporexia solamente se reportó en el 21% y el 33% de ambas formas clínicas, respectivamente (Tabla 1).
Signos y síntomas generales de acuerdo con la forma de presentación clínica de tuberculosis en pacientes pediátricos
| Signos y síntomas | Pulmonar n=28 (%) | Ganglionar n=23 (%) | Meníngea n=12 (%) | Miliar n=15 (%) | Peritoneal/intestinal n=5 (%) |
|---|---|---|---|---|---|
| Fiebre | 19 (68) | 4 (17) | 6 (50) | 11 (73) | 5 (100) |
| Pérdida de peso | 16 (57) | 4 (17) | 3 (25) | 9 (60) | 3 (60) |
| Astenia | — | — | — | — | 1 (20) |
| Adinamia | — | — | — | — | 1 (20) |
| Hiporexia | 6 (21) | — | 1 (8) | 5(33) | 1 (20) |
| Ataque al estado general | 5 (18) | — | — | — | — |
| Adenomegalia | — | 20 (87) | — | 4 (27) | — |
| Hepatomegalia | — | — | — | 3 (20) | — |
| Esplenomegalia | — | — | — | 2 (13) | — |
| Diaforesis nocturna | 2 (7) | — | — | 2 (13) | — |
La afección respiratoria estuvo expresada por la aparición de tos en casi el 70% de los casos; se acompañó de dificultad respiratoria en el 18% de los pacientes con expresión clínica pulmonar, diaforesis en el 7% y ataque al estado general en el 18% de los pacientes.
En la forma meníngea, casi la mitad de los pacientes presentaron datos de hipertensión endocraneana manifestada por cefalea (58%), vómito (41%) y alteración del estado de conciencia (33%). En el 58% (7/12) hubo datos francos de irritación meníngea (Tabla 2).
Por el contrario, en la forma ganglionar fueron poco frecuentes los síntomas generales, como fiebre y pérdida ponderal (17% para ambos); en la mayoría de los casos, la adenopatía fue el único signo, predominando a nivel cervical (70%), seguido de submandibular (45%) y axilar (13%). En la forma miliar también existió adenomegalia en el 26%, aunque se acompañó de hepatomegalia (20%) y esplenomegalia (13%), además de síntomas generales en la mayor parte de los pacientes.
Las secuelas observadas fueron daño neurológico moderado en cuatro pacientes y grave en un paciente de los casos con meningitis, y síndrome de intestino corto en un caso de la forma peritoneal.
3.3Formas de diagnósticoSe aplicó la prueba cutánea de derivado proteico purificado (PPD) en 86/93 pacientes, de los cuales 43 (50%) tuvieron una induración > 10mm, cinco pacientes (6.3%) con induración entre 5-9mm, y el 44.1% no fue reactor. En pacientes con alguna comorbilidad (n=18) se observó una induración > 5mm en el 27.7%; la mediana del diámetro del PPD en este grupo fue de 16mm. Se aplicó una dosis booster en seis pacientes, los cuales habían sido catalogados como anérgicos pero con elementos clínicos sugestivos de TB: cuatro eran previamente sanos. La mediana del diámetro del PPD fue de 18mm, lo que se consideró como resultado positivo.
Con respecto a la demostración microbiológica convencional, se realizó búsqueda de bacilos ácido-alcohol resistentes (BAAR) en 104 muestras biológicas o líquidos corporales (expectoración, orina, líquido pleural). Se analizó más de una muestra por sitio anatómico de origen en algunos casos. La baciloscopia fue positiva en solamente 27 muestras, nueve de aspirado gástrico, cinco de orina, cuatro de esputo, tres de líquido pleural y dos de lavado broncoalveolar, dos de líquido cefalorraquídeo (LCR) y dos de tejido pulmonar.
También se cultivaron 85 muestras biológicas de 60 pacientes. Se aisló M. tuberculosis en seis muestras (7%) distribuidas de la siguiente manera: una en esputo, una en aspirado gástrico, una en LCR, una en líquido pleural y una de otras fuentes (biopsia pulmonar y absceso). En dos de seis cultivos positivos, la tinción inicial para BAAR había resultado negativa (una en líquido pleural y una en absceso).
Se enviaron 22 muestras para la amplificación de ácidos nucleicos de M. tuberculosis mediante la reacción en cadena de la polimerasa (PCR) en diferentes fluidos y tejidos. Se encontró un porcentaje de positividad del 82%. En el 94% de las muestras positivas se observó una tinción de Ziehl-Nielssen negativa, de las cuales más del 50% correspondieron a LCR.
En los casos de meningoencefalitis tuberculosa, la determinación de PCR fue positiva en ocho de 12 casos.
Como parte de las técnicas diagnósticas no microbiológicas, se realizó la determinación de adenosina desaminasa en cinco muestras provenientes de diferentes fluidos corporales, de las cuales solamente tres fueron positivas en líquido pleural (> 40U/l). Finalmente, se realizó el estudio histopatológico de 57 muestras provenientes de 48 pacientes; de estas, 51 (89.4%) se reportaron con reacción granulomatosa compatible con TB (Tabla 3).
Positividad de pruebas de diagnóstico en niños con diagnóstico de TB
| Prueba | PPD | BAAR | Cultivo | PCR | Biopsia | ADA |
|---|---|---|---|---|---|---|
| n=86 | n=93 | n=60 | n=22 | n=48 | n=5 | |
| Positivo (frecuencia) | 43 | 27 | 6 | 18 | 43 | 3 |
| Porcentaje | 50% | 29% | 10% | 82% | 90% | 60% |
PPD: derivado proteico purificado; BAAR: bacilos ácido-alcohol resistentes; PCR: reacción en cadena de la polimerasa; ADA: adenosina desaminasa.
A todos los pacientes se les realizaron radiografías de tórax. El patrón radiológico de la TB pulmonar (n=20) resultó macronodular en el 48% y micronodular en el 17%, y neumonía consolidada, derrame pleural y ensanchamiento mediastinal en el 13%, respectivamente. La paquipleuritis y los nódulos pulmonares se encontraron en el 7%, y se observaron cavernas en un caso.
Se le realizó tomografía a nivel pulmonar a 16 niños. Se observó neumonía en el 39%, patrón micronodular en el 39%, linfadenopatía parahiliar en el 26%, granulomas en el 17%, cavernas y calcificaciones en el 9% y paquipleuritis y derrame pleural en el 4% de los casos.
En los casos de TB miliar, la presencia de anormalidades en placas simples de rayos X destacó en ocho pacientes; a nivel pulmonar, se observó patrón macronodular en el 40%, patrón micronodular en el 33%, nódulos, neumonía con derrame pleural y paquipleuritis en el 7%, respectivamente. Por tomografía, se observó neumonía y patrón micronodular en el 40%, ascitis en el 47%, ganglios retroperitoneales en el 20%, granulomas en el 13% y hepatomegalia en el 7% de los casos.
En los casos de TB meníngea (diez), se encontró hidrocefalia (cinco), aracnoiditis basal (cuatro), infartos (tres) y tuberculomas (dos) por tomografía.
En todos los pacientes con sospecha diagnóstica de TB por los hallazgos clínicos y antecedentes epidemiológicos, se instaló desde el inicio el tratamiento con fármacos antifímicos, y posteriormente se realizó la confirmación del diagnóstico. En 73 pacientes (78%) se emplearon cuatro fármacos antituberculosos en la fase intensiva: isoniacida (H), rifampicina (R), pirazinamida (Z) y etambutol (E). Por otra parte, en el 3% se empleó triple esquema antifímico (HRZ), y HRE solamente en el 1%. La duración promedio del tratamiento en esta fase fue de 4.4 meses (rango de 2-7 meses). La fase de sostén se basó en un régimen con dos fármacos (HR), con duración promedio de 7.4 meses (rango 4-22 meses).
Por otro lado, se administraron esteroides al 22.5% de la población, que correspondió a las formas meníngea y miliar. El 94.6% de las formas clínicas (88 casos) presentó remisión. Sin embargo, el 9.6% de los casos (nueve) no remitió con el primer esquema (cuatro de tipo ganglionar, dos de tipo meníngea, una pulmonar, una diseminada y una cutánea). En tres pacientes (3.2%) hubo falla al tratamiento y tres (3.2%) presentaron recaída. En general, el tiempo promedio de seguimiento fue de 14.8 meses.
4DiscusiónEn nuestro país, la infección por M. tuberculosis es una enfermedad de alta prevalencia que se ha incrementado en la última década: de 14 837 casos acumulados por año en 1990ha aumentado a 16 907 en 2014, la mayoría de ellos de la forma pulmonar, principalmente asociados con VIH. La mayoría de pacientes presentan también diabetes, desnutrición y adicciones. La prevalencia predomina en las costas, tanto en el Pacífico, incluyendo Sonora, Sinaloa, Guerrero y Chiapas, como en el golfo de México, incluyendo Tabasco, Veracruz y Tamaulipas. Los estados del norte y sur tienen una prevalencia media, y los centrales, incluyendo el Bajío, tienen una menor prevalencia. En este estudio, un porcentaje importante de pacientes provino de la Ciudad de México, seguido de los estados de Chiapas y Guerrero; de acuerdo con lo reportado por la Plataforma Única de Información, este último ocupa el segundo lugar de los estados de la República Mexicana dentro de las tasas más altas de TB pediátrica, y Chiapas ocupa el sexto lugar. Esto se esperaba dado que en estas regiones del país predominan los estigmas de pobreza y marginación, que a su vez son efectos de la desigualdad social imperante15.
En este estudio, la edad predominante para todas las formas de TB fue en < 5 años. Este grupo de edad corresponde a casi el 50% de los casos, lo cual es comparable con estudios previos. Una posible explicación para este patrón es la frecuencia de exposición con el caso índice en edades tempranas, con una mayor frecuencia de enfermedad pulmonar. Esto también es posible debido a que la vacunación con BCG puede ejercer un efecto protector frente a las formas graves de la TB extrapulmonar.
En este estudio destacó que en tres casos no hubo antecedente de aplicación de BCG, los cuales correspondieron a dos formas extrapulmonares (miliar y meníngea), así como un caso de TB pulmonar. De acuerdo con la Encuesta Nacional de Salud y Nutrición de 2012, la cobertura de vacunación con BCG en el país alcanzó niveles superiores al 90%, aunque algunos estados tienen coberturas menores16. Rodrigues y colaboradores observaron que el efecto protector de la BCG para la TB miliar o meníngea en estudios controlados fue del 86% (IC 95% 65-95), y en estudios de casos y controles fue del 75% (IC 95% 61-84)17.
La falta de eficacia de la BCG en las diferentes formas de TB en niños se ha relacionado con una menor experiencia inmunológica de pacientes jóvenes, la disminución del efecto protector de la BCG y la diversidad de mecanismos de patogénesis de la enfermedad pulmonar (reinfección, reactivación o progresión primaria).
Se encontró que más del 70% de los pacientes analizados eran sanos; el resto presentaba alguna comorbilidad, lo cual no varía con lo reportado previamente8. Cabe mencionar que en este estudio no hubo casos de TB asociados con VIH, considerando que la epidemia del VIH ha tenido un impacto negativo en los esfuerzos para el control de la TB.
En casi el 90% de los casos no fue posible detectar la fuente de la infección, como lo refieren Winston y colaboradores18. Esto denota el retraso en la búsqueda e identificación de adultos infectados, y por lo tanto contribuye a la exposición continua de personas no enfermas en riesgo de desarrollar TB, lo que finalmente es un indicador de que la cadena de transmisión se encuentra activa.
En la presente cohorte, la TB ganglionar fue la presentación extrapulmonar más frecuente y correspondió al 35.4%. El diagnóstico de sospecha se llevó a cabo mediante la sintomatología general, la reactividad al PPD y la presencia de ganglios calcificados, detectados por ultrasonido o tomografía12–14. Cabe mencionar que los estudios de imagen por separado no distinguen categóricamente entre la linfadenitis tuberculosa y otras causas de adenomegalias, principalmente a nivel cervical. Es interesante resaltar que en menos del 50% de los pacientes con TB ganglionar con localización cervical se encuentran anormalidades en la radiografía de tórax; en esta serie de casos, el 26% se reportó sin alteraciones. El ultrasonido es un excelente método inicial para el diagnóstico ya que, además de permitir la evaluación de la presencia de adenomegalias, facilita la realización de biopsia por aspiración con aguja fina. Todos los pacientes fueron sometidos a linfadenectomía, lo que permitió que se confirmara el diagnóstico con histopatología. En los estudios histológicos predominó el patrón granulomatoso con necrosis caseosa (71%) sin la demostración del bacilo por tinción o en cultivo. Gupta y colaboradores analizaron 102 piezas quirúrgicas compatibles con TB ganglionar, y encontraron la presencia de BAAR (32.2%) o desarrollo microbiológico (56.9%) principalmente en el material necrótico, así como en el material con patrón granulomatoso con necrosis caseososa (30 y 40%, respectivamente)19.
En el presente análisis, el 27% de los pacientes presentaron formas graves de TB; la mayoría fueron < 5 años, en quienes la sintomatología es poco específica. En el primer nivel de atención se sospecha poco de esta enfermedad, y la falta de estudios oportunos de diagnóstico pueden ser los motivos por los cuales se documenten los padecimientos de forma tardía. En este grupo de edad existen factores diversos que podrían poner en riesgo la respuesta a la vacuna. No obstante, se ha demostrado que su aplicación en países como el nuestro ha contribuido a disminuir el número de casos de meningitis tuberculosa.
Para el caso de las formas pulmonares, se emplearon principalmente los métodos tradicionales, como estudios de imagen, baciloscopias e intradermorreacciones. Siempre deberán considerarse las limitaciones que tiene la aplicación de PPD. En la población con formas pulmonares, la placa de tórax, en general, fue anormal en la mayoría de los casos. El patrón que más predominó fue el macronodular, seguido del micronodular, y en menor proporción las adenopatías mediastinales, así como los focos neumónicos. Esto difiere de algunos reportes de la literatura donde la afección mediastinal se observa hasta en el 70% de los casos, seguido de las consolidaciones en el 40-60%20. Es recomendable complementar con estudios de imagen como la tomografía axial computarizada (TAC) en los casos en que se sospeche de afecciones extrapulmonares, o bien para evaluar la extensión del daño parenquimatoso.
La TB meníngea se cataloga como una urgencia; por ello, es importante realizar un diagnóstico oportuno, así como la instalación de un manejo específico dada la elevada mortalidad y riesgo de secuelas con las cuales se asocia. En este estudio, además de la fiebre, en más del 50% de los casos de TB meníngea estuvieron presentes datos de hipertensión endocraneana, afección a pares craneales, así como crisis convulsivas, en general ubicándose en los estadios II (83.3%) y III (16.6%). Estos resultados difieren de lo reportado por Coria y colaboradores21, quienes refirieron un porcentaje mayor en estadios I y II, lo que mejora el pronóstico de los pacientes. Por otra parte, dentro de las formas de diagnóstico, el 25% de los pacientes presentó PPD positivo. Esto resulta altamente variable dado que en algunos estudios es positivo en el 10-20% y en otros hasta en el 50% de los casos. Por ello, los estudios de imagen son de gran utilidad para el diagnóstico.
Es clara la necesidad de conjuntar varias pruebas para concretar el diagnóstico de TB, aunque hasta el momento no se cuenta con una prueba que pueda considerarse como estándar de oro22. Para sospechar TB en la infancia, los antecedentes epidemiológicos y el cuadro clínico son torales. En consecuencia, si se le dan herramientas al médico de primer contacto para integrar el diagnóstico, actuará de inmediato y evitará el retraso en el tratamiento y un daño mayor a los pacientes.
En esta serie se alcanzó el éxito del tratamiento en el 94%, lo que, probablemente, se debió a que los casos no se asociaron con VIH, además de una buena adherencia al tratamiento. El tratamiento fue bien tolerado en la mayoría de los casos; solamente se reportó un caso con hepatoxicidad transitoria que resolvió sin cambio en el manejo y otro caso de mielotoxicidad por etambutol que remitió después de suspenderse. En el 17% de los pacientes se prolongó la fase intensiva del tratamiento, principalmente en pacientes inmunocomprometidos.
Este estudio tiene limitaciones principalmente por su naturaleza retrospectiva, además de que la muestra corresponde a la de un hospital de tercer nivel de atención. Sin embargo, esta serie de casos provee un panorama del comportamiento de la TB en la edad pediátrica en este medio.
En necesario reforzar la vigilancia epidemiológica con la finalidad de garantizar la detección oportuna y la atención de los adultos enfermos de TB, para disminuir la incidencia de casos en la edad pediátrica.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciamientoEl presente trabajo no recibió financiamiento.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses para la realización de este trabajo.