Introducción
El seguimiento de indicadores es una actividad que pretende valorar si estamos a unos niveles preestablecidos de calidad y detectar la existencia de situaciones problemáticas sobre las que hay que evaluar o sobre las que hay que intervenir, lo que nos ofrece la posibilidad de desarrollar planes de mejora sobre datos objetivos. Las evaluaciones periódicas sobre el cumplimiento de indicadores mediante métodos de muestreo tradicionales, donde se plantea la obtención de estimaciones precisas, es una tarea que requiere una importante cantidad de recursos en términos de tiempo y de esfuerzo de los profesionales, que en la mayoría de las ocasiones no tenemos.
El muestreo de aceptación de lotes (LQAS, Lot Quality Assurance Sampling) es un método originario de la industria que puede resultar de gran utilidad para el seguimiento de los servicios de salud, si renunciamos a tener una estimación del grado de cumplimiento de los indicadores y nos centramos en el conocimiento de la existencia, o no (aceptación/rechazo), de unos valores de cumplimiento preestablecidos1. El LQAS es el proceso de evaluar una porción de un lote de un determinado producto, con el propósito de aceptar o rechazar el lote en su totalidad2. Las decisiones se toman a partir de la probabilidad de encontrar un número determinado de casos defectuosos (número de decisión), en muestras tomadas de cada lote (marco muestral), asumiendo la existencia en el lote de un determinado grado de calidad o porcentaje de cumplimiento de los requisitos inspeccionados3.
Hemos elegido evaluar el programa de hipertensión arterial (HTA) por la magnitud y el impacto de esta enfermedad en la morbimortalidad general y cardiovascular. En España, Banegas et al4 indican que uno de cada 3 fallecimientos de la mortalidad total y una de cada 2 muertes por enfermedades cardiovasculares están relacionadas con la presión arterial (PA), y la HTA lo está con una de cada 4 muertes por todas las causas, y una de cada 2,5 muertes cardiovasculares. Los datos de seguimiento durante 30 años de la cohorte original del Framingham Heart Study5 han establecido de modo definitivo que la relación entre la PA y el riesgo cardiovascular (RCV) es continua.
Utilizaremos el LQAS para evaluar la calidad de la atención a los pacientes hipertensos de nuestro centro de salud, en aspectos clave de ésta que contemplan el diagnóstico, el tratamiento y el seguimiento, ya que nos permite realizar el control de la actividad al nivel mínimo de microgestión: los cupos médicos, cada uno de los cuales se constituye como un lote (unidad de análisis). Esto nos permitirá, además de conocer cómo atendemos de forma global al paciente hipertenso en nuestro centro, saber si hay diferencias en su atención en función del médico que le atienda, lo que indudablemente tiene interés en un marco de gestión clínica orientado a clientes y a resultados.
Material y método
La aplicación de la técnica del LQAS no tiene como finalidad la obtención de estimaciones precisas, sino poder diferenciar y tomar decisiones sobre los grados de cumplimiento de indicadores en un lote o población6. La utilización de esta técnica requiere:
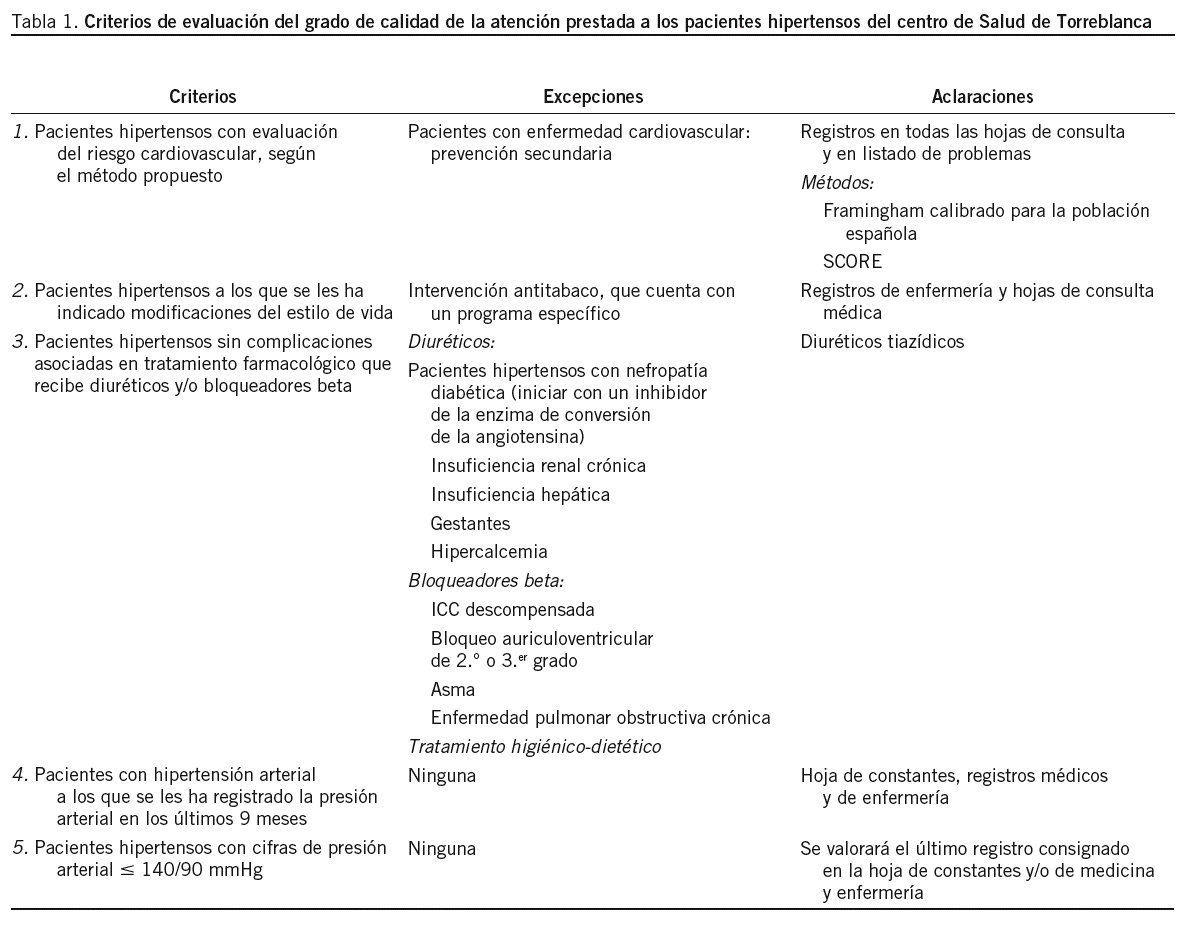
1. Definir las características o especificaciones que van a observarse en el proceso que vamos a evaluar. En este estudio, estas especificaciones están definidas por los indicadores reflejados en la tabla 1.
2. Definir lo que se entiende por "lote" o población, es decir el marco muestral en el que queremos comprobar el cumplimiento del indicador. En este estudio, el lote se define como el conjunto de pacientes hipertensos atendidos por un cupo médico.
3. Definir el plan de muestreo (PM) a emplear7,8.
Para definir un PM es necesario:
Establecer el estándar, nivel de calidad aceptable (AQL, Acceptable Quality Level) y el umbral, nivel de calidad limitante (LQL, Limiting Quality Level) para los indicadores.
Decidimos los riesgos (a y b, del "productor" y del "consumidor", o falsos positivos y falsos negativos) que estamos dispuestos a tener al aceptar/rechazar el "lote".
Buscar mediante un programa informático (Sample LQ v1.10)9 la combinación más eficiente (muestra más pequeña) de tamaño de muestra (n) y número decisional (d) con la que podemos efectuar la clasificación de aceptación/ rechazo, dado el estándar, el umbral y los riesgos prefijados.
Una vez identificados "n" y "d", la práctica del LQAS es tremendamente simple: se reduce a la extracción de una muestra aleatoria de "n" casos tomando el lote como marco muestral, y contar el número de casos en los que el requisito de calidad evaluado no se cumple:
a. Cuando el número de unidades no cumplidoras es mayor que "d" rechazamos el "lote" y concluimos que AQL (el estándar) no se cumple.
b. Cuando el número de incumplimientos es menor o igual que "d", aceptamos la calidad del "lote", equivalente a aceptar que el estándar se cumple, sabiendo además cuál es la probabilidad de que estemos aceptando un "lote" con cumplimiento al nivel de LQL o peor.
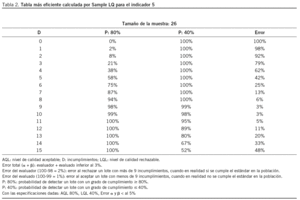
En la tabla 2 se presentan los resultados de Sample LQ para el indicador 5. La tabla más eficiente, con los riesgos del productor y consumidor definidos, corresponde a una con un tamaño muestral de 26 y número decisional de 9.
En nuestro estudio, se establecen diferentes índices de calidad aceptable (AQL) y de calidad rechazable (LQL) para los distintos indicadores adoptados por consenso.
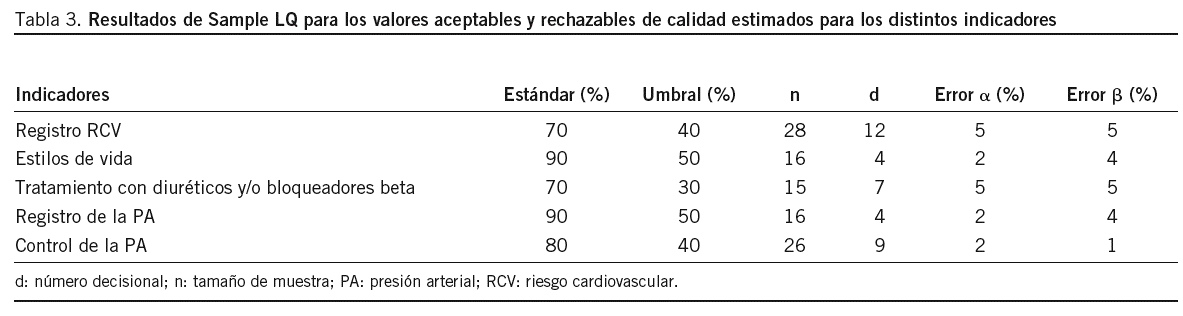
En la tabla 3 se presentan los indicadores que vamos a utilizar en la evaluación, en la que se reflejan los grados de calidad aceptable y rechazable, y tras los cálculos efectuados por Sample LQ, el menor tamaño muestral "n" obtenido con los errores del evaluador (proveedor) y del evaluado (consumidor), siempre menores del 5%, así como el número decisional "d" obtenido.
Mediante un muestreo aleatorio sistemático, se obtienen los elementos de la muestra de tamaño "n" (tabla 3) para cada indicador y para cada uno de los 12 lotes. En el muestreo sistemático emplearemos un listado que contempla a todos los pacientes hipertensos del centro de salud agrupados por cupos médicos y ordenados por número de historia clínica. En caso de que alguna historia no se localice o corresponda a otro médico, se evaluará la historia siguiente del listado; si no se encuentran registros o son incompletos, se evaluará como incumplimiento. El período evaluado es de un año natural, desde el 1 de noviembre de 2004 al 31 de octubre de 2005.
Resultados
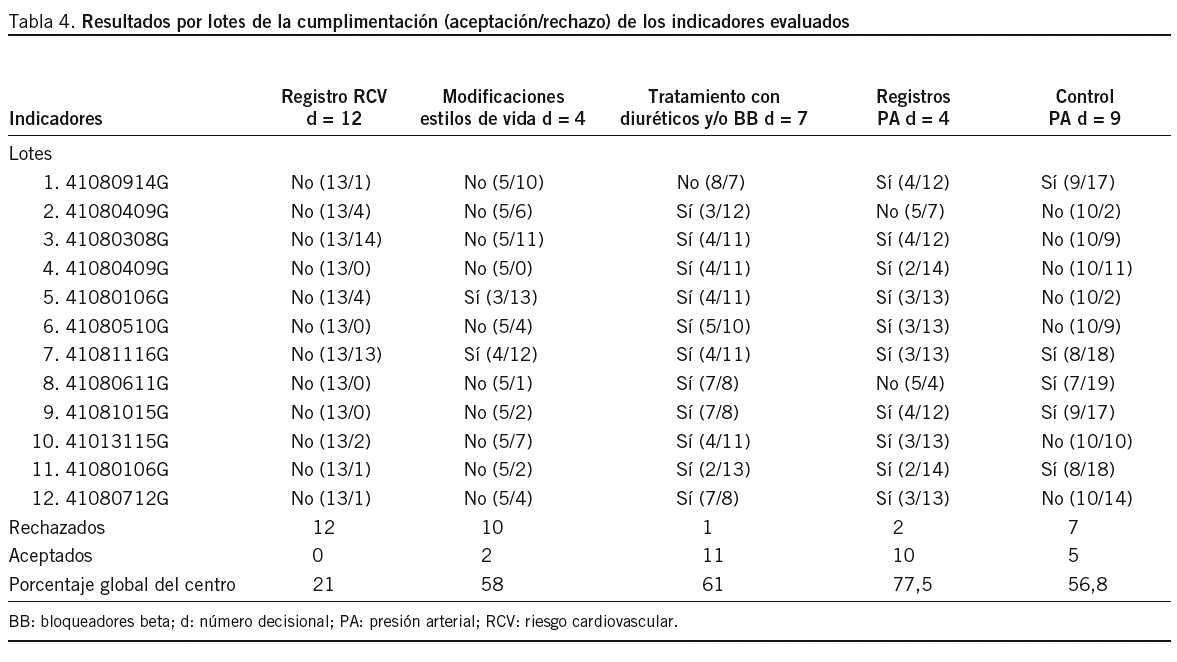
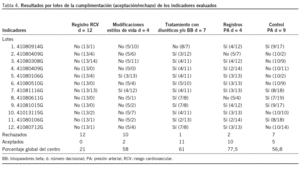
En la tabla 4 se muestran los resultados obtenidos por lotes (cada lote se representa por la clave médica del cupo), y se consigna "sí" o "no" en caso de que cumpla o no el indicador y entre paréntesis los incumplimientos/cumplimientos. En el total se reflejan los lotes aceptados y rechazados y, por debajo, el global de cada indicador para todo el centro de salud representado por el porcentaje de cumplimiento del indicador respecto al número de historias clínicas revisadas.
En la tabla 4 se puede analizar de manera horizontal, y nos indica que el cupo médico correspondiente a la clave 41080914G (primer lote) sólo cumple 2 indicadores de calidad de los evaluados, o bien de manera vertical, con lo que se da una visión de conjunto del centro respecto al indicador que analicemos. De esta manera, puede observarse que según los registros de las historias clínicas revisadas, el 21% de los pacientes hipertensos tienen calculado el RCV, al 58% de éstos se les han indicado modificaciones del estilo de vida y el 61% está en tratamiento con diuréticos tiazídicos y/o bloqueadores beta. Al 77,5% se ha registrado la PA en los últimos 9 meses y el 56,8% de los pacientes hipertensos tienen un adecuado control de la PA (¾ a 140/90).
Discusión
En la población española de edades medias (35-64 años), la prevalencia de HTA (PA 140 y/o 90 mmHg y/o tratamiento farmacológico antihipertensivo)es de aproximadamente un 45%10, que se incrementa al 68% en los individuos de 60 años o más. En Andalucía, el 19,8% de los participantes en el estudio DRECA11 (entre 5 y 59 años de edad) y el 29,3% de los participantes en el estudio Al Andalus (> 18 años)12 presentaron HTA. En nuestro centro de salud, la prevalencia de HTA es del 18,37%, discretamente inferior a la del estudio DRECA y bastante menor a la del estudio Al Andalus, aunque este incluye a pacientes mayores de 18 años. La prevalencia por cupos oscila entre el 15 y el 24,40%. Esta prevalencia tan baja en parte se explica por el infrarregistro que supone el hecho de haber obtenido los listados con fecha de agosto de 2003, a partir de la base de datos TASS, ya que la carencia de módulo de explotación estadística del sistema operativo DIRAYA nos ha impedido obtener listados actualizados a fecha del inicio de la evaluación (noviembre 2004), por lo que los nuevos diagnósticos de HTA de este período no se incluyen en el estudio.
Los estudios sobre el grado de conocimiento, tratamiento y control de la HTA en España han proporcionado tradicionalmente resultados peores que en otros países. No obstante, se ha producido cierta mejoría en los últimos años, a la cual se ha atribuido parte del descenso en la mortalidad por enfermedad cerebrovascular. Así, los estudios Controlpres 95, 9813, 200114 y 200315 encontraron un 13, 16, 29 y 38,8%, respectivamente, de pacientes con un control óptimo de la PA (< 140/90 mmHg) entre los pacientes hipertensos tratados en el ámbito de la atención primaria en España. Es necesario mejorar la detección y la eficiencia en el control de la HTA conocida y tratada. Por todo ello se hace necesario evaluar la calidad de nuestra actuación en esta enfermedad, ya que en este factor de RCV contamos con grandes posibi lidades de mejora por disponer de un diagnóstico fácil (fac tibilidad), un tratamiento adecuado (vulnerabilidad) y una gran accesibilidad de la atención primaria a la población general.
Al iniciar este estudio, la mayor dificultad que se nos planteaba en la elección de indicadores era la necesidad de contar con una medida previa de éstos de forma precisa, para elegir estándar y umbral. Dada la inexistencia de estudios similares en la bibliografía, no encontramos medidas de éstos, salvo en contadas excepciones, por lo que optamos por elegir indicadores muy potentes y consensuar los valores de calidad aceptable y rechazable, que nos darán una estimación inicial para ulteriores estudios. A continuación, analizaremos los resultados de cada indicador:
Pacientes hipertensos con evaluación del riesgo cardiovascular según el método propuesto
Se trata de un indicador de diagnóstico. No se han encontrado estudios que evalúen la utilización de este indicador en atención primaria, aunque está incluido como muy pertinente en diferentes guías de práctica clínica (GPC)16,17. Los resultados en nuestro centro respecto a este indicador son malos, ya que se rechazan los 12 lotes (tabla 4) y en la mayoría de ellos con un gran grado de incumplimiento, excepto en 2 cupos que han rebasado "d" por 1 y 2 incumplimientos. La inexistencia de mediciones previas quizá nos llevó a consensuar un estándar muy alto (70%). El porcentaje global de cumplimiento en el centro es del 21%, que se podría utilizar como umbral en evaluaciones posteriores. Tenemos un problema de calidad en el centro de salud, ya que no se calcula de forma habitual el RCV en los pacientes hipertensos, lo que puede ocasionar un sobre o infratratamiento en estos pacientes.
Pacientes hipertensos a los que se les ha indicado modificaciones del estilo de vida
La adopción de estilos de vida saludables por todos los individuos es imprescindible para prevenir la elevación de la PA e indispensable como parte del tratamiento de los individuos hipertensos. Los cambios de estilo de vida han demostrado su eficacia en la disminución de PA en grado modesto, pero significativo; así se ha visto con la restricción de sal en la dieta18,19, la práctica del ejercicio físico20,21, consumo de alcohol22, dieta rica en frutas y verduras23 y reducción de peso en obesos y en pacientes con sobrepeso24. El abordaje del tabaquismo por su gran carga de RCV y por su complejidad requiere un enfoque integral con programas de intervención específicos, y no se contemplan en este indicador.
En estos cambios de estilo de vida el personal de enfermería tiene un papel esencial25, y en este indicador se evalúa de modo primordial la hoja de consulta de enfermería y los planes de cuidados. De los 12 lotes analizados, sólo 2 cumplen con el estándar consensuado del 90%, lo que hace pensar que hemos planteado un grado de cumplimiento muy ambicioso, pero que nos parecía lógico ya que estas medidas carecen de contraindicaciones y se tenía la sensación de que se imparten a todo paciente hipertenso, en el que quizá hay un problema de infraregistro. Los resultados en este indicador nos señalan que se debe implementar la recomendación de cambios de estilos de vida a los pacientes hipertensos por parte del personal de enfermería y mejorar el registro de esta recomendación.
Pacientes hipertensos sin complicaciones asociadas en tratamiento farmacológico que reciben diuréticos tiazídicos y/o bloqueadores beta
La efectividad de los diuréticos y de los bloqueadores beta como tratamiento inicial y de mantenimiento de la HTA se ha determinado mediante una multitud de ensayos clínicos, como los incluidos en el metaanálisis de Psaty et al26. Más recientemente, el estudio ALLHAT27 demuestra que los diuréticos no han sido superados por otros fármacos (amlodipino y lisinopril) en la prevención de las complicaciones cardiovasculares de la HTA. Un posterior metaanálisis de Psaty et al28 concluye que los diuréticos a bajas dosis son los fármacos más efectivos como tratamiento de primera línea en la prevención de la morbimortalidad cardiovascular. Los diuréticos aumentan la eficacia antihipertensiva de pautas de tratamiento con más de un fármaco, pueden usarse para conseguir el control de la PA y son más asequibles que otros agentes terapéuticos29. A pesar de estos hallazgos, los diuréticos permanecen infrautilizados.
Los resultados obtenidos con este indicador son excelentes, ya que 11 de los 12 lotes (tabla 4) cumplen con este criterio, lo que refleja que en 11 cupos médicos con un error a menor del 5%, más del 70% de los pacientes hipertensos están en tratamiento con diuréticos tiazídicos y/o bloqueadores beta. Esta buena práctica clínica se correlaciona con el buen con trol de la PA que muestra el 5.o indicador (PA # 140/90 mmHg) y traduce una alta adecuación a las indicaciones de la GPC16,17 y al séptimo informe del Joint Nacional comité (JNC)29.
Pacientes con hipertensión arterial a los que se les ha registrado la presión arterial en los últimos 9 meses
Este indicador pretende evaluar la calidad de los registros, ya que las GPC16,17 aconsejan una consulta de enfermería trimestral en los pacientes de alto riesgo, y semestral en el resto de los pacientes que incluye control de la PA, y pensamos que éste es un registro obligado en todo paciente hipertenso. Este indicador se incluye en el contrato programa del Nacional Health Service (NHS)30 con los médicos de atención primaria con un valor umbral del 25% y estándar del 90%. Los resultados son buenos (tabla 4), ya que de los 12 cupos, en 10, más del 90% de los hipertensos (con un error a menor del 2%) tienen un registro de la PA en los últimos 9 meses. Deberemos investigar si los incumplimientos corresponden a pacientes hipertensos que no acuden a las revisiones donde podríamos captar pacientes de alto riesgo o son déficit de registros.
Pacientes hipertensos con cifras de presión arterial # 140/90 mmHg
El séptimo informe del JNC29, el informe de consenso de las sociedades europeas de Hipertensión y Cardiología del 200331, las directrices de la WHO/ISH32, las británicas33 y canadienses34 del 2004 y las guías de la sociedades españolas de Cardiología35 y de Hipertensión36 coinciden en que el objetivo terapéutico a conseguir en todos los pacientes afectados de HTA esencial de más de 18 años de edad es el descenso de la presión estable y sostenido a cifras inferiores a 140 mmHg de PA sistólica y a 90 mmHg de PA diastólica.
A pesar que el estudio Controlpres 2003 obtiene un estándar (con nuestros mismos criterios) del 58%, lo elevamos al 80% porque por consenso lo considerábamos el estándar deseable. En este sentido, el contrato de gestión del NHS30 con sus médicos establece este mismo indicador, pero con unas cifras de control de la PA más altas ¾ a 150/90 mmHg, con un nivel umbral del 25% y estándar del 70%. Después de realizar el estudio, pensamos que quizá con estos datos lo más realista habría sido establecer un estándar del 60%. Pese al estándar tan exigente, se han aceptado 5 lotes (tabla 4), es decir, en 5 cupos médicos más del 80% de los pacientes tienen buen control de la PA (PA ¾ 140/90 mmHg). El porcentaje global de cumplimiento en el centro ha sido del 56,8%, lo que indicaría que estamos en un grado aceptable de calidad respecto a este indicador, y prácticamente idéntico al resultado obtenido en el estudio Controlpres 200315 (58,6%). No obstante, sería pertinente revisar la adecuación del tratamiento en los lotes rechazados y la conducta de los clínicos ante el inadecuado control de la PA, ya que tanto el estudio Controlpres 200315 como el estudio de Alonso et al37 destacan que en la mayoría de los pacientes hipertensos tratados no controlados (84,6 y 81,7%, respectivamente) no se adoptó ningún tipo de medida encaminada a mejorar el control de la PA, quizá en los lotes rechazados predomine esta actitud. Dada esta actitud conservadora de los médicos en el caso de mal control de la PA que describen estos estudios15,37, se deben implementar las recomendaciones de las GPC16,17,31 sobre la consecución de cifras óptimas de PA con el uso de todos los recursos terapéuticos a nuestro alcance y cuando sea preciso el tratamiento combinado farmacológico (en el estudio LIFE38, el 60% de los pacientes precisó aso-ciación de antihipertensivos para obtener un buen control de la PA).
Respecto a las limitaciones del estudio, ya se ha comentado el principal problema, que tiene que ver con la inexistencia en la mayoría de los indicadores de una estimación previa sobre su grado de cumplimiento en la población, ya que si el grado de cumplimiento en la población es muy diferente al consensuado, los riesgos adoptan otros valores, lo que afecta a la validez del estudio. Asimismo, el pequeño tamaño muestral también afecta a la validez de los resultados, pero la técnica del LQAS no tiene como finalidad la obtención de estimaciones precisas, sino poder diferenciar y tomar decisiones sobre los grados de cumplimiento de indicadores en un lote o población6. La homogeneidad de los lotes está garantizada, siempre que el diagnóstico de HTA sea correcto, ya que la distribución de las poblaciones asignadas a los cupos es totalmente aleatoria y también, por lo tanto, la distribución de los distintos grados de HTA (leve, moderada y grave) en cada uno.
En conclusión, con los resultados obtenidos, podemos afirmar que la calidad de la atención al paciente hipertenso en nuestro centro de salud es buena en líneas generales, sobre todo en el apartado del tratamiento y seguimiento, pero es deficiente en lo que se refiere al aspecto del diagnóstico evaluado (determinación del RCV). Respecto a los médicos, debemos implementar medidas para que se generalice el cálculo del RCV y la derivación de todos los pacientes hipertensos a las consultas de enfermería, y en cuanto a ésta, aumentar la intervención sobre modificaciones del estilo de vida y mejorar sus registros. La inexistencia en la bibliografía de estudios similares y al tratarse de un estudio piloto, nos impide compararnos con otros y ver cuál es realmente nuestro grado de calidad en esta enfermedad tan prevalente.
El muestreo aleatorio por lotes ofrece la posibilidad de poder efectuar el seguimiento y la evaluación periódica de indicadores de manera fácil y poco costosa en términos de tiempo y factibilidad, porque nos permite valorar los indicadores con tamaños muestrales pequeños. Por otra parte, dado el grado de desagregación que esta técnica admite, podemos evaluar de forma individual a los miembros del equipo. Como conclusión, consideramos la técnica del LQAS ideal para establecer un sistema periódico de evaluación dentro de las actividades rutinarias de los servicios o centros de salud.