La incidencia y la prevalencia de la cardiopatía isquémica estable son difíciles de determinar, estimándose, tal y como se recoge en las últimas guías de la Sociedad Europea de Cardiología, una incidencia anual de angina pectoris de un 1% en varones entre 45-65 años y una incidencia algo mayor en mujeres menores de 65 años1. Su elevada prevalencia actual se debe, por un lado, a la disminución de la tasa anual de muertes y, por otro, a la mayor sensibilidad de las pruebas diagnósticas empleadas. En este sentido, en los últimos 20 años hemos asistido a un importante desarrollo en las técnicas de imagen no invasivas destinadas al diagnóstico y la estratificación de la cardiopatía isquémica estable. Paralelamente, diversos trabajos han intentado definir el escenario clínico más adecuado para cada una de ellas, así como su eficacia y rentabilidad diagnóstica.
Revisamos en este trabajo las pruebas no invasivas empleadas en el diagnóstico de la enfermedad coronaria estable exponiendo, brevemente, los aspectos más relevantes y de mayor utilidad de cada una de ellas.
Papel de la ergometría convencional en la actualidadDebido a su bajo coste, sencillez y disponibilidad, la prueba de esfuerzo, bien en tapiz rodante o en bicicleta, continúa siendo la primera aproximación diagnóstica en pacientes con sospecha de cardiopatía isquémica estable y probabilidad pretest intermedia (PPT 15-65%). Las guías de la Sociedad Europea de Cardiología la contemplan con esta indicación con un nivel de recomendación IB, siendo las limitaciones para la misma la imposibilidad de hacer ejercicio o la imposibilidad de interpretar el ECG de base1.
De acuerdo con la fisiopatología de la isquemia miocárdica durante el ejercicio, cuando se produce un desequilibrio entre la oferta y la demanda de oxígeno al miocardio, este se traduce inicialmente en disfunción diastólica, posteriormente en disfunción sistólica, alteraciones electrocardiográficas (ECG) y finalmente angina. El objetivo de la ergometría convencional es poner de manifiesto estas últimas alteraciones.
Según diversos estudios, la sensibilidad para la detección de isquemia de la prueba de esfuerzo es del 45-50% y su especificidad de un 85-90%. Además de los hallazgos electrocardiográficos y clínicos, la prueba de esfuerzo permite valorar el comportamiento de la presión arterial, la respuesta cronotropa y el grado funcional del paciente, existiendo diversos criterios de gravedad relacionados tanto con la magnitud, extensión y la precocidad de la depresión o elevación del segmento ST como con la incapacidad para completar el segundo estadio del protocolo de Bruce, o con un descenso tensional superior a 10 mmHg durante el esfuerzo. La combinación de estos parámetros puede ser suficiente para la estratificación de riesgo en pacientes con probabilidad baja-intermedia de presentar enfermedad coronaria. Si bien tanto en las guías europeas, como en las americanas, la prueba de esfuerzo es indicación de clase i, no ocurre así en las guías NICE inglesas, que, a pesar de su disponibilidad y bajo coste, no la consideran adecuada como prueba inicial debido a las limitaciones mencionadas en cuanto a sensibilidad y especificidad. En este sentido, los resultados derivados del registro Partners, en el que se evaluó el valor pronóstico complementario de la prueba de esfuerzo y la TC de coronarias, pusieron de manifiesto el excelente pronóstico a los 40 meses de los pacientes con una ergometría de bajo riesgo.
Por otro lado, y a pesar de sus limitaciones, diversos trabajos recientes han puesto de manifiesto que la estrategia de emplear la ergometría convencional como primera prueba diagnóstica es coste-efectiva y puede ser suficiente para la estratificación de riesgo en paciente con PPT entre el 15-65%, siendo todavía, por lo tanto, una prueba útil y válida en el panorama actual2.
Papel del ecocardiograma de estrésLa ecocardiografía de estrés en todas sus modalidades (ejercicio o farmacológica) es una prueba segura y eficaz para el diagnóstico y la estratificación pronóstica de los pacientes con cardiopatía isquémica estable.
En aquellos pacientes con una PPT intermedia-alta (66-85%) o FEVI < 50%, las pruebas de imagen de estrés, incluyendo la ecocardiografía de estrés, son de primera elección en el acercamiento diagnóstico1. Cuando se compara la ergometría convencional con la ecocardiografía de estrés, esta última presenta ventajas en términos de sensibilidad y especificidad (el 80-85 y el 80-88%, respectivamente), siendo además una alternativa útil cuando la ergometría convencional no es concluyente o no es valorable por alteraciones en el ECG de reposo. Incluso podría ser una alternativa para la aproximación inicial en pacientes con cardiopatía isquémica estable, habiendo demostrado superioridad en cuanto a coste-efectividad, aunque sin diferencias en resultados clínicos3. Por otro lado, presenta ventajas respecto al estudio con isótopos que mencionaremos más adelante, en cuanto a especificidad y seguridad, al tratarse de una técnica libre de radiación ionizante.
La evaluación de la contractilidad miocárdica es más precisa que los cambios en el ECG para la detección y localización de enfermedad coronaria, siendo además más específica que la ergometría con isótopos, aunque no más sensible3. La modalidad de ecocardiografía de estrés usada dependerá de las características basales del paciente, de las contraindicaciones relativas, y de la experiencia del operador, siendo preferible el ejercicio como forma fisiológica de estrés, y proporcionando datos adicionales, como el tiempo y la carga de ejercicio, o los cambios en la frecuencia cardiaca y la presión arterial1. De cualquier forma, se calcula que hasta 3de cada 5pacientes presentarán incapacidad para el ejercicio o para alcanzar una capacidad submáxima de ejercicio, o presentarán un ECG no interpretable; en estos casos, el uso de estrés farmacológico con dobutamina o dipiridamol debería considerarse, habiendo demostrado sensibilidades diagnósticas similares al estrés por ejercicio, aunque con un perfil de seguridad inferior3. La elección de uno u otro fármaco dependerá de las contraindicaciones relativas para cada caso.
La presencia o ausencia de alteraciones inducibles en la contractilidad miocárdica es útil para establecer el pronóstico en pacientes con cardiopatía isquémica estable, cuando se valoran de forma conjunta con la carga de ejercicio, la fracción de eyección en reposo, el territorio coronario afecto o la reserva de flujo coronario. Una ecocardiografía de estrés normal implica un excelente pronóstico, con un riesgo anual de muerte de 0,4-0,9%3 (similar al estudio con isótopos), y permite prescindir de forma razonable de un estudio invasivo con angiografía coronaria. Por otro lado, la ecocardiografía de estrés también permite el estudio de la viabilidad miocárdica, existiendo mayor experiencia en este término con el estrés inducido por dobutamina y permitiendo optimizar y dirigir la revascularización en los casos indicados.
Papel de la gammagrafía de perfusión miocárdicaTal y como hemos mencionado para el eco de estrés, las pruebas de estrés con imagen, entre las que se incluyen los estudio de perfusión con isótopos, son preferibles a la ergometría convencional en pacientes con PPT entre el 15-65% si existe disponibilidad y experiencia, y son de elección para la detección de isquemia en pacientes con PPT entre el 66 y el 85% o con FEVI < 50%1. La gammagrafía de perfusión miocárdica incluye el TC de emisión fotónica (SPECT) y la tomografía por emisión de positrones, estando esta última, a pesar de su precisión diagnóstica, menos disponible y presentando un coste superior.
Con valores de sensibilidad y especificidad superiores a la ergometría convencional, la SPECT puede realizarse tanto de ejercicio como farmacológico (siendo útil, por tanto, en aquellos pacientes con problemas de deambulación o en aquellos con mala ventana acústica que impida la realización de eco de estrés farmacológico). Sus principales limitaciones son tanto la radiación como la evaluación de la «isquemia balanceada» en pacientes con enfermedad de 3vasos, así como los potenciales errores en pacientes con BRIHH (falsos positivos secundarios a la alteración de la contractilidad en el septo)4. Se ha demostrado que en pacientes con alta probabilidad de enfermedad coronaria una estratificación basada en las pruebas de imagen con isótopos es coste-efectiva, apoyando, tal y como se recoge en las guías, esta estrategia frente a la ergometría convencional o la coronariografía directa. Se considera un resultado de alto riesgo, la detección de un área de isquemia > 10% del total del miocardio, siendo estos pacientes candidatos a coronariografía y revascularización.
Papel de la resonancia magnética de estrésLa resonancia magnética de estrés ha demostrado tener una mayor precisión diagnóstica que el eco de estrés e incluso que la SPECT5. Su empleo ha ido en aumento en los últimos años y tradicionalmente se realiza bien con vasodilatadores (adenosina o regadenosón), bien con dobutamina. Con los vasodilatadores se valora, cualitativa o cuantitativamente, la existencia de defectos de perfusión subendocárdicos tras la administración de gadolinio. En el caso de la dobutamina, se analizan, al igual que en el eco de estrés, las alteraciones de la contractilidad segmentaria, mejorando la calidad de imagen en pacientes con ventana acústica deficiente. A pesar de sus ventajas, entre las que se incluye la ausencia de radiación, su empleo no está todavía generalizado al tratarse de una técnica más costosa que requiere tiempo y experiencia.
Papel de la coronariografía no invasiva: estudio anatómicoLa coronariografía no invasiva se considera hoy día una prueba más en el algoritmo diagnóstico de los pacientes con dolor torácico y PPT intermedia-baja; su alto valor predictivo negativo (95-99%) la convierte en técnica de elección para descartar la presencia de enfermedad coronaria en pacientes adecuadamente seleccionados. La repercusión y el impacto pronóstico del empleo inicial de la TC de coronarias y la detección de enfermedad coronaria no obstructiva (y, por lo tanto, no evidente mediante pruebas funcionales) se ha analizado en diversos estudios, objetivándose, por un lado, un mayor empleo de terapias con beneficio pronóstico, tales como aspirina o estatinas, y, por otro, una disminución en la incidencia de infarto de miocardio y un incremento en la revascularización coronaria. Dos nuevas técnicas son prometedoras en este terreno: los estudios de perfusión y la determinación de la reserva fraccional de flujo mediante TC4.
Finalmente, estudios recientes han analizado el valor añadido de pruebas híbridas como el SPECT/TC, demostrando un mayor rendimiento de las mismas frente a las pruebas funcionales o anatómicas aisladas.
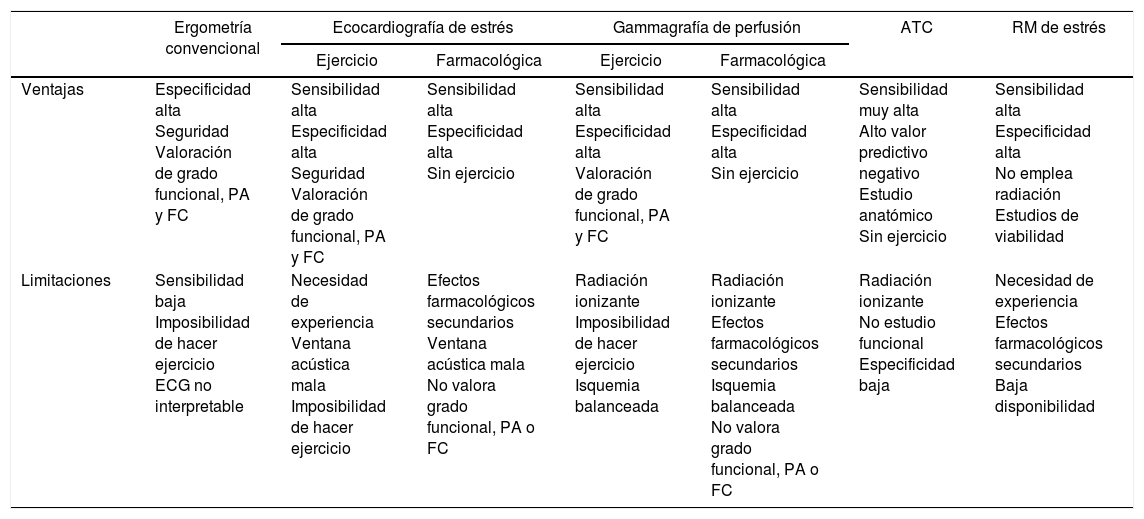
ConclusionesLos algoritmos diagnósticos para el abordaje inicial de los pacientes con sospecha de enfermedad coronaria estable se basan fundamentalmente en lo que hemos llamado PPT; de tal modo que, en función de esta y de las características individuales de cada paciente, seleccionaremos la prueba más adecuada en cada caso, siendo necesario el conocimiento de las ventajas y las limitaciones de cada una de ellas para un uso apropiado de las mismas (tabla 1).
Ventajas y limitaciones de las distintas pruebas diagnósticas en la cardiopatía isquémica estable
| Ergometría convencional | Ecocardiografía de estrés | Gammagrafía de perfusión | ATC | RM de estrés | |||
|---|---|---|---|---|---|---|---|
| Ejercicio | Farmacológica | Ejercicio | Farmacológica | ||||
| Ventajas | Especificidad alta Seguridad Valoración de grado funcional, PA y FC | Sensibilidad alta Especificidad alta Seguridad Valoración de grado funcional, PA y FC | Sensibilidad alta Especificidad alta Sin ejercicio | Sensibilidad alta Especificidad alta Valoración de grado funcional, PA y FC | Sensibilidad alta Especificidad alta Sin ejercicio | Sensibilidad muy alta Alto valor predictivo negativo Estudio anatómico Sin ejercicio | Sensibilidad alta Especificidad alta No emplea radiación Estudios de viabilidad |
| Limitaciones | Sensibilidad baja Imposibilidad de hacer ejercicio ECG no interpretable | Necesidad de experiencia Ventana acústica mala Imposibilidad de hacer ejercicio | Efectos farmacológicos secundarios Ventana acústica mala No valora grado funcional, PA o FC | Radiación ionizante Imposibilidad de hacer ejercicio Isquemia balanceada | Radiación ionizante Efectos farmacológicos secundarios Isquemia balanceada No valora grado funcional, PA o FC | Radiación ionizante No estudio funcional Especificidad baja | Necesidad de experiencia Efectos farmacológicos secundarios Baja disponibilidad |
ATC: angiografía coronaria por tomografía computarizada; ECG: electrocardiograma; FC: frecuencia cardiaca; PA: presión arterial; RM: resonancia magnética.
Los autores declaran no tener ningún conflicto de intereses.