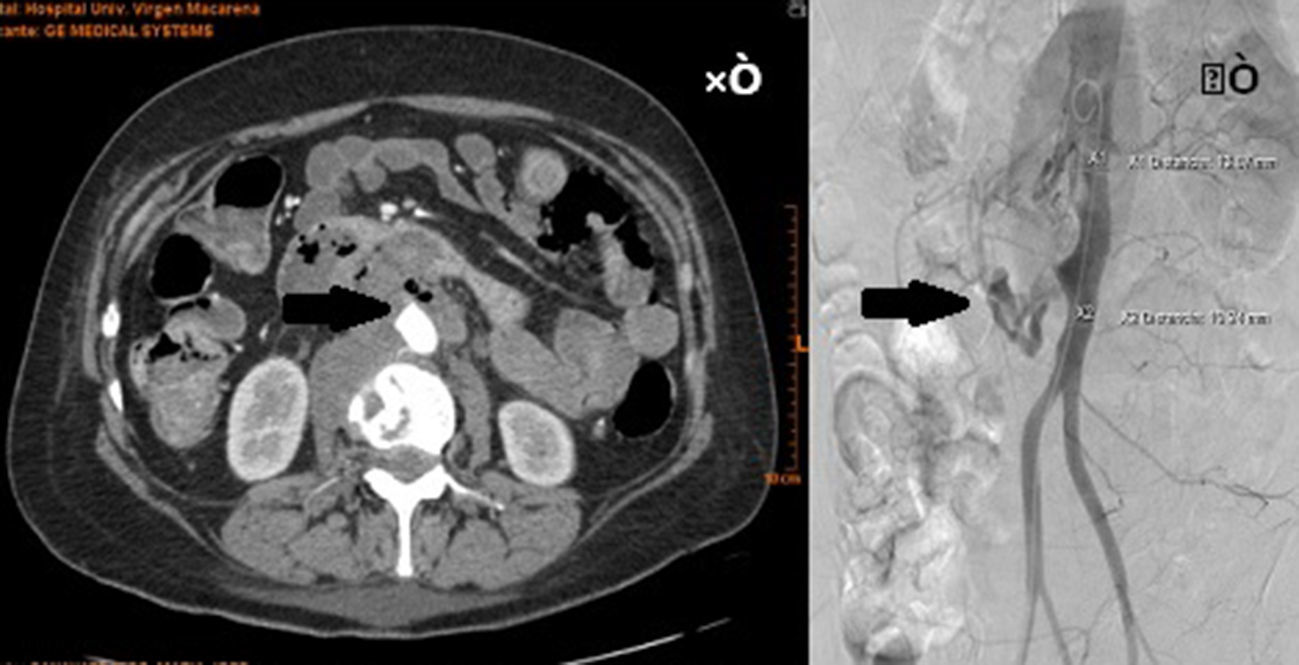
Paciente de 48 años con antecedente de carcinoma infiltrante de cérvix diagnosticado en enero 2011, tratado y en completa remisión. Acude a urgencias por epigastralgia y episodios de hematemesis con una cifra de hemoglobina al ingreso de 7,5g/dl. Se realiza endoscopia sin identificarse zona de sangrado por lo que se decide realizar angiotomografía computarizada (angio-TC) (fig. 1A) que muestra imagen sugestiva de masa metastásica en retroperitoneo y lesión lítica de cuerpo vertebral de L2. Ante la sospecha de una fístula aortoentérica se realiza aortografía (fig. 1B) que objetiva rotura en pared anterior de aorta abdominal infrarrenal con extravasación de contraste hacia duodeno y retroperitoneo.
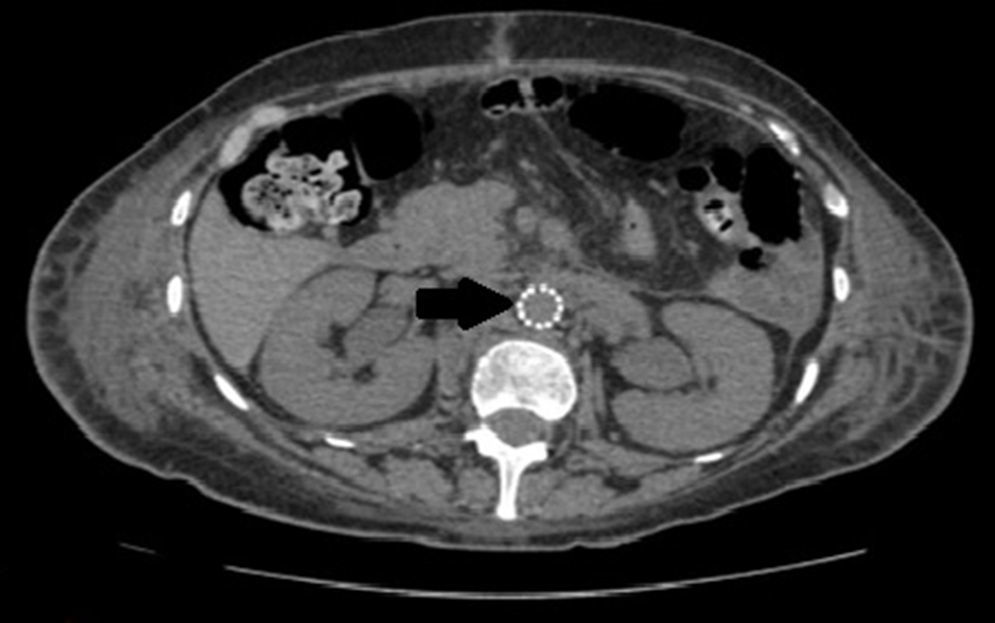
Se coloca balón oclusor transfemoral por sangrado activo incoercible y shock hipovolémico como medio de contención previo a la reparación quirúrgica. Se implanta endoprótesis aórtica recta infrarrenal con buen resultado angiográfico y mejoría clínica con estabilidad hemodinámica. A las 24h es intervenida de perforación duodenal realizándose duodenocolecistectomía más gastroyeyunostomía. El análisis anatomopatológico confirma la presencia de metástasis de carcinoma cervical. Cursa postoperatorio favorable sin incidencias desde el punto de vista cardiovascular. En controles radiológicos posteriores, último a los 2 meses de la cirugía (fig. 2), se ha comprobado el normofuncionamiento de la prótesis, sin complicaciones infecciosas o hemorrágicas.
La fístula aortoentérica primaria (FAEP) es una entidad clínica rara presentando una incidencia global del 0,04 al 0,07% en series de autopsias. La principal causa etiológica es el aneurisma aórtico abdominal en un 85% de los casos, aunque también puede ser a debida a infecciones (aortitis sifilítica o tuberculosa), necrosis por vasculitis, úlceras pépticas, radioterapia, cuerpos extraños digestivos o neoplasias en menos del 1% de los casos, siendo las más comunes esofágicas, pancreáticas, metástasis testiculares y cervicales1,2. En dos terceras partes se origina en la tercera porción del duodeno por la proximidad anatómica a la aorta abdominal seguido de la cuarta porción, mientras que en el resto del tubo digestivo es infrecuente3,4.
El principal problema de la FAEP es que al ser una entidad tan rara y no presentar una sintomatología específica existe mayor dificultad para su diagnóstico, lo que lleva a la instauración tardía del tratamiento y mayor tasa de mortalidad cercana al 100% sin tratamiento específico5. Los principales síntomas son: sangrado digestivo (64%), dolor abdominal (32%) y masa abdominal pulsátil (25%). Esta tríada clásica solo se encuentra presente en aproximadamente el 10% de los casos. Otros síntomas que pueden aparecer durante su evolución son: dolor dorsal, melenas, fiebre, sepsis y shock hipovolémico3,5. En el 70% de los pacientes puede aparecer una hemorragia centinela autolimitada previa al sangrado masivo1,2. Por todo ello se requiere un alto grado de sospecha clínica del cuadro para la instauración de un tratamiento adecuado de manera temprana.
Para su diagnóstico 3 son las pruebas más utilizadas, todas con baja sensibilidad o especificidad: endoscopia digestiva, angio-TC y arteriografía. En el estudio inicial generalmente se comienza con la endoscopia digestiva debido a que se es un método diagnóstico y terapéutico para otras causas de sangrado digestivo más comunes4,5. El siguiente estudio que se realiza actualmente es la angio-TC que presenta la mayor sensibilidad (60%), y con las actuales proyecciones permite un análisis más rápido y un esquema anatómico preoperatorio1,5. Finalmente, la arteriografía permite localizar la zona del sangrado siendo invasiva y con menor sensibilidad que la angio-TC por lo que se deja como prueba secundaria.
El tratamiento estándar se realiza por medio de cirugía abierta con cierre de la fístula tanto en la porción aórtica como en la gastrointestinal. El uso de prótesis endovasculares ha ganado terreno en la última década con buenos resultados perioperatorios, principalmente en pacientes hemodinámicamente inestables y en pacientes que no son candidatos a cirugía estándar ya que permite un abordaje menos invasivo con necesidad de tiempos quirúrgicos menores sin complicaciones perioperatorias importantes con resultados similares al tratamiento estándar. Con el tratamiento endovascular se ha conseguido disminuir la estancia hospitalaria frente a la cirugía abierta. A largo plazo puede existir un bajo porcentaje de pacientes con tratamiento endovascular que deban someterse a cirugía estándar por reaparición de la fístula o por fugas endovasculares4,5. En pacientes con neoplasias la estimación de supervivencia es más baja por la diseminación o inoperabilidad del cáncer1,2.
La FAEP es una enfermedad con un difícil diagnóstico por su baja sospecha clínica, que lleva a un tratamiento tardío que conlleva una mayor tasa de mortalidad. La intervención quirúrgica temprana permite alcanzar mejores tasas de supervivencia. La reparación endovascular es un método eficaz y seguro para estabilizar a los pacientes que presentan sangrado por FAEP, con varias ventajas sobre la cirugía estándar como menor tiempo quirúrgico, menor sangrado intraoperatorio y menor tiempo de hospitalización, con resultados similares en cuanto a supervivencia, que depende más de la enfermedad de base. Dada la urgencia de su tratamiento y la frecuente inestabilidad hemodinámica del paciente, puede considerarse el abordaje en 2 tiempos de la enfermedad: primero el tratamiento endovascular de la aorta y, posteriormente, la cirugía digestiva.
Conflicto de interesesEn este artículo no existe ningún tipo de conflictos de interés, no presenta financiación ni becas de ninguna clase por su publicación. Los autores no han recibido ninguna remuneración ni retribución por su realización.