La prevalencia de la insuficiencia cardíaca (IC) es del 1-2% en personas menores de 50 años, cifra que aumenta con la edad hasta alcanzar un 8-17% en mayores de 70 años en nuestro país1. La IC se asocia a una elevada mortalidad, cercana al 50% a los 5 años del primer ingreso, presenta una alta morbilidad y es el motivo de ingreso hospitalario más frecuente en personas de más de 65 años2.
La IC consume el 1-2% del gasto sanitario de los países occidentales, principalmente debido a las hospitalizaciones3. Además, el 24% de los pacientes reingresan en los primeros 3 meses. Debido al envejecimiento de la población y a la mejoría de la supervivencia en el tratamiento de las cardiopatías agudas, cada vez más personas desarrollan IC, que se considera como una de las «epidemias del siglo xxi». En un reciente artículo americano4 se estima que entre 2012 y 2030 los costes sanitarios directos por IC aumentarán a más del doble (de 21 a más de 50 billones de dólares), siendo esto una gran preocupación para el sistema sanitario estadounidense y para todos los sistemas sanitarios occidentales. En España, el coste estimado del seguimiento durante un año de un paciente con IC se sitúa entre 12.995 y 18.220 euros (año base, 2010)5. Se necesitan estrategias para prevenir el desarrollo de IC, así como para mejorar la eficacia en su manejo.
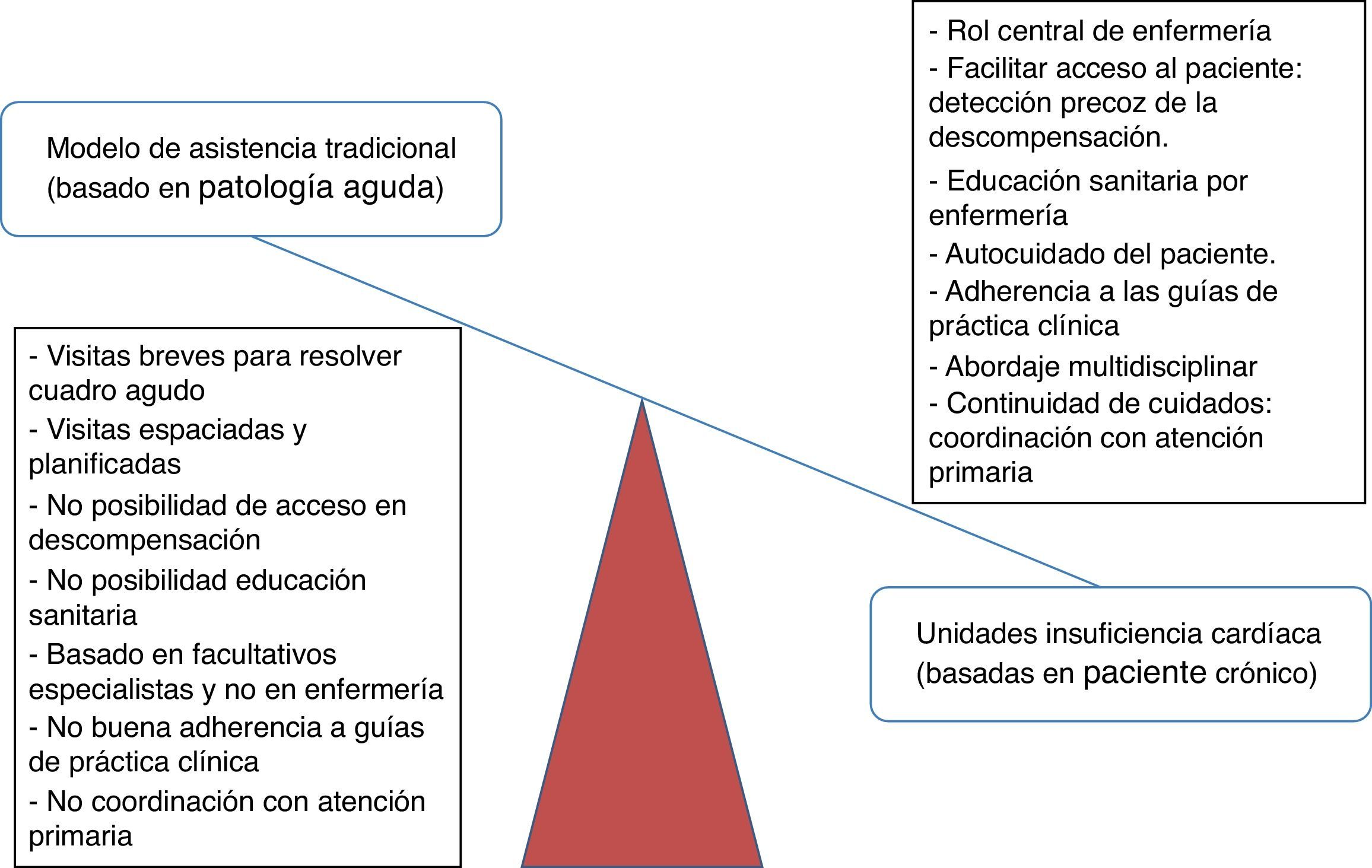
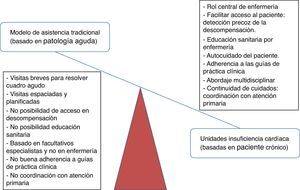
Hacia un nuevo modelo asistencialEl manejo de la IC está basado en un modelo asistencial tradicional enfocado al tratamiento de las enfermedades agudas y que no permite incorporar la complejidad del manejo diagnóstico y los avances en tratamientos tanto farmacológicos (IECA, ARA II, betabloqueantes, antialdosterónicos, ivabradina) como no farmacológicos (DAI/CRT, dispositivos de asistencia ventricular, trasplante cardíaco) que se han producido en los últimos años y que han mejorado la supervivencia de la IC. Hay que realizar un cambio en el modelo de manejo de la IC (fig. 1) desde el modelo tradicional basado en la patología aguda hacia un nuevo modelo multidisciplinar centrado en el paciente crónico: las unidades o programas de insuficiencia cardíaca (UIC).
Qué es una «unidad de insuficiencia cardíaca»Es un nuevo modelo organizativo asistencial para el manejo de los pacientes con IC. Son programas multidisciplinares e interniveles, focalizados en la enfermería y basados en una mayor accesibilidad del paciente al sistema de salud que permita el diagnóstico y tratamiento precoz de las descompensaciones. Son modelos más globales (fig. 1) que abarcan todas las vertientes del proceso crónico. En las UIC se favorece el protagonismo del paciente y se le hace copartícipe de su enfermedad, fomentando el autocuidado mediante la educación sanitaria. La conexión hospitalaria con Atención Primaria, especialmente la continuidad de cuidados en el postalta, es fundamental.
La evidencia científica de la utilidad de estos programas es amplia. Las UIC han demostrado reducción de reingresos hospitalarios (43%)6,7, mejoría de la calidad de vida y supervivencia (25%)7–9 y que son estrategias coste-efectivas6,9–12. Tanto en las últimas guías europeas de IC (2012)13 como en las de la Sociedad Americana de Cardiología de 201314 se incorporan recomendaciones con grado de evidencia IA y IB sobre la necesidad de organizar la asistencia del paciente con IC en programas de manejo multidisciplinar que permitan un seguimiento estructurado con educación del paciente, optimización del tratamiento médico, apoyo psicosocial y mejoras en el acceso al cuidado13.
Objetivos de una unidad de insuficiencia cardíacaEntre los objetivos de una UIC se encuentran disminuir la mortalidad, reducir los reingresos hospitalarios, mejorar la calidad de vida de los pacientes y favorecer el autocuidado15 (tabla 1).
Objetivos de una UIC
| Objetivos de las unidades de insuficiencia cardíaca |
|---|
| Desarrollar programas de educación, seguimiento y tratamiento de IC |
| Aumentar el conocimiento de la enfermedad y la adherencia del tratamiento y la dieta prescritos por parte del paciente |
| Mejorar la adherencia del tratamiento a las guías de práctica clínica |
| Mejorar la calidad de vida de los pacientes con IC |
| Disminuir la mortalidad |
| Disminuir los reingresos y visitas a urgencias |
| Reducir la estancia media de los ingresos por IC |
IC: insuficiencia cardíaca; UIC: unidades de insuficiencia cardíaca.
Fuente: Modificada de Lupón15.
Aunque se han probado diferentes estrategias e intervenciones, es el abordaje multidisciplinar dirigido a los pacientes de alto riesgo el que resulta más efectivo. Este manejo debe incluir una serie de componentes13,16 entre los que destacan el seguimiento precoz postalta, el acceso a terapias avanzadas, la educación sanitaria que fomente el autocuidado y el facilitar el acceso al sistema sanitario ante síntomas de descompensación.
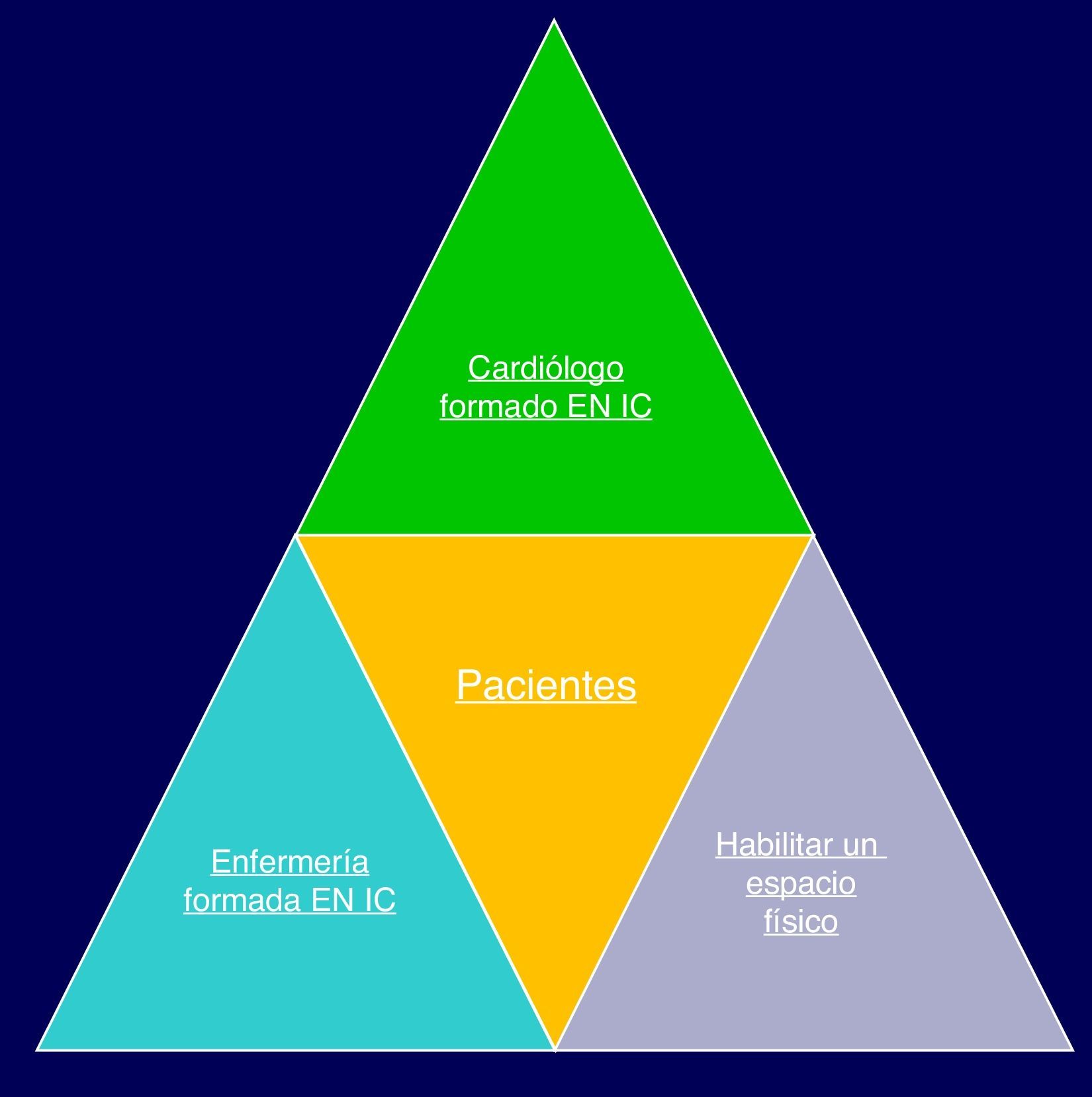
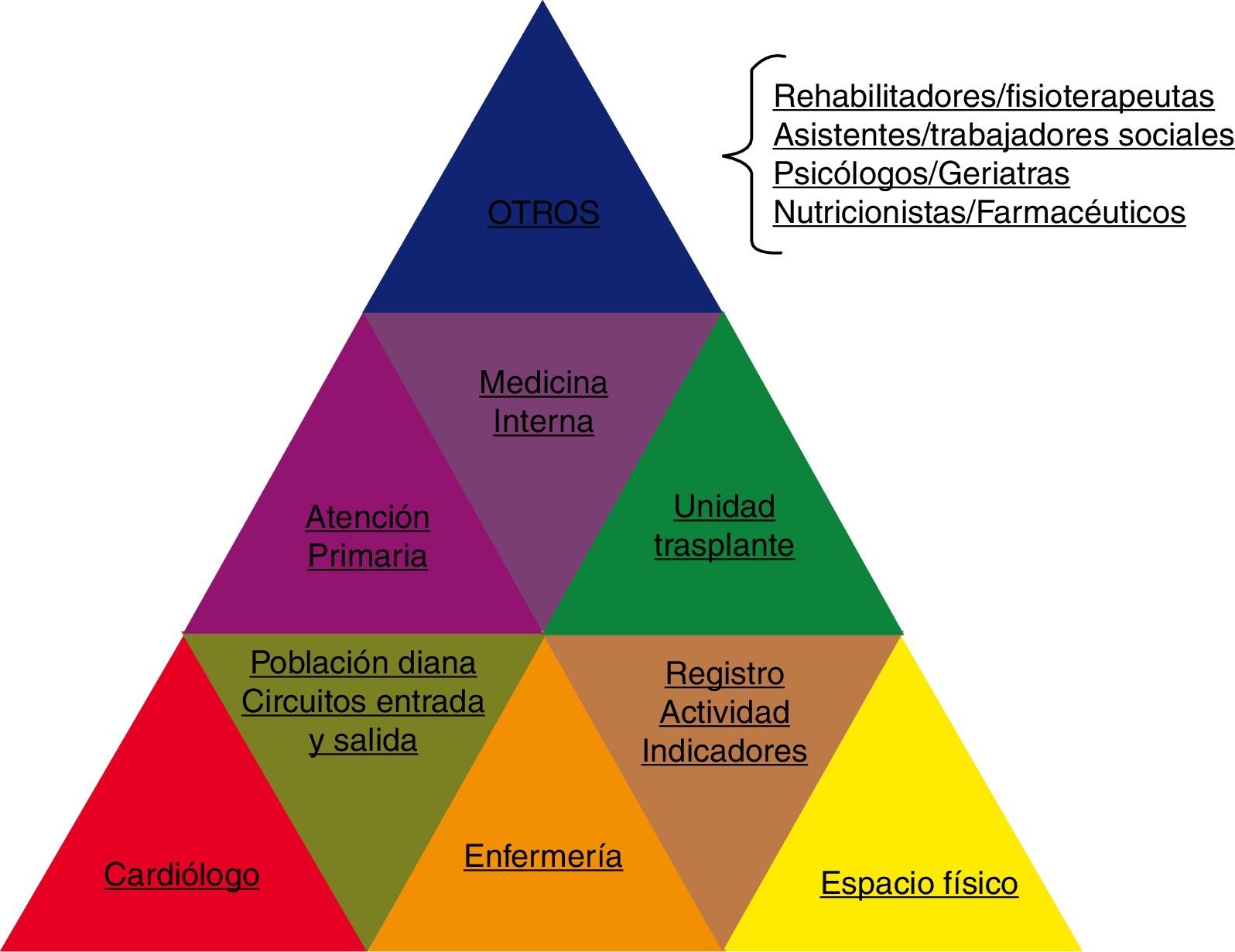
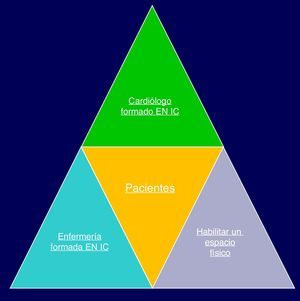
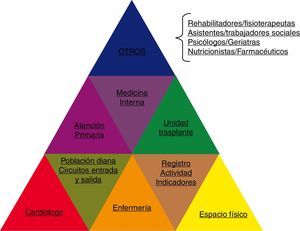
Cómo organizamos una unidad de insuficiencia cardíacaPara iniciar una UIC debemos contar con 4 elementos «básicos» que formarían, siguiendo el símil de la figura 2, una pirámide básica:
- 1.
Un cardiólogo formado en IC.
- 2.
Personal de enfermería formado en IC.
- 3.
Un espacio físico habilitado del tipo de una consulta u hospital de día.
- 4.
Una población «diana» de pacientes a los que dirigir la intervención.
Si no existe disponibilidad de personal de enfermería desde el comienzo, también se puede iniciar una consulta «monográfica» que agrupe a los pacientes diana y posteriormente añadir la enfermería, ya que esta ocupa un rol fundamental en estos programas.
Una vez dispongamos de los elementos básicos, o para exponer la necesidad de obtenerlos, conviene elaborar un documento estructurado («plan funcional») que justifique la creación de la unidad y sirva de directriz para el desarrollo del proyecto. Este documento debe ser consensuado con el servicio y debe contar con el apoyo del jefe de servicio y de la dirección del hospital. A modo de guión, en él es importante incluir: 1) situación actual de la IC en nuestro medio: magnitud del problema y previsión de futuro; 2) ámbito de actuación de la UIC/estructura propuesta; 3) dotación de recursos físicos, materiales y humanos necesarios; 4) perfiles de los profesionales de la UIC; 5) descripción de las funciones y cargas de trabajo de cada miembro del equipo; 6) candidatos a la UIC. Circuitos asistenciales previstos; 7) protocolización de la actividad; 8) objetivos: generales y específicos; 9) indicadores de calidad y resultados; 10) cronograma del desarrollo del programa.
Elementos básicos de la pirámide (fig. 2)A) Cardiólogo formado en insuficiencia cardíacaFormación del cardiólogo en insuficiencia cardíacaActualmente dentro de la Cardiología no existe una subespecialización en IC, como ocurre con otras materias (hemodinámica, electrofisiología, imagen). Dada la relevancia y el volumen del problema, es importante que haya médicos especializados en el manejo de estos pacientes. Es por ello por lo que la asociación de IC de la ESC (HFA-ESC) ha elaborado un «core currículum»17 para especialistas en Cardiología que incluye una formación adicional de 2 años y que establece las bases para crear una acreditación oficial en IC. Mientras tanto, existen muchos medios a nuestro alcance para formarnos en IC:
- 1.
Cursos específicos de formación de UIC presenciales/on line: Como el proyecto ITERA liderado por el Dr. Josep Comín del Hospital del Mar y que sigue en marcha dentro de la reunión de la Sección de IC de la Sociedad Española de Cardiología (SEC) o el Curso teórico-práctico de formación de Unidades de Insuficiencia Cardíaca iniciado por nuestro grupo en el Hospital Virgen de las Nieves de Granada y avalado por el grupo de trabajo en IC de la Sociedad Andaluza de Cardiología (SAC) y la SEC.
- 2.
Existe también posibilidad de realizar rotaciones externas/becas con los grupos de IC pioneros dentro del ámbito nacional. Entre ellos cabe destacar las unidades trasplantadoras del H. Puerta de Hierro de Madrid, del H. de La Coruña o el H. de Bellvitge en Barcelona y las no trasplantadoras del Hospital del Mar y German Trias i Pujol de Barcelona.
- 3.
Guías de práctica clínica en insuficiencia cardíaca: Tanto la European Society of Cardiology (ESC) como la Sociedad Americana (AHA/ACC) publican guías actualizadas y muy prácticas en el manejo agudo y crónico de la IC. Las últimas de la ESC son de 2012 y las de la AHA/ACC de 2013.
- 4.
Asistencia a congresos: Existen grupos de trabajo y secciones dentro de las sociedades de Medicina Interna y Cardiología que organizan congresos anuales de alto contenido científico y que sirven de foro de reunión de los grupos de trabajo en IC. Un ejemplo es la reunión anual de la sección de IC dentro de la SEC y el grupo de trabajo de IC de la SAC.
- 5.
Acceso on line a websites específicas de IC: Estas mismas secciones tienen páginas web y foros donde existe información actualizada en IC tanto para profesionales como para pacientes, además de anunciar cursos, becas, etc. Una de las más destacadas es la de la ESC: www.heartfailurematters.org.
El rol del cardiólogo dentro de una UIC es ser el coordinador/director del funcionamiento global de la unidad.
Entre sus funciones se incluyen:
- -
Formación del equipo.
- -
Seleccionar la población diana y establecer los criterios de derivación y salida de la UIC.
- -
Protocolizar el manejo clínico del paciente, tanto médico como de enfermería.
- -
Establecer una forma de registro (base de datos) para recoger la actividad de la UIC y realizar su posterior análisis.
- -
Establecer indicadores de calidad para medir resultados.
- -
Estar disponible para enfermería.
- -
Fomentar las relaciones multidisciplinares de las que se beneficia el paciente, así como fomentar la conexión interniveles.
Entre las características recomendadas por la ESC para una UIC13 se incluye conseguir un tratamiento médico óptimo para los pacientes con IC, así como el acceso a terapias avanzadas incluyendo, por ejemplo, la valoración pretrasplante cardíaco o la de dispositivos de asistencia ventricular o valorar CRT/DAI, manejos que son parte de la formación cardiológica.
En UIC no hospitalarias, o en caso de no existir la figura del cardiólogo, el manejo de estos enfermos por otros especialistas (Medicina Interna, Geriatría, Atención Primaria, etc.) y en las que se incluya educación sanitaria por enfermería y seguimiento precoz del paciente postalta es igualmente beneficioso, aunque se tendrá que disponer de un cardiólogo de referencia para casos en los que haya que plantear terapias avanzadas.
B) Enfermería formada en insuficiencia cardíacaAl igual que ocurría con el personal facultativo, no existe aún la especialización de la enfermería en IC, aunque en estas unidades, su rol es fundamental y algo diferente al habitual, con mayor protagonismo y autosuficiencia. El disponer de enfermería en una UIC nos va a permitir un manejo «más cercano» del paciente y conseguir involucrarlo en el autocuidado de la enfermedad a través de la educación sanitaria. La motivación de la enfermería para formarse es un elemento importantísimo para que el proyecto de una UIC tenga éxito.
Fuentes de formación actualmente disponibles para enfermeríaLas guías de práctica clínica en IC y la asistencia a cursos de formación de UIC son buenas opciones de aprendizaje. Además, la rotación externa en una UIC pionera ya estructurada puede ser de gran ayuda al inicio. Existen másteres on line para enfermería fomentados por la SEC y páginas web donde existe información y materiales para pacientes (tablas de control de peso, tensión arterial). Entre ellas, cabe destacar heartfailurematters.org, la página web del Hospital del Mar y la de algunas empresas farmacéuticas que permiten descargar materiales educativos para pacientes.
Rol del personal de enfermería en una unidad de insuficiencia cardíacaEntre sus funciones se incluyen:
- 1.
Actuación con el paciente aún en el hospital:
- -
Educación sanitaria prealta del paciente.
- -
Valoración clínica prealta del paciente, de su entorno psicosocial y del apoyo familiar (cuidador competente) mediante tests que permitan detectar posibles barreras para la adherencia al tratamiento.
- -
Activación/coordinación de sistemas de soporte (asistentes sociales/trabajadores sociales/psicólogos/fisioterapeutas) vía gestora de casos si se detectaran dificultades para la transferencia a domicilio.
- -
Coordinación de la continuidad de cuidados con Atención Primaria tras el alta.
- -
- 2.
Tras el alta hospitalaria:
- -
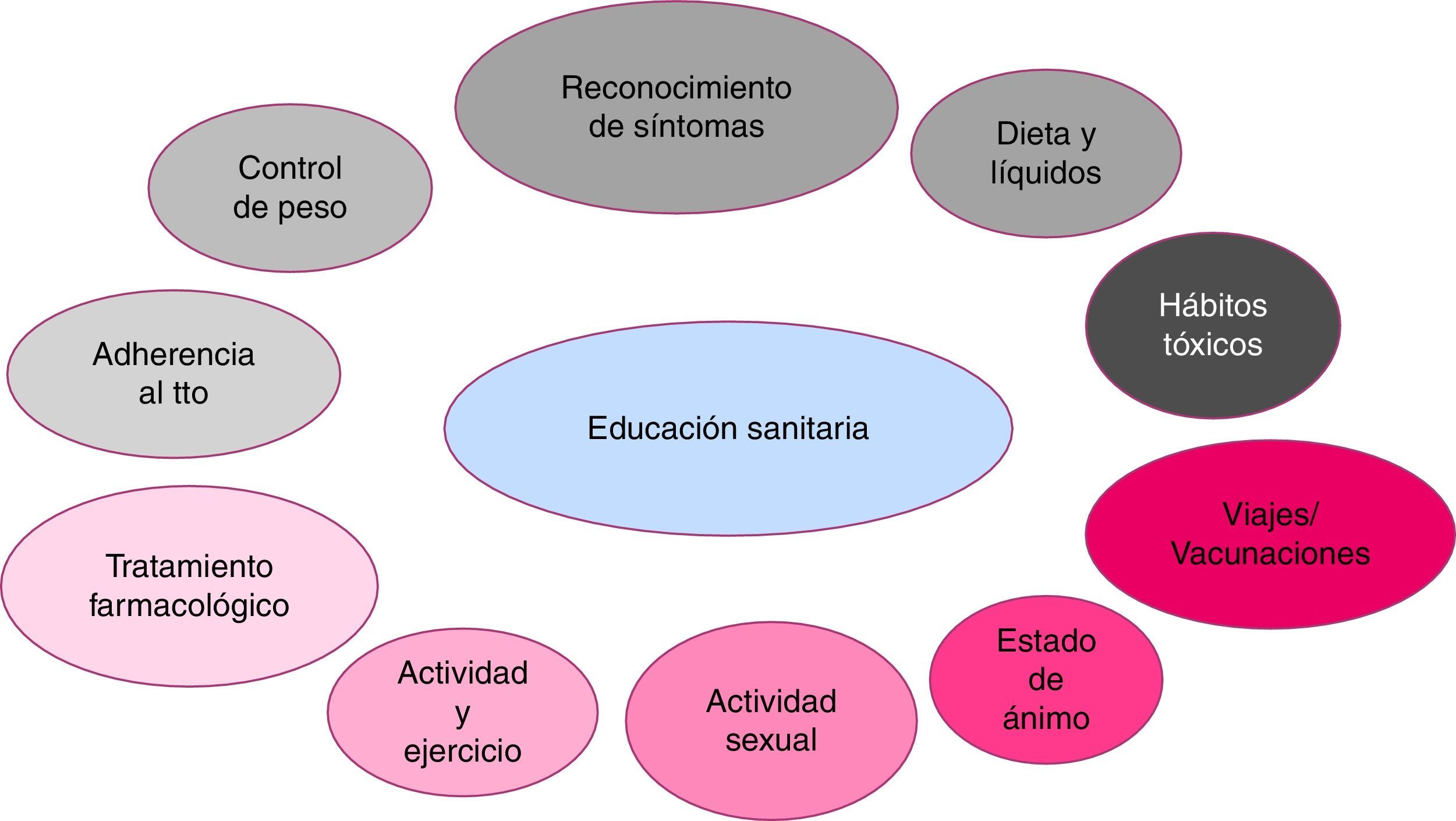
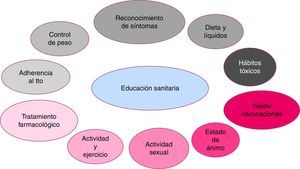
Continuar y completar la educación sanitaria del paciente fomentando el autocuidado y su corresponsabilización en el manejo de la enfermedad. Los aspectos a tratar en la educación sanitaria por enfermería se muestran en la figura 3.
- -
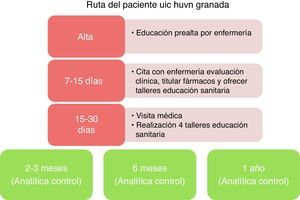
Establecer visita de seguimiento con enfermería y médico referente de forma precoz postalta (7-15 días).
- -
Titulación de fármacos (IECA/betabloqueantes/diuréticos) con protocolos avalados por la UIC.
- -
En caso de acceso telefónico, enfermería será la responsable de responder en primera instancia las llamadas y ofrecer una respuesta consensuada con el resto del equipo. El acceso telefónico es una «puerta abierta» al paciente, a sus dudas, que facilita su contacto en caso de signos de descompensación precoz. Aunque parte de las llamadas realizadas responden a trámites burocráticos, muchas de ellas son por síntomas clínicos (principalmente hipotensión) y efectos secundarios de la medicación18. Un trabajo de nuestro grupo19 demuestra que el acceso telefónico permite evitar visitas a urgencias y reingresos por descompensación, con el consiguiente ahorro económico.
- -
Valoración clínica en caso de aviso por parte del paciente de signos de descompensación, tras la cual avisará al facultativo correspondiente para establecer actuación terapéutica precoz.
- -
En caso de acceso a hospital de día, enfermería se encargará de los tratamientos intravenosos (diurético, hierro, levosimendán, etc.) según los protocolos de la unidad y prescripción médica.
- -
Bien sea una consulta o una unidad tipo hospital de día, se necesita un espacio físico disponible y unos despachos habilitados con recursos para:
- -
pasar visita médica a los pacientes
- -
trabajar la enfermera y proporcionar la educación a los pacientes
- -
realizar extracciones analíticas y administrar medicación intravenosa.
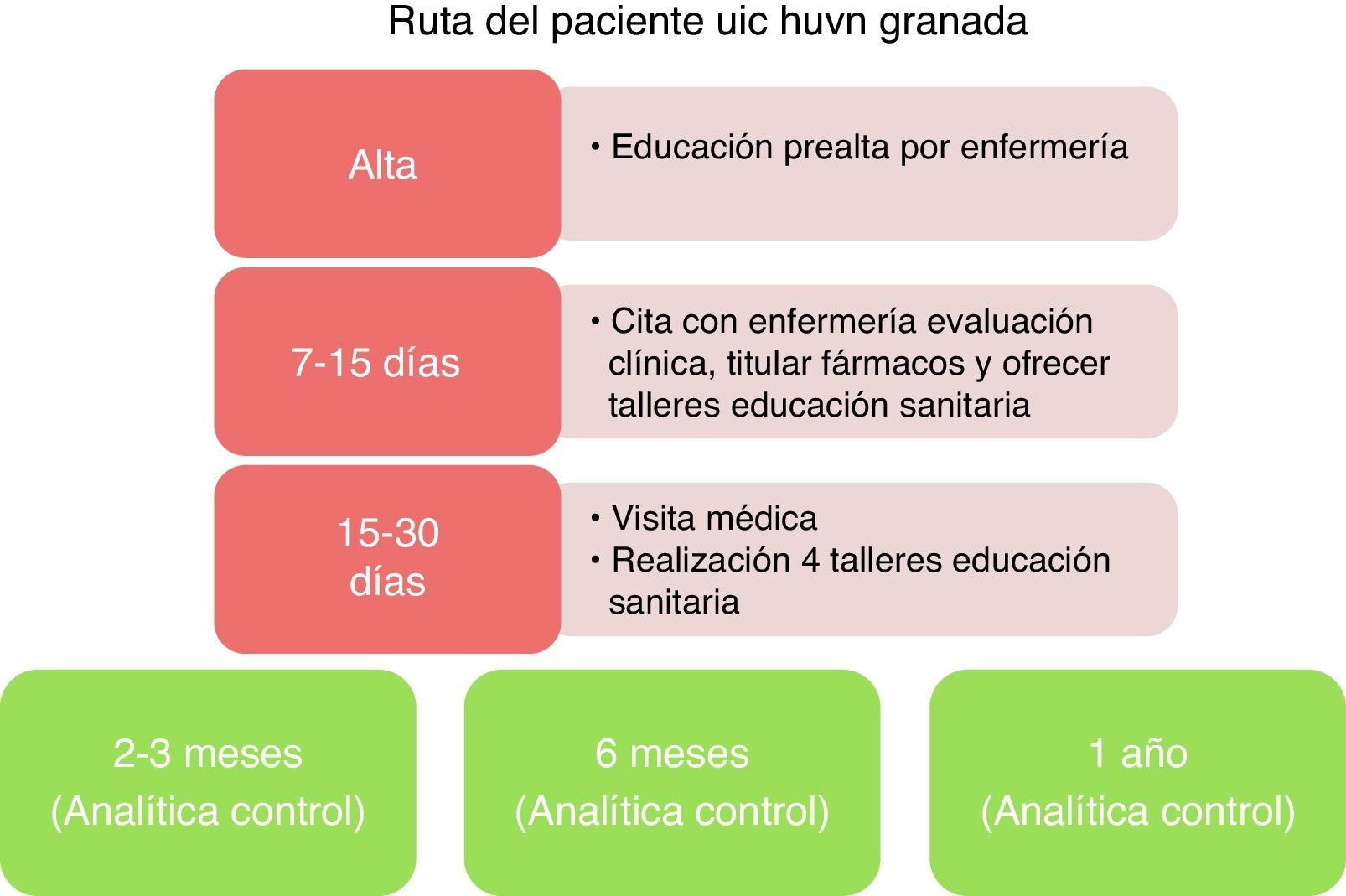
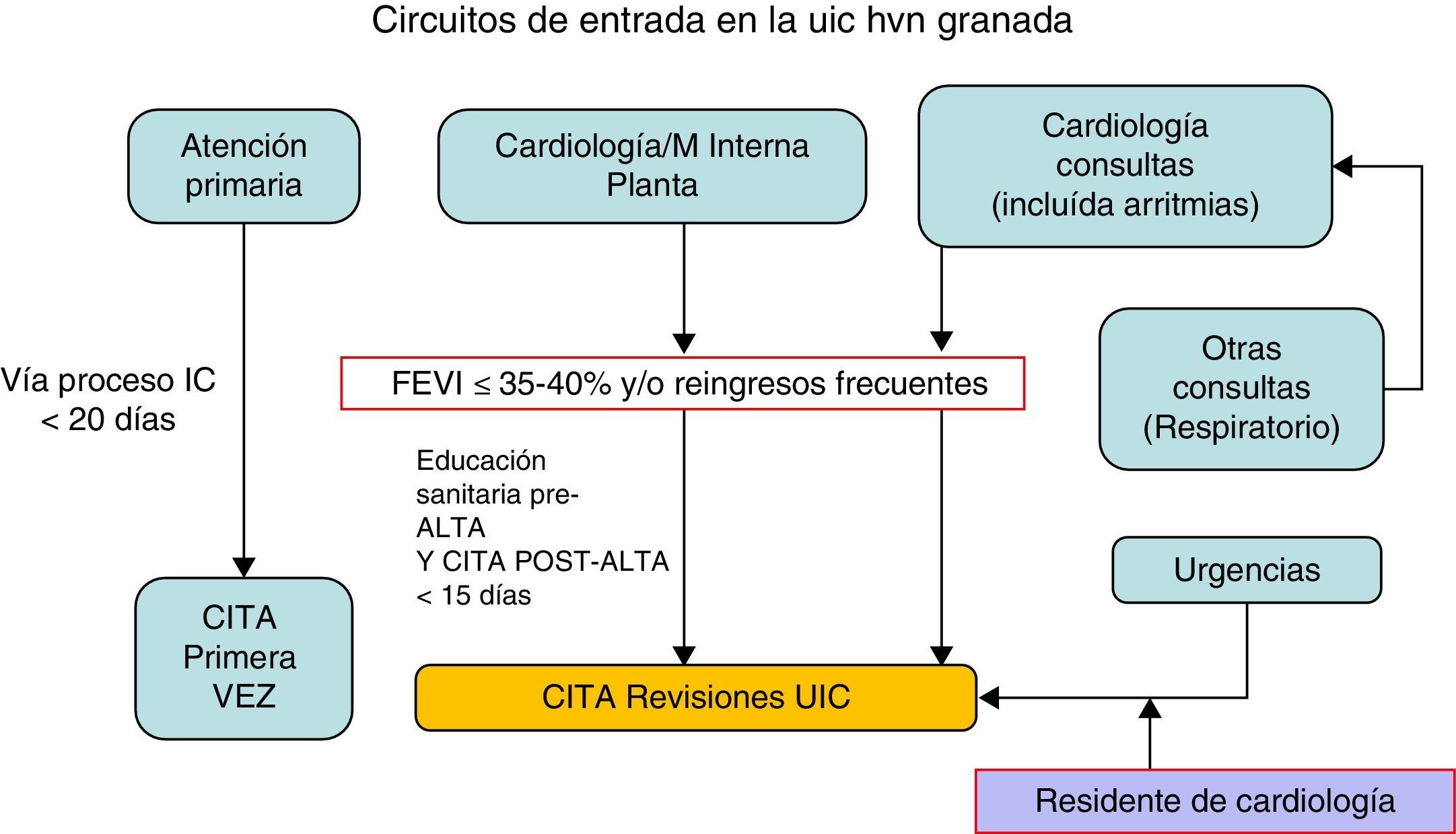
Los pacientes que más se benefician del manejo multidisciplinar en una UIC son los pacientes sintomáticos con alto riesgo de reingresos13,14. Para seleccionar a los candidatos con más potencial beneficio, y considerando que los reingresos/descompensaciones son más frecuentes en el primer mes, una buena forma de iniciar nuestra UIC podría ser seleccionando pacientes postingreso por IC con disfunción sistólica moderada-severa y a los que podamos ofrecer una ruta del paciente adecuada (fig. 4) con un seguimiento postalta precoz que incluya educación sanitaria y titulación de fármacos por parte de enfermería, así como optimización de tratamiento según las guías, y completar estudio etiológico, si precisa, por parte del personal médico. Es conveniente establecer una serie de criterios de derivación según la procedencia (desde Urgencias, desde planta de Cardiología o Medicina Interna, desde Consultas Externas de Cardiología, desde otras especialidades) y una serie de criterios de alta de la UIC que nos permitan poder trabajar de forma protocolizada con los enfermos diana; si no, tenemos el riesgo de saturar los recursos y volver a funcionar como una consulta habitual. También habrá que establecer una periodicidad de visitas para los enfermos que deban permanecer en la UIC.
- -
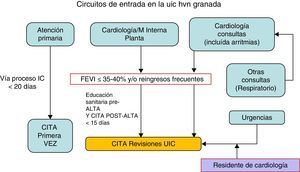
Circuitos de entrada: En la figura 5 mostramos los circuitos de entrada establecidos por nuestra unidad.
- -
Circuitos de salida de la UIC: Los enfermos en los que, tras la optimización de tratamiento farmacológico y valoradas opciones avanzadas, presenten un buen nivel de autocuidado y se mantengan en GF NYHA I-II sin descompensaciones en el último año, podrán ser remitidos a su equipo de Atención Primaria previo informe completo con plan terapéutico y tras contactar con enfermera de enlace. En caso de posterior descompensación, se pondrán de nuevo en contacto con la UIC.
- -
Circuito de visitas de seguimiento: Los enfermos que se mantengan en GF III-IV NYHA o que no cumplan los criterios de salida permanecerán en la UIC en régimen de seguimiento clínico cada 3-6 meses según criterio facultativo±contacto telefónico si precisan.
Un último elemento fundamental para comenzar bien desde el principio una UIC es realizar/disponer de una base de datos en la que podamos registrar las características de nuestros pacientes y las intervenciones realizadas. Es importante incluir también datos de seguimiento para posteriormente analizar el impacto de nuestras intervenciones.
Hacia dónde ir: unidad multidisciplinarUna vez establecidos nuestros elementos básicos e iniciado el camino de nuestra UIC habrá que valorar las posibilidades de establecer conexiones interdisciplinares que vayan completando nuestra pirámide (fig. 6) y conduciendo la UIC hacia el camino de la «excelencia» en el manejo de los pacientes.
- a)
Dos conexiones son básicas e imprescindibles:
- 1.
En caso de no ser UIC trasplantadora o ser UIC en un hospital comarcal, la conexión con nuestra unidad de referencia trasplantadora o de terapias avanzadas es fundamental. Recordemos que parte de la evolución más favorable de estos pacientes en una UIC se debe al acceso a terapias avanzadas que mejoran el pronóstico. Es obligación del cardiólogo estar actualizado y ofrecer a cada paciente las medidas más adecuadas.
- 2.
Otra conexión fundamental es la conexión con Atención Primaria: hay que asegurar la continuidad de cuidados tras el alta que es el periodo más crítico del paciente. Contactar con los médicos de Atención Primaria, establecer un referente por cada centro de salud y mantener reuniones de trabajo conjuntas que garanticen dicha continuidad con protocolos de actuación compartidos son puntos clave para que nuestro programa hospitalario sea exitoso.
- 1.
- b)
El resto de conexiones y relaciones multidisciplinares dependerán de cada centro. Como regla útil para facilitar el camino, es bueno «aprovechar las sinergias». Son las comorbilidades y la fragilidad de nuestros enfermos las que hacen necesario disponer de una serie de profesionales de otras disciplinas que nos ayuden a proporcionar un manejo «holístico e integral» a la vez que «individualizado». En este aspecto, el rol de la enfermería es fundamental para evaluar y poner en marcha mecanismos de actuación sobre factores extracardiológicos que mejoren la calidad de vida de los pacientes con IC. En un trabajo presentado por nuestro grupo, la educación sanitaria realizada por enfermería mejoró el autocuidado, la calidad de vida y el índice de depresión de los pacientes con IC seguidos en nuestra UIC20.
Es importante poder contar en una UIC con:
- -
Médicos internistas: La IC es una de las causas más frecuentes de ingreso en Medicina Interna (MI). Aunque el perfil del paciente que ingresa en MI es algo diferente al del que ingresa en Cardiología (mayor edad, principalmente mujeres hipertensas y con fracción de eyección preservada ± hipertensión pulmonar), la realidad es que cada vez ambos grupos de pacientes son más añosos y con más comorbilidades, por lo que es importante la colaboración entre ambas especialidades.
No hay que olvidar que en los pacientes con IC avanzada más del 50% de los reingresos se deben a causas «no cardíacas»21. El 74% de los pacientes con IC presentan al menos una comorbilidad, siendo las más prevalentes la insuficiencia renal [IR] [41%], la anemia [29%] y la diabetes [29%])22 y el 55% tienen ≥5 comorbilidades23. Las comorbilidades dificultan el tratamiento de la IC, empeoran el pronóstico vital y aumentan los reingresos por IC22, de ahí la importancia de esforzarnos en su tratamiento desde todas las vertientes.
- -
Endocrinos/nutricionistas: Debido al alto porcentaje de pacientes diabéticos y obesos en esta población, así como al desarrollo de caquexia cardíaca en las últimas etapas de la IC, contar con un endocrinólogo/nutricionista de apoyo puede ser muy útil. Su ayuda nos puede facilitar el manejo de nuevos fármacos antidiabéticos que no aumentan el peso o que son glucosúricos, así como el de las interacciones, por ejemplo con las glitazonas.
- -
Nefrólogos: La IR es la comorbilidad más frecuente en la IC (41% pacientes)22 y su interrelación constituye el síndrome cardiorrenal, frecuentemente asociado con anemia. La IR dificulta el manejo de IECA/ARA II y antialdosterónicos, principalmente por la hiperpotasemia, y crea resistencia a los diuréticos. Ante empeoramiento franco y mantenido del filtrado glomerular, se debe plantear derivación a Nefrología.
- -
Neumólogos: Hasta en un 76% de los pacientes con IC padecen trastornos del sueño asociados24 (un 40% tipo apnea central [Cheyne-Stokes] y un 36% tipo apnea obstructiva) que empeoran su situación y que son tratables, pero que pueden pasar desapercibidos si no hacemos una correcta anamnesis dirigida. Durante la hospitalización, una prueba sencilla como la pulsioximetría puede ser una herramienta de screening eficaz para detectar este importante problema25,26. Además la EPOC dificulta (aunque no contraindica excepto en caso de asma intrínseca) la utilización de betabloqueantes en estos pacientes.
- -
Psicólogos/neuropsicólogos: Los pacientes con IC avanzada presentan una pérdida de calidad de vida mayor incluso que los pacientes en hemodiálisis27 y altos índices de depresión. Contar en la UIC con profesionales que puedan evaluar y actuar sobre aspectos como la depresión, el deterioro cognitivo, el apoyo familiar, la claudicación del cuidador principal, etc. puede ser de vital importancia para mejorar su calidad de vida.
- -
Fisioterapeutas/rehabilitadores: La rehabilitación cardíaca para pacientes con IC, aunque aún poco instaurada en nuestro país, ha demostrado ser una herramienta eficaz para mejorar su calidad de vida y disminuir los reingresos. El ejercicio aeróbico regular tiene recomendación IA en las guías ESC13 para mejorar la capacidad funcional y los síntomas.
- -
Farmacéuticos: La polimedicación de los pacientes con IC es habitual y dificulta la adherencia al tratamiento. Las interacciones y efectos secundarios son frecuentes. Contar con un farmacéutico que optimice dichos tratamientos y los organice para mejorar el cumplimiento puede ser de gran ayuda.
Los pacientes con IC se benefician de un manejo multidisciplinar en una UIC. Los elementos básicos de una unidad son: cardiólogo y enfermería formados en IC así como un espacio físico habilitado. Los pacientes que más se benefician de un manejo en una UIC son los pacientes sintomáticos con alto riesgo de reingreso. La organización de la asistencia debe permitir un seguimiento postalta precoz del paciente, optimización del tratamiento, educación sanitaria y accesibilidad al sistema sanitario ante signos de descompensación. La participación de otros profesionales y el abordaje multidisciplinar enfocando la comorbilidad y los aspectos psicosociales mejoran la calidad de vida y el pronóstico de los pacientes con IC.
Responsabilidades éticasConfidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Protección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener conflictos de intereses.
A los pacientes de la Unidad de Insuficiencia Cardíaca del Hospital Virgen de las Nieves. Complejo Hospitalario Universitario de Granada.