La ecocardiografía ha cambiado la práctica de la medicina cardiovascular mejorando la prevención, diagnóstico y manejo de las enfermedades cardiovasculares. Permite una evaluación inmediata y completa de la anatomía y función cardiaca. Su disponibilidad, movilidad, carácter no invasivo y coste-efectividad la han convertido en la técnica de imagen de primera elección en cardiología. Sin embargo, y a pesar de los importantes avances tecnológicos, sigue siendo una técnica operador-dependiente, por lo que son necesarios adecuados conocimientos en anatomía y fisiopatología cardiovascular y entrenamiento supervisado en habilidades técnicas.
La Sociedad Europea de Cardiología establece 3 niveles de competencia en técnicas de imagen, siendo el nivel iii el que capacita para su realización, interpretación e informe de forma independiente. Este último a su vez puede ser de nivel básico o nivel avanzado1. El nivel básico de experto hace referencia al alcanzado por el cardiólogo general que usa la ecocardiografía para tomar decisiones clínicas y está capacitado para cumplir las recomendaciones en adquisición, registro e informe. El nivel avanzado es aquel que constituye una subespecialidad, requiere formación adicional y capacita para estudios de mayor complejidad.
Las principales sociedades científicas han realizado recientemente importantes esfuerzos para definir estándares de calidad en el campo de la imagen cardiovascular2. El proceso de la imagen puede separarse en 5 áreas que pueden influir en el resultado del paciente: selección del paciente, adquisición de la imagen, interpretación, comunicación de resultados e incorporación de los mismos al cuidado. En todos estos aspectos se han establecido recomendaciones de calidad.
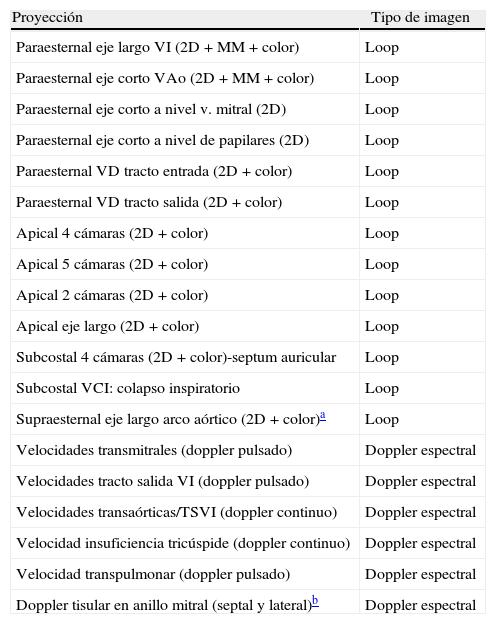
Un examen ecocardiográfico completo, incluyendo 2D, modo M y doppler color y espectral, debería realizarse siempre que sea posible exceptuando situaciones en las que completar el estudio retrasaría un tratamiento crítico, o cuando hay un estudio completo previo en un tiempo razonable y el objetivo del nuevo estudio es reevaluar un aspecto concreto evolutivo. Un estudio completo incluye análisis de morfología y función de todas las cámaras cardiacas y válvulas y de los grandes vasos desde múltiples accesos. El protocolo mínimo de adquisición se recoge en la tabla 1. En cada cine-loop e imagen congelada al menos debe incluirse un ciclo y preferiblemente 3, evitando latidos postextrasistólicos. En caso de anomalías se requieren adquisiciones adicionales.
Protocolo estándar de adquisición de ecocardiograma transtorácico
| Proyección | Tipo de imagen |
| Paraesternal eje largo VI (2D+MM+color) | Loop |
| Paraesternal eje corto VAo (2D+MM+color) | Loop |
| Paraesternal eje corto a nivel v. mitral (2D) | Loop |
| Paraesternal eje corto a nivel de papilares (2D) | Loop |
| Paraesternal VD tracto entrada (2D+color) | Loop |
| Paraesternal VD tracto salida (2D+color) | Loop |
| Apical 4 cámaras (2D+color) | Loop |
| Apical 5 cámaras (2D+color) | Loop |
| Apical 2 cámaras (2D+color) | Loop |
| Apical eje largo (2D+color) | Loop |
| Subcostal 4 cámaras (2D+color)-septum auricular | Loop |
| Subcostal VCI: colapso inspiratorio | Loop |
| Supraesternal eje largo arco aórtico (2D+color)a | Loop |
| Velocidades transmitrales (doppler pulsado) | Doppler espectral |
| Velocidades tracto salida VI (doppler pulsado) | Doppler espectral |
| Velocidades transaórticas/TSVI (doppler continuo) | Doppler espectral |
| Velocidad insuficiencia tricúspide (doppler continuo) | Doppler espectral |
| Velocidad transpulmonar (doppler pulsado) | Doppler espectral |
| Doppler tisular en anillo mitral (septal y lateral)b | Doppler espectral |
En todos los estudios es necesario medir las 4 cámaras y los grandes vasos, evaluar la función sistólica y diastólica del VI, valorar la función valvular, estimar la presión sistólica de la arteria pulmonar y describir el pericardio. El tiempo dedicado para un estudio estándar transtorácico debería ser al menos de 30min, incluyendo adquisición, interpretación e informe, pudiendo ser de 60min o más en casos complejos.
Todos los estudios idealmente deberían ser grabados y almacenados para posterior análisis y revisión. Según las recomendaciones de la Asociación Europea de Imagen Cardiaca los estudios realizados con fines diagnósticos y no almacenados no deberían ser financiados, y este hecho puede tener implicaciones médico-legales3.
En nuestro medio es cada vez más frecuente el uso de la ecocardiografía en el entorno de la consulta de cardiología como complemento de la valoración clínica. Se trata en general de estudios de screening y de enfermedad de bajo perfil, requiriéndose estudios reglados en caso de detectarse un proceso patológico significativo. Es frecuente, dentro de la filosofía del acto único de las consultas de alta resolución, que ese estudio ecocardiográfico sea con el que el paciente es diagnosticado y dado de alta. Las recomendaciones de tiempo, registro e informe completo es difícil hacerlas extensibles a esta situación. No obstante, sí es recomendable que la exploración en ese caso sea lo más completa posible y en el informe clínico se aporte información lo más cercana al mínimo recomendado para un informe ecocardiográfico estándar.
Informe ecocardiográfico estándarUn informe de ecocardiografía es el documento mediante el cual un médico acreditado, entrenado y capacitado para su realización e interpretación, refleja el resultado de un análisis sistemático de los hallazgos cualitativos y cuantitativos de la prueba, dirigido a dar respuesta a las cuestiones clínicas que han motivado su realización. El informe es inherente al ecocardiograma, de tal forma que este solo está completo si se acompaña de un informe adecuado por un profesional cualificado. Una exploración ultrasónica del corazón y grandes vasos sin un informe adecuado no se considera un ecocardiograma, y no debería ser contemplado como tal a ningún efecto.
Un ecocardiograma es un test diagnóstico realizado para responder a cuestiones clínicas y guiar tratamientos. Por esta razón debe ofrecer los resultados de una forma sistemática y lógica en un lenguaje comprensible y apoyado por medidas precisas de los datos fundamentales.
Todos los informes deberían tener un formato uniforme e incluir anotaciones de los elementos claves de todas estructuras cardiacas, anatomía y función, buscando un adecuado compromiso entre informes demasiados prolijos y demasiados abreviados. Aunque lo normal implica ambas, estructura y función, cuando hay anormalidad de una estructura concreta deben incluirse comentarios acerca de la anatomía y función de la misma.
El informe debe ser completo, incluyendo los mínimos datos recomendados, responder adecuadamente a la cuestión clínica y ser transmitido en tiempo adecuado al médico solicitante. Para estudios rutinarios deben estar disponibles en las próximas 24-48h y para pacientes ingresados o urgentes en horas, debiendo existir un sistema de comunicación inmediato con su médico referente en caso de hallazgos de alto riesgo, como disección aórtica, endocarditis, masas-trombos…
La Asociación Europea de Imagen Cardiaca, como previamente realizó su homóloga americana3,4, ha publicado recomendaciones relativas a cómo realizar los informes. A continuación describimos los elementos clave y mínimos que deben aparecer en todo informe. Los elementos esenciales que debe incluir son: datos demográficos, hallazgos ecocardiográficos e interpretación-conclusiones.
Datos demográficosLos datos mínimos que deben de figurar son: identificación del paciente (nombre, apellidos, número de historia clínica), sexo, fecha de nacimiento e indicación del estudio. Es muy recomendable incluir altura, peso, FC, ritmo cardiaco y TA, equipo en el que se realiza la exploración, así como la calidad del estudio.
HallazgosLa información puede ser cuantitativa (por ejemplo dimensión de una cavidad) o cualitativa, morfológica (por ejemplo bicuspidismo aórtico) o funcional (por ejemplo SAM mitral). Las medidas deben ser proporcionadas en valores numéricos, pero deben acompañarse de información cualitativa con diversas categorías (por ejemplo grados de regurgitación i-iv) y de campos de texto libre. En las tablas 2 y 3 se recoge el conjunto mínimo de datos a proporcionar en cada modalidad.
Conjunto mínimo de medidas recomendadas en todo informe ecocardiográfico: 2D y modo M. Asociación Europea de Imagen Cardiaca
| Ventrículo izquierdo | Valores normales |
| Volúmenesa | VTD: 35-75ml/m2 |
| Diámetros: modo M o 2D | VTS: 12-30ml/m2 |
| Espesor paredes (septum y pared posterior) | 6-10mm |
| Fracción de eyección (recomendado método volumen) | >55% |
| Anomalías contractilidad segmentaria: una (normal) a 4 (disquinético)b | |
| Aurícula izquierda | 27-40mm |
| Al menos 2 diámetros ortogonales, preferible volumen | <29ml/m2 |
| Ventrículo derecho | |
| Tamaño: normal o dilatado | |
| Función sistólica: normal, deprimida (ligera, moderada, severa) | |
| Raíz aórtica | <39mm |
| Dimensiones: máximo diámetro a nivel de senosc | |
| Vena cava inferior | <17mm |
| Dimensiones: diámetro (inspiración/espiración) | |
| Válvula mitral | |
| Planimetría de área valvular mitrald |
Conjunto mínimo de medidas recomendadas en todo informe ecocardiográfico: modalidades doppler. Asociación Europea de Imagen Cardiaca
| Función diastólica de VI: normal o disfunción en 4 grados (de 1 a 4)a |
| Velocidad mitral: onda E y onda Ab |
| Tiempo de deceleración de E mitral |
| Doppler tisular en anillo mitral: velocidad e¿ (septal y lateral)c,d |
| Valvulopatías |
| Mitral |
| Gradiente medioe |
| Área mitral por THPe |
| Insuficiencia: no, leve (i), moderada (ii), moderada-severa (iii), severa (iv)f |
| Aórtica |
| Velocidad máxima |
| Gradiente medioe |
| Área por ecuación de continuidadg |
| Insuficiencia: no, leve (i), moderada (ii), moderada-severa (iii), severa (iv)f |
| Tricúspide |
| Gradiente medio diastólicoe |
| Insuficiencia: no, leve (i), moderada (ii), moderada-severa (iii), severa (iv)f |
| Gradiente máximo sistólico VD-AD para estimar presión sistólica pulmonarh |
| Pulmonar |
| Velocidad máxima |
| Gradiente medioe |
| Insuficiencia: no, leve (i), moderada (ii), moderada-severa (iii), severa (iv)f |
AD: aurícula derecha; AP: arteria pulmonar; THP: tiempo de hemipresión; VD: ventrículo derecho; VI: ventrículo izquierdo.
Para estimación de presiones de llenado de VI usar cociente E/e¿. La e¿ lateral puede ser preferible en casos de anomalías de función del septo basal.
Es correcto presentar datos cuantitativos (ORE, VR, vena contracta), pero se debe informar del grado definido de severidad.
Las medidas de ventrículo izquierdo y aurícula izquierda deben aportarse en todos los estudios. En caso de enfermedad aórtica o situación predisponente deben aportarse medidas de aorta a 3 niveles: senos, unión sinotubular y aorta ascendente proximal. En la evaluación del ventrículo derecho debe aportarse al menos información cualitativa: grado de dilatación y espesor de paredes. Debe informarse del calibre de la vena cava inferior y sus variaciones respirofásicas.
En lo referente al análisis de la función, en todos los informes debe aportarse función ventricular izquierda y método empleado, y cuando se emplee el método de suma de discos (Simpson modificado) deben registrarse los volúmenes diastólicos y sistólicos. Si se identifican alteraciones regionales se debe utilizar el modelo de 16 o 17 segmentos, y en la función ventricular derecha aportar al menos estimación cualitativa.
Modalidad dopplerDeberá aportarse siempre velocidad de ondas E y A y tiempo de desaceleración de onda E, clasificando la función diastólica en 3 grados: ligera (alteración de la relajación), moderada (pseudonormal) y severa (restrictivo), combinada con estimación del llenado de ventrículo izquierdo, mediante la ratio E/e¿, recomendándose utilizar la e¿ media medida en anillo mitral lateral y septal.
Es igualmente fundamental en cualquier informe ecocardiográfico la evaluación funcional valvular y la estimación de la presión sistólica pulmonar, la valoración de shunts y gradientes intracardiacos (fijos o dinámicos) o en grandes vasos (coartación). Deben aportarse gradientes medios e instantáneos para lesiones estenóticas y para las prótesis valvulares, aunque estas sean normofuncionantes.
Para estenosis aórtica es recomendable la estimación del área solo si es posible (adecuada visualización del tracto de salida de ventrículo izquierdo), especialmente en casos de disfunción sistólica ventricular izquierda o situaciones de bajo volumen sistólico. El tiempo de hemipresión y la planimetría son los métodos de elección para la valoración de estenosis mitral en la mayoría de los casos. En las prótesis el parámetro preferido y obligatorio es el gradiente medio.
Para las regurgitaciones debe aportarse estimación de la severidad en 4 grados (i-iv), siendo el iii el grado moderado-severo, informando del método o métodos empleados. La estimación cuantitativa (orificio regurgitante efectivo, volumen regurgitante…) aunque es deseable requiere un alto nivel de experiencia.
Interpretación-conclusiónDebería incluir un resumen de los principales hallazgos diagnósticos y su severidad, correlacionándolos con el motivo del estudio y aportando información sobre cambios evolutivos respecto al estudio previo más reciente. Deben señalarse las limitaciones mayores del estudio y las condiciones clínicas y hemodinámicas que pudieran influir en los resultados. Es la esencia del informe y debe ser una herramienta comprensible para el médico que lo solicite, cardiólogo o no cardiólogo, respondiendo en la medida de lo posible a los motivos clínicos que se exponen en la solicitud.
ConclusiónLa ecocardiografía es una herramienta diagnóstica muy valiosa y ampliamente disponible. Es operador dependiente y por tanto requiere formación reglada. Deben realizarse estudios completos siempre que sea posible con las proyecciones y adquisiciones recomendadas con almacenaje de las mismas. El análisis de los hallazgos y su interpretación en el contexto clínico del paciente es el núcleo de la prueba, y su reflejo en un informe reglado con un conjunto mínimo de datos es esencial, de forma que sin él no se puede considerar un ecocardiograma completo.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesNingún conflicto de intereses que declarar.