La alta y creciente prevalencia de la fibrilación auricular ha hecho que junto a la diabetes, la insuficiencia cardiaca y la obesidad, sea considerada como una epidemia del siglo xxi constituyendo un importante problema de salud pública. Estudios realizados en nuestra institución1 muestran que la fibrilación auricular está presente, en algunos de los patrones clínicos de la enfermedad, en el 25% de los pacientes que acuden a una consulta de cardiología, en uno de cada tres que son hospitalizados en una planta de esta especialidad y en el 14,8% de los pacientes hospitalizados en medicina interna. Otros análisis indican que el 2,75% de los pacientes que acuden a una consulta de atención primaria y el 10% de los que consultan a los servicios de urgencias de área médica presentan fibrilación auricular. Es evidente por tanto que, si bien el cardiólogo debe ser el especialista de referencia para el tratamiento de esta enfermedad, todos los médicos que realizan una actividad clínica deberían estar familiarizados con su manejo al igual que deberían estarlo con el manejo de la hipertensión arterial, la diabetes o la obesidad. Por otro lado, su carácter epidémico y su capacidad trombogénica que hace necesaria una compleja red asistencial para conseguir una adecuada profilaxis tromboembólica, debería obligar a los sistemas sanitarios a establecer cauces de conexión ágiles y específicos entre los distintos niveles asistenciales encaminados a un mejor control de la enfermedad y a un mejor aprovechamiento de los recursos disponibles.
El objetivo del presente artículo es analizar, desde la perspectiva del cardiólogo, el papel de distintas especialidades en algunos aspectos del tratamiento de la fibrilación auricular, teniendo en cuenta que la aplicación de las directrices clínicas basadas en evidencias y recomendadas por guías de práctica clínica y documentos de consenso de expertos, se ve en ocasiones condicionada por las limitaciones que impone la realidad de la práctica clínica diaria.
El cardiólogo clínico y la fibrilación auricularYa ha sido mencionado el porcentaje de pacientes con fibrilación auricular que está presente en la actividad clínica del cardiólogo. Si tenemos en cuenta que un cardiólogo clínico en nuestro medio atiende diariamente una media de 15–20 pacientes, el número de pacientes con esta enfermedad que debe manejar cada día oscila entre 4 y 5. Por otro lado, es conocido que la fibrilación auricular es una enfermedad con varios patrones clínicos de presentación, constituyendo la fibrilación auricular permanente un porcentaje no muy alejado del 50% de todos los pacientes que presentan la enfermedad. En base a estas estimaciones se puede deducir que a la hora de enfrentarse a esta enfermedad en la mitad de los casos hay que realizar un enfoque terapéutico encaminado a controlar la frecuencia ventricular y a prevenir los fenómenos tromboembólicos y en la otra mitad el enfoque debe contemplar, además de la prevención de tromoboembolismo, la indicación de realizar intento de cardioversión, la utilización de fármacos antiarrítmicos y la posibilidad de remitir al electrofisiólogo para ablación del sustrato arritmogénico.
En nuestra opinión, todo paciente con fibrilación auricular debe ser valorado al menos una vez por el cardiólogo a fin de determinar la presencia de cardiopatía estructural mediante una exploración cardiológica detenida y realización de un ecocardiograma. Si se establece la ausencia de una cardiopatía estructural significativa y un patrón clínico de fibrilación auricular permanente con aceptable tolerancia que solo requiera control de frecuencia ventricular y profilaxis tromboembólica, es razonable el seguimiento en atención primaria desde donde se solicitará nueva valoración en cardiología si aparecen cambios en la situación clínica del paciente que lo aconsejen.
Distinta situación representa la de los pacientes con patrón clínico no permanente de la arritmia. En estos casos, la necesidad de contemplar el intento de cardioversión, el manejo de fármacos con importantes efectos secundarios como son los antiarrítmicos o la indicación de aconsejar ablación de sustrato, hace que sea el cardiólogo como profesional más familiarizado con estos procedimientos el que deba establecer la pautas de seguimiento, adaptándolas a las posibilidades que el sistema de asistencia le ofrezca.
El especialista en Medicina de Familia y la fibrilación auricularYa ha sido comentada nuestra opinión sobre el seguimiento del paciente con fibrilación auricular crónica permanente, bien tolerada, en ausencia de cardiopatía estructural significativa que requiera controles periódicos. Todo médico en atención primaria debe estar familiarizado con el manejo de los tres grupos farmacológicos útiles para el control de la frecuencia ventricular (digitálicos, beta bloqueantes y calcioantagonistas no dihidropiridínicos); la valoración y realización de un electrocardiograma de forma periódica (2 o 3 veces al año, o ante cambios en la situación clínica), que permita ajustar las dosis, debería formar parte del seguimiento rutinario de este grupo de población.
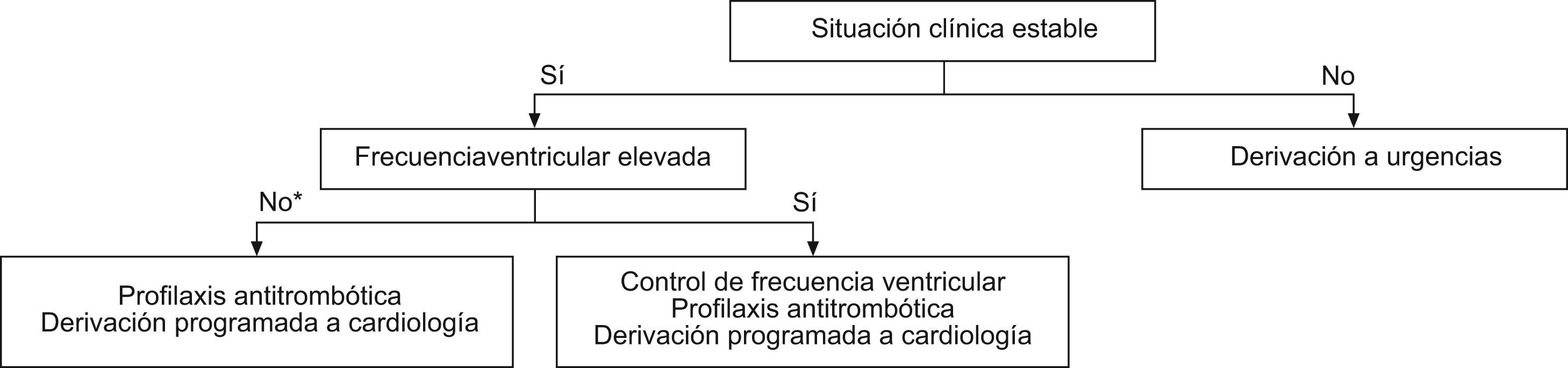
Una situación especial la constituye el paciente al que se le detecta fibrilación auricular por primera vez y utiliza la consulta de atención primaria como puerta de entrada al sistema sanitario. En estos casos, aunque como ya hemos expuesto, consideramos necesaria valoración por el cardiólogo, no creemos justificado su derivación sistemática a los servicios de urgencias para iniciar el tratamiento si el paciente presenta una situación clínica estable. En la figura 1 proponemos un algoritmo de decisión.
Algoritmo de decisión de los pacientes en los que se detecta por primera vez la fibrilación auricular en consulta de atención primaria.
*La frecuencia ventricular puede estar controlada o haberse producido una recuperación espontánea del ritmo sinusal, lo cual no debe modificar la realización de profilaxis antitrombótica ni su derivación programada a Cardiología.
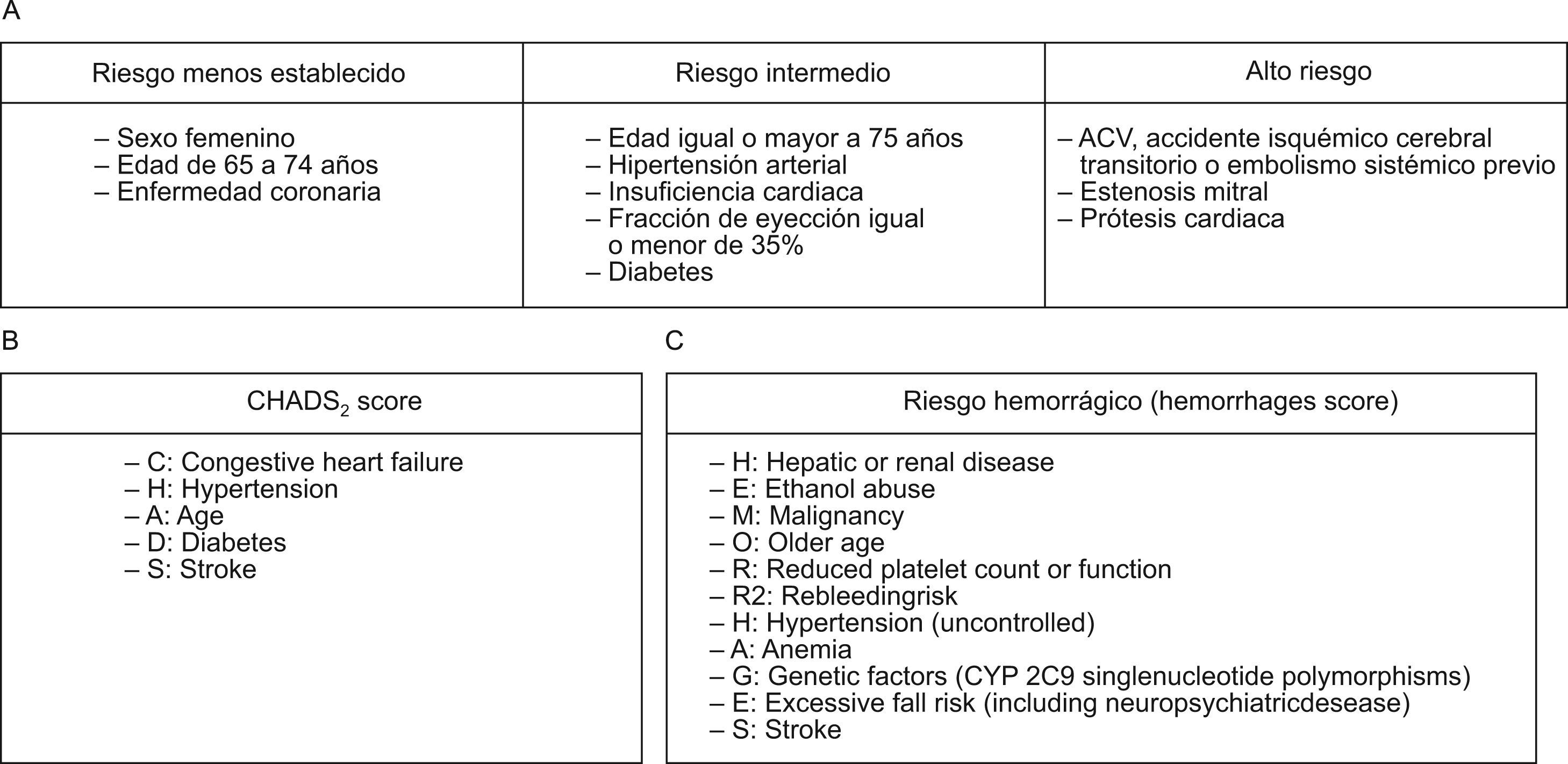
A la hora de realizar la profilaxis tromboembolica debe tenerse en cuenta que no todos los pacientes con fibrilación auricular deben ser anticoagulados y que no está justificado el uso indiscriminado de esta terapia en todos los pacientes que presentan la arritmia. Las recomendaciones de la profilaxis tromboembólica deben basarse en el conocido score CHADS22, en los criterios establecidos en las guías de práctica clínica de la sociedad europea y las sociedades americanas de Cardiología3 y en la valoración del riesgo hemorrágico4. La figura 2 muestra las circunstancias que condicionan un mayor riesgo tromboembólico y un mayor riesgo hemorrágico, aconsejándose el tratamiento con anticoagulantes orales en los pacientes que presenten un factor de alto riesgo tromboembólico o dos o más factores de riesgo moderado, lo que equivales a un score CHADS2 igual o superior a 2, aceptándose la utilización de anticoagulantes orales o antiagregantes (AAS a dosis de 81–325m/diarios), en los pacientes con un con un factor de riesgo tromboembólico moderado (correspondiente a un score CHADS2 de 1), valorando en todas las circunstancias el riesgo hemorrágico. Estos esquemas deben tenerse siempre presentes en la valoración de todo paciente con fibrilación auricular y deberían estar incluidos en los programas informáticos que se manejan en las consultas de atención primaria al igual que los están otros scores de riesgo cardiovascular.
A) Factores de riesgo tromboembólico que condicionan la utilización de tratamiento antiagregante o anticoagulante en los pacientes con fibrilación auricular (Fuster et al3). B) Significado del acrónimo CHADS (Gage et al2). C) Significado del acrónimo HEMORRAGE (Gage et al3). ACV: accidente cerebro vascular.
Por otro lado, no se debe considerar el patrón clínico de la arritmia como un aspecto determinante a la hora de establecer el riesgo tromboembólico. Los pacientes con patrón no permanente (primer episodio, paroxístico o persistente) presentan un riesgo similar que los que presentan la arritmia de forma permanente. A la hora, de valorar el riesgo tromboembólico debe considerarse, por tanto, que es perfil del paciente y no el patrón clínico de la arritmia el principal determinante del riesgo.
El especialista en Medicina de Urgencias y la fibrilación auricularLos servicios de urgencias constituyen la principal puerta de entrada al sistema sanitario de los pacientes que presentan el primer episodio de fibrilación auricular o una recaída en los pacientes con episodios recurrentes. Las recomendaciones sobre el manejo de esta situación en los servicios de urgencias están recogidas en un excelente documento realizado por la sección de electrofisiología y arritmias de la Sociedad Española de Cardiología y la Sociedad Española de Medicina de Urgencias y Emergencias5. Una vez el paciente ha sido estabilizado, tanto si ha recuperado el ritmo sinusal como si persiste fibrilación, debe realizarse profilaxis tromboembólica siguiendo los mismos criterios que ya han sido expuestos; el hecho que el servicio de urgencias sea el lugar donde un número importante de pacientes que presentan fibrilación auricular tienen la primera información de su enfermedad, traslada a los profesionales de estos servicios la responsabilidad de informar sobre la necesidad de iniciar un tratamiento tan complejo y que genera tanto rechazo como es el tratamiento anticoagulante; creemos, no obstante, que la valoración de un paciente durante un episodio agudo, sin disponer, en ocasiones, de información sobre la situación global del paciente, tanto desde el punto de vista clínico como social, que permita establecer con exactitud una correcta valoración riesgo beneficio del tratamiento anticoagulante, debe evitar que se interprete que las recomendaciones que se hacen en esas circunstancias deben ser seguidas de forma permanente y aconsejar consulta a su médico de familia y cardiólogo en cuanto sea posible a fin de realizar una valoración fuera de un contexto clínico agudo y evaluar todas las circunstancias que deben ser tenidas en cuenta a la hora de indicar de forma permanente un tratamiento con importantes efectos secundarios y que impone una servidumbre para el paciente y, a veces, para su entorno familiar.
El hematólogo y la fibrilación auricularSi bien consideramos que el control del tratamiento anticoagulante oral mediante punción capilar que actualmente se realiza en muchos de los centros de atención primaria de nuestro entorno, bajo el control del médico de familia, es un método validado y recomendable, no tenemos duda que el hematólogo debe ser la referencia para el control de esta terapia. Su iniciación, el tratamiento de complicaciones hemorrágicas, su interrupción temporal y eventual sustitución por otras terapias es responsabilidad directa de estos profesionales.
Demandar a la administración sanitaria los medios necesarios para que una vez se haya establecido la indicación del tratamiento se inicie sin demoras, debe ser prioritario. No es razonable que el inicio se retrase en ocasiones dos o tres semanas favoreciendo la utilización de terapias alternativas como son las heparinas de bajo peso molecular, cuya utilidad en este contexto no ha sido suficientemente validada. Determinar criterios para la suspensión temporal del tratamiento ante procedimientos invasivos o quirúrgicos debe formar también parte de la responsabilidad de los Hematólogos, estableciendo cauces de conexión con otros especialistas (odontólogos, cirujanos, radiólogos intervencionistas…) a fin de evitar suspensiones del tratamiento no totalmente justificadas y delimitar las indicaciones de los denominados tratamientos puente, algunos de ellos de dudosa eficacia y seguridad.
Perspectivas a corto plazo en el tratamiento de la fibrilación auricularTerminamos nuestros comentarios con la mención de las dos importantes novedades que pronto van a ser incluidas en el arsenal terapéutico de la fibrilación auricular. Es conocido que los antiarrítmicos disponibles tienen una eficacia limitada y no carecen de efectos secundarios. La Dronaderona un antiarrítmico de perfil similar a la Amiodarona modificado con la intención de eliminar sus efectos adversos extracardiacos va a estar disponible en un futuro inmediato y va a constituir una nueva opción en un terreno en el que se necesitan nuevas alternativas.
Desde que se descubrió su efecto hace setenta años, los derivados cumarínicos han constituido la única opción de tratamiento anticoagulante oral para la prevención de trombomembolismos. El Dabigatran, un inhibidor directo de la trombina, disponible en la actualidad con la indicación de prevención de trombosis venosa tras la cirugía ortopédica, ha demostrado en un importante ensayo que en pacientes con fibrilación auricular, la dosis de 110mg dos veces al día tiene una eficacia antitrombótica similar a la Warfarina con menor riesgo hemorrágico y la dosis de 150mg dos veces al día tiene una eficacia antritrombótica superior con un similar riesgo hemorrágico. Creemos, por tanto, que mostrando todas las reservas necesarias ante una terapia todavía no introducida en la práctica diaria, se puede decir que existen fundadas expectativas de disponer al fin de una alternativa a los cumarínicos que no presenta sus importantes interacciones y no requiere controles.