Presentamos dos casos de síndrome coronario agudo en pacientes jóvenes sin factores de riesgo cardiovascular conocidos. Tras ingreso y realización de cateterismo en ambos casos se descubrió la presencia de trastornos de la coagulación.
We present two cases of acute coronary syndrome in young patients with no known cardiovascular risk factors. On admission, after performing catheterisation in both cases, it was discovered that they had hypercoagulability disorders.
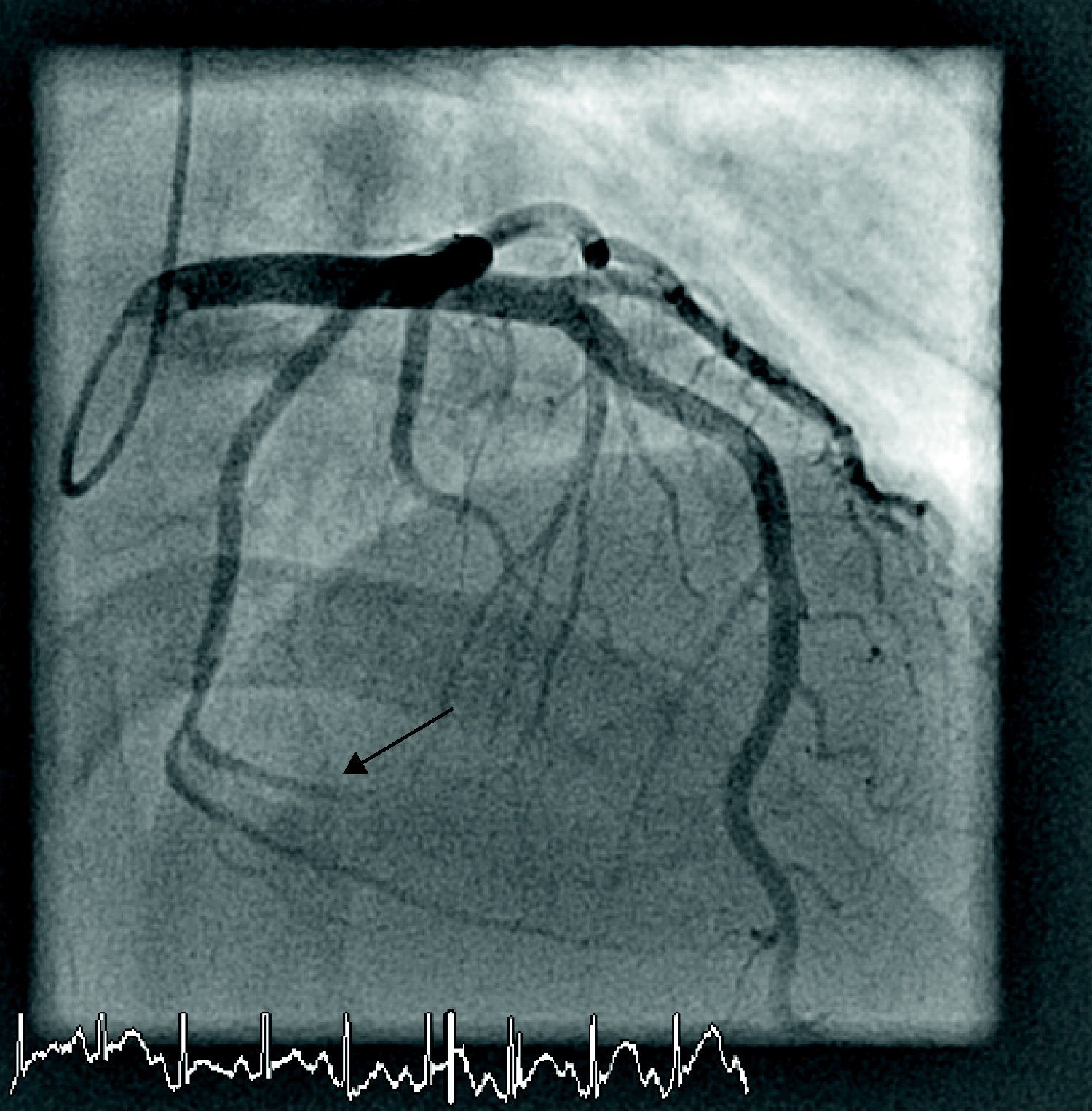
Varón de 36 años sin antecedentes conocidos de interés ni consumo de tóxicos previos, que acudió a urgencias con clínica anginosa típica que le despertó del sueño y se acompañó de cuadro vegetativo. El electrocardiograma (ECG) realizado a su llegada objetivaba elevación del segmento ST de 1,5 mm en derivaciones correspondientes a la cara inferior. Se realizó cateterismo urgente, comprobándose la existencia de una obstrucción trombótica en el segmento medio de una rama marginal con distribución posterolateral de muy escaso calibre de la arteria circunfleja codominante (fig. 1), sobre la que no se realizó intervencionismo. La troponina T pico detectada fue de 1,520 ng/ml, y la fracción de eyección (FE) global al alta estaba conservada. En el estudio de coagulación completo, realizado durante el ingreso, se detectó una mutación heterocigótica del factor V Leiden como único hallazgo patológico. Los autoanticuerpos y marcadores tumorales fueron negativos. El paciente fue dado de alta bajo doble antiagregación con ácido acetilsalicílico (100 mg/día) y clopidogrel (75 mg/día). Permanece asintomático tras 8 meses de seguimiento.
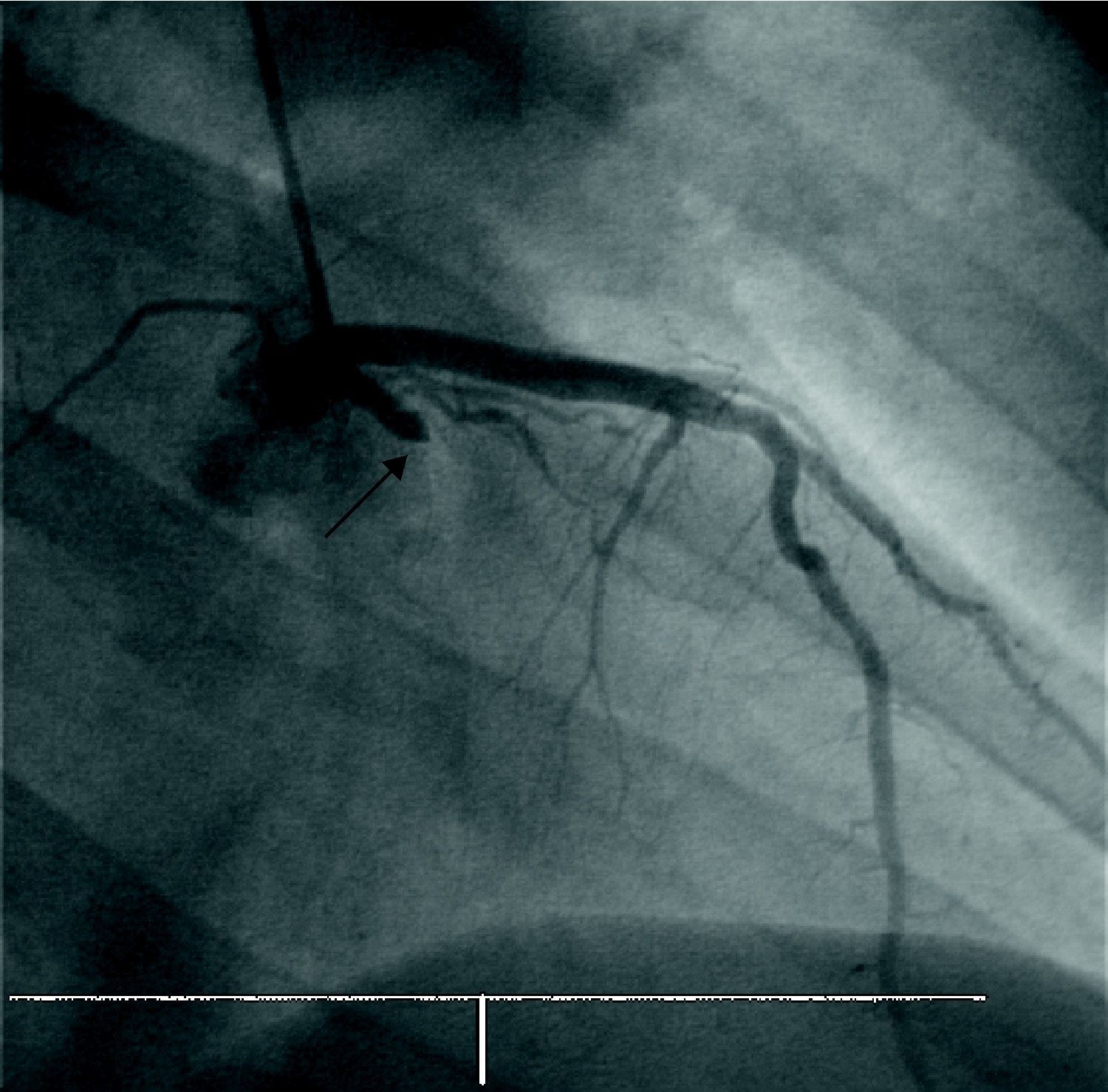
Caso 2Mujer de 31 años, que entre sus antecedentes destacan lupus eritematoso sistémico, nefropatía lúpica, hipertensión arterial y tabaquismo (20 cigarrillos/día), sin otros hábitos tóxicos, en tratamiento con deflazacort (30 mg/día) y antihipertensivos. Acudió a urgencias por dolor centrotorácico de características isquémicas sin cortejo vegetativo. En el ECG realizado se objetivó ascenso del segmento ST en derivaciones correspondientes a la cara lateral e inferior. Se realizó cateterismo de urgencia, comprobándose la existencia de una oclusión trombótica proximal de la arteria circunfleja no dominante (fig. 2), implantándose un stent convencional sobre la misma. La troponina T pico detectada fue de 7,83 ng/ml. La ecocardiografía mostró hipocinesia limitada al segmento medio de la pared lateral con FE conservada, y la paciente fue dada de alta con ácido acetilsalicílico (100 mg/día) y clopidogrel (75 mg/día). En el estudio de coagulación, realizado posteriormente, se detectó positividad del anticoagulante lúpico y homocisteína elevada, diagnosticándose de síndrome antifosfolípido secundario; tras el diagnóstico se añadió tratamiento anticoagulante con acenocumarol. Al año siguiente presentó un nuevo episodio anginoso, en esa ocasión sin elevación del ST y sin movilización enzimática, en el contexto de un brote de nefritis lúpica, adoptándose manejo conservador. Permanece asintomática tras 10 meses de seguimiento, manteniendo la FE conservada y sin cambios en la ecocardiografía basal.
Los trastornos de hipercoagulabilidad constituyen un factor de riesgo de trombosis venosa bien establecido, aunque aún no tenemos documentación clínica suficiente sobre el riesgo real asociado de eventos trombóticos en territorio arterial1.
Aunque la mayoría de eventos coronarios se debe a la existencia de ateroesclerosis y a la presencia de factores de riesgo cardiovascular clásicos, especialmente cuando el evento tiene lugar en un paciente joven2, es necesario estudiar la presencia de alteraciones en la coagulación, entre las que destacan el déficit de proteína C y S, la mutación del factor V de Leiden, el aumento de PAI-1, la hiperhomocisteinemia3, la presencia de anticoagulante lúpico, el déficit de antitrombina4 y la mutación G202110A de la trombina5, presentando cada uno de ellos un perfil fisiopatológico diferente.
El presente manuscrito refuerza la hipótesis de causalidad entre hipercoagulabilidad y trombosis arterial coronaria, subrayando la importancia de realizar un estudio de coagulación completo en pacientes jóvenes con eventos coronarios incluso en aquellos con algún factor de riesgo donde el síndrome coronario agudo pudiera ser la primera manifestación de la enfermedad, contribuyendo a desencadenar el evento6. El hallazgo de un trastorno de hipercoagulabilidad obliga a estrechar el seguimiento del paciente y a intensificar el tratamiento antitrombótico, planteando incluso añadir a la terapia antiagregante la anticoagulación oral.