El tratamiento quirúrgico de la enfermedad arterial arteriosclerótica ha supuesto un importante desafío para cualquier cirujano vascular. Mientras que la resolución de la enfermedad oclusiva arterial del territorio infrainguinal puede ser resuelta por cirujanos con conocimientos generales, la afectación de los territorios infragenicular, visceral, y toraco-abdominal supone la necesidad de un entrenamiento específico en distintos abordajes y técnicas quirúrgicas, incluidas las intravasculares. La técnica intravascular ha supuesto la mayor evolución de la cirugía vascular en los últimos años. Sin embargo, el conocimiento de las complicaciones derivadas de estas técnicas y la existencia lesiones no tributarias de tratamiento intravascular, hace que la cirugía abierta «clásica» no haya quedado en un segundo plano.
Surgical treatment of the occlusive arterial disease is a very big challenge for a vascular surgeon. While infrainguinal occlusive arterial disease can be resolved by general surgeons, below the knee, mesenteric and thoracic-abdominal arterial disease should be treated by specialists with proper training in different approaches and surgical techniques, endovascular included. Endovascular procedures have been the biggest evolution of the vascular surgery in the last few years. However, the knowledge of the potential different complications associated to these techniques and the correct indication for these procedures make open surgery still to be on date.
La enfermedad arterial oclusiva de miembros inferiores, o enfermedad arterial periférica (EAP), constituye una de las patologías con mayor implicación en la calidad de vida de los pacientes1. De acuerdo con los estudios epidemiológicos realizados2-7, se estima que entre un 3 y un 20% de la población cercana a los 70 años presenta EAP asintomática. Si hablamos de la claudicación intermitente, o EAP sintomática, la prevalencia estimada varía entre el 3 y el 6% del rango poblacional comprendido entre los 40 y los 60 años8,9.
La claudicación se debe a una obstrucción arterial, proximal a los lechos musculares afectados, que limita el flujo arterial durante el ejercicio, lo que produce una hipoxia tisular transitoria que desaparece con el reposo. Los síntomas de la claudicación intermitente varían de manera subjetiva en función de los hábitos de los individuos.
Dependiendo de la topografía de las lesiones, se distinguen 3 patrones de oclusión arterial, que determinarán la forma clínica de presentación:
- –
Obliteración aorto-femoral.
- –
Obliteración fémoro-poplítea.
- –
Obliteración poplítea-distal o infrapoplítea.
No se debe entender la afectación de los territorios arteriales como aislados, sino que podemos encontrar patrones combinados de afectación arterial en múltiples territorios (fig. 1).
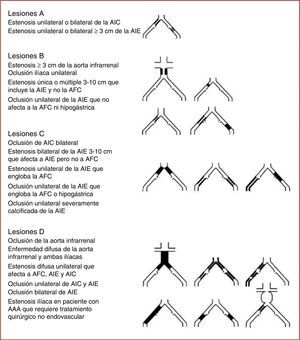
Clasificación TASC II de las lesiones oclusivas arterioscleróticas del sector fémoro-poplíteo-distal. Tomado de: Norgren et al.8.
Alrededor de un 25% de los pacientes con claudicación intermitente presentan una evolución de los síntomas con el tiempo, siendo necesaria la revascularización de la extremidad, sobre todo si el índice de presión arterial tobillo-brazo (ITB) es bajo y se asocia a la presencia de lesiones tróficas que no curan, o a dolor crónico de la extremidad1,10. La isquemia crítica de los miembros inferiores es el estadio terminal de la enfermedad arterial oclusiva, con una incidencia estimada de 30 pacientes por 100.000 habitantes/año10. Tiene una importante repercusión en la calidad de vida, a causa de la gravedad de los síntomas y de las posibles complicaciones asociadas, entre las que se incluyen manifestaciones isquémicas de territorios tan diversos como el cerebral, cardíaco, renal y gastrointestinal, que pueden suponer el complicaciones vitales para el paciente.
El control de los factores de riesgo vascular clásicos y el establecimiento de un patrón de ejercicio físico supervisado constituyen la base del tratamiento de la enfermedad arteriosclerótica, con el objetivo de evitar la progresión de la enfermedad. El tratamiento quirúrgico está indicado en el tratamiento de la isquemia crítica, con el fin de evitar la pérdida de la extremidad y evitar las complicaciones derivadas. En el caso de la claudicación intermitente, la indicación del tratamiento quirúrgico es más discutida, quedando reservada para el tratamiento intravascular en los casos de lesiones tipo TASC A y B8.
Entre las técnicas de revascularización clásicas, la endarterectomía aorto-ilíaca e ilio-femoral y el bypass aorto-ilíaco o aorto-femoral constituyen técnicas con tasas de permeabilidad primaria superiores al 80% a 5 años de seguimiento11.
La endarterectomía supone una mayor complejidad técnica en el caso de lesiones extensas que puedan involucrar a la aorta, donde la correcta exposición del campo quirúrgico y el control de las múltiples ramas accesorias es de vital importancia, con el fin de evitar excesivas pérdidas hemáticas. Factores que pueden limitar la realización de una tromboendarterectomía pueden ser la presencia de calcificaciones, irregularidades o dilataciones arteriales que dificulten la identificación del plano de clivaje que permita la realización de una correcta técnica quirúrgica12. La principal ventaja de la endarterectomía es que se evita la colocación de injertos protésicos y, por lo tanto, permite la realización de reintervenciones posteriores en caso de evolución de la enfermedad arteriosclerótica.
La realización de derivaciones aorto-femorales o iliofemorales supone una mayor simplicidad técnica, un tiempo de intervención quirúrgica más reducido al no requerir disecciones quirúrgicas extensas y la posibilidad de realizar revascularizaciones en caso de lesiones oclusivas extensas. Sin embargo, la colocación de un material protésico (con el riesgo de infección secundaria) y la mayor complejidad técnica en el caso de reintervenciones tardías por trombosis del procedimiento constituyen las principales limitaciones a la hora de establecer la indicación de este procedimiento12.
La forma de realizar la exposición anatómica dependerá de la experiencia del equipo quirúrgico y las características del territorio anatómico. La vía clásicamente utilizada es el abordaje abdominal transperitoneal, que permite la exploración de la cavidad abdominal y un mejor control de las arterias abdominales e ilíacas. Por otro lado, el abordaje abdominal retroperitoneal permitirá la exposición arterial sin necesidad de exposición intestinal, lo que reducirá las pérdidas de líquido en tercer espacio y evitará el íleo paralítico asociado a la manipulación intestinal. Las indicaciones del abordaje retroperitoneal son: abdomen hostil, lesión iatrogénica intestinal durante el abordaje transperitoneal, cirugía abdominal o aórtica transperitoneal previa, estomas abdominales y obesidad.
Diversos trabajos han comparado los resultados de ambas vías de abordaje quirúrgico, apreciando menor tasa de complicaciones digestivas y respiratorias, menor estancia en la Unidad de Cuidados Intensivos y menor coste por procedimiento en los pacientes sometidos a abordaje retroperitoneal en comparación con aquellos intervenidos por vía transperitoneal13,14.
En el caso de pacientes de alto riesgo quirúrgico o anestésico, o cuando existe infección de los territorios adyacentes al territorio aorto-ilíaco, la revascularización puede realizarse mediante las derivaciones extraanatómicas, en las cuales la revascularización se realiza mediante la tunelización del bypass por trayectos anatómicos donde de manera fisiológica no trascurren vasos. Las derivaciones extraanatómicas más conocidas son el bypass axilo-(bi)femoral y el bypass fémoro-femoral cruzado. Sin embargo, la principal limitación de estas técnicas es su permeabilidad limitada en el tiempo, que oscilan entre el 50 y el 70% a 5 años15,16.
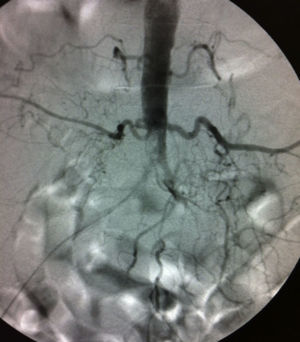
La aplicación de las técnicas intravasculares en la patología oclusiva aorto-ilíaca ha supuesto un avance en el tratamiento de aquellos pacientes con comorbilidades asociadas. En muchos de estos pacientes, la indicación de cirugía de revascularización extraanatómica puede suponer un excesivo riesgo quirúrgico, por lo que la posibilidad de realizar estos procedimientos bajo anestesia local ha incrementado las indicaciones de cirugía de revascularización en casos seleccionados. Las principales limitaciones para la realización de las técnicas intravasculares vienen dadas por la tortuosidad y la calcificación de los vasos, así como por la morfología y la extensión de la lesión a tratar. La incorrecta indicación o el uso de materiales inadecuados pueden determinar no solo el fracaso de la técnica endoluminal, sino también la aparición de lesiones iatrogénicas durante las maniobras de recanalización y stenting. Es fundamental conocer la anatomía del territorio a tratar, los distintos materiales de los que se dispone en la actualidad y tener una formación especializada que permita conseguir resultados satisfactorios, sin poner en riesgo la vida del paciente (fig. 2).
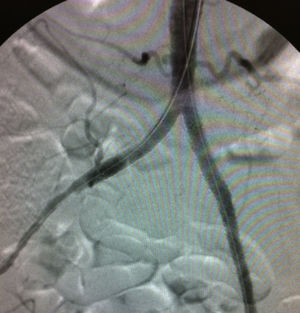
En la actualidad, dada la afectación multifocal de la enfermedad arteriosclerótica aorto-ilíaca-femoral y la mayor morbilidad de los pacientes, el tratamiento híbrido mediante la combinación de procedimientos intravasculares asociados a cirugías derivativas en el mismo acto, constituyen un porcentaje importante de la mayoría de los programas quirúrgicos de los Servicios de Angiología y Cirugía Vascular17. El grado de especialización permite realizar ambos procedimientos de manera simultánea, disminuyendo riesgos y costes, con tasas de éxito técnico superiores al 90%, y tasas de salvamento de extremidad superiores al 95% a los 2 años17 (fig. 3).
La cirugía clásica del territorio aorto-ilíaco presenta mayores permeabilidades en el seguimiento que los procedimientos híbridos, pero a expensas de mortalidades más elevadas17, por lo que la indicación de la cirugía derivativa debe ser cuidadosamente individualizada, sin perder de vista que en la isquemia crítica de la extremidad es obligatorio conseguir la revascularización del tejido isquémico.
ConclusiónEl tratamiento quirúrgico de la patología oclusiva aorto-ilíaca constituye un reto quirúrgico debido a la necesidad de conocer diversos abordajes y técnicas quirúrgicas que implican una alta especialización. La introducción de las técnicas intravasculares ha permitido aumentar la indicación de tratamiento en aquellos pacientes considerados de alto riesgo. La combinación de técnicas intravasculares y quirúrgicas clásicas (procedimientos híbridos) ha permitido conseguir excelentes resultados.
Conflicto de interesesEl autor declara no tener ningún conflicto de intereses.