El Actinomyces es un germen presente en la flora habitual de cavidad oral, tracto gastrointestinal y urogenital. Su aparición en otras localizaciones es muy poco habitual.
ObjetivoDescribir el caso de un paciente con afectación cerebral.
Caso clínicoPresentamos el caso de un paciente joven que presentó una crisis comicial asociada a un descenso del nivel de consciencia. Las pruebas de imagen revelaron la presencia de una lesión pulmonar y una lesión cerebral compatible con absceso. Se realizó una craneotomía de urgencia, obteniendo el diagnóstico de absceso actinomicótico.
ConclusiónDescribimos las características diferenciales de este tipo de infecciones detallando el proceso diagnóstico y manejo terapéutico.
The actinomyces is germ commonly found in the normal flora of the oral cavity and gastro-intestinal and uro-genital tracts. Involvement in other locations is a very uncommon event.
ObjectivesTo describe a patient with an actinomicotyc brain abscess
Clinical caseWe report the case of a patient who suffered a seizure and decreased level of consciousness. Imaging tests revealed the presence of lesions both in the lung and in the brain. An urgent craniotomy was performed and the diagnosis of actinomicotyc abscess was obtained.
ConclusionWe describe the differential characteristics of this type of infection, discussing the diagnostic process and management in detail.
La actinomicosis es una infección supurativa crónica causada por bacterias del género Actinomyces. El Actinomyces es un bacilo grampositivo, no ácido alcohol resistente, anaerobio o microaerófilo, filamentoso, ramificado, no esporulado y de crecimiento lento1. Estos microorganismos forman parte de la flora normal de la cavidad oral y el tracto gastrointestinal y urogenital2-6. Se trata de una infección infrecuente y su localización más habitual es la región cervicofacial, por diseminación directa desde la cavidad oral1, siendo la afectación del sistema nervioso central excepcional.
A continuación, se describe un caso de afectación cerebral.
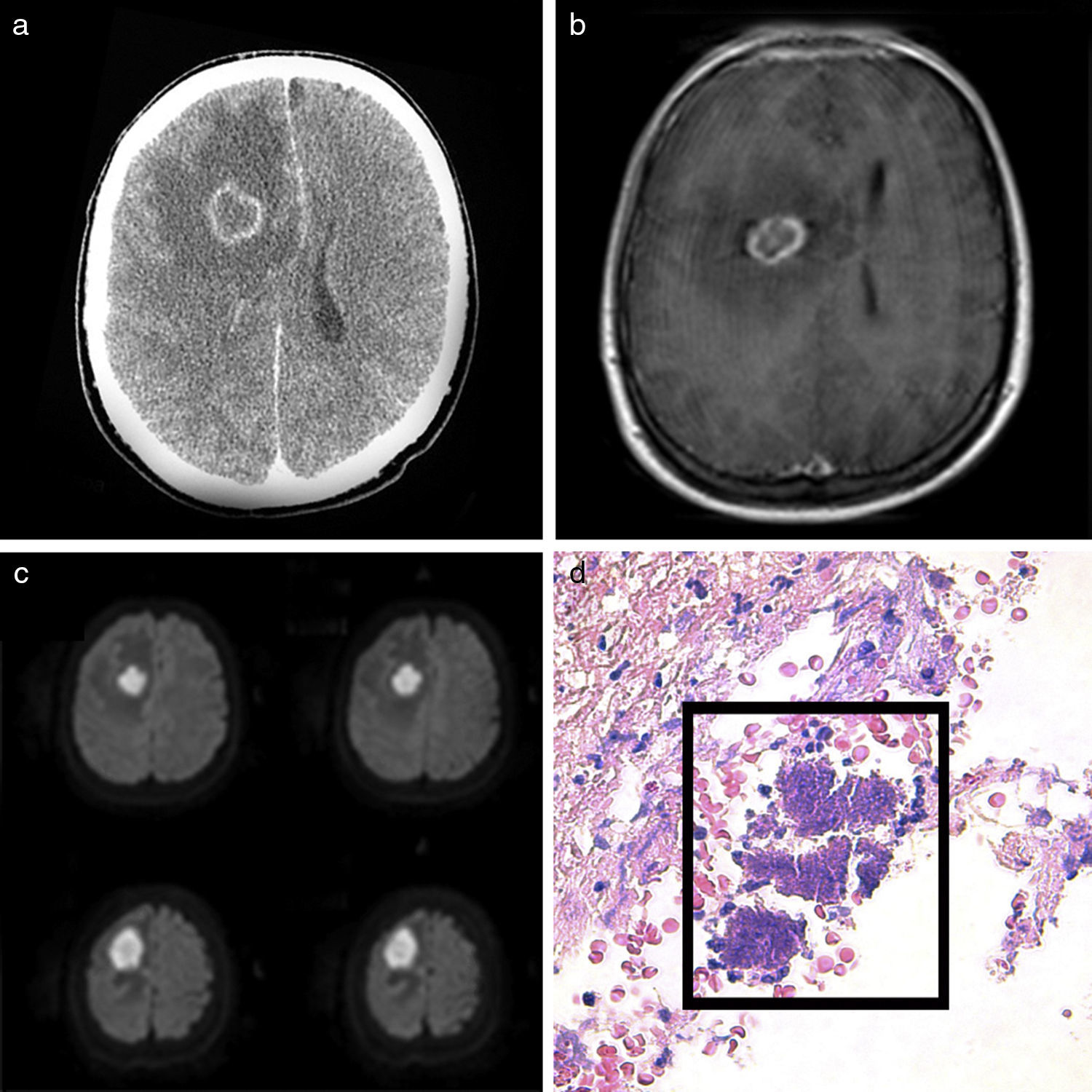
Caso clínicoPresentamos el caso de un paciente varón diestro de 33 años, fumador moderado y sin otros antecedentes de interés, que fue trasladado a la urgencia de nuestro centro tras presentar una crisis tónico-clónica generalizada. El paciente refería un cuadro de cefalea pulsátil y leve pérdida de fuerza en pierna izquierda de 48 h de evolución. En la exploración física el paciente se encontraba afebril, consciente y orientado, bradipsíquico y sin rigidez de nuca, con una paresia de extremidad inferior izquierda. El estudio analítico reveló una leucocitosis (152,000/μL) con aumento de la proteína C reactiva (28.1mg/L). La tomografía axial computada (TAC) cerebral con contraste mostró la presencia de una lesión intraparenquimatosa subcortical frontal derecha, hipodensa en su región central, con captación de contraste en anillo y con intenso edema perilesional que colapsaba el asta frontal del ventrículo lateral (fig. 1a). Ante estos hallazgos, el paciente ingresó para completar el proceso diagnóstico (tabla 1). Se obtuvo una resonancia magnética nuclear (RM) cerebral (fig. 1b y c), que demostró la restricción en la difusión, con diagnóstico de probable absceso cerebral. La radiografía simple de tórax y la TAC toraco-abdómino-pélvica (fig. 2a y b) revelaron la presencia de una lesión cavitada en el lóbulo superior derecho; 72 h tras el ingreso¿, el paciente presentó una nueva crisis convulsiva, junto con un deterioro brusco del nivel de consciencia. En ese momento, se intervino al paciente de urgencia bajo anestesia general, practicando una craneotomía frontal derecha. Durante la cirugía se objetivó la salida de material purulento de color amarillo intenso y fétido, procediendo a la disección extracción de la cápsula del absceso. El estudio anatomopatológico demostró la presencia de Actinomyces spp. como agente etiológico y el estudio microbiológico informó de la presencia de un Streptococcus intermedius (milleri) asociado. Se inició tratamiento específico con ceftriaxona 2g/12h por vía intravenosa durante 4 semanas, seguido de amoxicilina hasta completar el año de tratamiento.
Tomografía axial computada cerebral con contraste (a) y resonancia magnética nuclear cerebral en secuencia T1 con contraste (b) en las que se aprecia un nódulo frontal derecho con centro necrótico que capta contraste en anillo, rodeado de edema y que colapsa el ventrículo lateral ipsolateral. Resonancia magnética nuclear cerebral en secuencia de difusión, en la que se aprecia una hiperintensidad de la lesión, indicando restricción a la difusión (c). Tinción con hematoxilina/eosina 200× en la que se aprecia la estructura basófila filamentosa característica del Actinomyces (d).
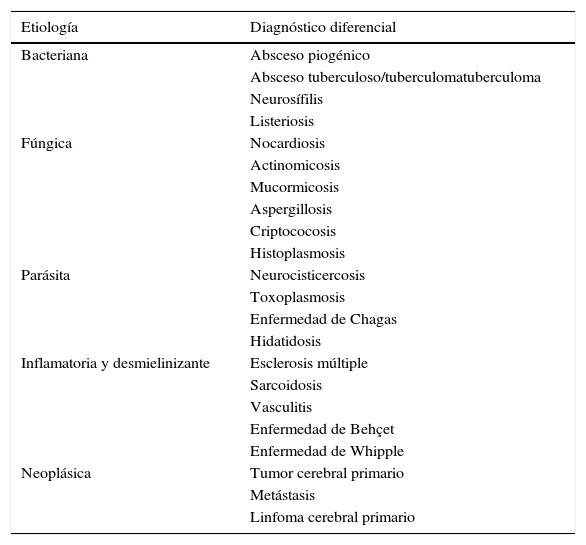
Diagnóstico diferencial de las lesiones cerebrales captantes de contraste en anillo
| Etiología | Diagnóstico diferencial |
|---|---|
| Bacteriana | Absceso piogénico |
| Absceso tuberculoso/tuberculomatuberculoma | |
| Neurosífilis | |
| Listeriosis | |
| Fúngica | Nocardiosis |
| Actinomicosis | |
| Mucormicosis | |
| Aspergillosis | |
| Criptococosis | |
| Histoplasmosis | |
| Parásita | Neurocisticercosis |
| Toxoplasmosis | |
| Enfermedad de Chagas | |
| Hidatidosis | |
| Inflamatoria y desmielinizante | Esclerosis múltiple |
| Sarcoidosis | |
| Vasculitis | |
| Enfermedad de Behçet | |
| Enfermedad de Whipple | |
| Neoplásica | Tumor cerebral primario |
| Metástasis | |
| Linfoma cerebral primario |
Las pruebas de imagen sucesivas mostraron una evolución radiológica favorable de la lesión, sin signos de recidiva o complicación. No se encontraron signos de afectación de la inmunidad celular o humoral. El paciente experimentó una rápida mejoría clínica, con desaparición de la cefalea, recuperación del déficit motor en la extremidad inferior izquierda y sin presentar nuevas crisis convulsivas. En el último control clínico (16 meses después de la cirugía) el paciente se encontraba asintomático.
DiscusiónLa actinomicosis es una infección bacteriana grave y muy poco habitual7. El Actinomyces es un germen saprófito de la cavidad oral y el tracto digestivo y urogenital4,5. La localización más corriente de esta infección es la cervicofacial (60%), seguida de la pulmonar o torácica (25%) y abdominal (15%). El Actinomyces israelii es el agente etiológico más habitual y es relativamente frecuente la presencia de otros gérmenes, tanto aeróbicos como anaeróbicos, que actúan facilitando la infección, inhibiendo las defensas del huésped y reduciendo la concentración tisular de oxígeno1,2,5,6.
La afectación del sistema nervioso central sucede entre un 3 a un 10% de las actinomicosis sistémicas. La vía de acceso puede ser bien por diseminación directa desde un foco contiguo o, más frecuentemente, por diseminación hematógena, generalmente a partir de un foco pulmonar1. La infección del sistema nervioso central puede tener distintas formas de presentación, como son la meningitis o meningoencefalitis, el empiema subdural, el absceso epidural o el síndrome del seno cavernoso. La forma más habitual (hasta en un 67% de los casos) es el absceso cerebral único, como sucedió en nuestro paciente1,7.
Clínicamente, el absceso actinomicótico es indistinguible de cualquier otro absceso de otra etiología, si bien presenta algunas peculiaridades, predominando los síntomas neurológicos sobre los infecciosos. La manifestación más común es la cefalea junto con el déficit neurológico o la crisis convulsiva pero, debido a la lenta evolución de esta enfermedad, los síntomas clásicos de hipertensión intracraneal no siempre están presentes. Igualmente, la fiebre no es un síntoma habitual en el absceso actinomicótico, presente solamente en un 37% de los pacientes1,2,4. Cabe destacar la presentación atípica en nuestro paciente, que llegó a presentar un deterioro del nivel de consciencia, que interpretamos por aumento de la presión intracraneal.
Con respecto a las pruebas de imagen, en la TAC cerebral se visualiza típicamente una lesión con centro hipodenso que corresponde al contenido necrótico rodeado por una región que capta contraste en anillo. Se acompaña, además, de importante edema perilesional (tal como se mostró en nuestro paciente) y ejerce efecto de masa sobre las estructuras adyacentes. La RM cerebral complementa el estudio, mostrando una hiperseñal en las secuencias de difusión. De cualquier modo, las pruebas de neuroimagen no son capaces de diferenciar el absceso actinomicótico de otras posibles etiologías1,4,7.
El Actinomyces se considera un germen poco virulento en pacientes inmunocompetentes. La infección se suele producir a partir de una solución de continuidad en las mucosas, por invasión directa de tejidos contiguos o por aspiración del contenido digestivo al árbol respiratorio en el caso de la enfermedad pulmonar. Se consideran factores de riesgo para la infección por Actinomyces la mala higiene bucal, la ingesta de alcohol, la afectación pulmonar previa (especialmente en grandes fumadores), antecedentes de extracciones dentarias recientes, cirugía del tracto digestivo, traumatismos y la presencia de malformaciones cardiacas1,3-7. Solamente fuimos capaces de identificar el tabaquismo como factor de riesgo en nuestro paciente.
Debido a la ausencia de series publicadas, el tratamiento óptimo aún no está bien definido. El grosor de la pared del absceso actinomicótico actúa dificultando la entrada del antibiótico en el interior de lesión y puede ser responsable de la lenta y pobre respuesta de la lesión a dicho tratamiento. Este hecho hace recomendable el tratamiento quirúrgico que, además de disminuir la presión intracraneal y mejorar la focalidad neurológica, permite la obtención de muestras para el estudio microbiológico1,4,7.
El Actinomyces es un germen de difícil cultivo, por lo que su diagnóstico puede ser un reto para el clínico. El mayor rendimiento se obtiene a partir del cultivo del pus, aunque solamente se consigue su aislamiento en un 26% de los casos5. Es necesaria la toma de varias muestras y su rápido procesamiento en condiciones de anaerobiosis. El medio más apropiado para su cultivo es el agar chocolate sangre a 37°C durante al menos 5 días, aunque su crecimiento se puede demorar hasta 3 o 4 semanas. En algunas ocasiones, tal como sucedió en el caso presentado, el diagnóstico se alcanza por estudio microscópico directo, que va a mostrar característicamente la presencia de bacilos grampositivos, no ácido alcohol resistentes, filamentosos, ramificados y no esporulados1,2,6,7. Por último, es también posible realizar el diagnóstico mediante el estudio histológico, en el que se aprecian los típicos gránulos de azufre, que no son sino acúmulos de microorganismos que contienen fosfato cálcico, y la presencia de pequeños abscesos comunicados entre sí, con tendencia a fistulizar y rodeados de tejido fibrótico1,6,7.
El tratamiento antibiótico de elección en la infección por Actinomyces spp. es la penicilina G sódica en dosis de 18-24×106 UI/día por vía intravenosa durante 2-6 semanas, seguidas de amoxicilina 500mg por vía oral durante 6-12 meses. Debido a la elevada frecuencia de infecciones polimicrobianas, es importante tratar también el germen concomitante1,3,4,6. En nuestro caso, optamos por una cefalosporina de tercera generación durante las primeras 4 semanas, debido a la presencia un Streptococcus intermedius asociado y al deterioro neurológico que presentó nuestro paciente. En los casos de alergia a la penicilina se ha descrito el uso de la eritromicina, doxicilina o clindamicina como alternativas válidas3.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNo se contó con fuente de financiación alguna para la elaboración del presente artículo.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.