La hipercalcemia secundaria a hiperparatiroidismo primario es una causa rara de pancreatitis aguda, con una prevalencia documentada de 1.5 a 8%. La pérdida del mecanismo regulador de paratohormona y la hipercalcemia favorecen el depósito de calcio en los conductos pancreáticos y la activación de enzimas pancreáticas son probablemente los factores precipitantes. El objetivo de este informe es describir 4 casos.
Caso clínicoCuatro pacientes con diagnóstico de pancreatitis aguda severa asociada con hipercalcemia secundaria a hiperparatiroidismo primario, tres de ellos con complicaciones asociadas a pancreatitis (dos con pseudoquiste y uno con necrosis pancreática). El ultrasonido de cuello, la tomografía de cuello y la gammagrafía con Tc-99 sestamibi confirmaron la presencia de un adenoma de paratiroides. La resección quirúrgica del adenoma fue el tratamiento definitivo, con excelentes resultados sin nuevos episodios de pancreatitis o hipercalcemia durante su seguimiento.
ConclusionesLa pancreatitis aguda por hipercalcemia secundaria a hiperparatiroidismo primario es infrecuente; sin embargo, cuando ocurre se asocia a pancreatitis severa. Su sospecha es en pacientes con elevación sostenida de calcio y paratohormona cuando se han descartado otras causas frecuentes. La confirmación diagnóstica se realiza con ultrasonido de cuello, tomografía de cuello o gammagrafía con sestamibi. La resección quirúrgica del adenoma es el tratamiento definitivo con resultados excelentes y cese de recurrencias de pancreatitis aguda.
Hypercalcaemia due to primary hyperparathyroidism is a rare cause of acute pancreatitis, with a reported prevalence of 1.5 to 8%. There is no clear pathophysiological basis, but elevated parathyroid hormone and high serum calcium levels could be responsible for calcium deposit in the pancreatic ducts and activation of pancreatic enzymes, which may be the main risk factor for developing acute pancreatitis. The aim of this report is to describe four cases.
Clinical caseFour cases are reported of severe pancreatitis associated with hypercalcaemia secondary to primary hyperparathyroidism; three of them with complications (two pseudocysts and one pancreatic necrosis). Cervical ultrasound, computed tomography, and scintigraphy using 99mTc-Sestambi, studies showed the parathyroid adenoma. Surgical resection was the definitive treatment in all four cases. None of the patients had recurrent acute pancreatitis events during follow-up.
ConclusionsAcute pancreatitis secondary to hypercalcaemia of primary hyperparathyroidism is rare; however, when it occurs it is associated with severe pancreatitis. It is suspected in patients with elevated serum calcium and high parathyroid hormone levels. Imaging techniques such as cervical ultrasound, computed tomography, and scintigraphy using 99mTc-Sestambi, should be performed, to confirm clinical suspicion. Surgical resection is the definitive treatment with excellent results.
El hiperparatiroidismo primario es un trastorno del metabolismo del calcio que resulta de un nivel anormalmente elevado del calcio sérico, y aumento del nivel de la paratohormona. El hiperparatiroidismo primario es la causa más común de hipercalcemia, puede ocurrir en cualquier edad, sin embargo, en la mayoría de los casos se reporta por encima de los 45 años, con una predominancia en el sexo femenino de 2: 11.
La hipercalcemia secundaria a hiperparatiroidismo primario es una causa rara de pancreatitis aguda, con una prevalencia documentada de 1.5-8%, sin embargo, menos del 1% de los pacientes con pancreatitis aguda presenta hiperparatiroidismo primario1,2. De acuerdo a Egea1 la asociación entre hiperparatiroidismo primario y pancreatitis aguda fue descrita por Erdheim en 1903, mientras que la asociación con pancreatitis crónica fue publicada por Martin y Canseco en 1947; sin embargo, no fue hasta Cope et al. en 1957, que se consideró como otra manifestación del hiperparatiroidismo primario1,2.
Los pacientes con hiperparatiroidismo primario e hipercalcemia presentan un riesgo aumentado, hasta 10 veces mayor de padecer episodios de pancreatitis aguda (aproximadamente del 2%). La asociación de hipercalcemia con ciertas mutaciones genéticas (gen SPINK 1 [inhibidor de la serin-proteasa Kazal tipo 1], CFTR [gen regulador de la conductabilidad transmembrana de la fibrosis quística] y al CASR [gen de los receptores de calcio]) podría ser responsable de esta predisposición en determinados enfermos con hiperparatiroidismo1–4.
Aunque la asociación entre estas entidades está bien descrita y se han postulado diferentes teorías en cuanto a su patogenia, existen pocas referencias en la literatura médica de casos de pancreatitis aguda asociada a hipercalcemia e hiperparatiroidismo. Lo más frecuente es que ocurran en un entorno ya conocido de hiperparatiroidismo o en el postoperatorio de una paratiroidectomía, siendo más raro como manifestación inicial de un paciente con hiperparatiroidismo1–4.
Reportamos 4 casos de pancreatitis aguda secundaria a hipercalcemia por hiperparatiroidismo primario no conocidos previamente.
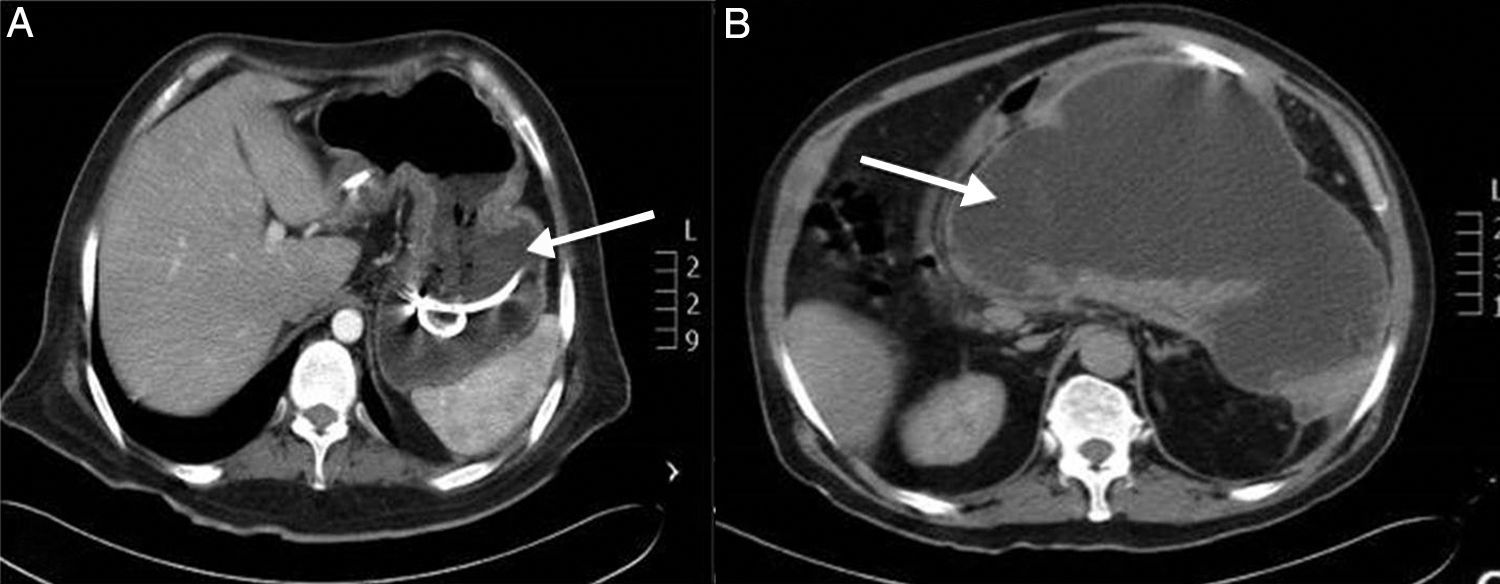
Casos clínicosCaso 1Se trata de un paciente masculino de 28 años de edad con antecedente de asma bronquial, diabetes mellitus y amigdalectomía en la infancia. Presentó dolor abdominal de repetición, lo que ocasionó 3 ingresos hospitalarios con diagnóstico de pancreatitis aguda grave, sin llegar a un diagnóstico etiológico. Durante su último internamiento se documentó pseudoquiste pancreático por lo que se envió a nuestra unidad. A la exploración física se encontró mal hidratado, y con dolor abdominal localizado en epigastrio. Los reportes de laboratorio destacaron a su ingreso: hemoglobina de 12.1 g/d, leucocitos de 13,000 μl (64.5% neutrófilos), amilasa plasmática de 108 U/l, lipasa de 199 U/l, glucosa 209 mg/dl, calcio 14.2 mg/dl, y fósforo de 2.0 mg/dl. La tomografía abdominal y el ultrasonido endoscópico reportaron pseudoquiste en cabeza y cola de páncreas, el cual se drenó endoscópicamente de forma transgástrica, evolucionando de forma adecuada y egresándose por mejoría (fig. 1A).
Reingresó a los 5 días por fiebre, anorexia, astenia, adinamia, náuseas, vómito y dolor abdominal en epigastrio con irradiación a hipocondrio derecho. Los exámenes de laboratorio reportaron: amilasa y lipasa normales, sin embargo el calcio sérico fue de 14.8 mg/dl. Así, se realizó una nueva determinación del calcio plasmático y paratohormona, cuyos valores fueron respectivamente de 14.3 mg/dl y 712 pg/ml (valor normal por debajo de 9 pg/ml), confirmándose hipercalcemia secundaria a hiperparatiroidismo. El ultrasonido de cuello y la gammagrafía con Tc-99 sestamibi demostraron un adenoma en paratiroides inferior derecha de 1.4×1.3 cm aproximadamente. Se realizó paratiroidectomía inferior derecha con resultado histopatológico de adenoma de paratiroides con patrón nodular de 1.4×1×0.4 cm, tras la cual la paratohormona y el calcio sérico descendieron a 6 pg/ml y 10.2 mg/dl respectivamente. El paciente evolucionó de forma satisfactoria egresándose por mejoría sin presentar otro episodio de hipercalcemia, sin embargo, a los 2 meses de su egreso presentó hidrocolecisto y pseudoquiste pancreático los cuales fueron tratados con colecistectomía abierta y cistogastroanastomosis respectivamente, con evolución favorable, egresándose por mejoría.
Caso 2Mujer de 50 años con antecedente de hipertensión arterial sistémica, otitis media izquierda con colesteatoma, y mastoidectomía radical izquierda. Fue intervenido quirúrgicamente por abdomen agudo donde se documentó pancreatitis necrótico hemorrágica, manejada con drenaje de cavidad abdominal, colecistectomía y exploración de vías biliares con colocación de sonda T. Presentó evento vascular hemorrágico en región parietooccipital y edema cerebral por lo que se envió a la unidad de cuidados intensivos. Los laboratorios al ingreso mostraron amilasa y lipasa normales, leucocitos de 15,000 (86% de neutrófilos), anemia de 10.1 g/dl, calcio sérico de 9.2 mg/dl. Se manejó de forma conservadora egresándose de la unidad de cuidados intensivos a los 10 días. Se realizó tomografía de abdomen que mostró pancreatitis severa Baltazar E. Los laboratorios demostraron amilasa y lipasa normal, sin embargo, se documentó hipercalcemia de 12.9 mg/dl e hipofosfatemia de 1.9 mg/dl. Se realizó nueva determinación de calcio plasmático y paratohormona, cuyos valores fueron respectivamente de 11.6 mg/dl, y 684 pg/ml; confirmándose hipercalcemia secundaria a hiperparatiroidismo. La tomografía y el ultrasonido de cuello demostraron tumor dependiente de paratiroides superior derecha de aproximadamente 3 cm. Se realizó paratiroidectomía inferior derecha con hemitiroidectomía derecha con hallazgo de tumor de 3×3 cm, el reporte histopatológico fue adenoma paratiroideo inferior derecho. Presentó un descenso de las cifras de paratohormona durante el postoperatorio inmediato así como evolución favorable. Tras este episodio la paciente no volvió a presentar más cuadros de hipercalcemia o pancreatitis en las revisiones posteriores.
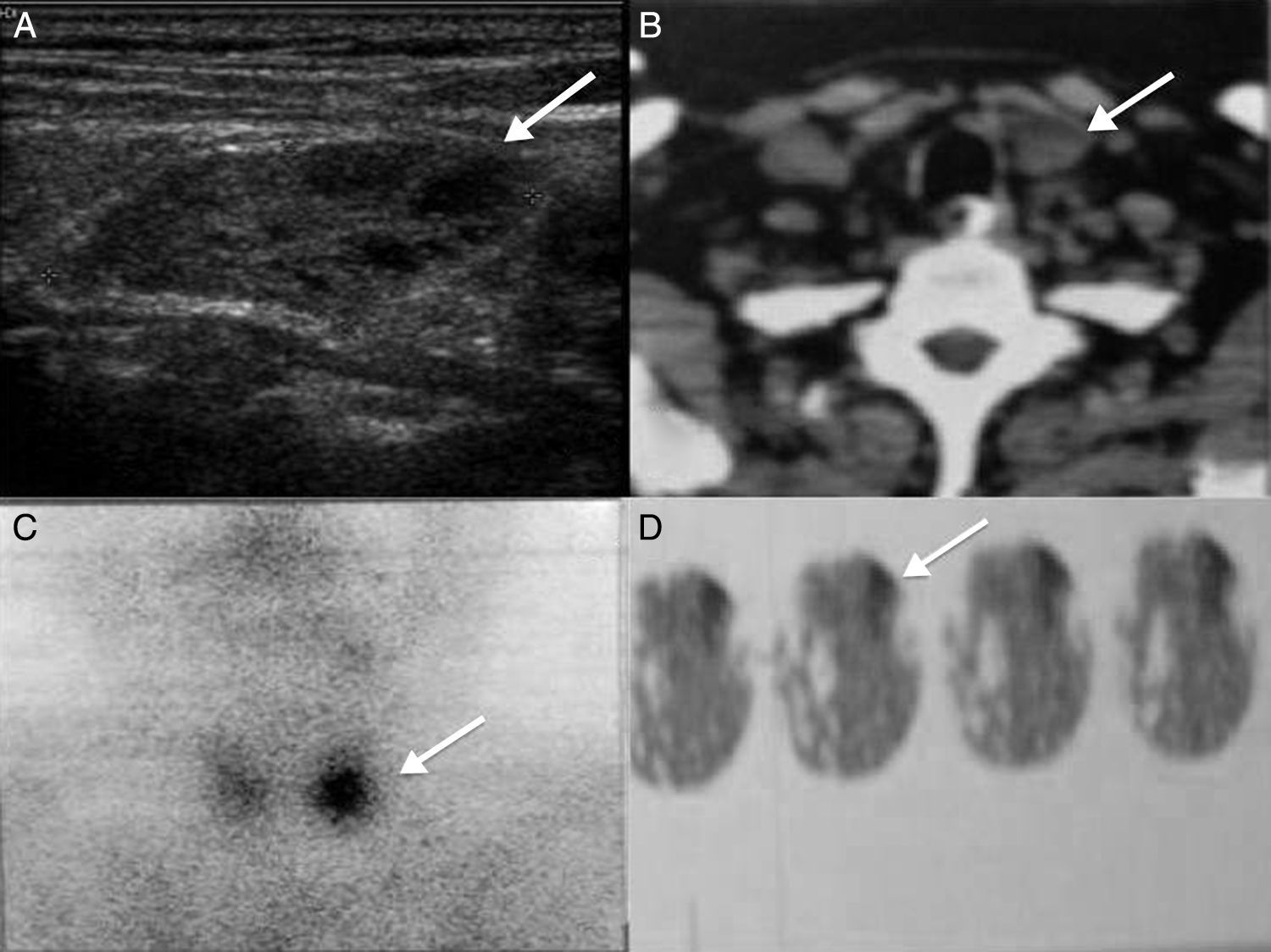
Caso 3Paciente masculino de 54 años con antecedente de diabetes mellitus sin manejo, alcoholismo y tabaquismo intenso durante 25 años. Presentó dolor abdominal de repetición con localización en epigastrio e irradiación a hipocondrio derecho que se acompañó de náuseas, vértigo, y fotofobia. Dos ingresos hospitalarios con cifras de amilasa elevada y diagnóstico de pancreatitis. Durante su último internamiento se reportó, por tomografía abdominal, lesión quística en páncreas, que motivó su envió a nuestra unidad. La tomografía de abdomen reportó lesión de 10×20 cm a nivel del cuerpo y cola de páncreas con atenuación promedio de 9 UH, compatible con pseudoquiste de páncreas (fig. 1B). Los laboratorios reportaron elevación de amilasa y lipasa de 539 U/l y 180 U/l respectivamente, anemia de 9.2 mg/dl, calcio sérico de 12.3 mg/dl, fósforo de 2.84 mg/dl. Debido a la elevación del calcio sérico, se determinó nuevamente calcio y paratohormona, cuyos valores fueron de 11.1 mg/dl y 235 pg/ml respectivamente. El ultrasonido de cuello reportó tumor de paratiroides inferior izquierda de 3.4×1.6×2.4 cm, áreas de degeneración quística con zonas hiperecogénicas (fig. 2A). El SPECT-CT demostró una zona de captación compatible con adenoma paratiroideo inferior izquierdo (fig. 2B, C y D). El paciente fue sometido a cistoyeyunoanastomosis en Y de Roux y necrosectomía pancreática después de normalización de las cifras de amilasa y lipasa. Cuando se resolvió por completo el cuadro, el paciente fue sometido a cirugía de paratiroidectomía inferior izquierda con hallazgo de lesión de 4×2 cm en paratiroides inferior. Se comprobó intraoperatoriamente el descenso del calcio sérico y la paratohormona a cifras normales. La anatomía patológica de la pieza confirmó adenoma paratiroideo. El paciente evolucionó adecuadamente y egresó por mejoría. Durante su seguimiento no ha presentado nuevos cuadros de pancreatitis o hipercalcemia.
Caso 3. A) Ultrasonido de cuello donde se observa tumor de paratiroides inferior izquierda de 3.4×1.6×2.4 cm, heterogénea, áreas hiperecogénicas con degeneración quística (flecha). B) Tomografía de cuello con tumoración dependiente de paratiroides inferior izquierda (flecha). C) y D) SPECT CT que demuestra zona de hipercaptación en paratiroides inferior izquierda (flecha).
Paciente masculino de 36 años sin antecedentes patológicos de importancia. Presentó dolor abdominal de repetición, lo que ocasionó 2 ingresos a la unidad de cuidados intensivos con diagnóstico de pancreatitis aguda grave, sin llegar a un diagnóstico etiológico. Durante su último internamiento se documentó calcio plasmático y paratohormona, de 13.6 mg/dl y 612 pg/ml respectivamente. El ultrasonido de cuello no evidenció alteraciones, sin embargo, la gammagrafía con Tc-99 sestamibi demostró un adenoma en paratiroideo ectópico localizado en el espacio paratraqueal izquierdo, a nivel de C5 y posteromedial a la carótida común. Se realizó resección con resultado histopatológico de adenoma paratiroideo ectópico, tras la cual la paratohormona y el calcio sérico descendieron a 32 pg/ml y 8.2 mg/dl respectivamente. El paciente evolucionó de forma satisfactoria egresándose por mejoría sin presentar otro episodio de hipercalcemia.
DiscusiónLa pancreatitis aguda tiene gran variedad de etiologías. Entre estas, el alcohol y la patología litiásica biliar ocasionan del 80 al 90% de los casos. Otras causas son tóxicas o drogas, obstrucciones neoplásicas de la vía biliar o del esfínter de Oddi, alteraciones metabólicas tales como: hipertrigliceridemia o hipercalcemia, trauma o lesiones mecánicas, procesos isquémicos, infecciones, enfermedades autoinmunes, entre otras. En el 10% de los casos no se encuentra una causa y son considerados como idiopáticos1.
Los estados de hiperparatiroidismo e hipercalcemia constituyen una causa rara de pancreatitis aguda de comienzo. Series grandes como las de Bess5, Carnaille6 et al. señalaron una incidencia de 1.5 y 3.2% respectivamente.
El hiperparatiroidismo primario ocurre en el 0.2 a 0.5% de la población. En el 90% es esporádico y solo en el 10% es de tipo familiar, siendo parte de síndromes neuroendocrinos múltiples (neoplasia endocrina múltiple I y II). Un adenoma paratiroideo único ocurre en el 85% de los casos. En el 10% de los casos se incluye hiperplasia paratiroidea de las cuatro glándulas y solo en el 4% hay adenomas múltiples. Otras causas de hiperparatiroidismo primario incluyen cáncer de paratiroides y quistes, sin embargo, solo ocurre en el 3% de los casos4,7–9.
Aunque no se ha podido establecer una base fisiopatológica clara, todo indica que la asociación entre pancreatitis aguda e hiperparatiroidismo primario no es casual y los niveles de calcemia serían el principal factor de desarrollo. Reeve y Delbridge10 reportaron una incidencia de pancreatitis aguda del 9%, en pacientes postoperados de paratiroidectomía2. La fisiopatología propuesta es la pérdida del mecanismo regulador de paratohormona, la cual conduce a un estado de hipercalcemia que media la activación del tripsinógeno a tripsina, lo que provoca la autodigestión de la glándula y favorece el depósito de calcio en los conductos pancreáticos. El efecto directo de la paratohormona y la acumulación de calcio produciría acumulación de vesículas autofagocíticas, las cuales tendrían un papel decisivo en la pancreatitis aguda1–3,11,12. La hipercalcemia sostenida incrementa el contenido del calcio en el jugo pancreático resultando una conversión acelerada de tripsinógeno a tripsina, con alteración morfológica del páncreas e hiperamilesemia aguda1,2.
El diagnóstico de pancreatitis relacionada con hipercalcemia secundaria por hiperparatiroidismo primario ha disminuido con el tiempo del 12 al 1%, ya que se hace el diagnóstico de hiperparatiroidismo primario más tempranamente debido a las mediciones del calcio por autoanalizadores11.
Usualmente la pancreatitis aguda se asocia a descenso del calcio sérico, siendo un factor pronóstico durante las primeras 48 horas del cuadro (Ranson). Por lo tanto, la presencia de hipercalcemia aumenta la sospecha de hiperparatiroidismo o malignidad. El panorama bioquímico muestra hipercalcemia, hipofosfatemia, hipercalciuria y elevación de paratohormona. El riesgo de pancreatitis aguda con valores mayores a 14 mg/dl de calcio es del 25%2,3. En nuestro reporte observamos en todos los casos elevación del calcio sérico por encima de 12 mg/dl, hipofosfatemia y elevación de la paratohormona. En 3 casos se reportó pancreatitis grave que requirió tratamiento quirúrgico para su manejo, ya sea necrosectomía o drenaje del pseudoquiste.
Como lo hicimos en nuestros pacientes, la identificación preoperatoria del adenoma paratiroideo se realiza con ultrasonido de cuello, tomografía de cuello o gammagrafía con sestamibi, esta última con la ventaja de documentar localizaciones ectópicas7,8,11,13. La resección del adenoma está indicada en pacientes con hiperparatiroidismo primario sintomático o en aquellos asintomáticos que cumplan uno o más de los criterios internacionales para tratamiento de pacientes con hiperparatiroidismo primario asintomático: calcio sérico mayor de 1 mg/dl sobre el límite superior normal de calcio, depuración de creatinina menor a 60 ml/min, densidad ósea en la cadera, columna o radio distal más de 2.5 desviaciones estándares por debajo de la densidad pico del hueso (T score menor 2.5), antecedente o riesgo de fractura y edad menor a 50 años7,11.
El tratamiento definitivo es la extirpación quirúrgica del adenoma paratiroideo con una cura del 100% de los casos, en los reportes de la literatura médica. Los valores de paratohormona se normalizan inmediatamente con la resección del adenoma, pudiéndose corroborar en el transoperatorio. Los síntomas relacionados ceden inmediatamente de su resección7,11,13. La resección quirúrgica del adenoma paratiroideo normalizó los valores de calcio sérico y paratohormona en los casos presentados, ninguno de los pacientes presentó en su seguimiento nuevo cuadro de pancreatitis. Las complicaciones relacionadas con la pancreatitis (ejemplo: pseudoquiste) se manejaron sin complicaciones.
ConclusionesAunque los pacientes con hipercalcemia secundaria a hiperparatiroidismo es una asociación infrecuente, se observó tanto en la literatura médica como en nuestra revisión, que se asocia a pancreatitis severa. Encontramos que el método de imagen diagnóstico pudo realizarse con los métodos de imagen convencionales de la literatura (ultrasonido de cuello, tomografía de cuello o gammagrafía con sestamibi). La presentación clínica debe sospecharse cuando exista elevación sostenida de calcio y paratohormona, y se hayan descartado las causas más frecuentes de pancreatitis. La resección quirúrgica es el manejo definitivo consiguiendo el cese de las recurrencias de pancreatitis aguda.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.