El bloqueo de plexo braquial bilateral se ha considerado una contraindicación debido al posible desarrollo de complicaciones, como toxicidad por anestésicos locales o paresia diafragmática bilateral; pero con la visualización en tiempo real que proporciona la ecografía, estas se reducen, lo que nos proporciona un procedimiento más seguro.
Casos clínicosPresentamos 4 casos en los que se realizó el bloqueo bilateral guiado por ecografía debido a la negativa de los pacientes a la administración de anestesia general, por antecedente de efectos adversos con su utilización o con los opioides en el postoperatorio, o bien por predicción de una vía aérea difícil asociada a obesidad. También exponemos una revisión sistemática de la literatura de enero de 1993 a junio de 2013, en las bases de datos MEDLINE, EMBASE, ARTEMISA, LILACS y Google, en idioma español e inglés con las siguientes palabras: bilateral brachial plexus block, bilateral interscalene block, bilateral infraclavicular block, bilateral supraclavicular block, bilateral lateral supraclavicular block, bilateral axillary block, ultrasound guided bilateral brachial plexus block.
ConclusiónCon base en la evidencia encontrada, el bloqueo del plexo braquial bilateral guiado por ecografía en pacientes seleccionados y con personal entrenado deja de ser una contraindicación.
The bilateral brachial plexus block is considered a contraindication, due to the possible development of complications, such as: toxicity from local anaesthetics or bilateral diaphragmatic paralysis. However, with the real time visualisation provided by the ultrasound scan, these complications have decreased and it is a safer procedure.
Clinical casesFour cases are presented where the bilateral block was performed using guided ultrasound, as the patients were unable to receive general anaesthesia due to a history of adverse effects or the use of opioids in the post-operative or by the prediction of a difficult airway associated with obesity. A systematic review of the literature from January 1993 to June 2013, was also performed by using a search in the MEDLINE, EMBASE, ARTEMISA, LILACS, Google data bases, in Spanish and English language with the following words: bilateral brachial plexus block, bilateral interscalene block, bilateral infraclavicular block, bilateral supraclavicular block, bilateral lateral supraclavicular block, bilateral axillary block, ultrasound-guided bilateral brachial plexus block.
ConclusionBased on the evidence found, ultrasound-guided bilateral brachial plexus block in selected patients and expert hands, is no longer a contraindication.
Históricamente el bloqueo del plexo braquial en su aplicación bilateral está contraindicado principalmente en sus abordajes supraclavicular e interescalénico1,2, debido a que la difusión del anestésico local puede bloquear el nervio frénico, lo que produce paresia del diafragma con cambios en la mecánica ventilatoria, lo cual en forma bilateral puede producir insuficiencia respiratoria3. Esto fue propiciado por las técnicas de localización del plexo, ya que se utilizaban métodos ciegos como la parestesia o la neuroestimulación, donde se requerían grandes volúmenes de anestésico local para producir un bloqueo exitoso4,5. Pero con el advenimiento de la ecografía como guía para realizar estos procedimientos es posible llevarlos a cabo de manera segura, ya que esta técnica tiene las siguientes ventajas: permite localizar el plexo braquial, generalmente se puede observar el nervio frénico6, aun con la presencia de variaciones anatómicas7,8 con lo que se afecta negativamente la mecánica ventilatoria del paciente, y también es posible visualizar directamente las estructuras adyacentes, especialmente músculos, arterias y venas, con lo que se evitan inyecciones accidentales, se utiliza menor cantidad de anestésicos, se controla la difusión que se aplica solo en las inmediaciones de este, evitando la difusión a estructuras en las que no es necesario bloquear, y todo se realiza en tiempo real1–3. Así, el objetivo del estudio de casos fue demostrar que con el bloqueo del plexo braquial bilateral guiado por ecografía no se bloquea el nervio frénico y, por consiguiente, no se afecta la ventilación del paciente. Además, realizamos una revisión sistemática del procedimiento para sustentar las recomendaciones propuestas.
Casos clínicosA todos los pacientes se les solicitó consentimiento informado por escrito, explicando la naturaleza de la intervención, así como las posibles complicaciones, que aceptaron. Los procedimientos fueron realizados por anestesiólogos con una experiencia igual o mayor a 5 años realizando este tipo de procedimientos. En todos los casos la analgesia transoperatoria fue adecuada. La curva de CO2, la frecuencia respiratoria y la saturación de oxígeno no se modificaron durante toda la cirugía; además, no se presentó disnea ni datos de insuficiencia respiratoria durante el transanestésico ni en el postoperatorio mediato.
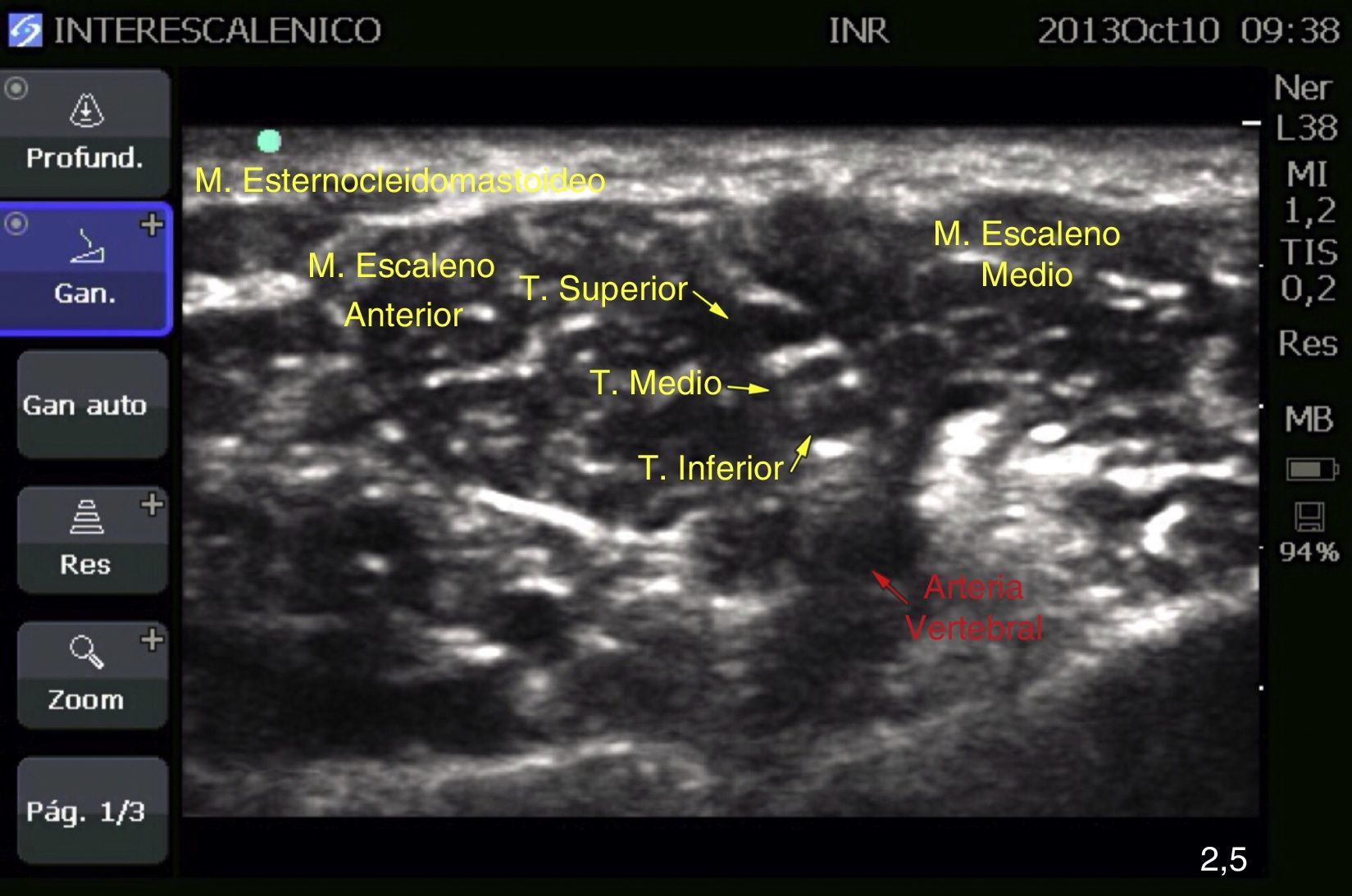
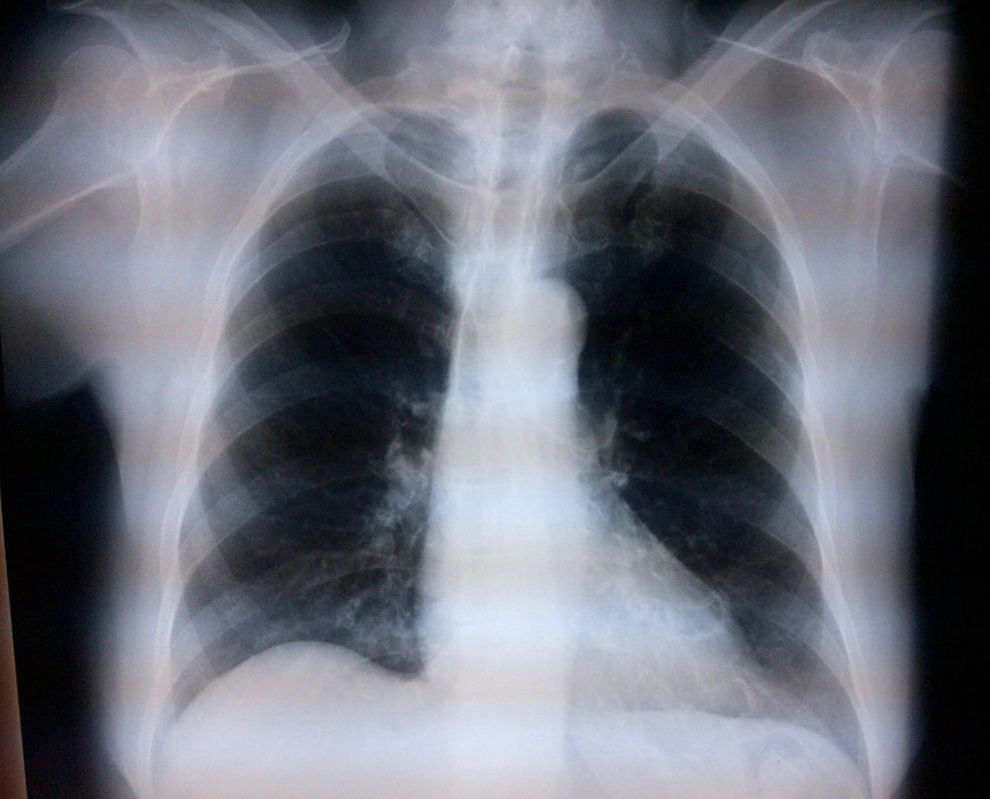
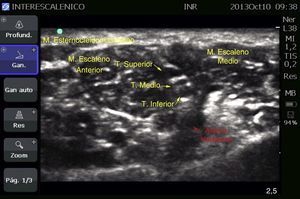
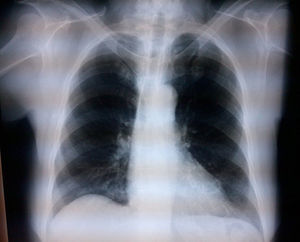
Caso 1: bloqueo interescalénico bilateralPaciente femenina de 70 años, ASA II, con diagnóstico de pinzamiento subacromial, programada para artroscopia de hombro bilateral (tenotomía bicipital, descompresión subacromial, acromioplastia y resección de extremo distal de clavícula bilateral), antecedentes de hipertensión arterial sistémica, que no aceptó anestesia general por lo que se optó por anestesia regional. El bloqueo se realizó con ecógrafo (MicroMaxx Ultrasound System, SonoSite Inc., Estados Unidos) y transductor lineal de 13-6MHz (HFL38, SonoSite Inc., Estados Unidos) en conjunto con neuroestimulación (B. Braun Melsungen AG, Stimuplex Dig RC, Alemania). Primero se realizó el procedimiento en el lado izquierdo, se colocó el transductor para el abordaje transversal, y se realizó en el eje largo con aguja aislada de 50mm (B. Braun Melsungen AG, Stimuplex A50, Alemania); una vez que se visualizaron los troncos nerviosos y que la punta de la aguja estuviera perineural, se inició la neuroestimulación, con lo que se obtuvo como respuesta muscular la contracción del músculo deltoides a una intensidad de corriente de 0.35mA en grado II; el procedimiento fue igual para ambos bloqueos. Se visualizó la adecuada difusión circunferencial con desplazamiento de las raíces (fig. 1). El anestésico local utilizado fue ropivacaína al 7.5% con 15cc por cada lado; se utilizó una dosis total de 225mg (equivalente a 3mg/kg). Para la sedación se utilizó dexmedetomidina a 1mcg/kg/h. La posición quirúrgica fue «en silla de playa». Al finalizar se tomó Rx de tórax para valorar los hemidiafragmas, los cuales se observan sin compromiso (fig. 2).
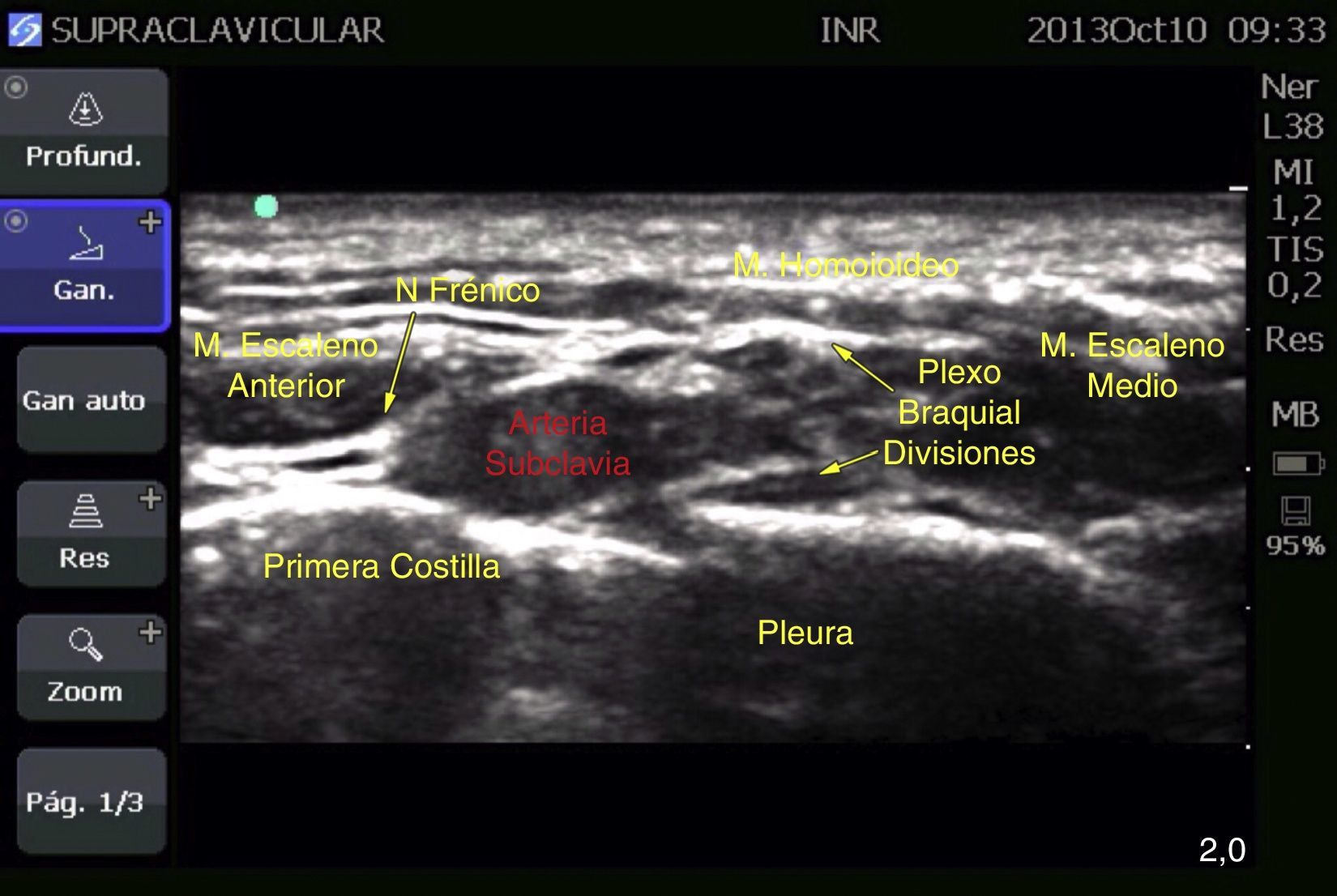
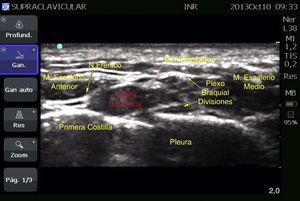
Caso 2: bloqueo supraclavicular bilateralPaciente femenina de 53 años, ASA III, con diagnóstico de fractura de radio bilateral programada para osteosíntesis de radio distal. Antecedentes de obesidad (IMC 42.96), hipertensión arterial, diabetes mellitus tipo 2 y apnea obstructiva del sueño. Por sus comorbilidades se decide realizar anestesia regional. El bloqueo se guio con ecógrafo (MicroMaxx Ultrasound System, SonoSite Inc., Estados Unidos) y transductor lineal de 13-6MHz (HFL38, SonoSite Inc., Estados Unidos). Se realizó primero el bloqueo izquierdo, en el que se colocó el transductor en la fosa supraclavicular, paralelamente a la clavícula, y con el borde tocando la cara interna de esta y angulado hacia el tórax; se realizó en eje largo con una aguja aislada de 100mm (B. Braun Melsungen AG, Stimuplex A100, Alemania); una vez visualizada la arteria subclavia (imagen circular pulsátil hipoecoica) y la primera costilla (hiperecoica) se identificó el plexo braquial, el cual aparece con 4-6 estructuras redondeadas hipoecoicas en su interior con borde hiperecoico, agrupadas dando una imagen en «racimo de uvas»; la aguja se colocó en el ángulo formado por la arteria carótida y la primera costilla, se aplicaron ropivacaína al 0.75% y lidocaína al 2% simple con dosis total de 180 y 300mg (equivalentes a 3 y 5mg/kg de peso ideal, respectivamente, en un volumen de 20ml cada lado) (fig. 3).
Caso 3: bloqueo infraclavicular bilateralPaciente femenina de 62 años, ASA II, con diagnóstico de síndrome de túnel del carpo bilateral programada para liberación endoscópica bilateral. Antecedentes de hipertensión arterial sistémica, dislipidemia y obesidad mórbida (IMC 44.5); debido a estas dolencias se decidió realizar anestesia regional.
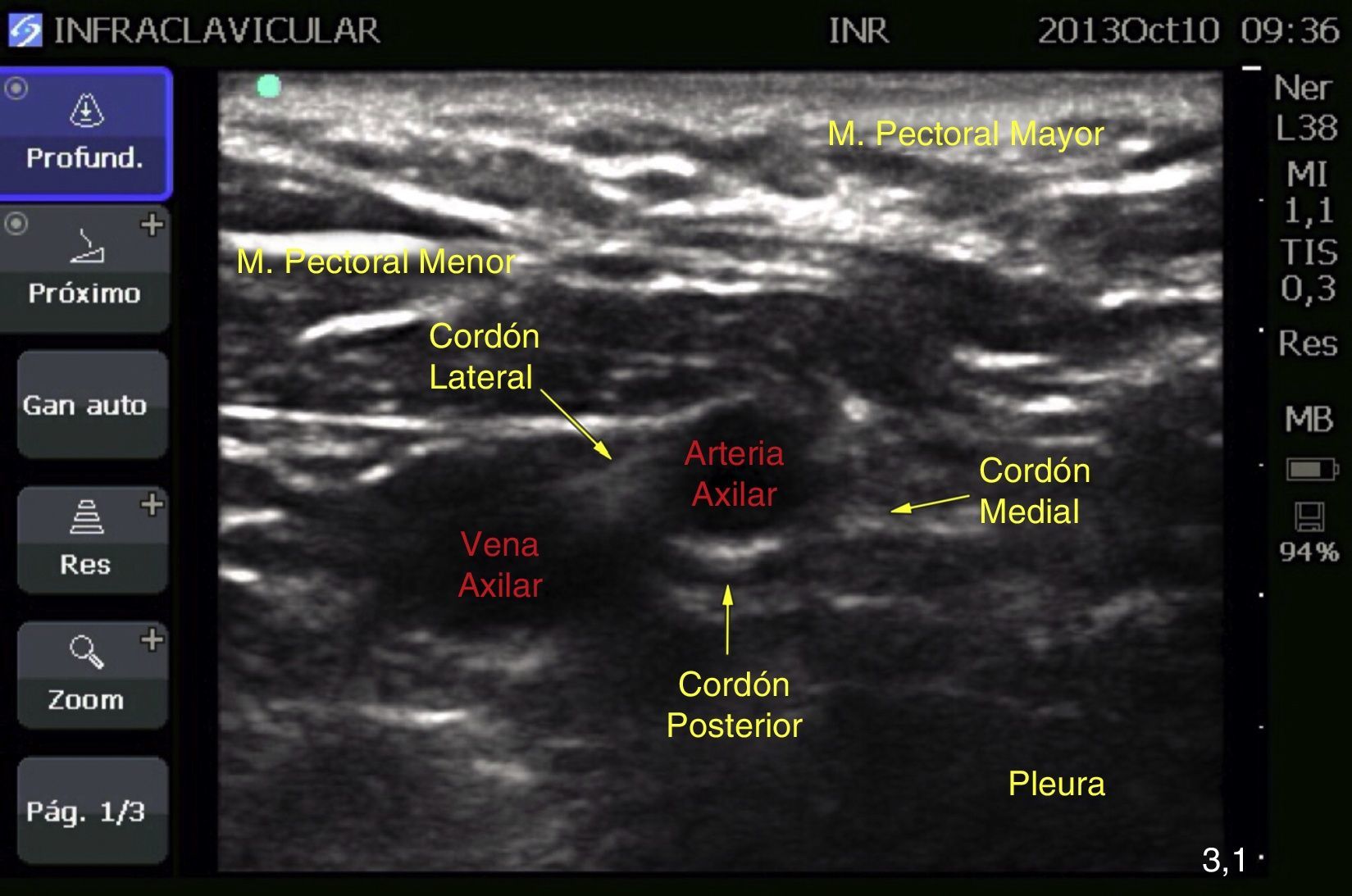
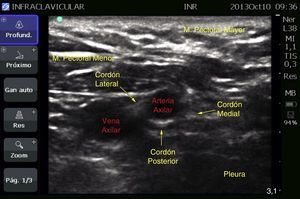
El bloqueo se guio con ecografía (MicroMaxx Ultrasound System, SonoSite Inc., Estados Unidos) y transductor lineal de 13-6MHz (HFL38, SonoSite Inc., Estados Unidos). Primero se realizó el izquierdo, en el que se colocó el transductor longitudinalmente por debajo de la apófisis coracoides y se insertó en eje largo en dirección perpendicular hacia el cordón posterior, donde se administró el anestésico local con aguja aislada de 150mm (B. Braun Melsungen AG, Stimuplex A150, Alemania). Se utilizó una dosis total de ropivacaína de 150mg al 7.5%, y 200mg de lidocaína al 2% (equivalentes a 3 y 4mg/kg de peso ideal, respectivamente, en un volumen de 20ml cada lado) (fig. 4).
Caso 4: bloqueo supraclavicular más bloqueo infraclavicularPaciente femenina de 60 años, ASA I, con diagnóstico de tenosinovitis de Quervain izquierda, así como dedos de gatillo derecho, que se programó para liberación abierta y para corrección. Sin antecedentes de importancia, no aceptó anestesia general por efectos adversos importantes en cirugías previas, por lo que se decidió anestesia regional. El bloqueo se guio con ecógrafo (MicroMaxx Ultrasound System, SonoSite Inc., Estados Unidos) y transductor lineal de 13-6MHz (HFL38, SonoSite Inc., Estados Unidos). Primero se realizó en el derecho (supraclavicular) con la técnica descrita en el caso 2, se utilizó aguja aislada de 100mm (B. Braun Melsungen AG, Stimuplex A150, Alemania), se administró ropivacaína 112.5mg+lidocaína con epinefrina al 2%, 200mg en un volumen de 20ml, a profundidad de 25mm. Veinte minutos después se realizó el izquierdo (infraclavicular), en el que se utilizó aguja aislada de 150mm (B. Braun Melsungen AG, Stimuplex A150, Alemania), con la técnica descrita previamente para el caso 3; se administraron: ropivacaína 75mg+lidocaína con epinefrina al 2% 200mg, volumen de 25ml, con profundidad 60mm (equivalentes a 3.3 y 7mg/kg de peso ideal, respectivamente, en un volumen de 20ml cada lado).
Revisión sistemáticaPara la revisión de la literatura científica médica se eligió la revisión sistemática, ya que se consideró que la tradicional no era adecuada debido a que en esta los estudios publicados se limitan a la evaluación o justificación de la posición adoptada por los autores y no se hace una evaluación crítica de la literatura.
Estrategia de búsquedaLa búsqueda se realizó del 1 de enero de 1993 al 30 de junio de 2013. Se incluyeron las bases de datos electrónicas: MEDLINE, EMBASE, ARTEMISA, LILACS, Google, y se utilizaron las palabras clave en español e inglés: bilateral brachial plexus block, bilateral interscalene block, bilateral infraclavicular block, bilateral supraclavicular block, bilateral lateral supraclavicular block, bilateral axillary block, ultrasound guided bilateral brachial plexus block.
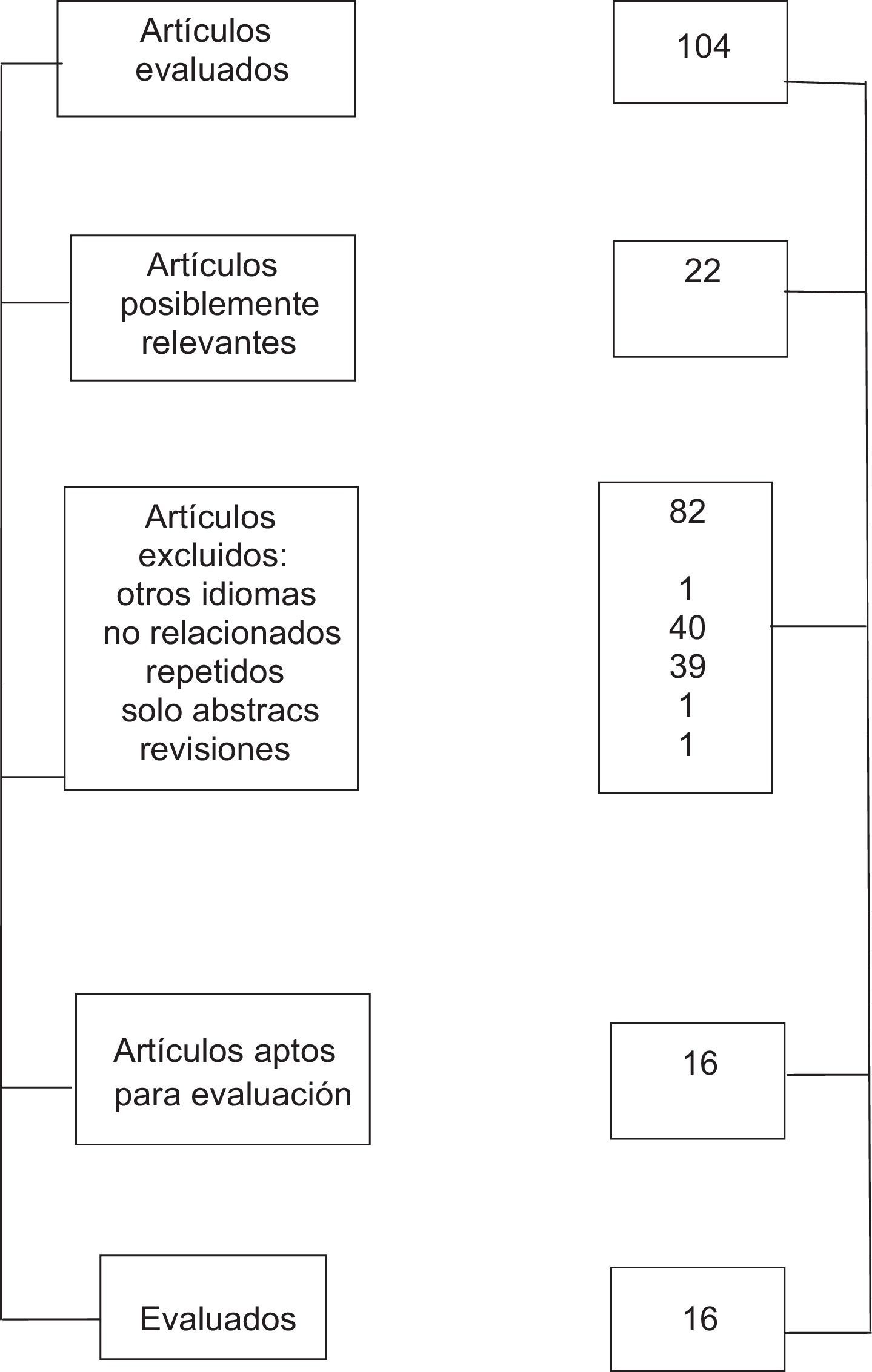
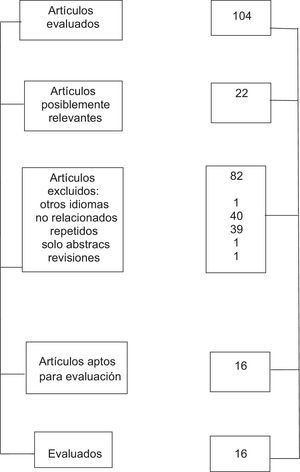
La pregunta que intenta contestarse con la revisión sistemática es si el bloqueo bilateral del plexo braquial es una técnica que se puede realizar de forma rutinaria, y se obtuvieron un total de 104 artículos, de los cuales se seleccionaron 16 (fig. 5)9–24.
Los estudios se seleccionaron por las siguientes razones: 1) estudios donde se reporta la técnica bilateral de bloqueo del plexo braquial; 2) la localización se realizara por cualquier técnica (parestesia, neuroestimulación, ultrasonido); 3) cualquier tipo de cirugía de extremidad superior; 4) idioma español o inglés; 5) estudios en humanos; 6) pacientes de ambos sexos; 7) pacientes de cualquier edad, y 8) con cualquier comorbilidad.
Una vez seleccionados, se evaluaron para valorar su calidad metodológica. Al ser todos reportes de casos se utilizó la herramienta STROBE, para poder emitir algún grado de recomendación sobre la utilización de estas técnicas.
DiscusiónDurante el bloqueo del plexo braquial se produce también el bloqueo del nervio frénico, que ocasiona hemiparesia diafragmática en el 20% de los casos, e incluso puede presentarse hasta en el 100%, principalmente durante el bloqueo interescalénico. Se considera que los mecanismos por los que se presenta se deben principalmente a que el anestésico local tiene difusión de forma rostral y ventral debido al volumen de anestésico local, que va desde 20 a 40ml, y guía con la técnica de neuroestimulación3. Durante el bloqueo supraclavicular la incidencia es del 50 al 67%, aunque sin afección de la capacidad vital forzada4. Renes et al.5 reportaron ausencia de hemiparesia diafragmática en el 95% de los casos al utilizar ecografía, ya que se evita la administración directa del anestésico local sobre el nervio frénico o bien la distribución del mismo alrededor de las raíces de C3 a C5. Kessler et al.6 postularon que al realizar el abordaje por debajo del cartílago cricoides, el bloqueo del nervio frénico dependerá del volumen administrado. El nervio frénico tiene su origen en C4, con una contribución variable de las raíces de C3 y C5; este desciende verticalmente apoyado sobre el músculo escaleno anterior. Además, el nervio frénico accesorio, que se presenta hasta en el 61.8% de los casos, tiene su origen en el nervio subclavio, del asa cervical o del nervio esternohioideo, y discurre lateralmente con el nervio frénico en el 90% de los casos, y medial a este en el 10%; así, el bloqueo del nervio frénico contribuye a la hemiparesia diafragmática7,8.
Con el uso de la ecografía es posible visualizar directamente el nervio frénico; este se observa como una estructura circular hipoecoica medial al plexo braquial y superficial al músculo escaleno anterior6. Si se logra visualizar se debe evitar dirigir el anestésico hacia él o hacia la raíz de C4, con lo que se evita la difusión hacia la ubicación del nervio frénico3 y el anestésico requerido puede reducirse de 20 a 5ml, obteniendo una adecuada efectividad. En los casos en los que no se visualiza el nervio frénico es suficiente con que el anestésico local no sobrepase la fascia del escaleno anterior6. En el caso 1 no pudimos visualizar el nervio frénico, por lo que se hizo un abordaje en el eje largo y se colocó la punta de la aguja de forma caudal a los troncos, para garantizar una mayor distancia del nervio frénico; también, al iniciar la inyección del anestésico local se visualizó con la ecografía para que la dispersión del anestésico no sobrepasase la fascia de los escalenos, principalmente el escaleno anterior, para evitar su bloqueo; la fascia sirve de pared e impide el contacto entre el anestésico local y el nervio frénico2,4.
El efecto de la parálisis diafragmática bilateral por el bloqueo anestésico está poco estudiada en humanos9, siendo importante ya que una vez realizado el procedimiento, la capacidad vital forzada pulmonar puede reducirse incluso hasta el 60%, pero puede ser tolerada por el paciente cuando se activan los músculos auxiliares de la ventilación, como son los intercostales, los escalenos y el esternocleidomastoideo, que proveen suficiente ventilación y evitan que el paciente presente datos indicativos de insuficiencia respiratoria.
La toxicidad por anestésicos locales no se presenta si se calcula la dosis del anestésico total de acuerdo con el peso corporal, y es necesario dividirla entre ambos procedimientos, procurando esperar unos minutos entre un procedimiento y otro para evitar un pico en las concentraciones plasmáticas de los anestésicos y evitar niveles tóxicos del anestésico. A los 4 casos clínicos presentados en este estudio se les realizó anestesia regional, ya que no fue posible la anestesia general debido a la negativa del paciente o por considerarse una intubación difícil.
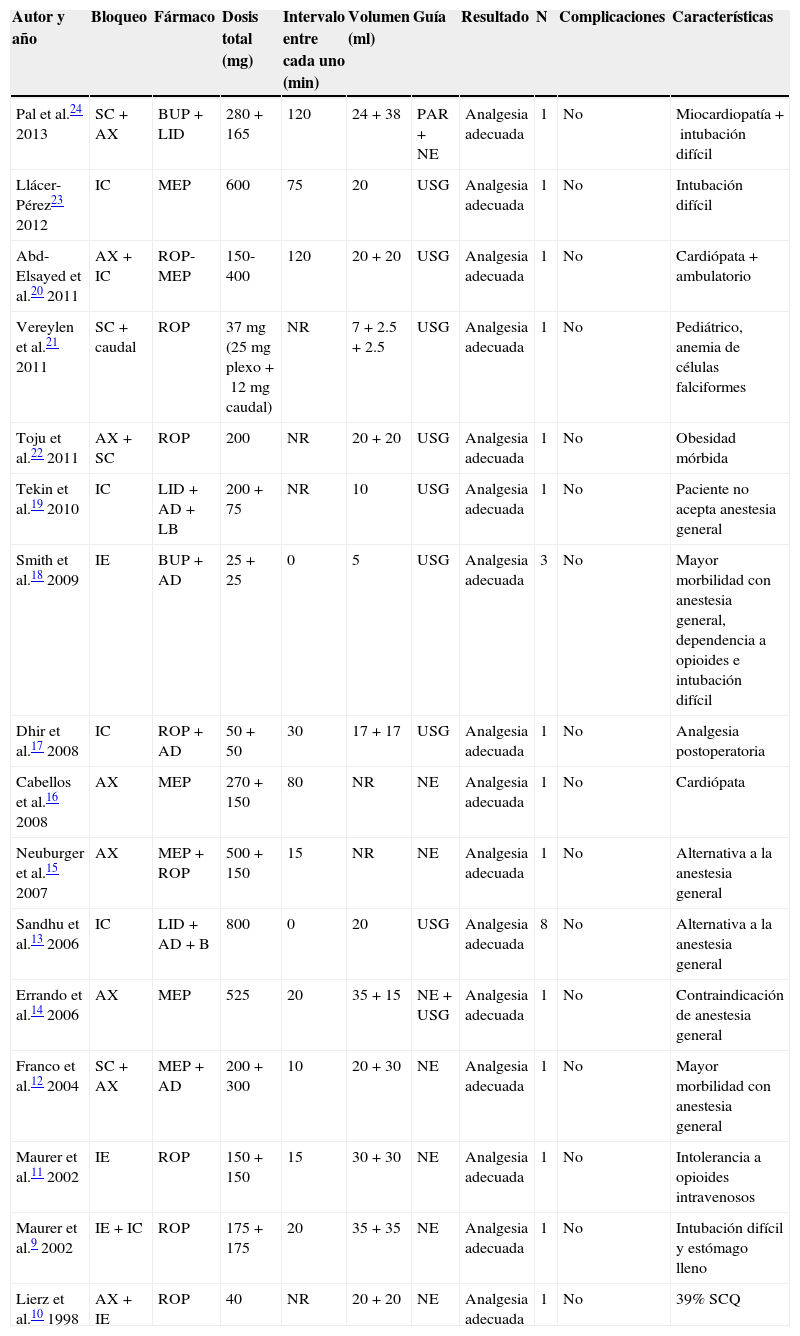
En la revisión sistemática evaluamos 16 reportes (tabla 1)9–24 sobre técnicas bilaterales de bloqueo al plexo braquial con un total de 26 pacientes estudiados. Lamentablemente, todos los artículos son reportes de caso, ya que es difícil realizar estudios controlados a través de la experimentación, o bien estudios de casos y controles en los que podría comprobarse la sensibilidad y especificidad del procedimiento.
Estudios evaluados
| Autor y año | Bloqueo | Fármaco | Dosis total (mg) | Intervalo entre cada uno (min) | Volumen (ml) | Guía | Resultado | N | Complicaciones | Características |
|---|---|---|---|---|---|---|---|---|---|---|
| Pal et al.24 2013 | SC+AX | BUP+LID | 280+165 | 120 | 24+38 | PAR+NE | Analgesia adecuada | 1 | No | Miocardiopatía+intubación difícil |
| Llácer-Pérez23 2012 | IC | MEP | 600 | 75 | 20 | USG | Analgesia adecuada | 1 | No | Intubación difícil |
| Abd-Elsayed et al.20 2011 | AX+IC | ROP-MEP | 150-400 | 120 | 20+20 | USG | Analgesia adecuada | 1 | No | Cardiópata+ambulatorio |
| Vereylen et al.21 2011 | SC+caudal | ROP | 37mg (25mg plexo+12mg caudal) | NR | 7+2.5+2.5 | USG | Analgesia adecuada | 1 | No | Pediátrico, anemia de células falciformes |
| Toju et al.22 2011 | AX+SC | ROP | 200 | NR | 20+20 | USG | Analgesia adecuada | 1 | No | Obesidad mórbida |
| Tekin et al.19 2010 | IC | LID+AD+LB | 200+75 | NR | 10 | USG | Analgesia adecuada | 1 | No | Paciente no acepta anestesia general |
| Smith et al.18 2009 | IE | BUP+AD | 25+25 | 0 | 5 | USG | Analgesia adecuada | 3 | No | Mayor morbilidad con anestesia general, dependencia a opioides e intubación difícil |
| Dhir et al.17 2008 | IC | ROP+AD | 50+50 | 30 | 17+17 | USG | Analgesia adecuada | 1 | No | Analgesia postoperatoria |
| Cabellos et al.16 2008 | AX | MEP | 270+150 | 80 | NR | NE | Analgesia adecuada | 1 | No | Cardiópata |
| Neuburger et al.15 2007 | AX | MEP+ROP | 500+150 | 15 | NR | NE | Analgesia adecuada | 1 | No | Alternativa a la anestesia general |
| Sandhu et al.13 2006 | IC | LID+AD+B | 800 | 0 | 20 | USG | Analgesia adecuada | 8 | No | Alternativa a la anestesia general |
| Errando et al.14 2006 | AX | MEP | 525 | 20 | 35+15 | NE+USG | Analgesia adecuada | 1 | No | Contraindicación de anestesia general |
| Franco et al.12 2004 | SC+AX | MEP+AD | 200+300 | 10 | 20+30 | NE | Analgesia adecuada | 1 | No | Mayor morbilidad con anestesia general |
| Maurer et al.11 2002 | IE | ROP | 150+150 | 15 | 30+30 | NE | Analgesia adecuada | 1 | No | Intolerancia a opioides intravenosos |
| Maurer et al.9 2002 | IE+IC | ROP | 175+175 | 20 | 35+35 | NE | Analgesia adecuada | 1 | No | Intubación difícil y estómago lleno |
| Lierz et al.10 1998 | AX+IE | ROP | 40 | NR | 20+20 | NE | Analgesia adecuada | 1 | No | 39% SCQ |
AD: adrenalina; AGB: anestesia general balanceada; AX: axilar; B: bicarbonato; BUP: bupivacaína; IC: infraclavicular; IE: interescaleno; LBUP: levobupivacaína; LID: lidocaína; MEP: mepivacaína; NE: neuroestimulación; NR: no reportado; PAR: parestesia; ROP: ropivacaína; SC: supraclavicular; SCQ: superficie corporal quemada; SDRC: síndrome de dolor regional complejo; USG: ultrasonido.
Con la información analizada se realizó un análisis cualitativo de los datos que permitió responder a nuestra pregunta de investigación; dicho análisis nos revela las siguientes premisas: que en ningún caso se presentaron complicaciones ni efectos respiratorios importantes que requirieran intubación endotraqueal. La utilización bilateral estaría indicada en los casos en que se pretende evitar la morbilidad derivada de la anestesia general debido a las comorbilidades de los pacientes, principalmente a nivel cardiorrespiratorio, o bien cuando se predicen dificultades técnicas con la vía aérea debido a una intubación difícil, o cuando el paciente no acepta que se le administre una anestesia general.
También estaría indicada cuando buscamos una adecuada analgesia postoperatoria, sobre todo en pacientes que tienen antecedentes de efectos adversos importantes con el uso de opioides intravenosos o en casos de adicción a estos. Todos los autores revisados consideran que el uso del bloqueo del plexo braquial bilateral incrementa los beneficios, al obtener una adecuada analgesia en pacientes seleccionados, sin aumentar el riesgo del procedimiento. Esto se hace patente en nuestros casos, ya que no presentaron complicaciones de ningún tipo.
El análisis cualitativo de los datos obtenidos nos permite emitir las siguientes recomendaciones: 1) bajo circunstancias específicas pueden ser la técnica anestésica de elección, esto es, en pacientes en los cuales por sus comorbilidades es mayor el riesgo al administrar una anestesia general; 2) en los pacientes en que se predice una intubación difícil; 3) la presencia de complicaciones no es mayor que cuando se realiza una técnica unilateral; 4) el cálculo de la dosis total del anestésico local sin llegar a la dosis máxima no llega a niveles tóxicos y se mantiene una adecuada analgesia (se calcula la dosis total por kilo de peso y se divide entre cada bloqueo), ya que de esta forma no se llega a concentraciones plasmáticas tóxicas; 5) dar un tiempo prudente entre cada bloqueo para evitar que el pico plasmático del anestésico pueda llegar a niveles tóxicos al realizarlos de forma inmediata, y 6) el procedimiento debe siempre realizarse bajo la guía ecográfica para reducir el volumen de anestésico local y, por consiguiente, la dosis total administrada; además, se visualiza la difusión del mismo y se puede modificar para evitar el bloqueo del nervio frénico.
ConclusiónA pesar de la poca evidencia actual, esta demuestra que podemos dejar de considerar las técnicas bilaterales de bloqueo del plexo braquial como una contraindicación; cuando se realizan por manos experimentadas y bajo guía ecográfica se convierten en una opción segura, en la que se obtiene un adecuado balance riesgo-beneficio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.