La fotocoagulación reduce la incidencia de pérdida visual moderada en ojos con edema macular diabético focal, aunque en algunos disminuye la visión. Se desconoce la proporción de ojos que presenta mala respuesta funcional después de la fotocoagulación y si esta se asocia con alguna característica retiniana previa.
ObjetivoDeterminar la proporción de ojos con edema macular diabético que presenta mala respuesta funcional a la fotocoagulación y comparar las características retinianas entre ojos con y sin ella.
Material y métodosEstudio observacional, longitudinal, comparativo, retrospectivo. Se identificó la proporción e intervalos de confianza (I.C.) del 95% de ojos con edema macular diabético focal, que tuvo mala respuesta funcional después de la fotocoagulación (disminución de agudeza visual 6 semanas después). Se compararon las variables retinianas previas al tratamiento, entre ojos con y sin mala respuesta funcional (t de Student).
ResultadosSe trabajó sobre 115 ojos de pacientes con edad promedio 59.3±9.24 años. La agudeza visual era ≥ 0.5 en 63 (54.8%); 33 ojos tuvieron mala respuesta funcional después de la fotocoagulación (28.7%, I.C. 95%: 13.3 a 44.1). Las variables retinianas no difirieron entre los ojos con mala respuesta funcional y los ojos sin ella (p>0.05).
ConclusiónEn 71.3% de los ojos con edema macular diabético focal, el engrosamiento retiniano remitió y la agudeza visual se conservó o mejoró con un solo procedimiento de fotocoagulación; las variables retinianas evaluadas habitualmente no permitieron identificar al 28.7% restante, cuya visión puede disminuir después de este tratamiento, y que requeriría intervenciones adicionales.
Although photocoagulation reduces the incidence of moderate visual loss in eyes with focal diabetic macular oedema, some eyes may lose some vision after treatment. The proportion of eyes with poor functional response after photocoagulation, and whether any retinal variable is associated with this, is unknown.
ObjectiveTo determine the proportion of eyes with diabetic macular oedema that have a poor functional response after focal photocoagulation, and their associated features.
Material and methodsA non-experimental, longitudinal, comparative and retrospective study was conducted. The proportion and 95% confidence intervals (CI) of diabetics with macular oedema that had a poor functional response after focal photocoagulation (any visual loss after 6 weeks) were identified. The means of retinal variables before treatment were compared between eyes with and without a poor functional response using the Student t test for independent means.
ResultsThe study included 115 eyes of patients aged 59.3 (SD 9.24) years. Visual acuity was greater than or equal to 0.5 in 63 eyes (54.8%). A total of 33 eyes had a poor functional response after photocoagulation (28.7%, 95% CI: 13.3 to 44.1). The comparison between retinal variables and visual acuity before treatment did not show any differences between eyes with or without a poor functional response and eyes.
ConclusionRetinal thickening and visual acuity improved or did not change in 71.3% of eyes with diabetic macular oedema with a single photocoagulation procedure. Retinal variables that are usually evaluated were unable to identify the remaining 28.7%, which could lose vision after that treatment, and would require additional interventions.
La retinopatía diabética es la causa principal de ceguera en edad productiva en el mundo; las formas que amenazan la visión son la retinopatía proliferativa y el edema macular1. Este último es la causa más común de pérdida visual en diabéticos con retinopatía, y consiste en un engrosamiento de la retina en el área de mejor visión, por permeabilidad capilar anormal2.
El 6% de los diabéticos desarrolla edema macular clínicamente significativo1, que puede ocasionar pérdida visual moderada: una reducción de 3 líneas en la cartilla de visión, que afecta al 33% de los casos no tratados3. El Estudio temprano del tratamiento de la retinopatía diabética (Early treatment diabetic retinopathy study [ETDRS]) demostró la eficacia de la fotocoagulación para reducir ese desenlace al 13%4.
Aunque la fotocoagulación reduce la incidencia de pérdida visual moderada, en pocos casos mejora la visión; la ganancia visual es menos frecuente si la filtración capilar en una angiografía retiniana es difusa5. Cuando existe esta condición, los bloqueadores del factor de crecimiento vascular endotelial (FCVE) por vía intravítrea son más eficaces que la fotocoagulación para reducir el grosor retiniano y mejorar la visión6; este tratamiento requiere de 3 a 5 inyecciones con intervalos de un mes7,8.
Los bloqueadores del FCVE han tenido una evaluación limitada en ojos con edema macular clínicamente significativo y agudeza visual >20/30, y para estos casos la fotocoagulación es la terapia de elección9; la mayoría de estos ojos tiene filtración focal, y su edema involuciona con una sola sesión de fotocoagulación, una ventaja de este tratamiento sobre otros. Aun cuando el edema macular remita, los ojos tratados con fotocoagulación pueden perder una o 2 líneas de visión; esta pérdida visual no es «moderada», pero representaría una mala respuesta funcional a la fotocoagulación, si se considera que la visión mejora en la mayoría de los ojos tratados con bloqueadores del FCVE.
Se desconoce la proporción de ojos con edema focal que tiene mala respuesta funcional y las características asociadas con ella, después de una sola sesión de fotocoagulación. La medición objetiva de la retina que aporta la tomografía de coherencia óptica podría identificar asociaciones entre la mala respuesta funcional a la fotocoagulación y alteraciones de variables medidas por la prueba de mapa rápido macular como el grosor del punto central (grosor en la intersección de 6 rastreos radiales de 6mm que cruzan el centro de la mácula), el grosor del campo central (promedio del grosor retiniano en un círculo con diámetro de 1mm, concéntrico al centro de la mácula) o el volumen macular10.
Se realizó un estudio para determinar la proporción de ojos con edema macular clínicamente significativo que presentaba mala respuesta funcional, 6 semanas después de la fotocoagulación focal, y la asociación de ese desenlace con las características previas al procedimiento.
Material y métodosSe realizó un estudio observacional, longitudinal, comparativo y retrospectivo. La población objetivo fueron los diabéticos tipo 2 del Distrito Federal y su área metropolitana; la población accesible fueron los pacientes diabéticos atendidos en un hospital general entre el 1 de enero del 2012 y el 30 de junio del 2014. El estudio se desarrolló del 1 de septiembre al 30 de noviembre del 2014, se apegó a los principios de la Declaración de Helsinki y fue aprobado por las Comisiones de Investigación y Ética en Investigación del hospital donde se realizó.
Se incluyó a pacientes diabéticos tipo 2 de 35 a 80 años, de ambos géneros, con cualquier grado de retinopatía diabética y edema macular clínicamente significativo con filtración focal en la fluorangiografía retiniana y patrón espongiforme en la tomografía de coherencia óptica, que hubieran sido tratados con fotocoagulación focal, que contaran con registro de agudeza visual mejor corregida y con un mapa macular de tomografía de coherencia óptica de 6mm, el día del tratamiento y 6 semanas después, en quienes el engrosamiento retiniano hubiera remitido. Se excluyeron los ojos que hubieran desarrollado cualquier otra enfermedad ocular que redujera la agudeza visual mejor corregida, los que presentaban aumento de la zona avascular foveal en la fluorangiografía retiniana y aquellos cuyo mapa rápido macular tuviera errores de medición.
En todos los pacientes se midió la agudeza visual bajo refracción subjetiva en equivalente decimal; se identificó la proporción de ojos cuya agudeza visual mejor corregida era <0.5 antes del tratamiento, por ser el punto de corte empleado por el ETDRS para calificar una baja agudeza visual, y se determinó el grado de retinopatía diabética en cada ojo tratado, de acuerdo con la clasificación de la Academia Americana de Oftalmología.
El grosor retiniano se midió mediante la prueba de mapa rápido macular de 6mm, del equipo de tomografía de coherencia óptica Stratus (Carl Zeiss Meditec, Inc, Dublin, CA, EE. UU., versión de software 4.01), bajo el siguiente procedimiento estandarizado: midriasis ≥6mm, rastreo para ojos oscuros, identificación del plano de la retina mediante una alerta acústica y optimización del eje Z y de la polarización. Todas las imágenes se obtuvieron con flash entre las 9:00 y las 11:00 a.m.
En todos los ojos se midieron el grosor del punto central y el grosor del campo central en μm y el volumen macular en mm3. Las mediciones se realizaron automáticamente por el equipo de tomografía de coherencia óptica. Se consideró error de medición cualquier desviación de la línea de la tomografía de coherencia óptica con respecto al límite real de la retina, a una relación de la desviación estándar del grosor del punto central/grosor del punto central >0.111 y a una intensidad de señal <4.
La variable en estudio fue la mala respuesta funcional después de la fotocoagulación, definida operativamente como cualquier disminución de la agudeza visual mejor corregida 6 semanas después del procedimiento, con respecto a la registrada antes de él. Se consideraron variables predictoras a la agudeza visual mejor corregida <0.5, al grosor del campo central, al grosor del punto central y al volumen macular previos al tratamiento; se identificó la proporción de ojos con engrosamiento central, definido operativamente como un grosor del campo central >212.5μm, que representa un valor 2 desviaciones estándar por arriba del promedio reportado en pacientes diabéticos sin edema de nuestra población (188.7μm)12.
Se identificaron la proporción y los intervalos de confianza (I.C.) del 95% de ojos con mala respuesta funcional después de la fotocoagulación; se compararon los promedios de grosor del punto central, grosor del campo central, volumen macular y agudeza visual mejor corregida en equivalente decimal, entre los ojos con mala respuesta funcional después de la fotocoagulación y los restantes, mediante la prueba t de Student para medidas independientes. Los promedios de grosor del punto central, grosor del campo central y volumen macular antes y después del tratamiento se compararon en cada grupo mediante la prueba t de Student para muestras pareadas.
La proporción de casos con mala respuesta funcional después de la fotocoagulación se comparó entre los ojos con agudeza visual previa <0.5 y los ojos con agudeza visual previa ≥0.5, y entre los ojos con engrosamiento central y sin él, mediante χ2. Se identificó también la proporción e intervalos de confianza (I.C.) del 95% de ojos que presentó pérdida visual moderada a las 6 semanas del tratamiento; la información se almacenó y analizó con la versión 22 del programa SPSS para Windows; se consideró diferencia significativa a una p<0.05.
ResultadosSe evaluaron 115 ojos, de 58 pacientes, con edad de 35 a 77 años (promedio 59.3 años, desviación estándar [D.E.]±9.24); 49 ojos eran de pacientes del sexo femenino (42.6%); el tiempo de evolución de la diabetes tuvo un recorrido de 1 a 30 años (promedio 15.15, D.E.±7.14), 37 ojos eran de pacientes tratados con insulina (32.2%). El promedio de glucemia capilar aleatoria fue 167.25mg/dl (D.E.±70.93) y el de hemoglobina glicada 9.15% (D.E.±2.56), 62 ojos eran de pacientes que tenían hipertensión arterial sistémica (53.9%).
La agudeza visual mejor corregida antes de la fotocoagulación tuvo un recorrido de 0.06 a 1 (promedio 0.56, D.E.±0.29); era ≥0.5 en 63 ojos (54.8%) y<0.5 en 52 (45.2%); 13 pacientes presentaron retinopatía no proliferativa leve (11.3%), 63 no proliferativa moderada (54.8%), 6 no proliferativa severa (5.2%) y 33 proliferativa (28.7%).
El promedio del grosor del punto central antes de la fotocoagulación fue 182.26μm (D.E.±47.53μm), el del grosor del campo central 215.16μm (D.E.±42.07μm) y el del volumen macular 7.76mm3 (D.E.±0.87mm3). Seis semanas después de la fotocoagulación el promedio de grosor del punto central fue 182.05±43.33μm (p=0.9), el del grosor del campo central 214.59±38.83μm (p=0.8) y el del volumen macular 7.63±0.77mm3 (p<0.001).
Después de la fotocoagulación, la agudeza visual tuvo un recorrido de 0.03 a 1.00 (promedio 0.60±0.29, p=0.16); mejoró en 51 ojos (44.3%), no cambió en 31 (26.9%) y disminuyó en 33 (28.7%). Tres ojos presentaron pérdida visual moderada (2.6%, I.C. 95%: 0-5.5%) y 33 tuvieron mala respuesta funcional después de la fotocoagulación (28.7%, I.C. 95%: 20.4-37.0).
En los ojos con mala respuesta funcional después de la fotocoagulación, el promedio de grosor del punto central cambió de 192.45±67.7μm antes del tratamiento a 187.64±57.9μm después de él (p=0.5); el de grosor del campo central cambió de 224.8±58.5μm a 219.6±50.8μm (p=0.4) y el de volumen macular cambió de 7.84±1.06 a 7.61±0.81mm3 (p=0.01). En los ojos restantes el promedio de grosor del punto central cambió de 178.2±36.2μm a 179.8±36.04μm (p=0.6); el de grosor del campo central cambió de 211.3±32.9μm a 212.6±32.9μm (p=0.6) y el de volumen macular cambió de 7.73±0.78 a 7.64±0.76mm3 (p=0.01).
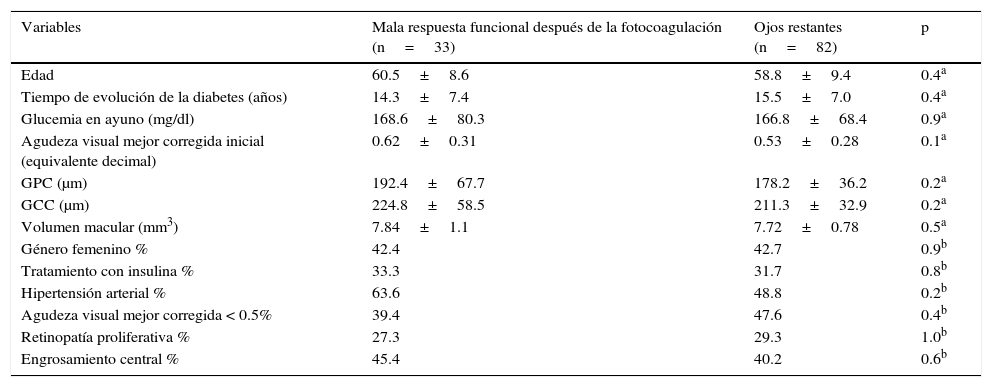
La comparación de los promedios de las variables oculares y sistémicas antes de la fotocoagulación, entre los ojos que presentaron mala respuesta funcional y los restantes, se presenta en la tabla 1; no se encontraron diferencias significativas que permitieran asociar alguna variable previa al tratamiento con la mala respuesta funcional después de la fotocoagulación.
Comparación de las variables antes del tratamiento, entre ojos con mala respuesta funcional a la fotocoagulación y ojos con buena respuesta funcional
| Variables | Mala respuesta funcional después de la fotocoagulación (n=33) | Ojos restantes (n=82) | p |
|---|---|---|---|
| Edad | 60.5±8.6 | 58.8±9.4 | 0.4a |
| Tiempo de evolución de la diabetes (años) | 14.3±7.4 | 15.5±7.0 | 0.4a |
| Glucemia en ayuno (mg/dl) | 168.6±80.3 | 166.8±68.4 | 0.9a |
| Agudeza visual mejor corregida inicial (equivalente decimal) | 0.62±0.31 | 0.53±0.28 | 0.1a |
| GPC (μm) | 192.4±67.7 | 178.2±36.2 | 0.2a |
| GCC (μm) | 224.8±58.5 | 211.3±32.9 | 0.2a |
| Volumen macular (mm3) | 7.84±1.1 | 7.72±0.78 | 0.5a |
| Género femenino % | 42.4 | 42.7 | 0.9b |
| Tratamiento con insulina % | 33.3 | 31.7 | 0.8b |
| Hipertensión arterial % | 63.6 | 48.8 | 0.2b |
| Agudeza visual mejor corregida < 0.5% | 39.4 | 47.6 | 0.4b |
| Retinopatía proliferativa % | 27.3 | 29.3 | 1.0b |
| Engrosamiento central % | 45.4 | 40.2 | 0.6b |
GCC: grosor del campo central; GPC: grosor del punto central.
No existió diferencia significativa entre los ojos con mala respuesta después de la fotocoagulación y los ojos sin ella, con respecto a los promedios absolutos de cambio del grosor del punto central (−4.8±44.1 vs. 1.6±30.1μm), del grosor del campo central (−5.1±35 vs. 1.3±24.0μm) y del volumen macular (−0.23±0.47 vs. −0.08±0.29mm3).
La proporción de casos con mala respuesta funcional a la fotocoagulación no difirió entre los ojos con capacidad visual <0.5 y los ojos con agudeza visual ≥0.5 (tabla 2); tampoco difirió entre los ojos con y sin engrosamiento en el centro de la mácula (tabla 3).
Comparación de la proporción de casos con mala respuesta funcional después de la fotocoagulación, entre ojos con agudeza visual <0.5 y ojos con agudeza visual ≥0.5 antes del tratamiento
| Agudeza visual | Mala respuesta funcional a la fotocoagulación (n=33) n (%) | Ojos restantes (n=82) n (%) | pa |
|---|---|---|---|
| < 0.5 | 13 (25) | 39 (75) | 0.4 |
| ≥ 0.5 | 20 (31.7) | 43 (68.3) | |
| Total | 33 (28.7) | 82 (71.3) |
Comparación de la proporción de casos con mala respuesta funcional después de la fotocoagulación, entre ojos con y sin engrosamiento del centro de la fóvea antes del tratamiento
| Engrosamiento en el centro de la mácula | Mala respuesta funcional a la fotocoagulación (n=33) n (%) | Ojos restantes (n=82) n (%) | pa |
|---|---|---|---|
| Presente | 18 (26.9) | 49 (73.1) | 0.4 |
| Ausente | 15 (31.3) | 33 (28.7) | |
| Total | 33 (28.7) | 82 (71.3) |
En un 28.7% de los ojos con edema macular tratados con fotocoagulación focal disminuyó la agudeza visual, aun cuando el engrosamiento retiniano remitió; en el 71.3% restante, el tratamiento fue eficaz para prevenir pérdida visual, con un solo procedimiento.
La definición operativa de mala respuesta funcional después de la fotocoagulación en este estudio no corresponde al desenlace que se busca evitar en pacientes con edema macular clínicamente significativo: la pérdida visual moderada. Solamente el 2.6% de los ojos en la muestra presentó ese desenlace, en comparación con el 13% reportado por el ETDRS. Aunque los resultados a 6 semanas no representan el desenlace a 3 años, debe considerarse que la proporción de pérdida visual moderada a las 6 semanas en el ETDRS fue mayor en los ojos tratados que en los no tratados4.
La mala respuesta funcional después de la fotocoagulación no correspondió a una falla terapéutica, definición que se refiere a la persistencia del engrosamiento retiniano 4 meses después del procedimiento. En la muestra, el engrosamiento remitió a las 6 semanas: el volumen macular disminuyó significativamente tanto en los ojos que tuvieron mala respuesta funcional después de la fotocoagulación como en los ojos restantes.
En este estudio, se definió como mala respuesta funcional después de la fotocoagulación cualquier disminución de la agudeza visual, porque para los ojos con edema difuso existen terapias eficaces para mejorar la visión13–15. En los ojos con edema macular focal no solo debería buscarse evitar la pérdida de 3 líneas de visión, sino cualquier disminución de la agudeza visual.
A diferencia de la fotocoagulación, las terapias con glucocorticoides o antagonistas del FCVE tienen un efecto transitorio, por lo que requieren varios procedimientos para alcanzar la meta terapéutica. Sin embargo, actualmente están indicadas para tratar el edema difuso (combinadas o no con fotocoagulación)16 porque su efecto sobre la visión es mejor que el de la fotocoagulación aislada.
En el edema macular focal generalmente la pérdida visual y el engrosamiento retiniano tienen menor magnitud que en el difuso; por ello, para evitar la pérdida visual moderada, aún es eficaz la fotocoagulación focal. Esta trata sitios aislados de fuga capilar e induce menor inflamación que la causada por 60 a 100 disparos de un tratamiento en parrilla para edema difuso; sin embargo, los ojos con edema focal cuya visión disminuye al menos una línea después de la fotocoagulación podrían requerir otros tratamientos.
Las variables que tradicionalmente se han evaluado como predictoras de la respuesta a la fotocoagulación son la agudeza visual <0.5 y la localización central del edema macular; estas variables no modificaron la proporción de ojos con mala respuesta funcional después de la fotocoagulación, conforme a la definición operativa. Tampoco lo hicieron otras variables anatómicas medidas por tomografía de coherencia óptica, una de las herramientas principales para guiar el tratamiento del edema macular, cuya correlación con la agudeza visual es modesta17.
El control estricto de la glucemia reduce la incidencia de retinopatía diabética, pero se desconoce en qué proporción contribuye al resultado visual 6 semanas después de la fotocoagulación, en ojos con edema macular focal. Los estudios recientes que han evaluado su participación en la respuesta a la terapia con bloqueadores del FCVE han encontrado diferencias en el desenlace anatómico, pero no en el funcional18, y han identificado que la terapia con insulina comparada contra la terapia con hipoglucemiantes por vía oral no cambia la eficacia del tratamiento19.
Otras variables funcionales podrían modificar la respuesta al tratamiento, como la sensibilidad retiniana, una forma de estimar la función global de la mácula que puede medirse con perimetría convencional o microperimetría. En pacientes con edema macular se ha reportado una reducción de la sensibilidad aun en ojos con un aumento discreto del grosor retiniano20,21, lo cual podría explicar la variabilidad de la respuesta a la fotocoagulación y requiere una evaluación específica.
También sería conveniente evaluar específicamente la condición del sector temporal perifoveal, que cuando no presenta engrosamiento se ha asociado con una mayor incidencia de mejoría visual después de la fotocoagulación focal22. Otra variable que podría participar sería el estado de la red capilar perifoveal. Aunque ninguno de los ojos en la muestra tenía características de isquemia macular, el estado de los capilares perifoveales podría tener diferencias que se asociaran con la mala respuesta funcional después de la fotocoagulación.
No se dispone en este momento de información que permita identificar a los pacientes con edema macular clínicamente significativo focal que podrían presentar una mala respuesta funcional después de fotocoagulación. Para proponer una terapia adjunta al procedimiento deben identificarse variables distintas a las tradicionales, que se asocien significativamente con la mala respuesta funcional y sean susceptibles de modificarse; de otra forma, se correría el riesgo de asignar tratamientos innecesarios a pacientes cuya respuesta es adecuada.
La pérdida visual transitoria asociada con la fotocoagulación es causada por inflamación, y la terapia adjunta con antiinflamatorios no esteroideos aumenta la proporción de ojos con mejoría visual23. Se desconoce si ese tratamiento también es eficaz para reducir la proporción de casos con mala respuesta funcional, y la terapia deberá evaluarse prospectivamente, al igual que otras variables que pudieran asociarse con disminución de la agudeza visual, aunque no alcance la definición de pérdida visual moderada.
ConclusiónLas variables retinianas previas al tratamiento, evaluadas tradicionalmente en ojos con edema macular diabético, no mostraron diferencia entre los ojos con mala respuesta funcional después de la fotocoagulación focal y los ojos sin ese desenlace.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.