Desde su descripción en la literatura en la década de 1910, la coexistencia del espasmo hemifacial y la neuralgia trigeminal, conocida como tic convulsivo doloroso, es una entidad poco frecuente y al mismo tiempo interesante en la práctica neuroquirúrgica por su mecanismo fisiopatológico común, caracterizado por la compresión neurovascular en la mayoría de los casos.
ObjetivoPresentar 2 casos de tic convulsivo doloroso y realizar una revisión de la literatura breve de la literatura correspondiente; así como enlistar los beneficios que ofrece la cirugía y el tratamiento médico más comúnmente empleado con toxina botulínica.
Caso clínicoSe presentan 2 casos clínicos típicos de tic convulsivo doloroso, con ilustraciones representativas de imágenes por resonancia magnética de su etiología; así como la descripción de la técnica quirúrgica utilizada y del resultado inmediato en ambos caso y el seguimiento a un año. Se realiza una revisión de la literatura al respecto.
ConclusiónEsta entidad poco frecuente representa menos del 1% de las rizopatías por compresión vascular, vascular, que involucra en la mayoría de los casos al complejo vertebrobasilar por un curso aberrante dolicoectásico. El tratamiento estándar es la descompresión microvascular que ha mostrado la mayor eficacia y control a largo plazo de los síntomas. Sin embargo, el tratamiento médico que considera la infiltración de toxina botulínica ofrece resultados similares a mediano plazo en el control de cada manifestación clínica por separado, pero deben tomarse en consideración en la elección del tratamiento para cada caso individual.
The coexistence of hemifacial spasm and trigeminal neuralgia, a clinical entity known as painful tic convulsive, was first described in 1910. It is an uncommon condition that is worthy of interest in neurosurgical practice, because of its common pathophysiology mechanism: Neuro-vascular compression in most of the cases.
ObjectiveTo present 2 cases of painful tic convulsive that received treatment at our institution, and to give a brief review of the existing literature related to this. The benefits of micro-surgical decompression and the most common medical therapy used (botulin toxin) are also presented.
Clinical casesTwo cases of typical painful tic convulsive are described, showing representative slices of magnetic resonance imaging corresponding to the aetiology of each case, as well as a description of the surgical technique employed in our institution. The immediate relief of symptomatology, and the clinical condition at one-year follow-up in each case is described. A brief review of the literature on this condition is presented.
ConclusionThis very rare neurological entity represents less than 1% of rhizopathies and in a large proportion of cases it is caused by vascular compression, attributed to an aberrant dolichoectatic course of the vertebro-basilar complex. The standard modality of treatment is micro-vascular surgical decompression, which has shown greater effectiveness and control of symptoms in the long-term. However medical treatment, which includes percutaneous infiltration of botulinum toxin, has produced similar results at medium-term in the control of each individual clinical manifestation, but it must be considered as an alternative in the choice of treatment.
En la década de 1910, médicos ingleses y franceses1 describieron una nueva entidad clínica, que involucraba la coexistencia del dolor típico de una neuralgia trigeminal (conocido como tic douloureux) y la presencia de espasmos faciales «convulsivos», a la que buscaron una explicación «epiléptica» para estos movimientos involuntarios; quizás esta descripción sea la más temprana de la afectación del nervio trigémino y facial de forma simultánea. Sin embargo, fue en 1920 cuando el término tic convulsivo doloroso1 fue acuñado por Cushing1, haciendo referencia a la coexistencia de neuralgia trigeminal y espasmo hemifacial como resultado de un mismo mecanismo fisiopatológico.
ObjetivoEn este artículo presentamos 2 casos de tic convulsivo doloroso causados por compresión neurovascular.
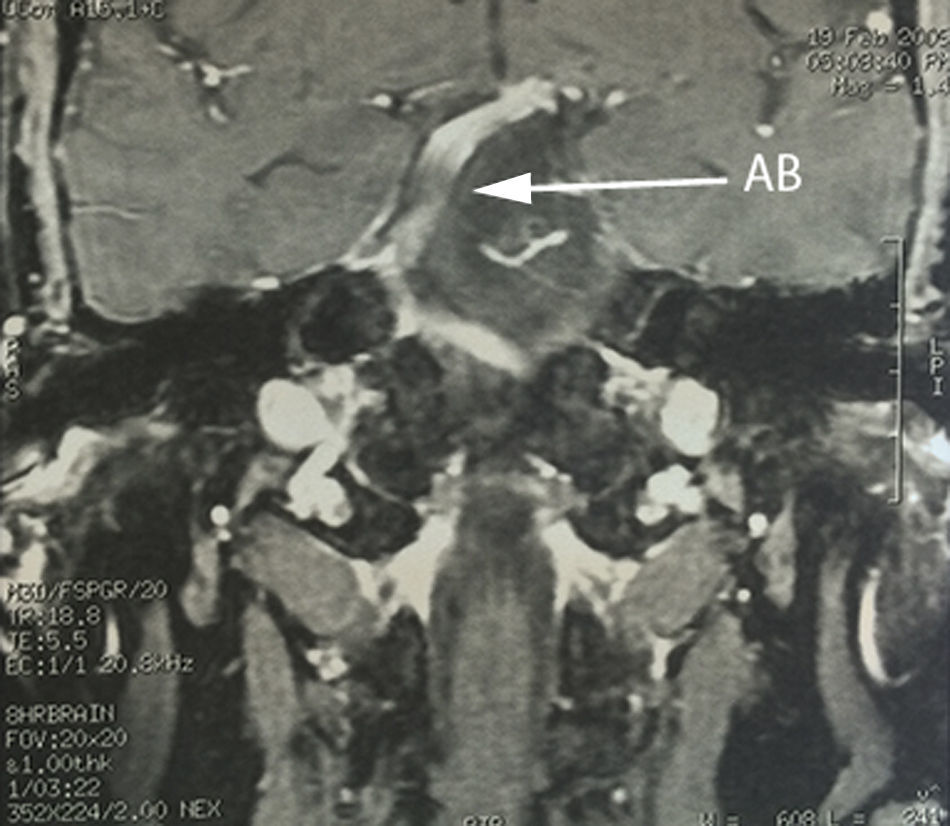
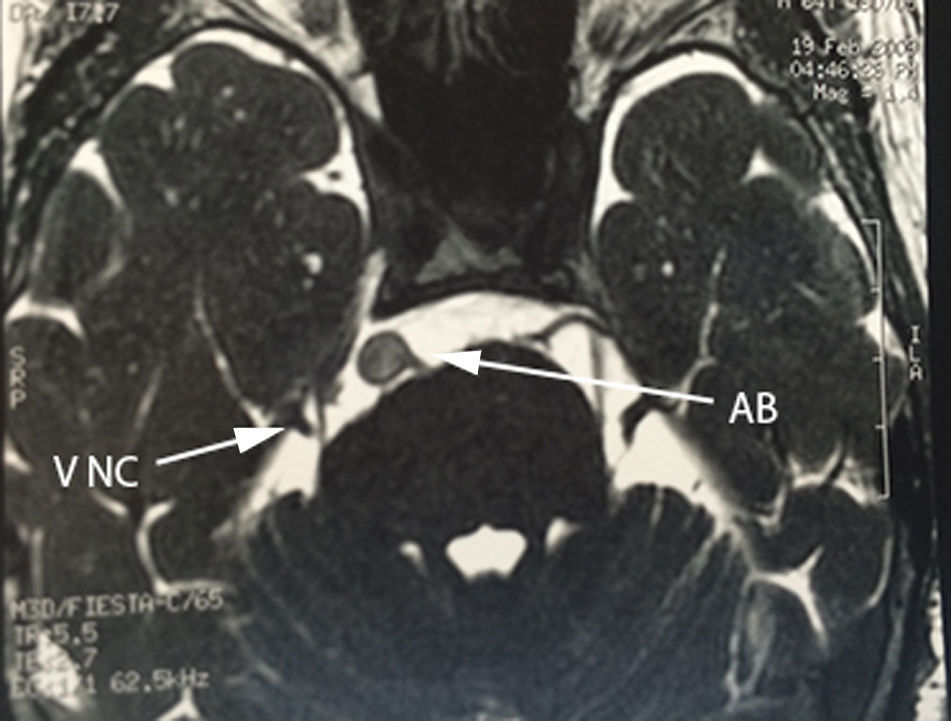
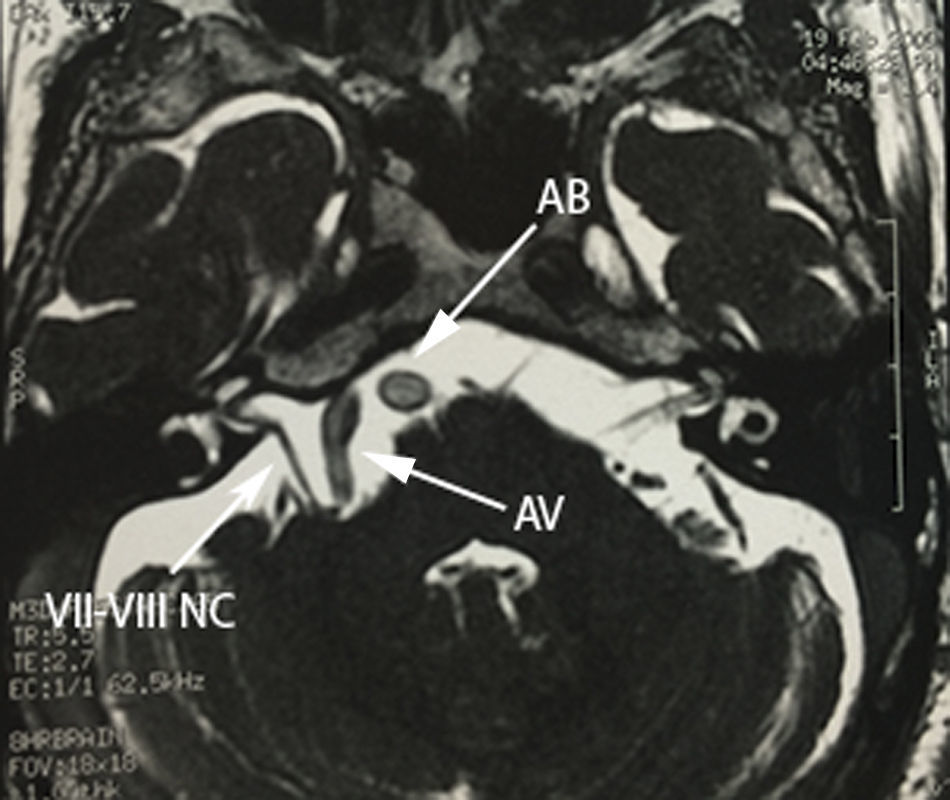
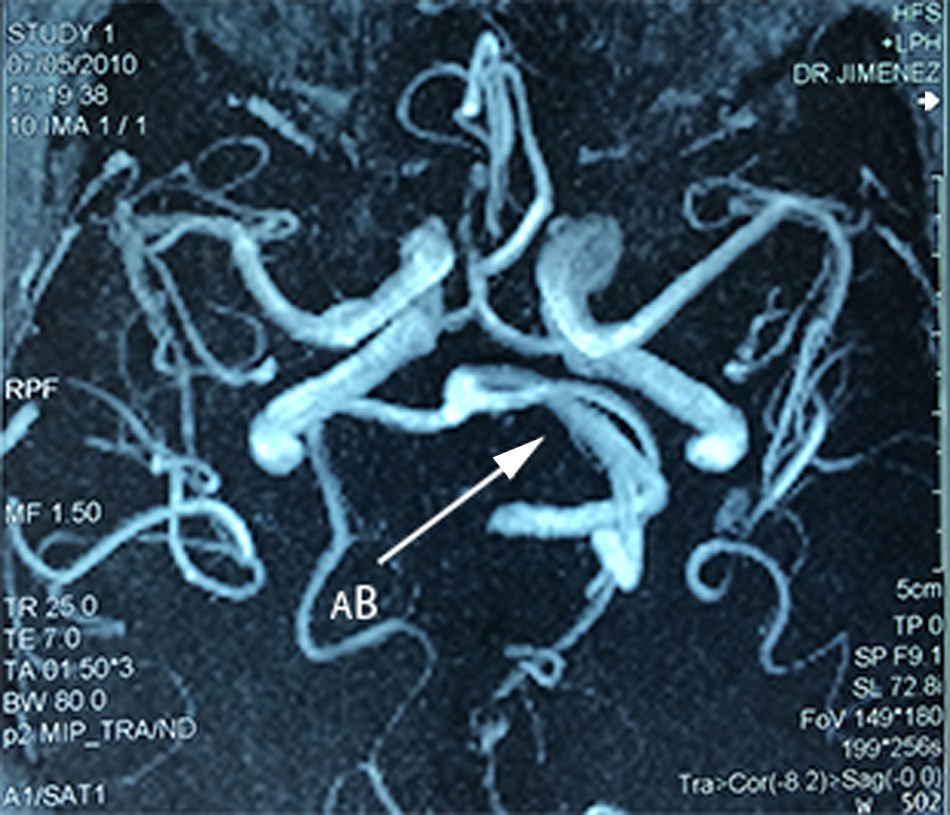
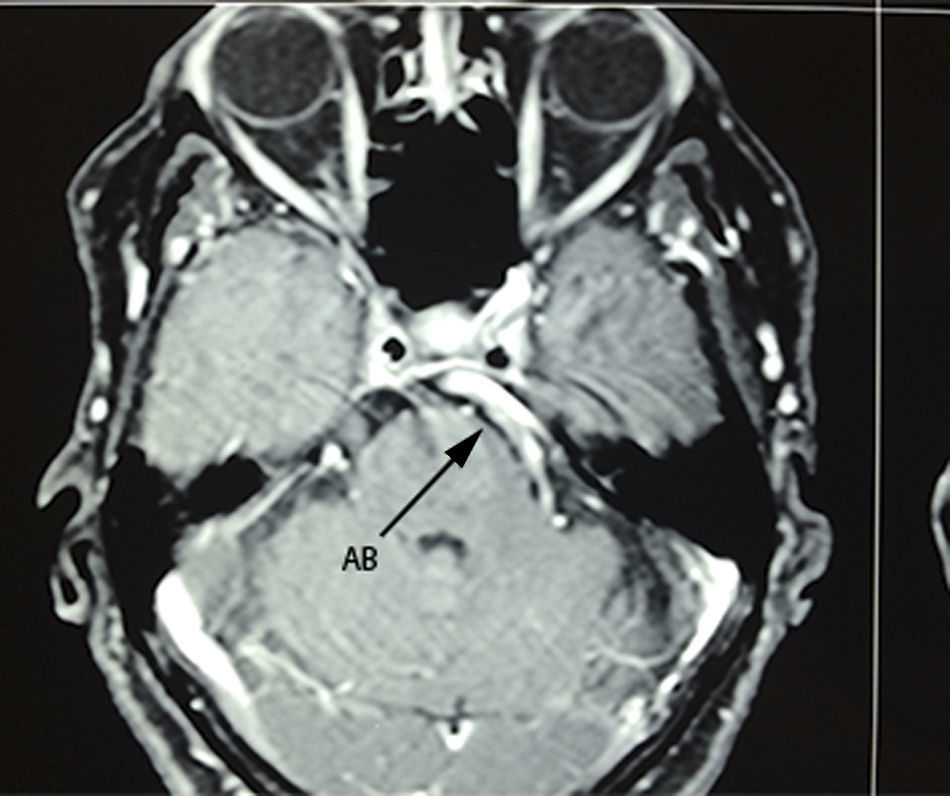
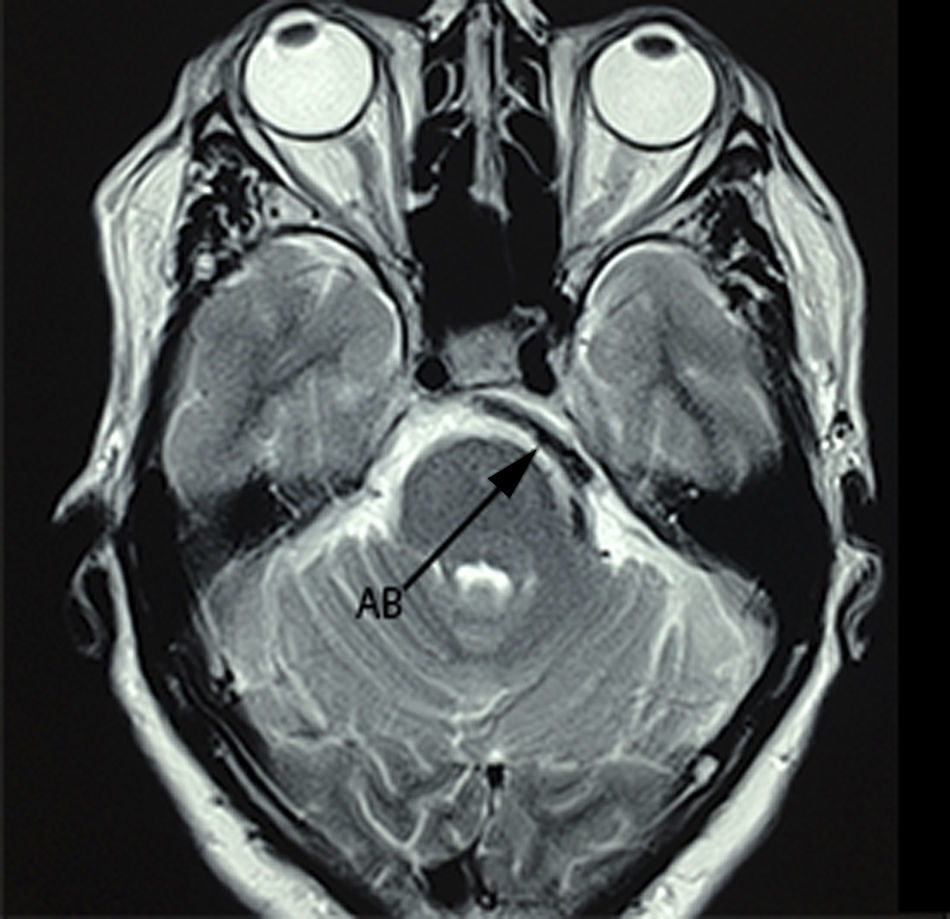
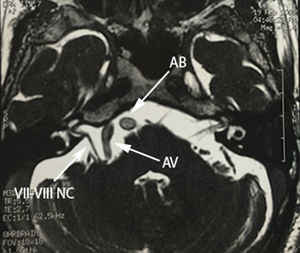
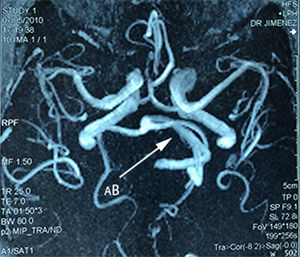
Caso 1Paciente masculino de 64 años de edad, con antecedente de hipertensión arterial sistémica de 2 años de evolución y diabetes mellitus tipo 2 de 4 años de evolución, quien presenta una historia de 2 años previos a su internamiento caracterizada por: acúfenos bilaterales de predominio derecho, un año con dolor tipo lancinante y paroxístico en rama V3 ipsilateral, al que se agregó espasmo hemifacial derecho ipsilateral caracterizado por cierre palpebral y elevación de la comisura labial derecha, desencadenado con el parpadeo. Durante su protocolo de estudio se identificó hipoacusia sensorineural leve derecha y en el estudio de resonancia magnética se identificó un trayecto dolicoectásico de la arteria vertebral derecha y de la arteria basilar, la cual contacta el nervio trigémino en su segmento cisternal y cara medial, desplazándolo (figs. 1–3). Se decide tratamiento quirúrgico mediante descomprensión microvascular, utilizando teflón bajo abordaje microasterional derecho, y se encontró compresión del complejo nervioso vii-viii por la arteria basilar en un trayecto ectásico y compresión del v nervio craneal por la arteria cerebelosa antero-inferior.
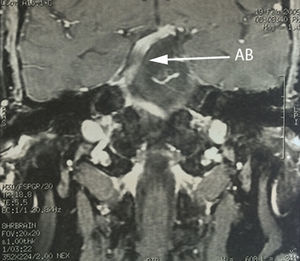
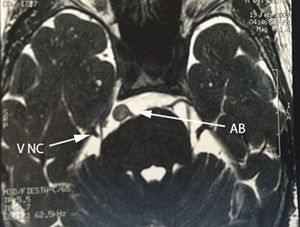
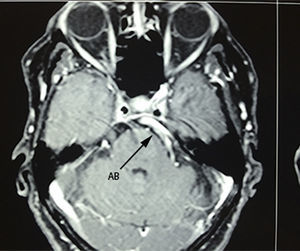
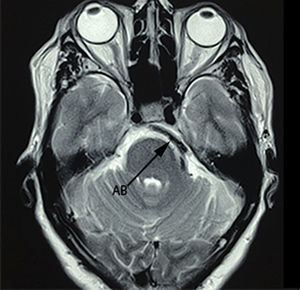
Paciente femenina de 75 años de edad con antecedente de hipertensión arterial, quien inició su padecimiento 5 años antes de su internamiento con dolor tipo lancinante paroxístico en rama V2-V3 izquierdas, al que se agregó en el curso de 2 años espasmo hemifacial ipsilateral, caracterizado por oclusión palpebral intermitente y elevación de la comisura labial ipsilateral. Se realizó protocolo de estudio, y se encuentra en la imagen por resonancia magnética un curso dolicoectásico de la arteria basilar, la cual ejercía compresión y desplazamiento de la porción cisternal del nervio trigémino, así como ausencia del complejo vii-viii antes de su entrada al poro acústico (figs. 4–6). Se decidió manejo quirúrgico mediante descompresión microvascular utilizando teflón por abordaje microasterional y se encontró compresión vascular directa de la arteria basilar hacia el complejo vii-viii y de la arteria vertebral al nervio trigémino.
Ambos casos presentaron resolución de los síntomas, con cese del dolor paroxístico y de los movimientos involuntarios, de forma inmediata al procedimiento quirúrgico, sin evidenciarse déficit auditivo ni paresia facial posquirúrgica; asimismo, durante su seguimiento a un año, ninguno de los pacientes ha presentado recidiva de dolor o de los movimientos involuntarios.
DiscusiónEn la literatura existen 3 series con el mayor número de casos de tic convulsivo doloroso: la serie reportada por Han et al.2, con un total de 1,642 pacientes con espasmo hemifacial y una incidencia de 0.37% (10 casos) de tic convulsivo doloroso. Iwasaki et al.3 por su parte, con un total de 800 pacientes con espasmo hemifacial y 400 con neuralgia del trigémino, reportaron una incidencia de 0.66% (8 pacientes) de tic convulsivo doloroso. Por último, la serie de Cook y Jannetta et al.4 con el mayor número de casos reportados (11 pacientes), confirmando que la asociación de rizopatías debido a hiperactividad irritativa tiene una frecuencia muy baja que va del 0.37 al 0.66% del total de las neuropatías compresivas2–5. En nuestra institución, en una experiencia de más de 20 años5, se han reportado 5 casos de tic convulsivo doloroso a los que se agregan los 2 casos reportados en este artículo, los cuales se han tratado de forma exitosa mediante abordaje microasterional y utilizando teflón en todos ellos. Jiao et al.6, en la revisión más recientemente reportada en la literatura, encuentran un total de 71 casos publicados desde 1920.
La etiología más reportada para esta entidad poco frecuente es la compresión nerviosa vascular7,8, que implica en la mayoría de las veces al tronco vertebro-basilar por su curso anormal o ectásico, seguida de la arteria cerebelosa antero-inferior y cerebelosa antero-superior. Se ha hipotetizado que es el íntimo contacto, el desgaste y la resorción de ambas superficies histológicas (adventicia-epineuro), los responsables de generar una irritación e hiperexcitabilidad nerviosa, que comúnmente involucra fibras simpáticas, lo que explicaría su aparición en periodos de estrés o ansiedad9. En cuanto a la temporalidad de los síntomas, el espasmo hemifacial precede en la mayoría de las ocasiones a la aparición de la neuralgia del trigémino, sin tenerse una explicación clara al respecto. Zhong et al.7 justifican este fenómeno con una base anatómica, puesto que la arteria vertebral se encuentra más cercana al complejo nervioso vii-viii que al v nervio craneal. Consecuentemente, un desplazamiento anormal secundario a un curso dolicoectásico del tronco arterial coloca en mayor riesgo al complejo vii-viii. Sin embargo, es importante mencionar que, aunque la compresión vascular de los elementos nerviosos es la etiología más frecuentemente implicada en el desarrollo de esta dolencia, no es indispensable ni única en su génesis. De acuerdo con lo anterior, se ha reportado la afectación de las mismas raíces nerviosas por enfermedad tumoral propia del ángulo ponto-cerebeloso, siendo de forma interesante el quiste epidermoide y no el meningioma de la cara tentorial del cerebelo la lesión más comúnmente observada fuera de la enfermedad vascular. Zhang et al.8 hacen una revisión de un total de 13 casos de tic convulsivo doloroso reportados en la literatura desde el año de 1947, y relacionados con la presencia de tumoración en fosa posterior, y descubrieron que el 76.9% de los casos se relacionaban con la presencia de quiste epidermoide. Es interesante observar que el quiste epidermoide ocupa el primer lugar de causas tumorales, por encima del meningioma de fosa posterior (siendo este último más frecuente), puesto que el mecanismo fisiopatológico propuesto para la afectación de los nervios se encuentra más en relación con la inflamación y con el efecto irritativo directo del contenido de queratina del quiste que debido al efecto compresivo del meningioma, lo que explicaría la mayor relación que guardan los quistes epidermoides con la génesis de esta rizopatía dual, en comparación con otras etiologías tumorales locales10.
Una entidad diferente, pero con base fisiopatológica análoga ha sido recientemente revisada por Dou et al.9: el espasmo hemimasticatorio, definido por contracciones paroxísticas involuntarias de los músculos masticatorios unilaterales, con atrofia hemifacial progresiva y dolor lancinante ipsilateral en distribución trigeminal, que difiere del tic convulsivo doloroso en cuanto a la selectividad del espasmo muscular restringido a los músculos de la masticación, principalmente el músculo masetero, ya que, en el espasmo hemimasticatorio, la compresión vascular se restringe exclusivamente a la raíz motora del nervio trigeminal, en la mayoría de las ocasiones por la arteria cerebelosa superior.
El tratamiento recomendado para el tic convulsivo doloroso es la descompresión microvascular2,7,8; sin embargo, el estudio cuidadoso de cada caso individual por métodos no invasivos de imagen como la resonancia magnética nuclear con secuencias FIESTA y 3D time of flight (3D-TOF) es el protocolo de estudio estándar para detectar la etiología de cada caso en particular. El abordaje convencional en nuestra institución que involucra la técnica de mínima invasión por microcraniectomía asterional y disección en dirección rostral-caudal adoptado por el autor principal (R.R.), permite la identificación temprana del nervio trigémino y el drenaje de la cisterna del ángulo ponto-cerebeloso con la consecuente relajación del parénquima cerebeloso, lo que disminuye la retracción excesiva y el riesgo de lesión del complejo vii-viii. Por su parte, Zhang et al.8 recomiendan una disección en dirección caudal-rostral justificada para la movilización temprana de la arteria vertebral y para evitar el sacrificio del complejo venoso petroso del ángulo ponto-cerebeloso. A este respecto, en la experiencia del autor principal, esta dirección de disección de la aracnoides requiere de retracción excesiva que significa un riesgo injustificado de lesión nerviosa potencialmente desastrosa. Además, en la experiencia del autor principal, no se ha detectado déficit neurológico agregado al sacrificio del complejo de la vena petrosa en ningún caso operado8. Otra alternativa de tratamiento no quirúrgica es la infiltración de toxina botulínica (Botox®), que ha mostrado resultados favorables aislados. Se especula que la inhibición y bloqueo de neurotransmisores como acetilcolina y glutamato en las terminaciones nerviosas es responsable de la desaparición de las contracciones musculares, mientras que el bloqueo de la sustancia P altera la génesis álgica trigeminal10. Guyer et al.11 postulan la hipótesis de un efecto analgésico logrado mediante la acción de productos de degradación de la toxina, con un menor peso molecular. Sin embargo, no existe ningún estudio molecular que haya identificado estas sustancias. Se conoce y acepta, entonces, el efecto analgésico de la toxina boltulínica, pero su principal desventaja radica en la temporalidad de su efecto. A este respecto, Micheli et al.12 reportan el caso de un paciente de 70 años con tic convulsivo doloroso que respondió favorablemente a la infiltración de toxina botulínica en la resolución del espasmo hemifacial y en la disminución importante del dolor de la neuralgia. Sin embargo, el efecto transitorio de la terapia médica condicionaba la recurrencia de la sintomatología y, por lo tanto, el retratamiento cada 12 semanas. El papel de la infiltración de la toxina botulínica en el tratamiento de movimientos involuntarios, que incluye el espasmo hemifacial, ha sido aceptado sin dejar duda del beneficio clínico otorgado. Sin embargo, su recurrencia es la regla y en promedio se requiere de la infiltración recurrente cada 3.46 meses, con mejoría subjetiva reportada del 83%13,14. Comparado con la eficacia de la descompresión microvascular reportada por Wang13 y de Eboli et al15., con tasas de curación del 82-92% y permanencia del efecto clínico a 10 años del 84%, es clara la ventaja quirúrgica, aunque la alternativa médica se debe siempre considerar en cada caso individual. Por otro lado, su eficacia y mecanismo de acción en el tratamiento de síndromes dolorosos, hasta hace poco en constante debate, se han visto favorecidos por una creciente evidencia científica a favor de su efecto analgésico16–18, enfocando el debate actual en el mecanismo de acción subyacente. La única gran desventaja de este tratamiento radica en el corto tiempo de duración (<12 semanas) en el control del dolor, incluso con gran variabilidad interestudio, con los mayores tiempos libres de dolor obtenidos cuando se infiltra en los «puntos desencadenantes» de la neuralgia17. En comparación con la opción quirúrgica, que reporta una efectividad promedio de 83.5% y con permanencia del efecto a 10 años del 70%19,20, la superioridad de este último tratamiento es evidente para el control definitivo del dolor.
Independientemente del papel que la toxina botulínica desempeña en cada manifestación por separado, se ha señalado un efecto benéfico en la simultaneidad de ambos espectros clínicos solo por reportes de casos aislados12, sin haberse publicado hasta ahora en la literatura una serie que involucre una suficiente cohorte de pacientes que permita generar conclusiones. Es un hecho que el empleo de la toxina botulínica se postula como el mejor tratamiento médico en esta poco frecuente condición; sin embargo, es la cirugía mediante la descompresión microvascular el único tratamiento que ha mostrado efectos benéficos a largo plazo o la resolución permanente de ambos síntomas12.
ConclusionesEl tic convulsivo doloroso es una enfermedad poco frecuente con una frecuencia <1% del total de las rizopatías por compresión vascular: hasta la actualidad se han reportado en la literatura 78 casos, contando con los 2 descritos en este artículo. La etiología más frecuentemente relacionada con la génesis de esta enfermedad es la compresión vascular por un curso aberrante del complejo vertebro-basilar, sin que la enfermedad tumoral compresiva sea despreciable en frecuencia y en la mayoría de los casos corresponda a la presencia de un quiste epidermoide del ángulo ponto-cerebeloso. El tratamiento estándar de esta rizopatía por compresión vascular es la descomprensión microvascular por mínima invasión mediante abordaje microasterional con disección aracnoidea selectiva en sentido rostral-caudal, técnica que ha mostrado resultados satisfactorios en nuestra experiencia; sin embargo, el tratamiento médico con la infiltración de toxina botulínica es una alternativa menos invasiva, con resolución transitoria de los síntomas, que debe considerarse en la valoración de cada caso individual.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.