Los adenomas paratiroideos son tumores benignos productores de hormona paratiroidea. Su incidencia se sitúa en torno a 20 casos/100.000 habitantes/año. Aproximadamente el 90% son esporádicos y se presentan como adenoma único, en el resto de los casos suelen tener una presentación poliglandular y se asocian a enfermedades endocrinas poliglandulares hereditarias. Las paratiroides se originan a partir del tercer y cuarto arco branquial descendiendo junto con el resto de estructuras cervicales durante la embriogénesis, pudiéndose ubicar en diversas posiciones comprendidas entre mediastino superior y región cervical, así como entre las fibras del nervio vago1. Tras una revisión de la literatura se han encontrado solamente otros 17 casos de adenoma intravagal2–7. Se presenta un nuevo caso.
Se trata de un varón de 41 años, sin antecedentes de interés que presenta desde hace años episodios autolimitados de dolor abdominal generalizado tipo cólico de días de duración. Dentro de las pruebas diagnósticas iniciales se solicitó una calcemia cuyo resultado fue de 14,2mg/dl diagnosticándose posteriormente hiperparatiroidismo primario sin afectación renal o articular. La exploración no mostraba hallazgos patológicos a excepción de una tumoración en torno a 2cm, no adherida a estructuras vecinas, en el área III cervical izquierda. La ecografía describía el mismo nódulo como hipoecóico y con abundante vascularización interna. La punción con aguja fina fue inespecífica. La gammagrafía con sestamibi lo identificaba como adenoma paratiroideo ectópico. No se solicitó laringoscopia preoperatoria.
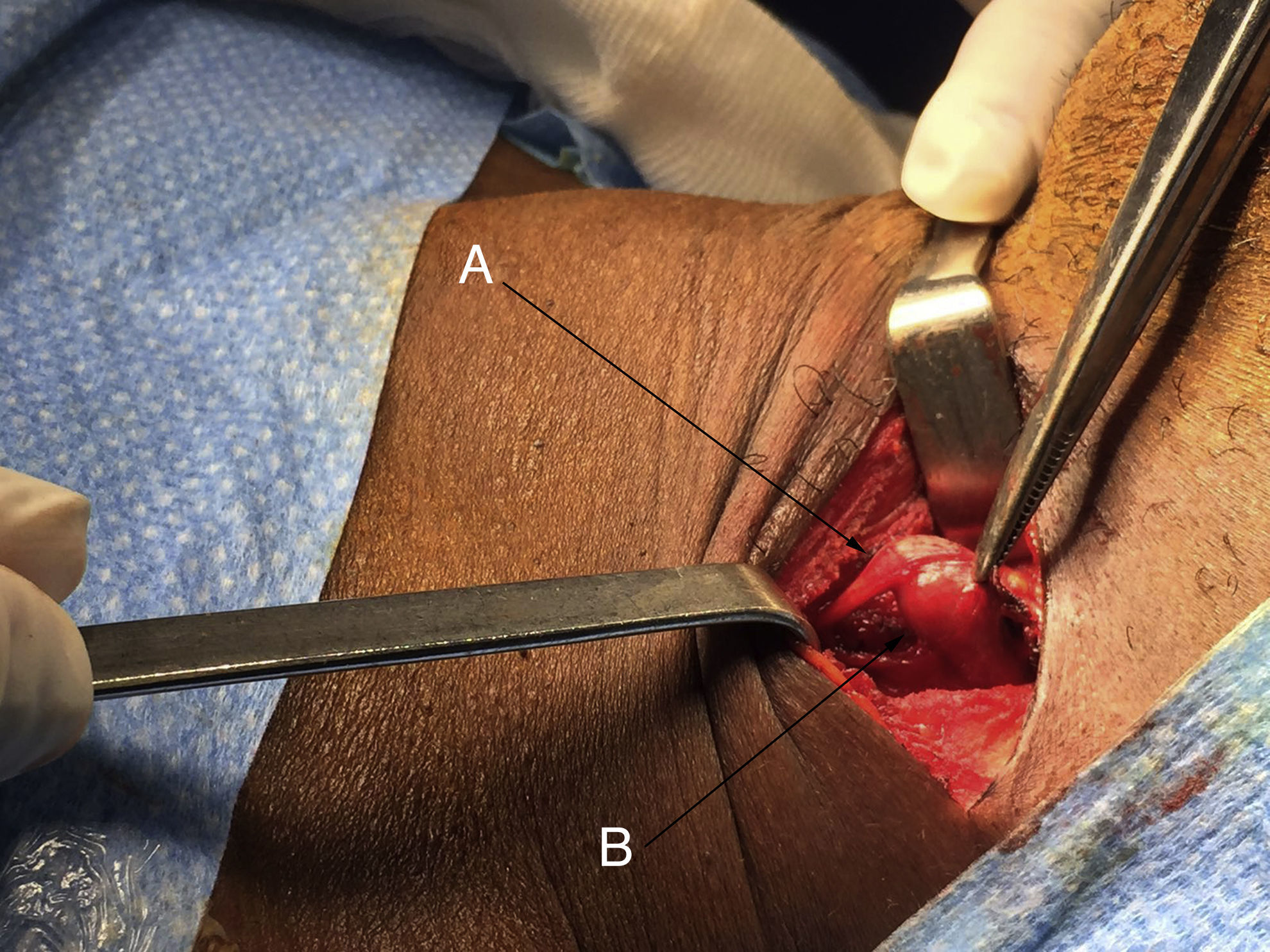
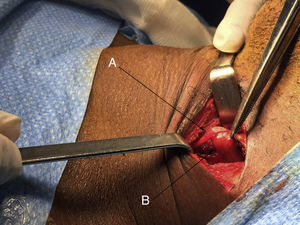
Se le realizó una cirugía con abordaje directo sobre la región cervical II-III identificando una tumoración en el nervio vago izquierdo, por debajo de la bifurcación de la arteria carótida (fig. 1). El nervio vago discurría a lo largo de su eje cráneo-caudal emitiendo una señal débil, positiva, intermitente con la estimulación neuronal. La enucleación de la tumoración y preservación del nervio vago no fue posible por lo que se realizó una resección de la tumoración, obteniéndose un resultado anatomopatológico intraoperatorio compatible con adenoma paratiroideo.
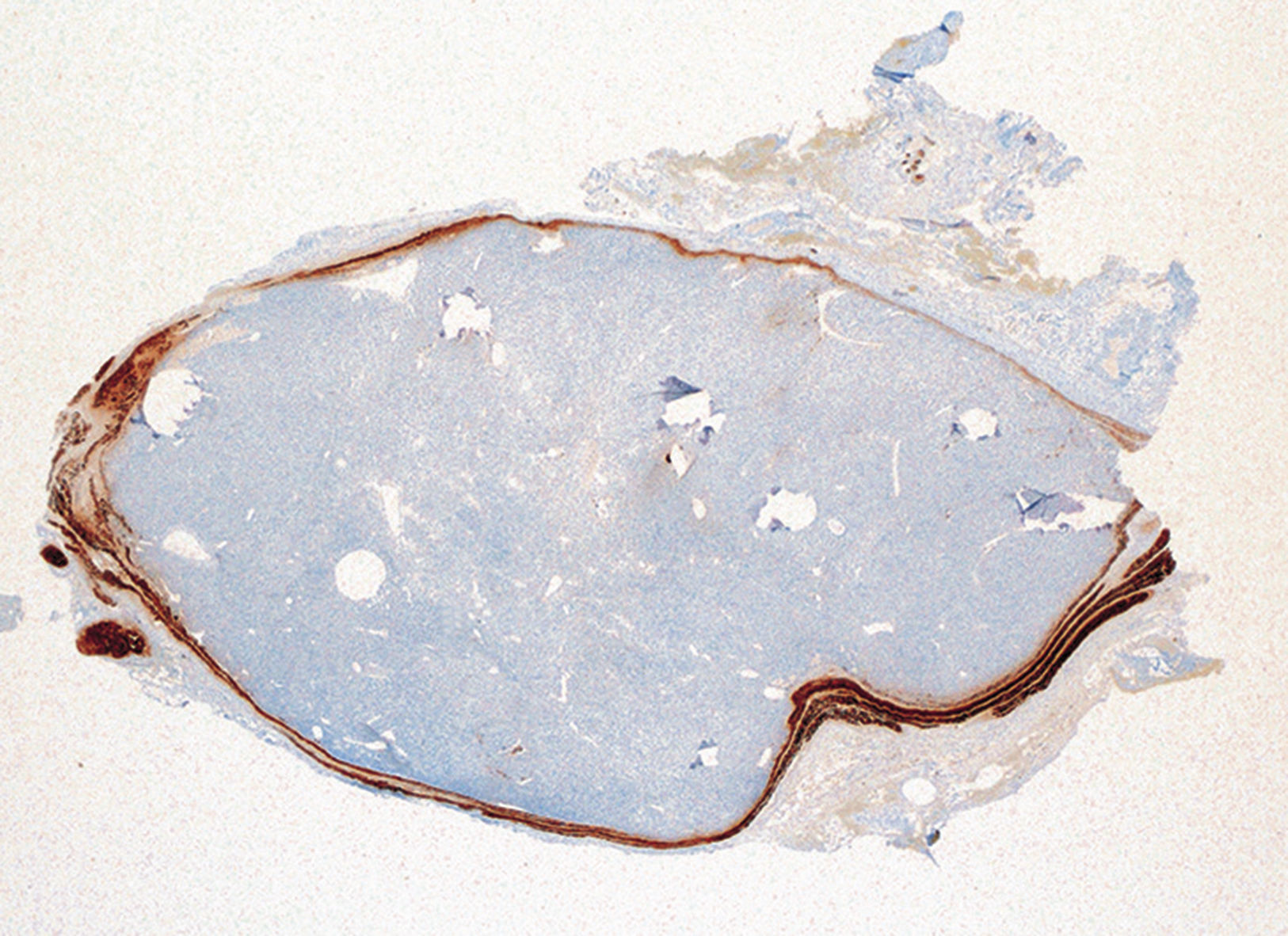
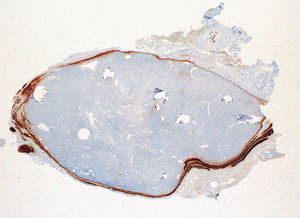
El informe anatomopatológico final describía un adenoma paratiroideo de 0,94g rodeado por tejido neuronal (fig. 2).
El paciente fue dado de alta en régimen de cirugía de corta estancia con un calcio de 10,5mg/dl y una PTHi de 9,2pg/dl mostrando desde el postoperatorio inmediato una parálisis recurrencial izquierda.
Actualmente, con un seguimiento de un año y 2 meses, presenta unos niveles de calcio y paratohormona dentro de la normalidad. A pesar de la mejoría tras la rehabilitación, persiste con disfonía y fonastenia al final del día, escala GRBAS 2-0-2-3-0.
Como se ha indicado anteriormente, las glándulas paratiroides se originan a partir del tercer y cuarto arco branquial descendiendo hasta la región dorsal del tiroides a lo largo de la sexta semana de la embriogénesis1. En torno a un 6-22% de las veces estas glándulas no se localizan en dicha región, conformando glándulas ectópicas. Aproximadamente el 60% de las glándulas ectópicas son dependientes de las glándulas paratiroides inferiores y el 40% de las superiores7–9. Posiblemente esto se deba a que el trayecto a realizar por las inferiores es más largo que las superiores. De esta forma, las glándulas paratiroides inferiores ectópicas se pueden ubicar en el timo, mediastino anterior, parénquima tiroideo, ligamento tirotímico o región submandibular. Las superiores habitualmente lo pueden hacer en el surco traqueo-esofágico, retroesófago o mediastino posterior.
Existe también la posibilidad de que se formen glándulas supernumerarias, característica que se ha descrito en el 13% de la población. El hecho de presentar una glándula supernumeraria aumenta la probabilidad de que su localización sea ectópica9.
Así, dada la gran variabilidad embriológica del tejido paratiroideo, aunque insólito, no resulta imposible que se formen glándulas paratiroideas dentro del nervio vago. Esto puede deberse a que el endodermo de los arcos branquiales y el ectodermo neural tiene un origen loco-regional común1. De esta manera, una serie de autopsias llevadas a cabo en 32 niños menores de un año identificó tejido paratiroideo intravagal hasta en 4 (6%) de los 64 nervios10.
Hasta la actualidad se han publicado solo 17 casos de ganglio paratiroideo intravagal en la literatura inglesa y francesa2–7. Una parte de los casos eran glándulas supernumerarias y se presentaron como hiperparatiroidismo primario persistente o recidivante. En 12 de ellos se consiguió una enucleación sin lesión del nervio. El abordaje quirúrgico de los mismos ha variado notablemente, habiéndose practicado en los 2 últimos casos, igual que en el nuestro y al contrario que los previos, una cirugía con abordaje directo. El avance en las técnicas de imagen ha mejorado la identificación preoperatoria de la lesión causante del hiperparatiroidismo siendo el abordaje directo el indicado en estos casos, evitando, en la medida de lo posible, las complicaciones asociadas al abordaje clásico.
En conclusión, aunque sea excepcional, existe la posibilidad de identificar un adenoma paratiroideo en una localización intravagal, especialmente en aquellos casos de hiperparatiroidismo persistente o recurrente con pruebas de imagen que identifiquen una tumoración sospechosa en esta localización. En estos casos se ha de priorizar la vía de abordaje directo y realizar una enucleación siempre que sea técnicamente factible.
Agradecer la colaboración de la Unidad Docente de Cirugía General del Hospital de Galdakao-Usansolo, compuesta por los Dres. Salvador Mateo, Igor Alberdi y Marta Calvo.