Introducción
En la actividad diaria de cualquier servicio hospitalario es importante el análisis de la calidad asistencial que se está ofreciendo, ya que únicamente conociendo lo que se está realizando y los resultados obtenidos se pueden detectar los errores o aciertos que dentro de la actividad asistencial habitual se producen y, así, corregirlos o mantenerlos.
A raíz del programa de cirugía de resección pulmonar de corta estancia1, que consiste, en la actualidad, en el control de las enfermedades concomitantes, información al paciente y familiares, uso de catéter paravertebral para la analgesia, no utilizar mórficos en el postoperatorio, retirada precoz del drenaje pleural (el primero a las 36 h y el segundo 24 h más tarde) independientemente del débito (sólo se mantiene por la fuga aérea), movilización y alimentación precoz (a las 18 h), programa de fisioterapia preoperatoria y postoperatoria intenso que se inicia 3 semanas antes de la intervención, creímos conveniente recoger mensualmente desde el año 1998 la actividad asistencial efectuada, la morbimortalidad de los pacientes tanto quirúrgicos como no quirúrgicos, ya fueran urgentes o no, la estancia media hospitalaria y la tasa de reingresos. En el presente estudio analizamos los resultados de la actividad del Servicio de Cirugía Torácica del Hospital Universitari de Girona en la cirugía de resección pulmonar (lobectomías y neumonectomías programadas) realizada entre los años 2001 y 2005, en cuatro áreas: a) estancia media; b) mortalidad; c) complicaciones, y d) tasa readmisiones.
Material y método
Se analizó a todos los pacientes a quienes de forma programada se les había realizado una lobectomía o neumonectomía entre el 1 de enero de 2001 y el 31 de diciembre de 2005 en el Hospital Universitari de Girona.
Se analiza de forma independiente la estancia media postoperatoria sin eliminación de valores extremos, el índice de mortalidad y sus causas, el índice de complicaciones y cuáles son estas complicaciones, así como la tasa bruta de readmisiones.
Resultados
En este estudio se han analizado 350 procedimientos (283 lobectomías y 67 neumonectomías) realizados entre los años 2001 y 2005. Las enfermedades que propiciaron los procedimientos están descritas en la tabla 1, donde podemos observar el predominio del carcinoma broncogénico como ente nosológico principal de los procedimientos realizados.
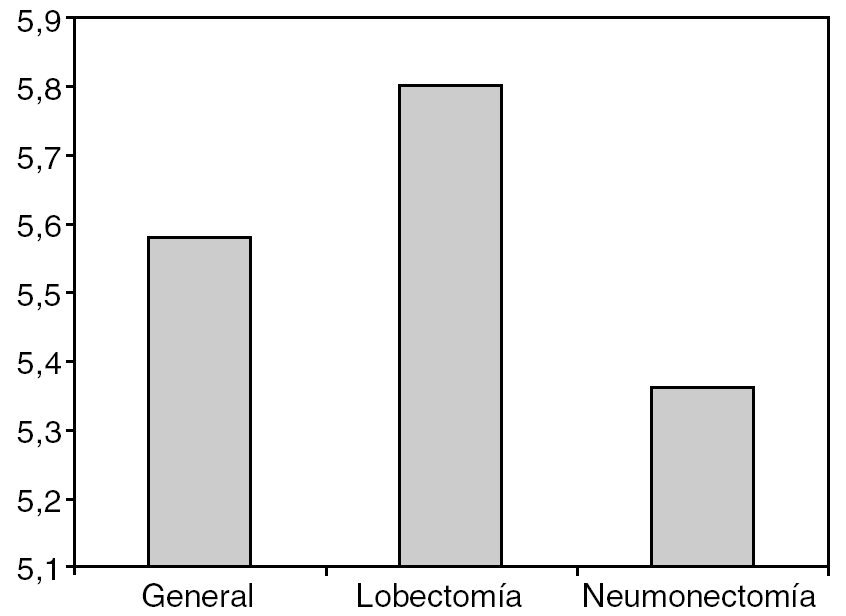
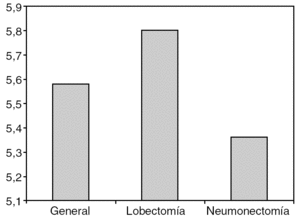
La estancia media postoperatoria observada ha sido de 5,8 ± 2,8 días para las lobectomías y de 5,36 ± 1,8 días para las neumonectomías (fig. 1).
Fig. 1. Estancia media (días) de los pacientes en el Hospital Universitario de Girona.
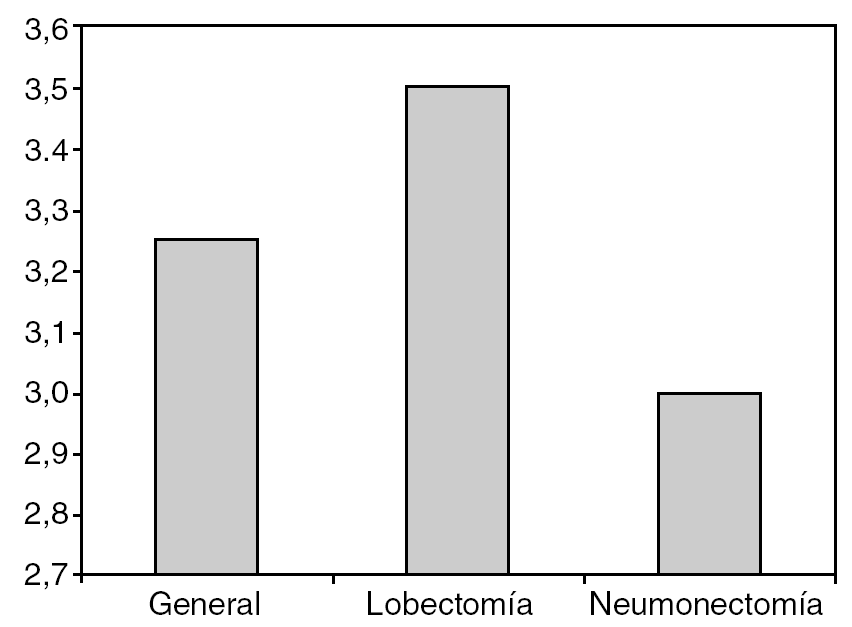
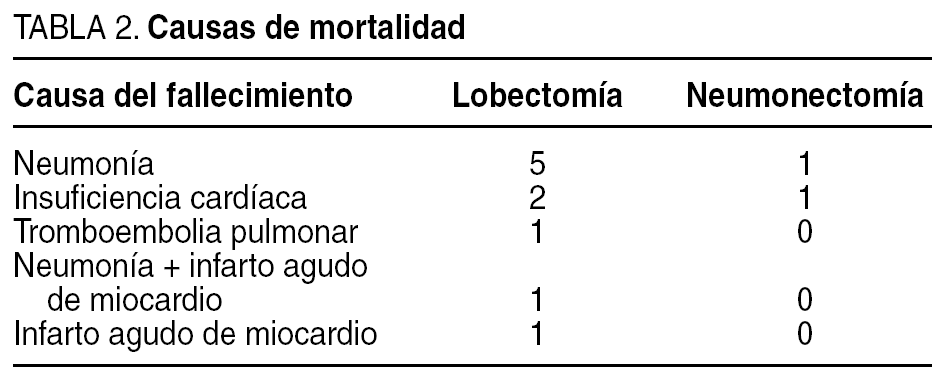
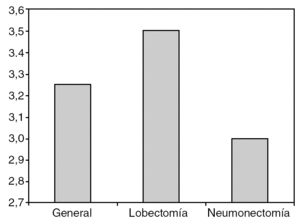
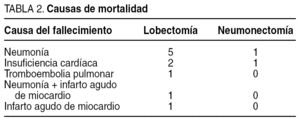
El índice de mortalidad observado ha sido del 3,5% en las lobectomías y del 3% en las neumonectomías (fig. 2). Las causas de la mortalidad están descritas en la tabla 2.
Fig. 2. Índice de mortalidad observado en el Hospital Universitario de Girona.
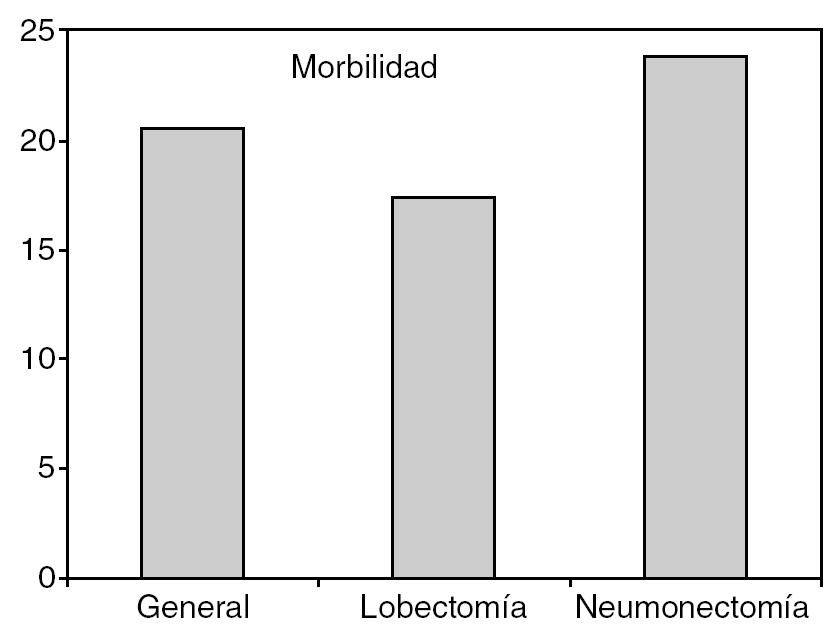
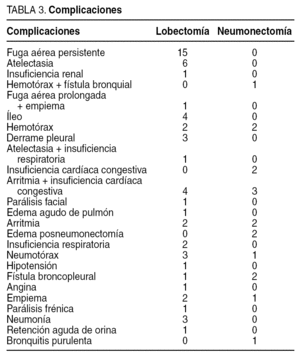
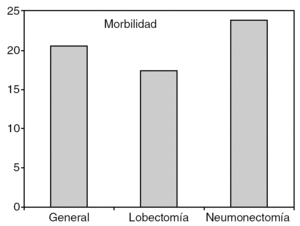
El índice de complicaciones observado ha sido del 17,3% en las lobectomías y del 23,8% en las neumonectomías (fig. 3). En la tabla 3 están descritas las complicaciones observadas. Hay que tener en cuenta que en nuestro servicio consideramos la fuga aérea persistente a la que supera los 4 días tras la intervención quirúrgica y no los 7 días habitualmente considerados.
Fig. 3. Índice de complicaciones en el Hospital Universitario de Girona.
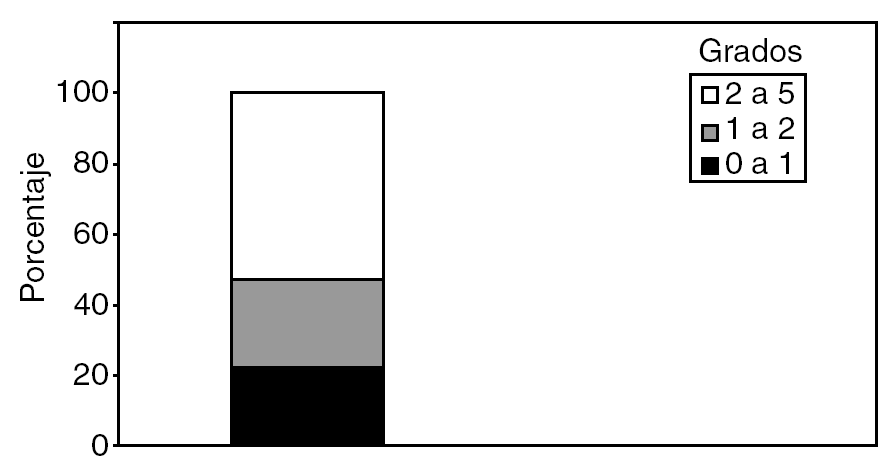
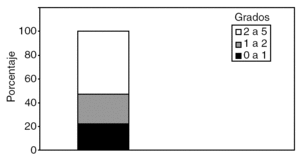
El grado de complejidad de los procesos se ha distribuido de la siguiente manera: el 22%, entre 0 y 1; el 25%, entre 1 y 2, y el 53%, entre 2 y 5 (fig. 4).
Fig. 4. Grado de complejidad. Porcentaje de pacientes en cada grupo de complejidad en el Hospital Universitario de Girona.
La tasa de readmisiones se ha situado en el 7%, y la esperada ha sido del 4,3%.
Discusión
Debido a la importancia de conocer si el trabajo asistencial realizado por un servicio hospitalario mantiene unos mínimos de calidad, creemos que es importante analizar los resultados obtenidos. Asimismo, se debe intentar mejorar los resultados obtenidos allá donde se observen situaciones deficitarias e intentar mantener o, si es posible, mejorar los resultados cuando éstos sean buenos.
Tras haber iniciado el estudio prospectivo de la actividad asistencial tras la puesta en marcha en 1998 del programa de cirugía de resección pulmonar de corta estancia1, en el que se recogían mensualmente los datos de pacientes atendidos, enfermedad que conducía al ingreso, la cirugía realizada y si era programada o urgente, el tipo de ingreso (urgente o programado), la mortalidad de los pacientes y la causa de la mortalidad, la morbilidad de los pacientes y la causa de la morbilidad, la estancia media hospitalaria y la tasa de reingresos, hemos decidido analizar un período amplio de actividad asistencial (5 años) para observar qué resultados estamos obteniendo.
Dado que era importante en el análisis comparativo que la complejidad de los pacientes fuera similar a la de otras series publicadas, agrupamos esta complejidad en 3 grupos (0 a 1, 1 a 2 y 2 a 5); el orden numérico creciente estaba directamente relacionado con la complejidad (0: complejidad mínima, 5: complejidad máxima) en función de la codificación CMBD y del análisis que IASIST efectúa para nuestro centro y cuyos resultados están publicados en la intranet del hospital. Observamos que el grado de complejidad de los pacientes atendidos en nuestro centro (el 53% con complejidad superior a 2) es superponible a la media de otros grupos nacionales2.
Siendo el grado de complejidad similar al de otras series nacionales publicadas2, los datos obtenidos son completamente comparables, y no se ven sesgados por una mayor o menor complejidad de la enfermedad atendida.
El primer punto a analizar fue la estancia media. En nuestro sevicio, gracias al programa de cirugía de resección pulmonar de corta estancia1, puesto en marcha en 1999, hemos conseguido una estancia media postoperatoria de 5,8 días para las lobectomías y de 5,3 días para las neumonectomías (fig. 1), mejorando los resultados que obtienen otras series (12,5 y 13,6 días, respectivamente)2 que probablemente no utilicen los criterios de alta que utilizamos en nuestro servicio con el programa de corta estancia. Creemos que esta diferencia en la estancia se debe a los buenos resultados que obtenemos con el programa de corta estancia que estamos analizando y que se basa en la fisioterapia respiratoria preoperatoria intensa, la pronta movilización de los pacientes y en la retirada precoz de los drenajes pleurales1,3. Ello no ha comportado una mayor tasa de reingresos (7%) que en otros grupos (7,6%)2, hecho que nos reafirma a seguir con el programa de cirugía de corta estancia, que en la actualidad estamos intentando mejorar mediante un prototipo que permite mantener un drenaje aspirativo ambulatorio en los pacientes con fuga aérea persistente dependiente de la aspiración.
El segundo punto a comparar ha sido la mortalidad. En este punto obtenemos una mortalidad para la lobectomía del 3,5% y para la neumonectomía del 3%. Esta mortalidad es similar a la que se observa en otras series2,4-7. En la tabla 2 tenemos desglosadas las causas de mortalidad de nuestra serie, donde observamos que en las lobectomías nuestra principal causa de mortalidad son las neumonías (50%), similar a lo descrito en otras series4-7, aunque hallamos causas no prevenibles como los infartos agudos de miocardio o los cuadros de insuficiencia cardíaca congestiva. En las neumonectomías, aunque el número de fallecidos es afortunadamente muy bajo, las causas siguen siendo la neumonía postoperatoria y la insuficiencia cardíaca congestiva.
El tercer punto a comparar ha sido el índice de complicaciones. En nuestro estudio, el índice de complicaciones ha sido del 17,3% para las lobectomías y del 23,8% para las neumonectomías, índice que se sitúa por debajo de los resultados de otras series2. Debe tenerse en cuenta que nuestro servicio considera complicación la presencia de fuga aérea durante más de 4 días y no durante más de 7 días que suele ser la definición habitual de fuga aérea persistente. Dado que no podemos comparar el tipo de complicaciones que se han producido ya que no disponemos del desglose en todas las series, creemos que en nuestro caso la reducción del índice de complicaciones se debe al intenso programa de fisioterapia preoperatoria y postoperatoria a que se someten nuestros pacientes según el programa de cirugía de corta estancia1. El desglose de las complicaciones que hemos obtenido se presenta en la tabla 3. En ella se puede observar que la causa más frecuente de complicaciones en las lobectomías ha sido la fuga aérea persistente (26,8% de las complicaciones), seguida de la atelectasia (10,7%). En las neumonectomías la complicación más frecuente ha sido la insuficiencia cardíaca secundaria a arritmia cardíaca (17,6%), seguida de insuficiencia cardíaca, arritmia, edema posneumonectomía, fístula broncopleural y hemotórax (11,7%).
El cuarto punto comparado ha sido la tasa bruta de readmisiones, que en nuestro estudio ha sido similar a la de otras series2, como ya hemos visto al comentar el primer punto de comparación.
Conclusiones
Aunque no es un estudio completo, dado que existen muchas variables que no han podido ser analizadas, creemos que los resultados obtenidos refuerzan nuestro concepto de que es posible aplicar con seguridad un programa de cirugía torácica de corta estancia. También refuerzan nuestros criterios en cuanto al manejo de los drenajes pleurales realizado en nuestro centro. Asimismo, refuerza nuestra idea de la importancia de un programa intenso de fisioterapia respiratoria preoperatoria y postoperatoria. Este estudio debería espolearnos a mejorar y/o mantener estos resultados, incidiendo allí donde flaqueamos para mejorar. Este análisis nos ha permitido reafirmarnos en nuestros programas asistenciales, aunque sin relajarnos, para poder mantener, y mejorar si es posible, los resultados asistenciales. Pese a todo creemos que podríamos mejorar la tasa bruta de reingresos y reducirla hasta el 4,5% esperado, probablemte mediante un programa de atención ambulatoria del paciente en el postoperatorio.
Correspondencia: Dr. X. Baldó.
Servicio de Cirugía Torácica. Hospital Universitari de Girona
Dr. Josep Trueta. Avda. de França, s/n. 17007 Girona. España.
Correo electrónico: 29082xbp@comb.es
Manuscrito recibido el 6-11-2006
y aceptado el 29-1-2007.