Los cirujanos cardiovasculares y del aparato digestivo deberían estar al corriente de las múltiples alternativas de abordaje de la aorta abdominal y sus troncos viscerales.
Artículo narrativo, ilustrado y dinámico de las diferentes maniobras quirúrgicas descritas con este objetivo.
Disección de 5 cadáveres realizadas durante tres cursos nacionales de Anatomía Quirúrgica aplicada a aorta integral, Cirugía hepatobiliopancreática y Cirugía abdominal digestiva.
Maniobras quirúrgicas descritas: abordaje aórtico inframesocólico longitudinal, abordaje aórtico supracelíaco, abordaje del tronco celíaco, tres tipos de abordaje de la arteria mesentérica superior: retroperitoneal tras maniobra de Kocher, supramesocólico e inframesocólico, maniobra de Cattell-Braasch y dos tipos de maniobra de Mattox: retrorrenal y prerrenal.
El conocimiento profundo de la anatomía intraabdominal es fundamental para la actuación quirúrgica sobre la aorta abdominal y el entrenamiento en cadáver a partir de la anatomía quirúrgica vascular y del tubo digestivo podría ayudar a desarrollar las habilidades quirúrgicas de los cirujanos en formación.
Access to the abdominal aorta and its visceral trunks is possible through several approaches.
Dissections of five cadavers performed during three National Surgical Anatomy courses applied to Aorta, Hepatobiliopancreatic and Digestive Surgery. Videos and pictures were taken throughout the dissections and showed different abdominal aorta approaches.
Abdominal aorta and visceral trunks approaches: longitudinal inframesocolic access, supraceliac clamping, celiac trunk dissection, superior mesenteric artery approaches (retroperitoneal after Kocher menoeuvre, supramesocolic or inframesocolic), Cattell-Braasch manoeuvre and mattox manoeuvre: retrorenal and prerenal.
Correct knowledge of the intraabdominal anatomy is necessary to perform all the abdominal aorta surgical approaches. Cadaveric dissection could help to achieve this objective. Cardiovascular and digestive surgeons need to know the possible strategies in order to choose the one which is best suited for each patient.
El acceso a la aorta abdominal puede resultar hostil si el cirujano no está habituado a las diferentes técnicas descritas para su abordaje y control. Los cirujanos cardiovasculares y del aparato digestivo deberían estar al corriente de las múltiples alternativas de abordaje1,2.
A continuación se expondrán las diferentes maniobras para acceso de la aorta y sus troncos viscerales desde un abordaje transperitoneal, cada una de ellas acompañada de imágenes ilustrativas y un vídeo didáctico3.
Se ha realizado la disección de cinco cadáveres, tres preparados en formol, uno preparado en fresco y otro mediante técnica Thiel. Los especímenes fueron obtenidos según la regulación de la legislación nacional española.
Las disecciones fueron realizadas durante tres cursos nacionales de Anatomía Quirúrgica Aplicada:
Curso de Anatomía Quirúrgica Aplicada: Aorta integral. Unidad de Anatomía Quirúrgica Aplicada del Departamento de Anatomía y Embriología Humana de la Universidad de Valencia (Director: IMG).
Curso de Anatomía Quirúrgica Aplicada Hepatobiliopancreática. Unidad de Anatomía Quirúrgica Aplicada del Departamento de Anatomía y Embriología Humana de la Universidad de Valencia (Director: LSO).
Curso de Anatomía Quirúrgica Abdominal Digestiva en Cadáveres. Universidad Miguel Hernández de Elche (Director: AA).
Las maniobras quirúrgicas fueron realizadas por tres cirujanos cardiovasculares, dos cirujanos generales y del aparato digestivo especializados en cirugía hepatobiliopancreática y trasplante hepático y dos cirujanos generales y del aparato digestivo especializados en cirugía colorrectal.
Durante la descripción de cada uno de los abordajes, se detallan y discuten sus aspectos técnicos, aspectos prácticos, indicaciones, ventajas e inconvenientes. Con el objetivo de disminuir la posibilidad de complicaciones intraoperatorias y posquirúrgicas.
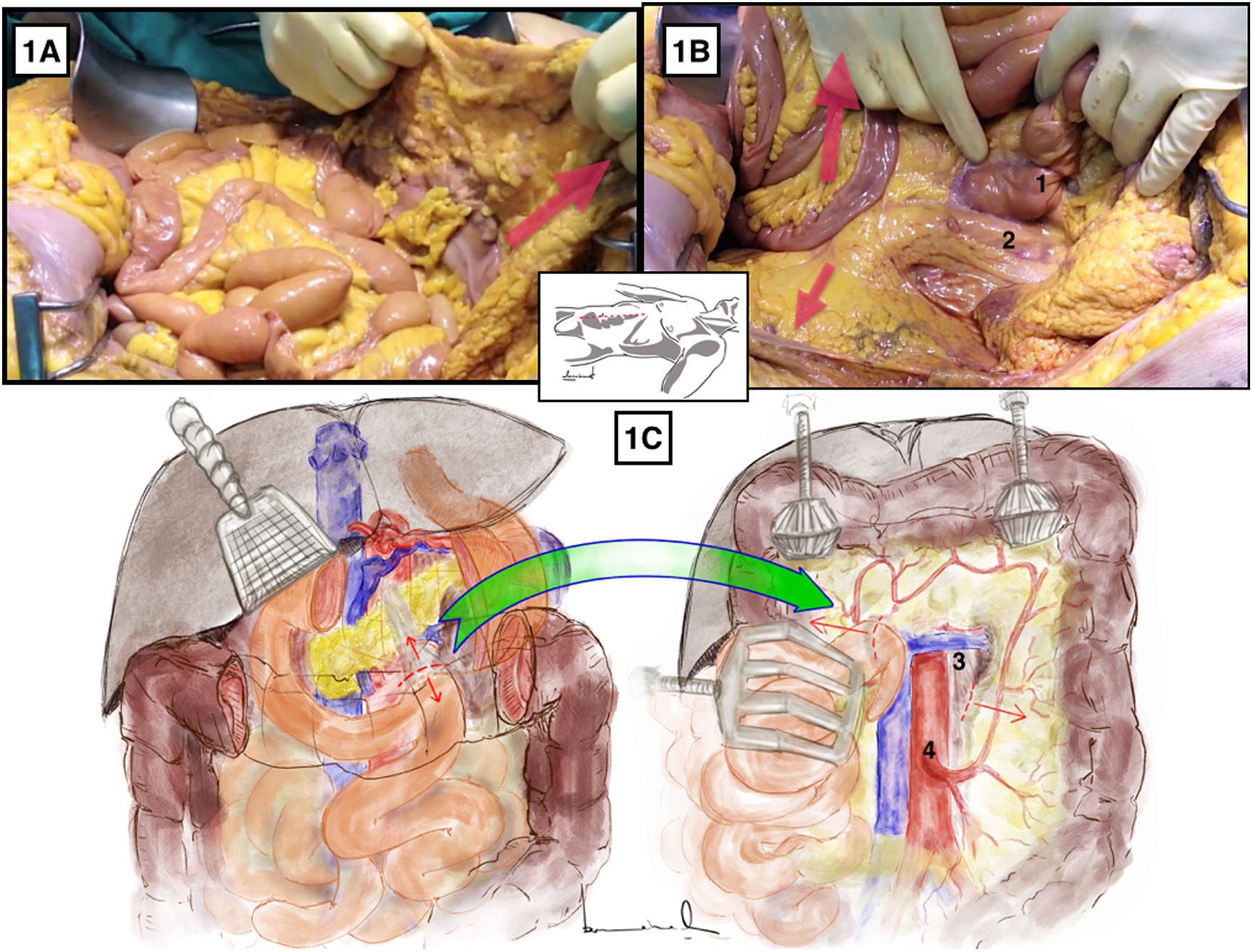
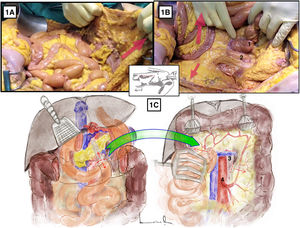
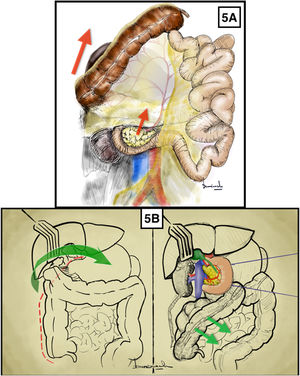
Abordaje aórtico inframesocólico longitudinal3-5 (Anexo [material disponible en la versión electrónica], vídeo 1)Técnica quirúrgicaTras laparotomía media transperitoneal, se realiza retracción hacia parrilla costal del colon transverso y del epiplón mayor (fig. 1A) y retracción lateral hacia la derecha del paquete intestinal que permite la identificación de la raíz del mesenterio y del ligamento de Treitz. Posteriormente, la retracción del colon sigmoide hacia la pelvis izquierda expone claramente el retroperitoneo que recubre la aorta (fig. 1B).
Acceso aórtico inframesocólico longitudinal. A y B) Demostración en cadáver en fresco. Las flechas rojas indican la dirección de tracción del colon transverso, paquete intestinal y sigma para conseguir la exposición correcta de la aorta infrarrenal. 1: ángulo duodenoyeyunal; 2: aorta. C) La línea discontinua roja indica la liberación del ángulo de Treitz para lograr una exposición correcta. Se muestran las estructuras anatómicas expuestas tras la apertura del retroperitoneo preaórtico. 3: vena renal izquierda; 4: arteria mesentérica inferior. El color de la figura solo puede apreciarse en la versión electrónica.
La disección comienza con la liberación del ángulo duodenoyeyunal o ángulo de Treitz, lo cual nos permite la movilización de la 4.ª porción duodenal hacia la derecha y desplazar el bloque duodenopancreático cranealmente (fig. 1C).
La incisión sobre el retroperitoneo anterior a la aorta permite la exposición de la pared aórtica anterior. La extensión de la incisión retroperitoneal cranealmente hacia el cuello proximal de la aorta permite la identificación de la vena renal izquierda (VRI), la cual marca el límite alto de la disección aórtica6 (fig. 1C).
La exposición distal de la aorta abdominal se consigue extendiendo la incisión retroperitoneal caudalmente por la superficie anterior derecha de la aorta. La arteria mesentérica inferior se localiza normalmente en la superficie anterior izquierda.
Indicaciones/ventajasEl abordaje inframesocólico longitudinal de la aorta abdominal es el más empleado por los cirujanos vasculares ante un aneurisma de aorta infrarrenal.
Aspectos prácticosDependiendo de la extensión distal del aneurisma, puede que se necesite extender la incisión retroperitoneal por debajo de los vasos ilíacos7.
A la hora de realizar un clampaje aórtico, una disección minuciosa de la aorta ayuda a minimizar lesiones inadvertidas de las arterias lumbares que salen de la aorta posterior. La identificación de las arterias renales en este punto nos orienta sobre la decisión del lugar de clampaje proximal8.
Respecto al clampaje proximal, normalmente se requiere una longitud de al menos 1cm de aorta infrarrenal «sana» o no aneurismática para evitar realizar un clampaje suprarrenal2. En ocasiones se encuentran grandes canales linfáticos que cruzan por encima del cuello aórtico3. La ligadura de estos vasos linfáticos o su coagulación mediante sellantes vasculares ayuda a prevenir la fuga linfática postoperatoria. Si para realizar este clampaje se necesitara mejorar la exposición, la vena mesentérica inferior podría ser ligada y dividida y el drenaje venoso del colon izquierdo dependería de la arcada marginal pericólica que desemboca en la vena cólica media.
Respecto al clampaje distal de la aorta, hay que prestar atención a la proximidad de la cava mientras se diseca la aorta. La cava se encuentra en más proximidad en la aorta distal y se va alejando ligeramente a medida que avanzamos hacia proximal. La disección circunferencial de la aorta raramente es necesaria y pone en riesgo la lesión de estas arterias lumbares.
La disección circunferencial de las arterias ilíacas no suele ser necesaria ya que expone las venas ilíacas subyacentes a posibles lesiones.
Cuando el aneurisma engloba las ilíacas comunes, el control distal se consigue normalmente más allá de la bifurcación ilíaca. Esto conlleva la disección de las arterias ilíacas externa e interna, para lo cual necesitaremos realizar una decolación amplia del sigma. En estas situaciones la anastomosis distal normalmente se construye a nivel de la bifurcación ilíaca.
InconvenientesDurante esta maniobra, la evisceración del paquete intestinal puede provocar inestabilidad hemodinámica por la manipulación del plexo nervioso autonómico mesentérico superior además de favorecer la congestión venosa intestinal por compresión venosa.
En raras ocasiones, la VRI puede estar en posición retroaórtica, por lo que es fundamental un correcto conocimiento preoperatorio de la anatomía del paciente mediante angio-TC para evitar lesiones venosas catastróficas por el clamp proximal (el flujo sanguíneo renal es de 1200ml/min)9. Ocasionalmente, es necesaria la división de la VRI para la exposición de la aorta proximal infrarrenal. Si es así, debe seccionarse lo más próxima a su desembocadura en la vena cava para proteger su drenaje venoso a través de las venas adrenal, gonadal y renolumbar.
La arteria mesentérica inferior puede ser dañada en este abordaje o encontrarse ya ocluida de forma crónica en aneurismas de aorta abdominal. En estos casos, la vascularización del colon izquierdo y sigmoideo depende de la arcada vascular marginal pericólica que tiene su origen en la arteria cólica media10.
El plexo hipogástrico superior se sitúa justo sobre la bifurcación aórtica, por lo que se debe lesionar lo mínimo posible con el objetivo de disminuir al máximo las alteraciones en la función sexual. Si es necesaria la exposición y clampaje de vasos ilíacos, hay que tener en cuenta que la vena ilíaca común izquierda cruza por debajo de la arteria ilíaca común derecha11.
Abordaje aórtico supracelíaco2,12 (Anexo, vídeo 2)Técnica quirúrgicaPaciente en decúbito supino con un rodillo situado a nivel de T12 para elevar la columna. Se seccionan el ligamento redondo y falciforme y se coloca un retractor subcostal en el margen costal.
Movilización de lóbulo hepático izquierdo tras sección del ligamento triangular y coronario hepático izquierdos, sin llegar a la vena suprahepática izquierda.
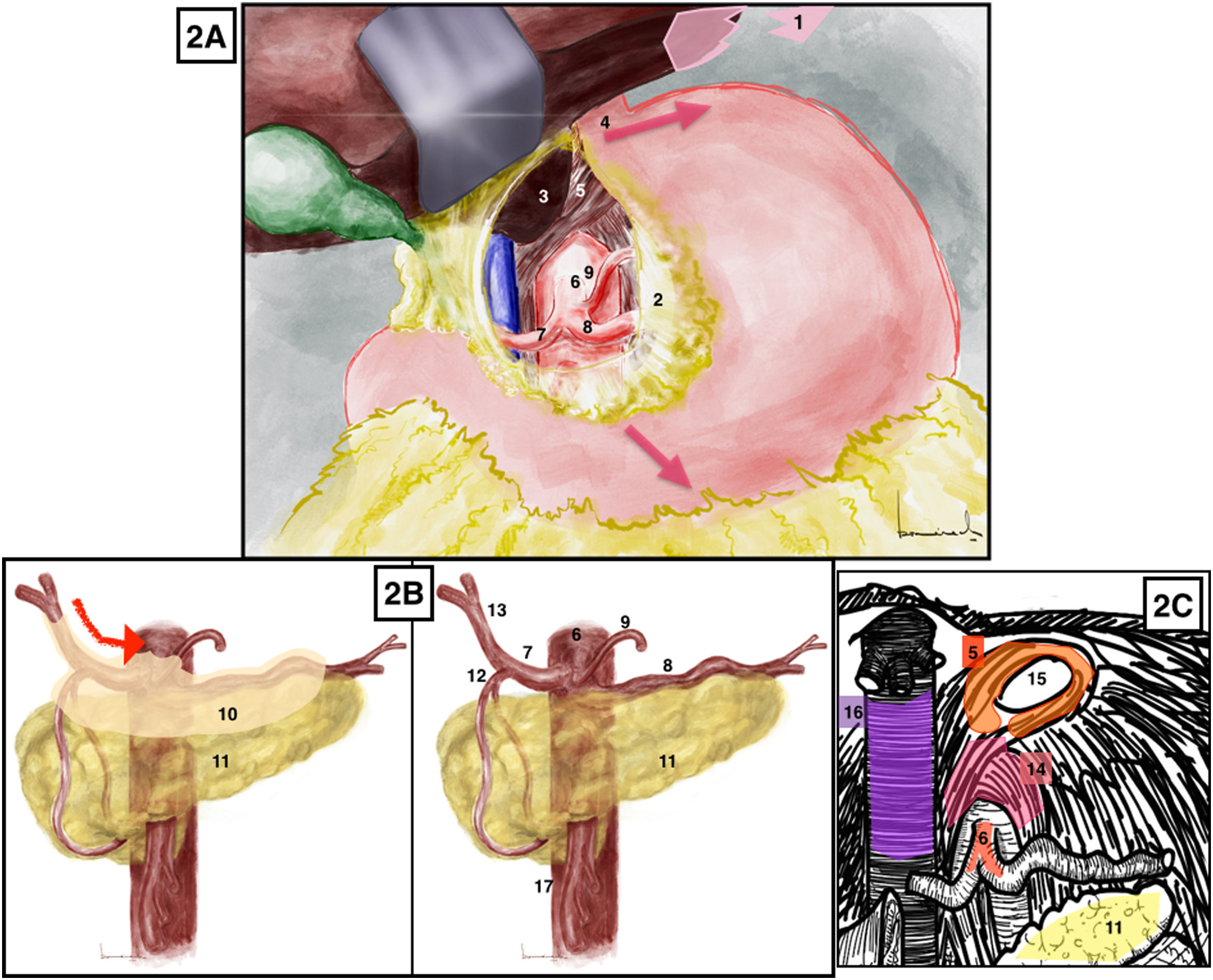
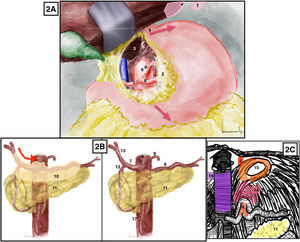
Apertura del omento menor hasta la membrana frenoesofágica que da acceso al lóbulo caudado hepático y a la región aórtica celíaca. El esófago, que se identifica gracias a la presencia de una sonda nasogástrica, y los dos nervios vagos se retraen hacia la izquierda. La aorta se expone seccionado el pilar diafragmático derecho (fig. 2A). La aorta supracelíaca ya puede ser clampada si fuera necesario. La palpación manual a nivel del hiato diafragmático permite la identificación de la aorta supracelíaca.
A) Abordaje aórtico supracelíaco. Las flechas rojas marcan la dirección de tracción esofagogástrica. B) Abordaje tronco celíaco. Flecha roja: dirección de apertura del peritoneo que cubre estructuras vasculares. C) Abordaje del tronco celíaco, identificación del ligamento arcuato. 1: ligamento triangular hepático izquierdo; 2: epiplón menor o ligamento gastrohepático; 3: lóbulo caudado hepático; 4: unión gastroesofágica; 5: pilares diafragmáticos; 6: tronco celíaco; 7: arteria hepática común; 8: arteria esplénica; 9: arteria gástrica izquierda; 10: peritoneo que recubre estructuras vasculares; 11: páncreas; 12: arteria gastroduodenal; 13: arteria hepática propia; 14: ligamento arcuato; 15: hiato esofágico; 16: vena cava; 17: arteria mesentérica superior. El color de la figura solo puede apreciarse en la versión electrónica.
En situaciones de urgencia con sangrado activo de una de las ramas principales aórticas, que por las características del paciente o por la situación intraoperatoria no puede realizarse un clampaje aórtico infrarrenal.
En aneurismas aórticos abdominales rotos sobre todo con la rotura localizada en la pared anterior, el control proximal debería realizarse inmediatamente tras abrir la cavidad peritoneal a nivel de la aorta supracelíaca.
En cirugía programada, ante la necesidad de revascularización de troncos viscerales (arteria hepática, arteria mesentérica superior), las arterias renales o arterias femorales.
Aspectos prácticosEn pacientes obesos con un tórax estrecho, la laparotomía se podría extender hacia una esternotomía media parcial.
Para realizar la exposición correcta, el «cul-de-sac» pleural derecho se desplaza cranealmente para permitir acceso a la aorta supracelíaca. Si se produce apertura accidental de pleura, se debe colocar un drenaje pleural.
En el clampaje aórtico supracelíaco es útil apretar el clamp contra la columna por las elevadas presiones que alcanza la aorta y así evitar que esta «expulse» el clamp.
La liberación lenta del clamp aórtico a nivel supracelíaco ayuda a prevenir caídas bruscas de la presión arterial.
InconvenientesNos podemos encontrar con una arteria hepática izquierda aberrante con origen en la arteria gástrica izquierda (10-25%). Por los que deberá ser respetada en el momento que seccionamos el epiplón menor o ligamento gastrohepático.
Este clampaje puede provocar severos cambios hemodinámicos. La liberación lenta del clamp ayuda a prevenir caídas bruscas de la presión arterial2,12.
Riesgo de reflujo gastroesofágico al dividir la crura diafragmática derecha, en un paciente con una anomalía del cardias esofágico previa.
Abordaje del tronco celíaco2 (Anexo, vídeo 3)Técnica quirúrgicaSe puede comenzar con la identificación de la arteria hepática común tras palpar thrill en el borde superior del páncreas o comenzar con la identificación de la arteria hepática propia en el hilio hepático y continuar hacia el tronco celíaco hasta la salida de la arteria gastroduodenal. En ese punto la apertura del peritoneo que cubre la arteria hepática común nos conducirá hasta el origen de la arteria esplénica y la arteria gástrica izquierda (fig. 2B). La apertura del ligamento arcuato facilitará la exposición del origen del tronco celíaco (fig. 2C).
Indicaciones/ventajasLa arteria hepática es la rama del TC más frecuentemente usada como diana de revascularización esplácnica ante una enfermedad oclusiva del tronco celíaco.
La arteria esplénica podría ser objeto de tratamiento por un aneurisma esplénico.
Maniobra de conocimiento indispensable en el tratamiento quirúrgico de las neoplasias pancreáticas.
Aspectos prácticosPara realizar el abordaje del tronco celíaco se puede comenzar en dos zonas anatomoquirúrgicas distintas. La primera es detectando directamente la arteria hepática común en el borde superior del páncreas mediante su palpación directa y la segunda es disecar la arteria hepática propia en el hilio hepático. Posteriormente la apertura del peritoneo a lo largo del borde superior del páncreas nos dirigirá hacia el origen del tronco celíaco. Por necesidades intraoperatorias, la arteria gástrica izquierda podría seccionarse ya que la colateralidad desde la arcada gastroepiploica suele ser suficiente13.
InconvenientesLa disección y exposición del tronco celíaco debe realizarse próxima a la pared aórtica para evitar incursiones en el tejido nervioso periaórtico que conforma el plexo celíaco.
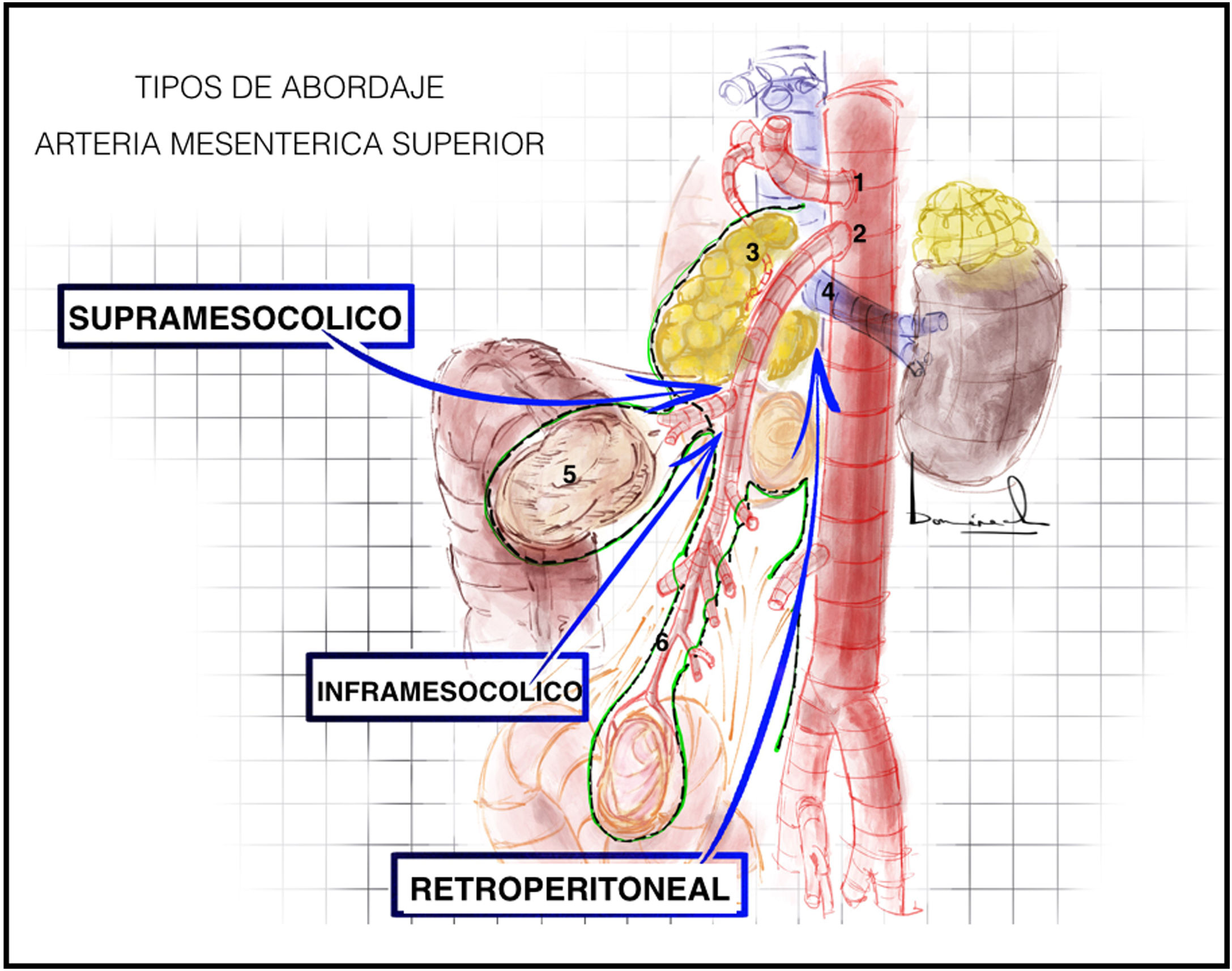
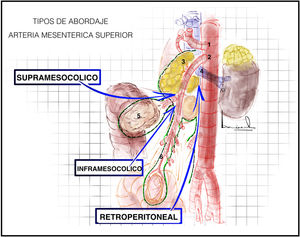
Abordaje de la arteria mesentérica superior2,14 (Anexo, vídeo 4)Hay tres tipos principales de abordaje de la arteria mesentérica superior (AMS): retroperitoneal, supramesocólico e inframesocólico (fig. 3).
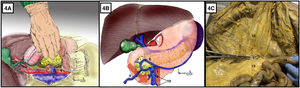
Plano posterior a duodeno y cabeza del páncreas (fig. 4A) tras maniobra de Cattell Braasch o de Kocher (que posteriormente se explicarán).
A) Abordaje retroperitoneal tras tracción duodeno-pancreática hacia el hombro izquierdo del paciente. B) Identificación del tronco gastrocólico de Henle mediante abordaje supramesocólico de la arteria mesentérica superior. La flecha roja indica la dirección de la disección para el abordaje de la arteria mesentérica superior. C) Simulación en cadáver formolizado de abordaje inframesocólico, tracción superior del colon transverso y tracción inferior de primera asa yeyunal. 1: arteria mesentérica superior; 2: vena mesentérica superior; 3: vena renal izquierda; 4: aorta; 5: vena cava; 6: vena gastroepiploica derecha; 7: vena pancreatoduodenal anterosuperior; 8: vena cólica derecha superior; 9: vena cólica media; 10: venas yeyunales; 11: colon transverso; 12: mesocolon; 13: mesenterio; 14: primera asa yeyunal. El color de la figura solo puede apreciarse en la versión electrónica.
Entre la 2.ª porción duodenal-cabeza de páncreas y mesocolon transverso (fig. 4B). En este abordaje la situación más lateral de la vena mesentérica superior hace que debamos acceder y seccionar el tronco gastrocólico de Henle para identificar la vena mesentérica superior y así poder movilizarla y alcanzar la AMS que se encuentra medial a esta.
Indicaciones/ventajasAcceso de la AMS para embolectomías ante un cuadro de isquemia mesentérica aguda oclusiva.
Identificación y valoración de posible infiltración de la AMS y vena mesentérica superior en neoplasias pancreáticas.
Posible maniobra a emplear si se decide realizar una hemicolectomía derecha con linfadenectomía D3 por neoplasia de colon derecho15.
Aspectos prácticosDurante la maniobra de abordaje supramesocólico, la variabilidad vascular del tronco gastrocólico de Henle puede dificultar el acceso a la vena mesentérica superior. La identificación de la vena cólica derecha superior, que drena desde el ángulo hepático del colon al tronco gastrocólico de Henle, facilita esta maniobra (fig. 4B). Está presente en el 95% de los pacientes y es la primera vena con la que nos encontraremos si realizamos este abordaje de forma lateral16.
InconvenientesEs importante respetar la vena cólica media para evitar necrosis venosa del colon transverso. Aunque si llegase a seccionarse, el retorno venoso a través de las arcadas marginales hacia la vena ileocólica y vena cólica izquierda suele ser suficiente.
Abordaje inframesocólicoTécnica quirúrgicaEntre mesocolon transverso y mesenterio de primeras asas yeyunales (fig. 4C). Se debe realizar tracción superior del mesocolon transverso y tracción inferior del mesenterio. Apertura del peritoneo visceral del mesenterio e identificación de los vasos mesentéricos superiores.
Indicaciones/ventajasEsta maniobra permite un acceso rápido y directo a la AMS y ofrece la posibilidad de realizar embolectomía anterógrada y retrógrada.
Aspectos prácticosLa tracción del mesocolon transverso y del mesenterio debe ser la correcta.
InconvenientesDebemos asegurarnos de realizar la apertura del peritoneo visceral del mesenterio y no del colon transverso, ya que podríamos disecar y seccionar por error los vasos cólicos medios.
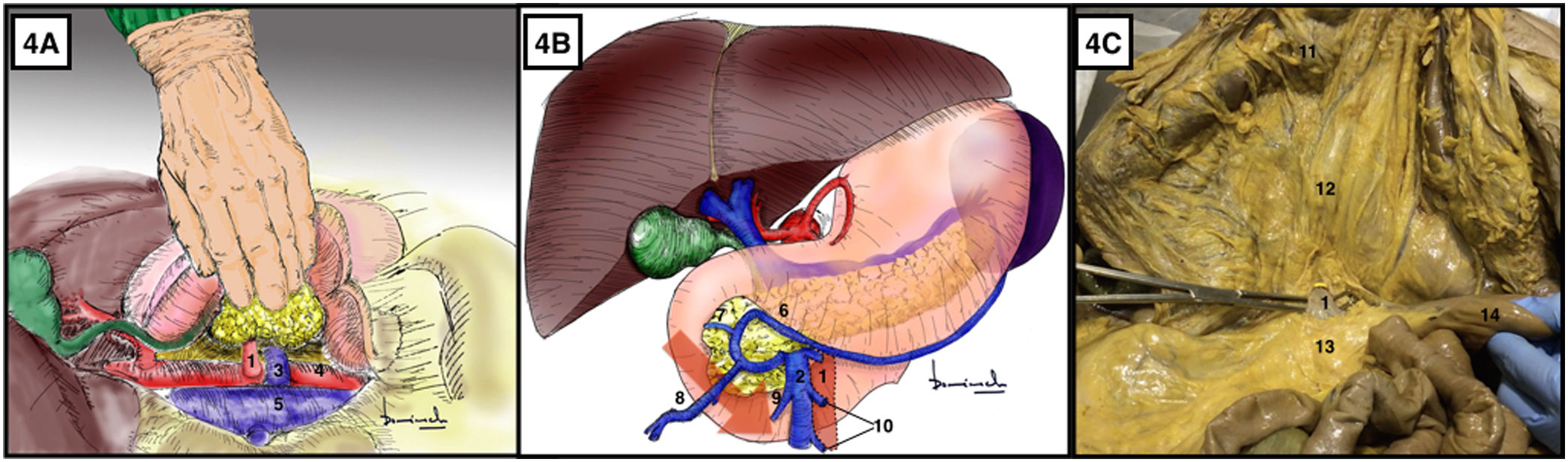
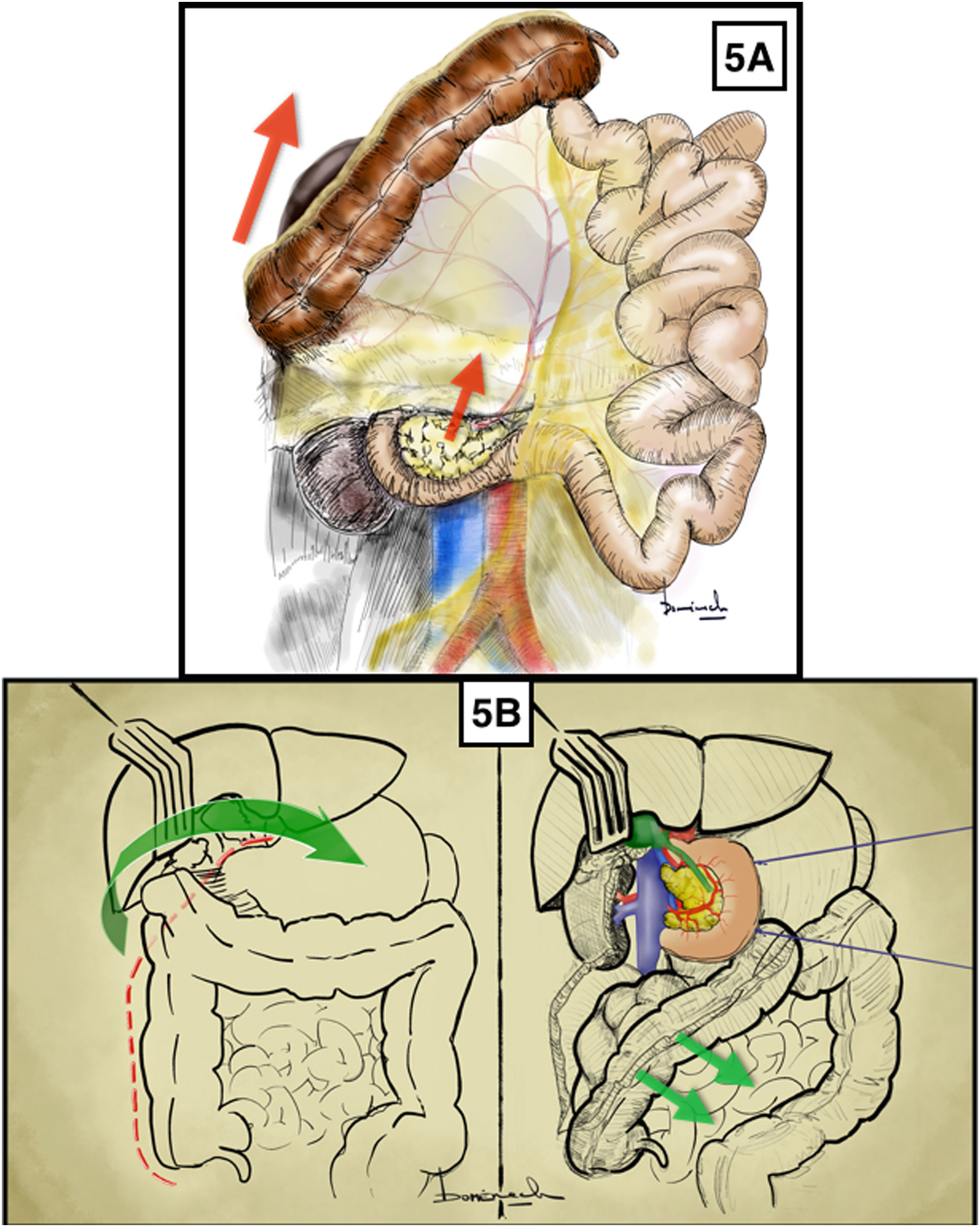
Maniobra de Cattell-Braasch17,18 (Anexo, vídeo 5)Técnica quirúrgicaApertura del ligamento parietocólico derecho desde el íleon terminal en sentido ascendente hasta el ángulo hepático del colon (ambos incluidos). El colon ascendente se libera del retroperitoneo por la fascia embriológica de Toldt (fig. 5A).
Maniobra de Cattell-Braasch. A) Liberación de colon y duodeno a través del plano embriológico de la fascia de coalescencia de Toldt. Las flechas rojas indican el sentido de la tracción del colon derecho, duodeno y páncreas. B) Liberación del ángulo hepático primero y maniobra de Kocher posteriormente. Las flechas verdes indican la dirección de tracción del ángulo hepático del colon. El color de la figura solo puede apreciarse en la versión electrónica.
A continuación se procede a la liberación retroduodenopancreática mediante la maniobra de Kocher.
Maniobra de Kocher: el ayudante debe medializar con pinza triangular o sujeción manual la segunda porción duodenal para ejercer tracción-contratracción respecto al retroperitoneo siempre en dirección hacia el hombro izquierdo del paciente. El cirujano debe combinar la disección roma y con tijera de las adherencias del duodeno y cabeza de páncreas al retroperitoneo.
Con estos dos movimientos se medializa: duodeno y cabeza de páncreas, paquete intestinal, ciego, colon ascendente y ángulo hepático. En esta maniobra el riñón derecho se mantiene «in situ».
El hilio hepático representa el límite superior de la maniobra. La vena mesentérica inferior representa el límite medial.
La maniobra de Kocher también se puede realizar directamente con la liberación del ángulo hepático y posterior medialización duodeno-pancreática (fig. 5B).
Indicaciones/ventajasEstas maniobras exponen la cara posterior del páncreas y la segunda y tercera porción duodenal y facilitan el abordaje retroperitoneal del origen de la AMS, situada justo por encima de la VRI. También se obtiene una excelente exposición del uréter y el riñón derechos con su pedículo vascular renal. Además pueden exponer la vena cava infrahepática, los vasos gonadales derechos y la aorta infrarrenal hasta su bifurcación.
Aspectos prácticosLa maniobra de Kocher se realiza mediante liberación del ánguo hapático de colon y posterior acceso al retroperitoneo situado tras la segunda porción duodenal y pancreática. Mientras que en la maniobra de Cattell-Braasch se accede al mismo plano pero mediante la decolación completa del colon derecho e íleon terminal, a través de los planos conocidos como fascia embriológica de Toldt (entre colon derecho y retroperitoneo) y fascia embriológica de Treitz (entre cara posterior pancreática-duodenal y retroperitoneo)19. Por lo que la maniobra de Cattell-Braasch expone mayor superficie retroperitoneal.
InconvenientesTan solo 2-3cm de la AMS se puede disecar por este abordaje.
A la hora de realizar el abordaje retroperitoneal mediante maniobra de Kocher o de Cattell-Braasch, la tracción sobre el páncreas debería ser limitada para evitar rasgar las uniones de las arterias hepática y esplénica de este último, además de provocar una posible pancreatitis.
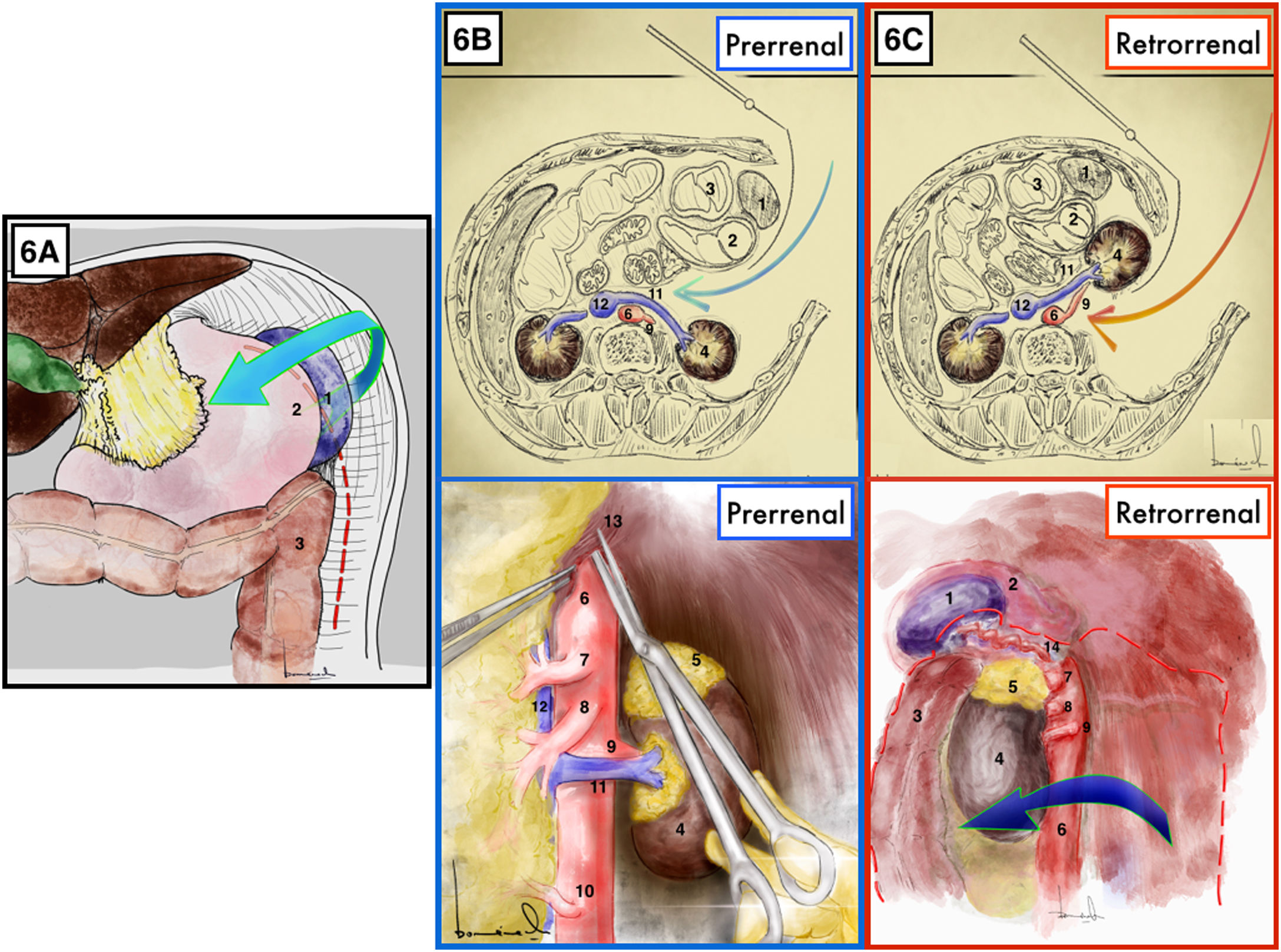
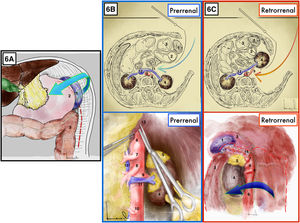
Maniobra de Mattox17,18 (Anexo, vídeo 6)Técnica quirúrgicaComienza con la sección del ligamento parietocólico izquierdo desde la fijación sigmoidea parietal al ligamento colofrénico, a continuación el ángulo esplénico del colon se moviliza en bloque junto a la bolsa omental y el bazo tras seccionar sus fijaciones al diafragma (fig. 6A).
Maniobra de Mattox. A) Comienza por la decolación izquierda y liberación esplénica de sus adherencias al peritoneo parietal. B) Mattox Prerrenal. C) Mattox retrorrenal. 1: bazo; 2: estómago; 3: bazo; 4: riñón izquierdo; 5: glándula suprarrenal izquierda; 6: aorta; 7: tronco celíaco; 8: arteria mesentérica superior; 9: arteria renal izquierda; 10: arteria mesentérica inferior; 11: vena renal izquierda; 12: vena cava; 13: pilares diafragmáticos; 14: arteria esplénica.
La liberación de las adherencias esplénicas junto con la movilización del bazo es el paso más delicado de este abordaje por el riesgo de rotura de la cápsula del bazo con necesidad en ocasiones de esplenectomía de urgencia (hasta 20%)17,18.
Existen 2 posibles abordajes:
Mattox modificado o prerrenal17(fig. 6B)Técnica quirúrgicaQuedan el riñón, la glándula suprarrenal y el uréter izquierdo en la parte posterior de la disección. La VRI drena en la cava sobre la cara anterior aórtica.
Indicaciones/ventajasPermite la exposición de un mayor segmento de la arteria mesentérica superior, la exposición del riñón izquierdo y su pedículo vascular al completo.
Aspectos prácticosEl pilar diafragmático izquierdo interfiere en el acceso a la aorta en el punto que esta sale del diafragma; por lo que puede ser seccionado o simplemente desconectado de la aorta tras dividir el ligamento arcuato.
InconvenientesDurante la maniobra de Mattox prerrenal, se debe tener cuidado al separar el riñón y la glándula suprarrenal del páncreas para evitar dañar cualquiera de estos tres órganos. Existe mayor riesgo de pancreatitis en el abordaje prerrenal que en el retrorrenal (hasta 5%)17,18.
Mattox o retrorrenal17(fig. 6C)Técnica quirúrgicaEl riñon se moviliza despegando su cara posterior de la fosa lumbar y retraído hacia delante y hacia la derecha junto con el resto de vísceras. Por lo que el bazo, la cola del páncreas, el estómago y el colon izquierdo y el riñon izquierdo se medializan hacia la derecha.
Indicaciones/ventajasEl abordaje retrorrenal permite un mejor acceso a la cara posterolateral de la aorta y a la arteria renal izquierda. Se usa principalmente para acceder a la aorta suprarrenal y permite un abordaje de la aorta abdominal al completo.
Aspectos prácticosUn punto clave durante la maniobra de Mattox retrorrenal es el posible sangrado por tracción de las venas renolumbares. Por lo que, si se identifica una vena renolumbar, se debe ligar y seccionar para evitar sangrados.
InconvenientesLa disección es extensa, y en pacientes heparinizados puede significar la pérdida de grandes cantidades de sangre intraoperatoriamente.
El concocimiento de los abordajes anatomoquirúrgicos de la aorta y sus troncos viscerales es obligatorio tanto para los cirujanos generales y del aparato digestivo como para los cirujanos vasculares.
Mediante esta disección en diferentes cadáveres se muestra los puntos clave anatómicos para realizarlos de forma correcta y así evitar morbilidad intraoperatoria innecesaria en pacientes reales. La experiencia aportada por diferentes especialidades en este trabajo aporta un valor añadido al mismo.
El entrenamiento en cadáver a partir de la anatomía quirúrgica vascular y del tubo digestivo podría ayudar a desarrollar las habilidades quirúrgicas de los cirujanos vasculares y del aparato digestivo en formación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.