Introducción
Las áreas clínicas se enmarcan en los Nuevos Modelos de Organización (1996) y en los planteamientos del Plan Estratégico del INSALUD (1997) como una alternativa a la tradicional configuración de nuestros hospitales1,2.
El control y la garantía de eficiencia y legalidad se establecen a través de la dirección-gerencia del hospital en el que está integrado.
El área clínica de un hospital del Sistema Nacional de Salud (SNS) es un modelo organizativo interno, para facilitar la gestión clínica y la atención integral del paciente3. Sus características básicas de funcionamiento son:
Integra servicios clínicos complementarios en una estructura funcional común (instituto) o un servicio clínico (unidad de gestión clínica).
La agrupación de servicios y especialidades relacionados con procesos asistenciales homogéneos, por líneas de producto/servicio.
Están basados en la atención focalizada en el paciente.
Pueden incluir también servicios o unidades clínicas del hospital, cuya actividad esté vinculada a la cartera de prestaciones/servicios ofertada.
Dirección única, a cargo de personal sanitario (facultativo con plaza en propiedad) nombrado como coordinador.
Se componen de equipos interdisciplinarios de profesionales.
Dotados de esquemas organizativos sencillos, con pocos niveles jerárquicos, mucha y fluida comunicación y participación interna, y rapidez en la toma de decisiones.
Dependiente jerárquicamente y tutelados por la gerencia del hospital.
Su sistema de trabajo se basa en la gestión clínica.
Autonomía de gestión, pero sin personalidad jurídica propia.
Tienen asignados unos recursos definidos y un presupuesto anual.
Gestión directa de sus recursos materiales y humanos.
Tienen organización y normas internas propias.
Evaluación continua del balance de resultados clínicos, económicos y de calidad.
Objetivos generales
Adoptar sistemas de gestión clínica basada en estándares, guías de actuación (protocolos, guías clínicas y vías clínicas), que permitan reducir la variabilidad en la actuación clínica para garantizar la eficiencia, la eficacia y la calidad asistencial.
Gestión integral de la asistencia sanitaria del paciente, sobre la base de procesos clínicos, en el menor tiempo posible.
Integrar a todos los profesionales en la toma de decisiones, asumiendo responsabilidades en la utilización y optimización de los recursos, para facilitar el desarrollo profesional y la incentivación del esfuerzo a realizar conforme a resultados.
Potenciar el trabajo coordinado e interrelacionado de las diferentes especialidades que componen el instituto o la unidad, orientado al paciente y establecer una organización de estructura horizontal.
Objetivos específicos
Mejora asistencial. El modelo organizativo que se pretende implantar mediante la creación de un instituto o una unidad permitirá alcanzar los objetivos establecidos en el contrato de gestión. En su plan de mejora asistencial, el instituto o unidad se debe comprometer a elaborar y llevar a cabo un plan de coordinación con atención primaria, y ofertar su cartera de servicios a otras áreas sanitarias carentes de líneas de producto disponibles en él, además de potenciar o crear las consultas de alta resolución. Compromiso de mejora en la cumplimentación de la documentación clínica, con la finalidad de obtener una información más precisa, y, mediante la codificación, conseguir registrar de forma fiel el proceso asistencial y su reflejo en el peso relativo.
Mejora de la calidad. El instituto o unidad desarrollará un programa de calidad total, que debe estar contemplado como línea de acción en el plan estratégico del hospital, y cuya finalidad es alcanzar el nivel de excelencia empresarial en un plazo máximo de 4 años. A la vez, se compromete a alcanzar los objetivos institucionales de calidad ya establecidos en el contrato de gestión. Las herramientas básicas para la mejora de la calidad serán los protocolos, guías clínicas y vías clínicas, así como la medicina basada en la evidencia científica.
Mejora económica. Estos objetivos están orientados hacia la optimización de la relación coste-efectividad por medio de: a) participación en los procesos de negociación con proveedores (implantes, material quirúrgico, nuevos equipos), en el marco de la Ley de Contratos de las Administraciones Públicas; b) cumplimiento del contrato de gestión; c) aplicación de protocolos de las consejerías en la utilización de pruebas diagnósticas, y d) establecimiento de economías de escala, pues al compartir recursos entre especialidades se reducen costes operativos y estructurales.
Material y método
Metodología
La creación de un área clínica, sea un instituto (concebido como agrupación de especialidades que atienden procesos interrelacionados) o una unidad clínica (una sola especialidad), que permite el desarrollo de un modelo organizativo moderno basado en el diseño voluntario, responsable y efectivo de gestión clínica, tiene que estar contemplado en el plan estratégico del hospital que lo va a solicitar. Y las especialidades que la forman se definen en la comisión de dirección.
Previsión normativa y régimen jurídico
En el ordenamiento sanitario aparece recogida una figura que ampara la constitución de las áreas clínicas (aunque en las normas reguladoras de la organización y planificación sanitaria no existe una previsión nominal idéntica de área clínica). Ello queda reflejado en el artículo 4 y 27 del Real Decreto 521/1987, de 15 de abril, por el que se aprueba el reglamento sobre estructura, organización y funcionamiento de los hospitales gestionados por el INSALUD4.
En su condición de instituciones sanitarias sin naturaleza jurídica propia, integradas en un hospital, las áreas clínicas estarán sujetas al mismo régimen jurídico que el hospital al que pertenezcan.
Creación
La propuesta de creación de un área clínica será:
1. Iniciativa de la Consejería de Sanidad/Salud: por criterios de planificación, organización y gestión. Apuesta institucional por las nuevas formas de gestión clínica5-8.
2. Iniciativa del hospital: por criterios de gestión y oportunidad, justificada su necesidad en el plan estratégico. Necesidad de mejorar la eficiencia y calidad asistencial: implica participación de los profesionales, mejora del modelo organizativo y fomenta el trabajo en equipo. La oportunidad de las obras de ampliación y reforma o la creación de un hospital permite establecer la ubicación física del área clínica. Precisa apoyo incondicional por parte de la consejería, el equipo directivo del hospital y las organizaciones sindicales para la creación del instituto o unidad. Cumplimiento del contrato de gestión del hospital. Disponibilidad de sistemas de información clinicoadministrativa y económica (GECLIF)9.
3. Iniciativa de los profesionales: formulada por escrito y firmada por la mayoría (2/3) del personal facultativo de los servicios o unidades que se pretendan adscribir al proyecto, y debe incluir: servicios o unidades, relación de peticionarios y firma, oferta asistencial del área clínica y la memoria justificada y oportunidad del proyecto. Compromiso, voluntad e ilusión de todos los profesionales por aplicar estas nuevas formas de gestión.
La iniciativa para la creación de un área clínica tiene que contar con el respaldo de todos los profesionales implicados (la mayoría) y ser asumida por el equipo directivo, expresando su compromiso para desarrollar dicho proyecto (elaborar el proyecto de factibilidad, revisar otras experiencias y adaptarlas a las características del hospital) y adoptar la decisión de transmitir dicho interés a los servicios centrales10. La dirección-gerencia solicitará por escrito a la Consejería de Sanidad/Salud su autorización para comenzar los procedimientos necesarios (hay diferentes fases) que permitan la creación del área clínica11,12. Tras la autorización, si el proyecto es factible, tienen que comenzar los contactos y reuniones con los representantes sindicales, a través de la junta de personal y el comité de empresa, junta técnico-asistencial y, a través de cada dirección, con los distintos profesionales implicados. Tras ser debidamente informados, se constituye la comisión redactora del estudio de factibilidad y se procede a realizarlo (en el INSALUD, se solicitaba autorización a la Dirección General de Planificación y Organización, que recababa la opinión de la Dirección General de Especializada y Primaria, para iniciar el estudio de factibilidad).
Factibilidad del proyecto. Se tiene que realizar el estudio de factibilidad con la colaboración de todos los profesionales del área y la dirección del hospital; hay que determinar las especialidades que formarán el instituto o las unidades, con una cartera de servicios por especialidades y nuevas técnicas diagnósticas y de tratamiento a incorporar. Se tiene que realizar una evaluación de los costes, tanto de personal como de material de consumo (implantes, medicamentos), costes por utilización de otros servicios, costes estructurales (logística, celadores, informática), costes de administración (control de gestión, registro), y determinar la actividad asistencial, basada en los objetivos del contrato de gestión de los años anteriores, concretándolos para el año siguiente, y nuevas acciones a desarrollar. Hay que realizar un análisis estratégico (plan estratégico) de la situación del área clínica a crear, que recoge los datos contenidos en el plan estratégico aprobado por la Consejería, y los datos específicos de las especialidades, mediante:
Análisis externo: a) marco general de actuación; b) escenario legal; c) estudio demográfico, y d) estudio socioeconómico.
Análisis específico: frecuentación hospitalaria, número de altas, características de los pacientes, su procedencia, etc.
Análisis interno: a) recursos (estructura física, recursos humanos, recursos materiales, equipamiento inventariado); b) análisis de actividad y casuística (consultas primeras, sucesivas, intervenciones quirúrgicas, GRD más utilizados); c) análisis de los sistemas de información: desarrollo del sistema de gestión presupuestaria y del proyecto GECLIF. Utilizar los recursos en lo relativo a archivo de historias clínicas, citación en consultas externas e inclusión en lista de espera quirúrgica, y d) análisis económico financiero: mediante convenios, tarifas con accidentes de tráfico y de trabajo.
El proceso de creación de centros autónomos tiene que cumplir 4 requisitos básicos: mejora de la calidad del servicio, factibilidad económica-presupuestaria del proyecto, gestión adecuada de los centros y suficiente consenso interno.
Aprobación del estudio de factibilidad. En la comisión redactora del estudio de factibilidad tiene que estar presente la dirección del hospital, representantes de los facultativos de los servicios y unidades de adscripción (para que el estudio pueda ser presentado, deberá contar con la conformidad de al menos 2/3) y los colectivos del personal sanitario no facultativo y personal no sanitario que se vincularán al área clínica, a fin de que puedan informarse sobre el contenido del documento y hacer constar sus opiniones. El estudio de factibilidad, en primera instancia, lo aprueba la gerencia, después de haber oído a los órganos de representación y participación. Con posterioridad, el acuerdo de aprobación lo tiene que ratificar la Consejería de Sanidad o Salud.
Proceso de homologación-acreditación. La homologación tiene 2 requisitos básicos bien diferenciados: la voluntad institucional mantenida de dotar a los centros sanitarios de autonomía real y la factibilidad de las propuestas de los centros como garantía de cambio del sistema. Dentro del escenario propuesto en el Plan Estratégico (1997)1 se establecen 3 fases bien diferenciadas:
Fase A: proceso de garantías de homologación (obligatoria para todos los centros). Es aplicable a las áreas clínicas, al no tener naturaleza jurídica propia y sí autonomía de gestión.
Fase B: proceso de homologación.
Fase C: adopción de medidas especiales.
Material: dotación
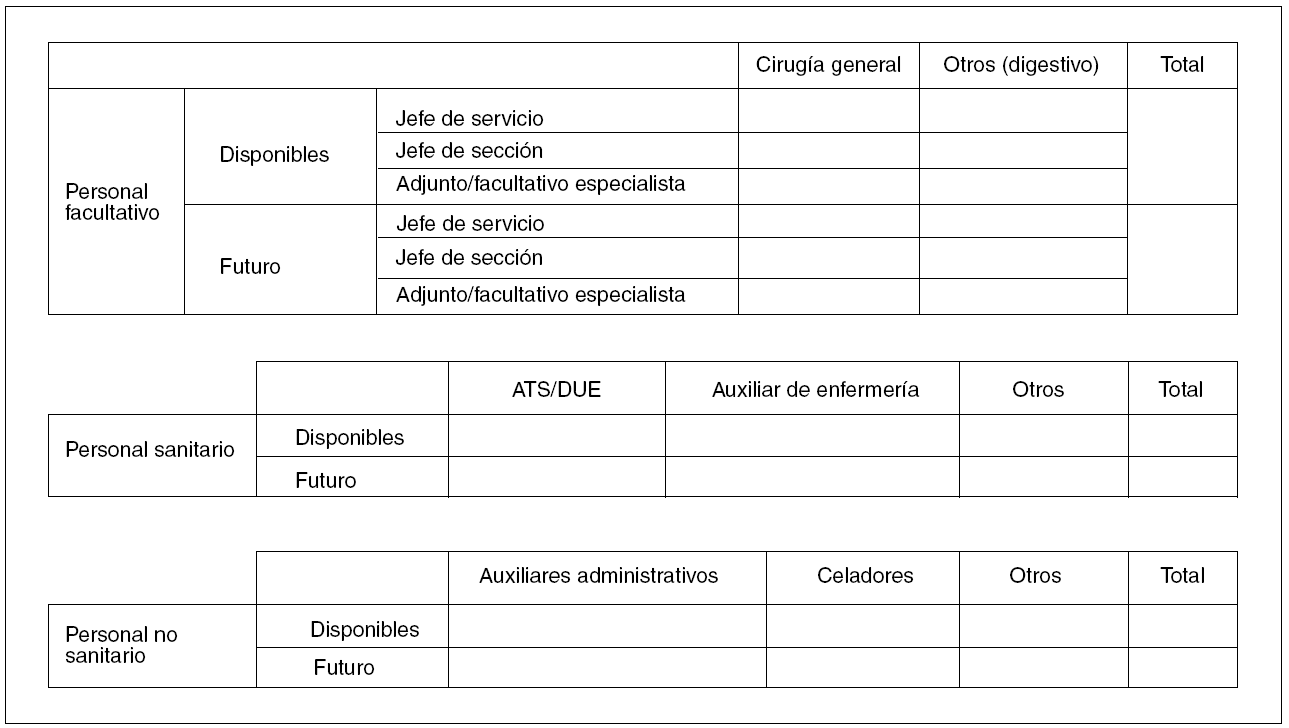
El área clínica gestiona los recursos de los servicios y unidades asignados. Con carácter previo al comienzo de las actividades, y una vez elegidos sus órganos directivos, se redactará un acta de constitución, firmada conjuntamente por la gerencia del hospital y la dirección del área clínica (fig. 1). El acta incluye la siguiente información:
Fig. 1. Recursos humanos de un área clínica (instituto o unidad de gestión clínica).
Recursos humanos: con puestos de trabajo, por categorías profesionales, y relación nominal de las personas que los desempeñan, así como el tipo de vinculación jurídica que mantienen con el hospital y la duración de esa vinculación, cuando proceda.
Equipamiento y mobiliario: inventariado y valorado.
Espacios físicos e instalaciones asignadas al área clínica, inventariados.
Material almacenado afecto al área clínica, valorado al último precio unitario que fue pagado por el hospital.
Presupuesto asignado a los servicios y unidades adscritos al área clínica para el ejercicio en el que se inició su actividad, prorrateado en función de la fecha de su puesta en marcha.
Otras obligaciones y derechos adscritos al área clínica: contratos de mantenimiento, compras o servicios devengados, equipamiento previsto en planes de necesidades del hospital, etc.
Reseña de la participación que le es imputable por compartir recursos con otros servicios no asignados al área clínica.
Estructura
El esquema organizativo es sencillo, permite la fluidez de las comunicaciones internas y rapidez en la toma de decisiones. Hay que garantizar la horizontalidad, simplicidad y operatividad.
El área clínica tiene 3 niveles básicos de responsabilidad: a) el núcleo coordinador: comité directivo; b) el núcleo directivo: coordinador del área clínica, y c) el núcleo operativo: unidades clínicas.
Comité directivo. Está constituido por el coordinador del área clínica y por los responsables de las unidades clínicas que la integran. El presidente del comité es el gerente del hospital o persona que designe. Una vez constituido el comité directivo del área clínica dispone de 2 meses de plazo para la elaboración de un documento de normas internas, donde se recogen las normas que regularán la actividad y la organización del área clínica y se establecen garantías de legalidad y de eficiencia. El documento de normas internas debe reflejar:
Espacio físico e instalaciones asignadas a la nueva organización inventariados.
Recursos humanos y descripción de los puestos de trabajo.
Organigrama.
Equipamiento y mobiliario inventariado y valorado.
Propuesta de financiación basada en la actividad.
Presupuesto indicativo para el primer ejercicio de puesta en funcionamiento (análisis de costes).
Normas de funcionamiento.
Coordinador del área clínica. Es un órgano unipersonal, que asume la responsabilidad de la gestión del área clínica, y es nombrado mediante el procedimiento de libre designación, por propuesta del comité directivo del área clínica y el gerente del hospital. El coordinador del área clínica tiene las responsabilidades asignadas en el artículo 26 del Real Decreto 521/19874.
Unidad clínica/unidad de gestión clínica. Es la estructura organizativa más elemental que integra el área clínica. Tiene funciones y/o productos bien definidos: realiza una actividad asistencial definida y cuantificable, utiliza equipamiento, instalaciones y espacios físicos definidos. El nombramiento y cese de los responsables de las unidades clínicas se realizará a propuesta del coordinador del área clínica.
Funciones
Las áreas clínicas de un hospital público del SNS tienen que definir, en primer lugar, su misión. Las funciones que adopta son:
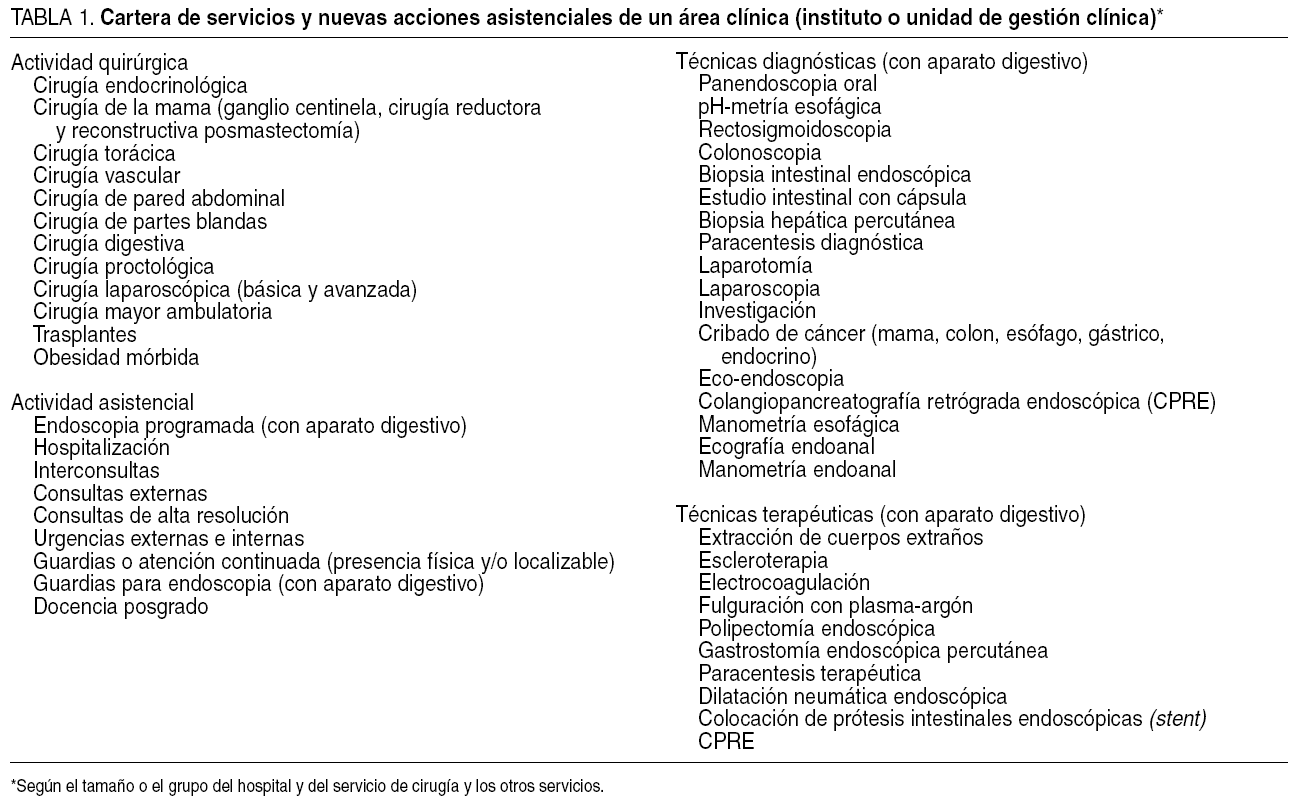
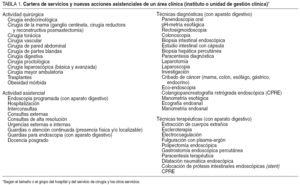
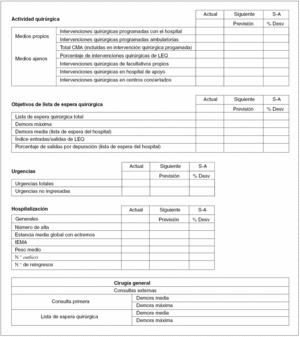
Funciones clínicas. Las áreas clínicas tienen asignadas todas las funciones que la normativa vigente atribuye a los servicios de atención especializada, en el ámbito preventivo, asistencial, docente e investigador, en relación con el grupo específico de procedimientos incluidos en su oferta (tabla 1 y fig. 2).
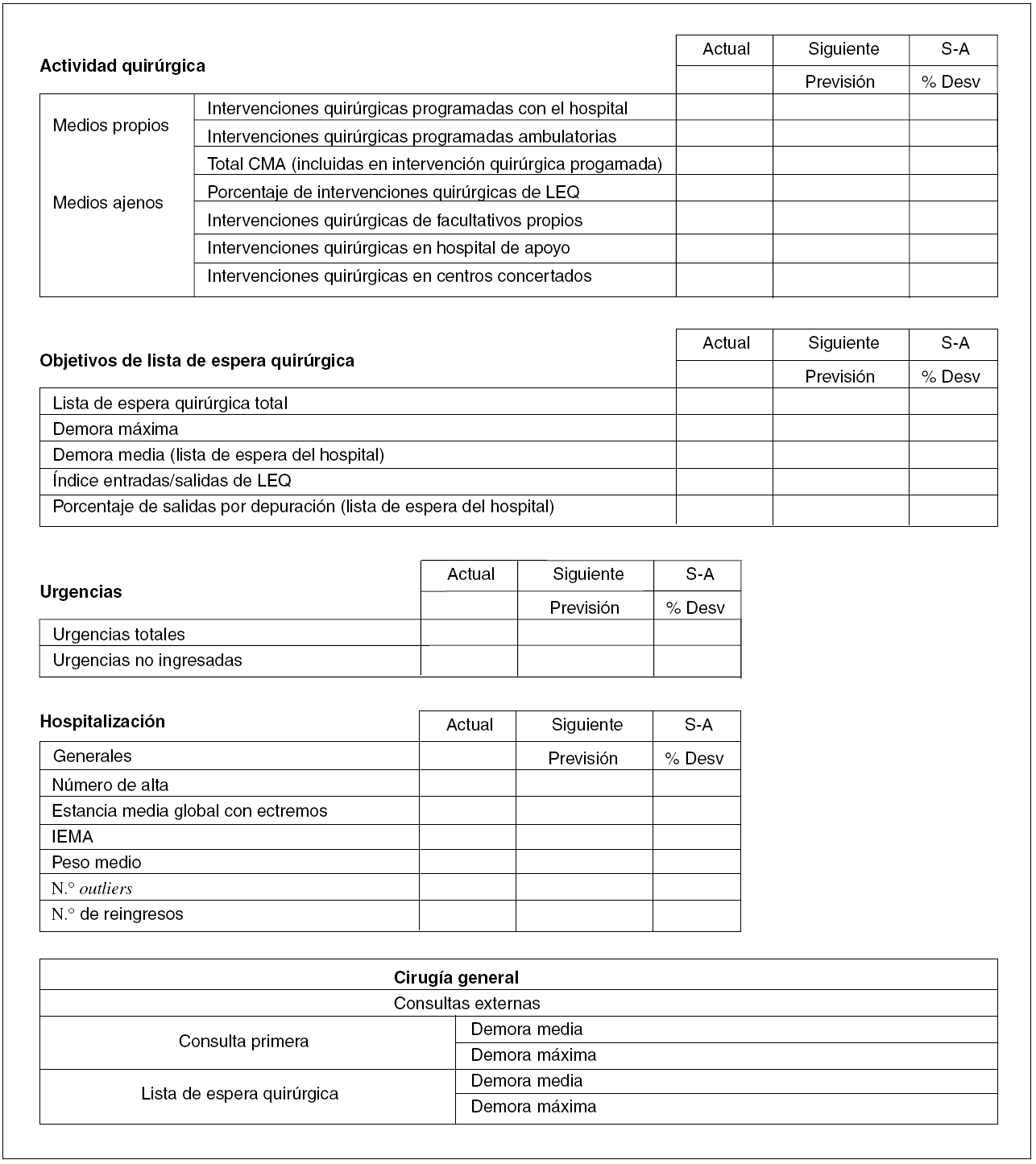
Fig. 2. Actividad asistencial de un área clínica (instituto o unidad de gestión clínica). LEQ: lista de espera quirúrgica; S-A: siguiente-actual; % Desv: porcentaje de desviación; CMA: cirugía mayor ambulatoria; IEMA: índice de estancia media ajustada.
Funciones gestoras. Las áreas clínicas tienen capacidad de gestión, tienen la responsabilidad del correcto funcionamiento de las unidades, de la actividad del personal, así como la custodia y la utilización adecuada de los recursos materiales asignados13,14.
Funciones de gestión clínica. La gestión clínica supone la gestión de las acciones, tareas y los recursos disponibles para mejorar la salud de los pacientes, realizada con la implicación activa y responsable de los profesionales. Se basa en la toma de decisiones con criterios de adecuación y coherencia en la utilización de recursos, respecto a sus propios objetivos sanitarios y los institucionales. Es un proceso de gestión de recursos sanitarios disponibles para satisfacer las demandas de atención de los ciudadanos de un modo rápido, homogéneo, efectivo, coordinado, equitativo y eficiente. Incorpora conceptos de calidad y eficiencia en la práctica clínica, "maximizando la efectividad de la asistencia y la satisfacción de los usuarios a un coste social razonable y sostenible, y aceptando que la ética médica individual debe asumir la preocupación por el bien común, consistente en que no debe considerarse sólo el bienestar individual del paciente actual, sino el bienestar de todos los pacientes de otros médicos e incluso de los pacientes potenciales del sistema"13-16.
Contrato de gestión
La norma-marco que regula la relación entre el área clínica y su hospital es el acuerdo de gestión anual (contrato de gestión), que debe ir acompañado de la memoria de gestión del área clínica correspondiente al año anterior. El coordinador del área clínica y el director gerente del hospital firmarán con la consejería el correspondiente contrato de gestión. El acuerdo de gestión (contrato de gestión) incluye:
Cartera de servicios, con los procesos y procedimientos diagnósticos y terapéuticos ofertados y sus respectivas tarifas.
Objetivos del área clínica.
Actividad asistencial, docente e investigadora.
Indicadores de calidad (cientificotécnica, satisfacción del paciente y la calidad percibida).
Financiación: previsión de ingresos (presupuesto, programas especiales y otros), y previsión de gastos (basados en la actividad).
La memoria de gestión incluirá un resumen de valoración general de los datos más significativos del área clínica del último año, y un apartado con los objetivos del área clínica, referidos a actividad, calidad, investigación, docencia, recursos y costes.
Previo a la firma del contrato de gestión, se informará al comité directivo del área clínica.
Plan de calidad total
El área clínica es un modelo organizativo para la gestión clínica, basado en los conceptos de atención focalizada o centrada en el paciente (tabla 2).
La calidad total debe dar respuesta a: satisfacción del paciente, excelencia de los profesionales y su práctica, organización, valor añadido como empresa de servicios y garantía de calidad corporativa17-19.
El concepto de calidad está implícito en la cultura clínica, por lo que es necesario construir sobre esta base:
La práctica de la medicina basada en la evidencia científica para fomentar la excelencia clínica y disminuir la variabilidad en la práctica clínica.
La evaluación de las tecnologías medicosanitarias, desde los aspectos de eficacia, necesidad, seguridad y eficiencia.
La adecuación, buscando la mejor combinación de prestaciones, estructuras, tecnologías y profesionales.
Sistemas de información propios de la gestión clínica.
Organización desde la atención focalizada o centrada en el paciente.
Resumen final
Los requisitos básicos para la creación de un área clínica son:
1. Mejorar la calidad del servicio.
2. Factibilidad económico-presupuestaria del proyecto.
3. Gestión adecuada de los recursos, de la actividad y los resultados.
4. Consenso interno de la totalidad o la mayoría de los profesionales.
5. Disponer de contabilidad analítica.
6. Calidad con excelencia empresarial (modelo de la EFQM).
Correspondencia: Dr. J.M. Vila y Blanco.
Avda. Pocito de las Nieves, 4, 2.° A.
28231 Las Rozas. Madrid. España.
Correo electrónico: jmvilab@telefonica.net
Manuscrito recibido el 3-3-2007 y aceptado el 4-7-2007.