El trasplante hepático es actualmente un tratamiento con buenos resultados en pacientes con hepatopatías crónicas terminales. Año tras año se incrementa el número de trasplantes realizados, aunque también lo hace el de candidatos en espera, y a pesar de que España es el país en que más donaciones de órganos se producen, con una tasa de 35 donantes por millón de habitantes, la tasa de mortalidad en lista de espera ronda el 7,5%1.
Los cambios sociodemográficos de nuestra sociedad han hecho que las características, tanto de los donantes como de los receptores, cambien, con un incremento en la media de edad y la esperanza de vida de la población, y una mayor prevalencia de enfermedades crónicas asociadas. Por otro lado, la necesidad de disponer de mayor número de injertos ha llevado asociada una expansión progresiva de los límites para la aceptación de hígados válidos para implantar.
En este estudio analizamos la evolución observada en las características de los donantes de hígado aceptados en la Unidad de Trasplante Hepático del Hospital Universitario La Fe de Valencia a lo largo de los últimos 15 años.
Material y métodoRealizamos un estudio retrospectivo, descriptivo y comparativo de los donantes utilizados en nuestra unidad durante los últimos 15 años. Para facilitar la comprensión de los resultados denominaremos al conjunto de los primeros donantes como grupo A (entre enero de 1991 y junio de 1995) y a los 200 donantes más recientes, como grupo B (entre febrero de 2004 y diciembre de 2005). Excluimos del estudio a los donantes cuyos órganos se utilizaron en receptores infantiles. Todos los donantes incluidos tenían diagnóstico de muerte encefálica mediante pruebas convencionales; los órganos se extrajeron con el corazón latiendo.
La evaluación de los órganos se realizó mediante estudios analíticos (bioquímica, hemograma y estado de coagulación) y de imagen (ecografía abdominal o tomografía computarizada en contadas ocasiones). La valoración macroscópica del hígado fue realizada por cirujanos de la unidad en el momento de la extracción; se practicó una biopsia extemporánea del órgano en los casos dudosos. La extracción se realizó en todos los donantes siguiendo los pasos descritos por Starlz et al2.
Diseñamos una base de datos con variables epidemiológicas (sexo, edad, peso, talla, grupo sanguíneo, causa de muerte, perímetro abdominal y torácico), antecedentes clínicos, valores analíticos (hemograma, parámetros de función hepática y renal, natremia, caliemia, gasometría arterial) y serología (virus de Epstein-Barr, citomegalovirus, virus de la hepatitis B, virus de la hepatitis C, virus de la inmunodeficiencia humana, lúes, toxoplasma, virus del herpes zoster, virus del herpes simple), así como los acontecimientos sucedidos en la unidad de cuidados intensivos durante el mantenimiento del donante (tiempo de estancia, episodios de hipotensión y paradas cardiorrespiratorias, diuresis horaria, infecciones y empleo de vasopresores) y características anatómicas macroscópicas del donante y el injerto (esteatosis y aspecto macroscópico del hígado, presencia de ateromatosis y variantes arteriales anatómicas). Para el tratamiento de los datos hemos utilizado el programa SPSS 12.0 para Windows.
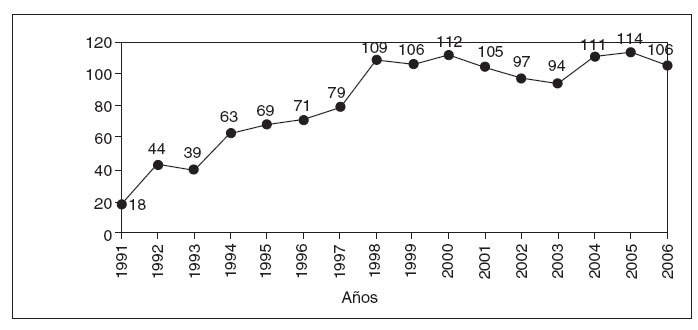
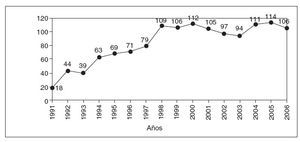
ResultadosDesde enero de 1991 hasta diciembre de 2006, se han realizado 1.337 trasplantes de hígado en nuestra unidad. La actividad y el número de donaciones se han ido incrementando con el paso del tiempo; se ha pasado de los 18 donantes durante 1991 a los 106 en 2006 (fig. 1).
Fig.1.Número de trasplantes hepá-ticos realizados por año en la Uni-dad de Trasplante Hepático del Hos-pital Universitario La Fe.
En el grupo A, 135 (67,5%) donantes eran varones y 65 (32,5%), mujeres. La media de edad fue de 32,4 años, con una mediana de 29 (intervalo, 8-68). En el grupo B, 125 (62,5%) donantes eran varones y 75 (37,5%), mujeres; con una media de edad de 52,3 (mediana, 56; intervalo, 14-84) años. La media de edad es significativamente mayor en el grupo B (p < 0,001) que en el grupo A. No encontramos diferencias significativas en el análisis de los grupos sanguíneos ni del sexo entre ambas series.
Estudiamos las características antropométricas de los donantes, no hubo diferencias importantes en la talla ni en el perímetro torácico. Sin embargo, las medidas de peso y perímetro abdominal fueron mayores y con significación estadística (p < 0,001) en el grupo B, con unos valores medios de 73,8 kg y 93,1 cm, frente a 68,5 kg y 82,4 cm del grupo A.
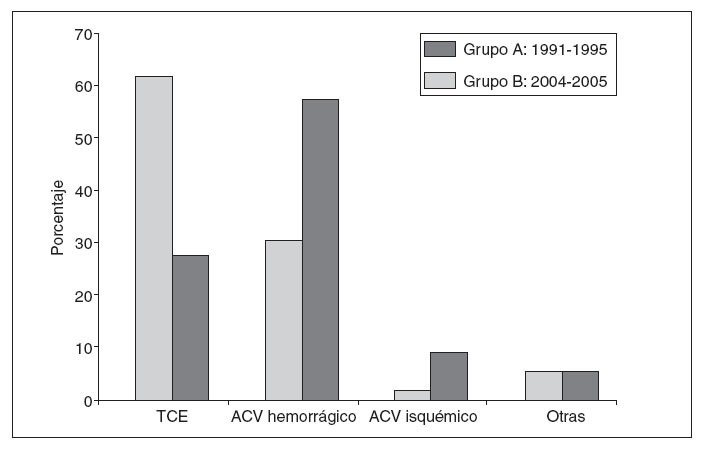
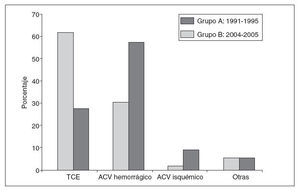
El análisis de las causas de muerte (fig. 2) muestra entre ambas series diferencias significativas. En la serie A, la principal causa de muerte fueron los traumatismos craneoencefálicos (TCE), el 62% del total, seguida a distancia de los accidentes cerebrovasculares (ACV) con un 32,5%. En 4 de estos pacientes la causa de la muerte fue un tumor cerebral. Por otro lado, en la serie B, el 66,5% murió a consecuencia de un ACV, y sólo el 28%, por un TCE. La anoxia cerebral por infarto agudo de miocardio o por parada cardiorrespiratoria fue la causa de la muerte cerebral de 6 donantes en este último grupo.
Fig.2.Causas de muerte de los do-nantes.ACV:accidente cerebrovas-cular;TCE:traumatismos craneoen-cefálico.
En el estudio de los antecedentes personales hay una mayor incidencia de enfermedades crónicas asociadas en el grupo B, como diabetes mellitus, hipertensión arterial (HTA) y afecciones cardiopulmonares. Así, en este grupo el 10% de los donantes presentaban diabetes; el 31,5%, HTA, y el 19%, antecedentes cardiológicos, frente al 3,5, el 10 y el 2%, respectivamente, del grupo A. En lo que respecta al estudio serológico, cabe destacar la alta prevalencia de hígados de donantes con anticuerpos anti-core del virus de la hepatitis B positivos en el grupo más reciente (13%).
El tiempo que los donantes permanecieron en la unidad de cuidados intensivos (UCI) fue mayor en el segundo grupo, con una media de 67,2 h frente a 61,8 h del grupo A; al igual que las paradas cardiorrespiratorias acontecidas con una frecuencia del 7% en el grupo B frente al 1,5% del grupo A, aunque sin significación estadística. Del mismo modo, el 22% de los pacientes del grupo B tenían una infección aguda, frente al 6,5% del grupo A; esta diferencia fue estadísticamente significativa (p < 0,001). La diuresis horaria fue mayor en el primer grupo, con una media de 239,6 ml/h frente a 206,4 ml/h en el segundo grupo, aunque no tuvo significación estadística. Los cuadros de hipotensión fueron más frecuentes en el primer grupo: el 48,7% de los casos frente al 35% de los donantes del grupo B; esta diferencia no fue estadísticamente significativa. No hubo diferencias en cuanto al empleo de vasopresores.
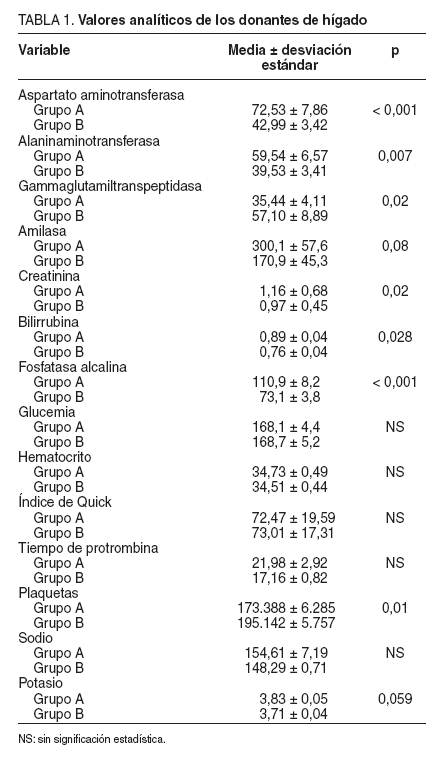
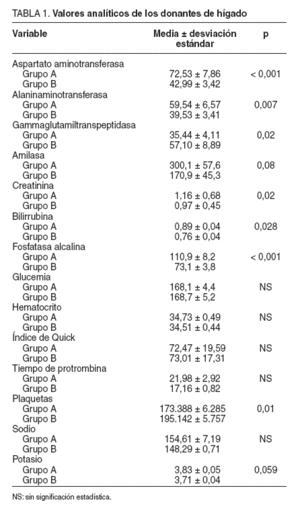
De todos los parámetros analíticos estudiados (tabla 1), algunos presentan diferencias significativas en el estudio estadístico. Entre ellos, los valores medios de bilirrubina total, aspartatoaminotransferasa (AST), fosfatasa alcalina y alaninaminotransferasa (ALT) fueron mayores en el grupo A. En el caso de la gammaglutamiltranspeptidasa (GGT), la media del grupo B fue de 57,1 U/l, estadística-mente mayor que la del grupo A. La media de la creatinina sérica y el potasio fueron mayores en el primer grupo. Los valores de plaquetas fueron significativamente mayores en el grupo B. No hubo diferencias significativas en los parámetros básicos de la coagulación (índice de Quick y tiempo de protrombina).
TABLA 1.Valores analíticos de los donantes de hígado
En nuestra serie la ecografía abdominal se empleó únicamente en 70 de los primeros 200 (35%) donantes, frente a 191 (95,5%) del grupo B. Además, en este segundo grupo la ecografía evidenció esteatosis hepática en 19 (9,9%) casos, mientras que únicamente en 1 (1,4%) donante de la serie A se objetivó este hallazgo.
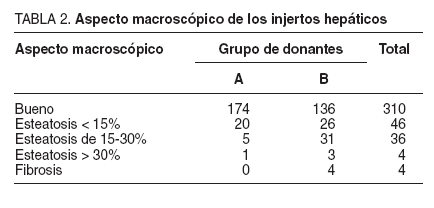
Durante la extracción recogimos la valoración macroscópica hepática hecha por el cirujano extractor, la presencia de aterosclerosis y otros hallazgos intraoperatorios de interés (tabla 2). Así, hay un mayor número de casos con esteatosis y ateromatosis en el grupo de donantes B; el 17% presentaba aterosclerosis considerable de la aorta, y el 29,5%, esteatosis hepática macroscópica, frente al 5 y el 12% del grupo A, respectivamente.
TABLA 2.Aspecto macroscópico de los injertos hepáticos
DiscusiónDesde que en 1963 Thomas Starzl realizó, en la Universidad de Denver, el primer trasplante hepático, este procedimiento se ha perfeccionado y difundido por todo el mundo, y permite incrementar la supervivencia y mejorar la calidad de vida de muchos pacientes. Las indicaciones de esta técnica se han ampliado, con un incremento paulatino del número de trasplantes realizado por año en nuestro país. Este hecho también se observa en los resultados que presentamos.
A pesar de que España es el país con las cifras de donación más altas del mundo, muchos pacientes fallecen en las listas de espera para trasplante, debido a que hay una demanda creciente de injertos que no es posible conseguir en la práctica clínica. Se intenta compensar el escaso número de donantes ideales con un mayor número de los denominados subóptimos o no ideales3, con mayores estancias en las unidades generadoras, afecciones asociadas y aumento de utilización de catecolaminas vasoconstrictoras, fundamentalmente, noradrenalina4.La definición de injerto o donante subóptimo o marginal es amplia, aunque podemos considerarlos como aquellos que presentan un riesgo inmediato de disfunción o fallo primario después de su implante o a medio y largo plazo5.
Algunos de los factores de riesgo en relación con el fallo del injerto, según la literatura médica, son: edad avanzada6, que el donante sea mujer y el receptor varón7, empleo de dosis elevadas de fármacos vasopresores4, estancia prolongada en una UCI8, aparición de una parada cardiorrespiratoria o una hipotensión arterial mantenida9, infecciones y positividad para determinadas serologías10, hipernatremia11, acidosis8, antecedentes de alcoholismo, HTA8, arteriosclerosis12 y alteraciones macroscópicas del órgano13. Sin embargo, en muchas ocasiones los resultados y asociaciones con estos factores de riesgo son contradictorios; son necesarios estudios con mayor número de pacientes y de diseño prospectivo para aclarar la real influencia de estos factores.
Resultados de varios estudios6 muestran límites de edad de 50-60 años a partir de los que el riesgo de disfunción inicial o fallo primario del injerto se incrementan. En cambio, Busuttil et al14 no encuentran mayor incidencia de estos fallos en el grupo de pacientes mayores de 50 años. Cescon et al15 publicaron en el año 2001 una serie de 36 donantes de hígado mayores de 70 años, y no encontraron diferencias significativas en cuanto a supervivencia al año del injerto y receptor con respecto al grupo de menor edad. Por nuestra parte, no creemos que la edad sea un parámetro que por sí solo permita descartar un posible donante; se necesita una valoración general de la funcionalidad del posible injerto para establecer una decisión correcta.
La causa de muerte se ha modificado en gran medida con los años, hay una clara diferencia entre los 2 grupos de pacientes de nuestra serie. Quizá las medidas físicas de seguridad y protección aplicadas a los vehículos modernos, el uso obligatorio del casco y el cinturón de seguridad, los cambios en la legislación y las múltiples campañas de educación vial han hecho que los traumatismos craneoencefálicos dejen paso a las enfermedades cerebrovasculares como primera causa de muerte en los pacientes donantes1.
El porcentaje de individuos del grupo de donantes más recientes que presentan positividad para anticuerpos anti-core del virus de la hepatitis B es del 13%, lo que representa una alta prevalencia en comparación con otros estudios en población española16. Prieto et al17 publicaron un estudio sobre 268 trasplantes en el que advertían un mayor riesgo de desarrollar hepatitis B de novo en los receptores de órganos de donantes con este tipo de anticuerpos, por lo que recomendaban la administración de un tratamiento profiláctico con inmunoglobulinas y lamivudina para prevenir el desarrollo de la enfermedad.
La estancia prolongada en las unidades de reanimación y cuidados intensivos incrementa el riesgo de fallo y rechazo, por lo que se establece en 5-6 días el límite por encima del cual se presenta una mayor incidencia de lesión del injerto18. Los episodios de hipotensión y las paradas cardiorrespiratorias se relacionan con una peor perfusión del hígado y, por tanto, un riesgo de fallo, así como el uso de dosis elevadas de aminas vasopresoras. En nuestra experiencia, las estancias en la UCI han sido más prolongadas en el grupo de donantes más recientes, con un mayor número de paradas cardiorrespiratorias, a pesar de presentar menos episodios hipotensivos. Pensamos que las paradas cardiorrespiratorias acontecidas en el potencial donante no suponen una contraindicación para la utilización del injerto si posteriormente se ha conseguido una estabilidad hemodinámica y no se objetivan signos analíticos, macroscópicos y microscópicos de afectación hepática.
De entre los parámetros analíticos utilizados en la valoración de estos órganos donantes, son de gran utilidad los que definen la función hepática. El control de la función renal mediante los valores de creatinina y urea, la medición de la diuresis horaria y evitar la deshidratación en los casos de diabetes insípida mediante la sueroterapia y la infusión de desmopresina contribuyen a garantizar la viabilidad del injerto. Las cifras de sodio plasmático mayores que 155 mEq/l parecen estar relacionadas con un peor funcionamiento posterior y una tasa más elevada de pérdidas del órgano19. En nuestro grupo la media de la cifra de sodio plasmático descendió desde 154 mEq/l en la serie A hasta 148 mEq/l en la serie B, quizá por el mayor conocimiento y la atención dedicados a la corrección de estas alteraciones hidroelectrolíticas en los donantes.
La valoración macroscópica del hígado y otros datos intraoperatorios, como aterosclerosis, anomalías anatómicas vasculares, neoformaciones y otras alteraciones, son fundamentales para considerar la validez del posible injerto. De igual modo, los valores de esteatosis hepática son importantes y motivo de exclusión en algunos de estos órganos. Se considera que con cifras de esteatosis mayores del 30-40% el riesgo de fallo del injerto es muy elevado y suele ser un criterio para descartar el órgano. En nuestra serie el grado de esteatosis macroscópica del injerto valorada por el cirujano fue significativamente mayor en los donantes de los últimos años; el 17% de ellos tenían una esteatosis mayor del 15%. En un estudio realizado por Ureña et al20 se demostró una menor tasa de supervivencia del injerto y del paciente al año del trasplante en hígados con esteatosis macrovesicular grave, sin evidenciar diferencias en los realizados con esteatosis de tipo microvesicular.
En conclusión, las características de los donantes de órganos han cambiado con el paso del tiempo, actualmente son más añosos, con más afecciones crónicas asociadas, fallecidos a consecuencia de enfermedades cerebrovasculares, con estancias en cuidados intensivos más prolongadas y con hígados macroscópicamente peores. A pesar de estas particularidades sociosanitarias, las mejoras en la técnica quirúrgica y los avances médicos en el mantenimiento y el tratamiento inmunosupresor hacen que el trasplante hepático siga siendo un procedimiento con buenos resultados en receptores y donantes no tan óptimos como los que había hace poco más de una década.
Correspondencia: Dr. R. López Andújar. Hospital Universitario La Fe. Avda. Campanar, 21. 46009. Valencia. España. Correo electrónico: rlopezandujar@telefonica.net
Manuscrito recibido el 30-11-2007 y aceptado el 18-12-2007.