La toracotomía abierta es uno de los procedimientos quirúrgicos con postoperatorio más doloroso, hecho que en este tipo de cirugía puede repercutir sobre la función respiratoria y posterior recuperación del paciente.
Paciente y métodoEl propósito del estudio es evaluar el bloqueo paravertebral contínuo torácico como técnica analgésica en la toracotomía. Ciento treinta y nueve pacientes sometidos a cirugía de resección pulmonar mediante toracotomía posterolateral recibieron analgesia postoperatopria mediante infusión de lidocaína al 1,5% (7–10ml/h) a través de un catéter paravertebral torácico y durante un mínimo de 48h. La intensidad del dolor mediante la escala analógica visual (EVA) tanto en reposo (EVA pasivo) como durante la tos incentivada (EVA activo), fue registrada al alta de la unidad de reanimación, al segundo, tercer y cuarto día postoperatorio. Se estudiaron las complicaciones postoperatorias y la necesidad de analgesia de rescate.
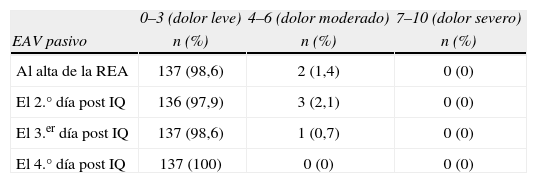
ResultadosAl alta de reanimación un 98,6% de los pacientes presentaron un dolor leve (EVA pasivo <3), un 1,4% dolor moderado (EVA pasivo 4–6) y 0% un dolor severo (EVA >6); en el 2.° día postoperatorio un 97,9% tuvieron un dolor leve, y un 1,2% dolor moderado; en el 3.er día un 98,6% un dolor leve y un 0,7% dolor moderado; y al 4° día un 100% presentaron dolor leve. No se encontraron complicaciones derivadas de la técnica analgésica.
ConclusionesLa analgesia paravertebral torácica contínua es efectiva y segura en el control del dolor postoracotomía.
Open thoracotomy is one of the surgical procedures that is still very painful in the postoperative period, which, in this type of surgery can have on respiratory function and subsequent recovery of the patient.
Patients and methodThe aim of the study is to assess continuous paravertebral thoracic block as an analgesic technique in thoracotomy. A total of 139 patients undergoing pulmonary resection surgery by posterolateral thoracotomy received postoperative analgesia using a 1.5% lidocaine infusion (7–10ml/h) through a thoracic paravertebral catheter for at least 48h. Pain intensity measured on the visual analogue scale (VAS) both at rest (passive VAS) and during stimulated cough (active VAS) was recorded at time of discharge from the Recovery Unit, and on the second, third and fourth day post-surgery. Postoperative complications and the need for analgesic rescue were studied.
ResultsOn discharge from recovery, 98.6% of the patients had mild pain (passive VAS <3), 1.4% had moderate pain (passive VAS 4–6) and none with severe pain (EVA >6); on the 2nd day post-surgery, 97.9% had mild pain, and 1.2% moderate pain; on the third day 98.6% had mild pain and 0.7% moderate pain; and on the 4th day 100% had mild pain. There were no complications arising from the analgesic technique.
ConclusionsContinuous thoracic paravertebral analgesia is effective and safe in controlling post-thoracotomy pain.
El dolor postoperatorio asociado a la cirugía torácica es generalmente severo tanto en intensidad como en duración. El manejo subóptimo del mismo condiciona una reducción de las reservas respiratorias, reduce los volúmenes pulmonares, dificulta la realización de una adecuada fisioterapia respiratoria, favorece el desarrollo de atelectasias y sobreinfección pulmonar, pudiendo desencadenar insuficiencia respiratoria posterior. Además un inadecuado dolor agudo postoperatorio favorece el desarrollo del síndrome de dolor crónico postoracotomía1.
Muchos métodos para el tratamiento del dolor postoracotomía han sido propuestos con éxito variable: bloqueo intercostal2, analgesia interpleural2,3, crioanalgesia4,5, epidural lumbar6,7, epidural torácica7,8, bloqueo paravertebral9,10, opiáceos i.v.11,12 AINES13,14, y estimulación nerviosa transcutánea15,16. Durante mucho tiempo la analgesia epidural ha sido considerada como la referencia estándar para el tratamiento del dolor agudo postoracotomía.
El propósito del presente trabajo es evaluar la eficacia del bloqueo paravertebral contínuo como método analgésico postoperatorio en la toracotomía posterolateral.
Material y métodosSe realizó un estudio prospectivo de los datos recogidos por la unidad del dolor agudo de nuestro servicio correspondientes a las toracotomías realizadas durante un periodo de 13 meses. Las variables estudiadas fueron: la edad, sexo, tipo de cirugía (lobectomía o neumonectomía), antecedentes médicos, necesidad de ventilación mecánica postoperatoria, complicaciones postoperatorias, puntuación de la escala analógica visual desde 0–10 (EAV) (siendo 0 la ausencia de dolor y 10 el máximo dolor imaginable). Los datos del EAV fueron recogidos al alta de la unidad de reanimación (entre 12–24h postoperatorias), el 2.° día postoperatorio, el 3.er día postoperatorio y el 4.° día postoperatorio. La puntuación del EAV se registró tanto en reposo respiratorio (EAV pasivo), como en actividad respiratoria (EAV activo) (tos incentivada, fisioterapia respiratoria, etc.). Se graduó la intensidad del dolor como leve (EAV entre 0–3), dolor moderado (EAV 4–6) y severo (EAV 7–10). Se registraron las complicaciones postoperatorias precoces y mortalidad postoperatoria.
Todos los pacientes recibieron el mismo protocolo anestésico: anestesia balanceada con agentes inhalatorios halogenados (sevofluorano o desfluorano), relajación muscular con cisatracurio, y analgesia con perfusión contínua de remifentanilo. Finalizada la cirugía los pacientes recibieron una dosis de cloruro mórfico de 0,15mg/kg de peso, paracetamol 1gr, y dexketoprofeno 50mg, por vía intravenosa. Bien al comienzo de la cirugía o finalizada esta, se procedió a la colocación de un catéter paravertebral torácico para la administración de un bolo de 1ml por cada 10cm de estatura de lidocaína al 1,5% seguido de una infusión contínua de 7–10ml/h. Independientemente del momento de la colocación del catéter, dicha administración comenzó al finalizar la cirugía (coincidiendo con el cierre de la piel). Todos los pacientes recibieron desketoprofeno 50mg cada 8h durante 2 días y paracetamol 1gr cada 8h durante todo el periodo del estudio. Se utilizó como rescate meperidina 50mg i.v. si el EAV sobrepasaba los 6 puntos en cualquier momento del periodo de estudio. Todos los pacientes fueron evaluados a las 6h de la colocación del catéter para valorar su correcta ubicación, si el paciente presentaba en ese momento un EAV superior a 6 o había precisado mas de 0,25mg/kg de cloruro mórfico, se procedía a su nueva recolocación o se instauraba otra pauta analgésica. A las 4h de finalizada la cirugía los pacientes eran instruidos para realizar fisioterapia respiratoria mediante inspirometría incentivada.
La técnica de colocación fue la clásicamente descrita, con el paciente en decúbito lateral o posición sentado se localizaba la apófisis espinosa de T4–T6, a partir de alguna de esas apófisis espinosas se realizaba una marca lateralmente a 2–3cm del lado correspondiente a la cirugía. En este punto y tras infiltrar con anestésico local se puncionó con aguja de Tuohy con una angulación de 80% hasta contactar con la apófisis transversa de la vértebra subyacente. Si a los 3,5cm no se contactaba dicha apófisis se retiraba la aguja y se redirigía en modo mas horizontal. Una vez contactada la apófisis transversa se conectaba la aguja a una jeringa de 10ml con suero fisiológico y se avanzaba sobre dicha apófisis hasta notar una pérdida de resistencia al paso del suero (paso del ligamento costotransverso) o alcanzar una profundidad de 2cm. Una vez alcanzado el espacio paravertebral se inyectaban 5ml se suero salino y se introducía el catéter unos 3cm en el interior de dicho espacio.
El análisis estadístico se realizó mediante el software SPSS 13,0, las vaiables cuantitativas se muestran como media (X) y DE, utilizando la prueba de Ji-cuadrado y t de Student-Fisher en la comparación entre grupos para variables cualitativas y cuantitativas, respectivamente. El nivel de significación estadístico se estebleción en p>0,05.
ResultadosDurante dicho periodo fueron intervenidos de toracotomía posterolateral 143 pacientes, de ellos fueron válidos para el estudio 139 pacientes, dado que 4 pacientes recibieron otras pautas analgésicas (catéter epidural torácico 2 casos, analgesia controlada por el paciente con opiáceos 1 caso, y perfusión continua de AINES y opiáceos 1 caso). Todos los pacientes fueron extubados en quirófano, pero 2 pacientes requirieron intubación posterior y ventilación mecánica de corta duración (2h) por depresión respiratoria.
La cirugía consistió en neumonectomías 14 casos (10,2%), lobectomías 114 (82,1%), bilobectomías 1 caso (0,7%), resección costal 1 caso (0,7%), masa mediastínica 1 caso (0,7%), lobectomías ampliadas 8 casos (5,6%). Con respecto al sexo, el 82,7% fueron varones y el 17,3% mujeres. La edad media fue de 64,14±21,24 años para los hombres y 62,23±12,9 años para las mujeres. Ningún paciente falleció en el postoperatorio (mortalidad 0%), y todos los pacientes fueron dados de alta hospitalaria.
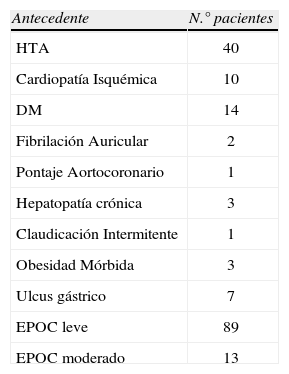
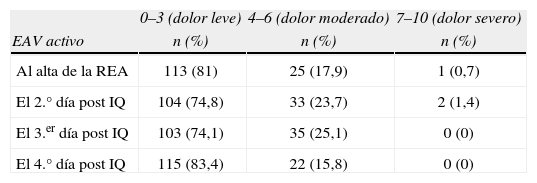
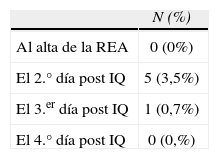
Por sexos se trató de 115 varones (82,7%) y 24 mujeres (17,3%). Los antecedentes médicos se resumen en la tabla 1. Dos pacientes presentaron salida accidental del catéter, uno el 3.er día y otro el 4.° día postoperatorio. Los valores medios de EAV activo fueron significativamente mayores que los de EAV pasivo, dichos valores se muestran en la tabla 2. La intensidad del dolor categorizado como dolor leve, moderado y severo tanto en pasivo como en activo se refleja en las tablas 3 y 4. La tabla 5 muestra el número de pacientes que requirieron meperidina de rescate. La tabla 6 muestra las principales complicaciones postoperatorias.
Antecedentes médicos de los pacientes
| Antecedente | N.° pacientes |
| HTA | 40 |
| Cardiopatía Isquémica | 10 |
| DM | 14 |
| Fibrilación Auricular | 2 |
| Pontaje Aortocoronario | 1 |
| Hepatopatía crónica | 3 |
| Claudicación Intermitente | 1 |
| Obesidad Mórbida | 3 |
| Ulcus gástrico | 7 |
| EPOC leve | 89 |
| EPOC moderado | 13 |
EPOC (leve FEV<80%) (moderado FEV<60%).
Valores medios, mínimos y máximos de EAV pasivo y activo durante el estudio
| Al Alta de REA | 2.° día post IQ | 3.er día post IQ | 4.° día post IQ | |
| EAV pasivo (X ± DE) | 0,65 (±0,82) | 0,92 (±1,08) | 0,75 (±0,96) | 0,64 (±0,85) |
| EAV activo (X ± DE) | 2,38 (±1,29)¿ | 2,95 (±1,6)¿ | 2,7 (±1,6)¿ | 2,47 (±1,5)¿ |
EAV: Valor de la escala analógica visual; IQ: Intervención quirúrgica; REA: Unidad de Reanimación; X: Media;
Porcentaje de pacientes con dolor leve (EAV 0–3), dolor moderado (EAV 4–6) y dolor severo (7–10) en reposo respiratorio (Pasivo) durante el estudio
| 0–3 (dolor leve) | 4–6 (dolor moderado) | 7–10 (dolor severo) | |
| EAV pasivo | n (%) | n (%) | n (%) |
| Al alta de la REA | 137 (98,6) | 2 (1,4) | 0 (0) |
| El 2.° día post IQ | 136 (97,9) | 3 (2,1) | 0 (0) |
| El 3.er día post IQ | 137 (98,6) | 1 (0,7) | 0 (0) |
| El 4.° día post IQ | 137 (100) | 0 (0) | 0 (0) |
EAV: Escala analógica visual; IQ: Intervención quirúrgica; REA: Unidad de Reanimación.
Porcentaje de pacientes con dolor leve (EAV 0–3), dolor moderado (EAV 4–6) y dolor severo (7–10) con actividad respiratoria (Activo) durante el estudio
| 0–3 (dolor leve) | 4–6 (dolor moderado) | 7–10 (dolor severo) | |
| EAV activo | n (%) | n (%) | n (%) |
| Al alta de la REA | 113 (81) | 25 (17,9) | 1 (0,7) |
| El 2.° día post IQ | 104 (74,8) | 33 (23,7) | 2 (1,4) |
| El 3.er día post IQ | 103 (74,1) | 35 (25,1) | 0 (0) |
| El 4.° día post IQ | 115 (83,4) | 22 (15,8) | 0 (0) |
EAV: Escala analógica visual; IQ: Intervención quirúrgica; REA: Unidad de Reanimación.
La prevalencia de dolor agudo postoperatorio tras la toracotomía es muy elevada, siendo clásicamente uno de los procedimientos quirúrgicos asociados a un dolor más severo, y cuyo adecuado control es esencial para obtener unos buenos resultados derivados de una adecuada calidad analgésica. Las vías nociceptivas responsables del dolor postoracotomía no están totalmente entendidas, pero los nervios intercostales, el nervio frénico, y el nervio vago, han sido todos implicados. La aferencias procedentes de la pleura torácica vía nervios intercostales, las aferencias de la pleura diafragmática vía nervio frénico, y las aferencias del pulmón y mediastino vía nervio vago, son las determinantes del estímulo doloroso17,18. La colocación y presencia de los tubos torácicos, la retracción costal con o sin lesión o atrapamiento de los nervios intercostales y la incisión quirúrgica, son los elementos causales de dichas aferencias. La presencia de dolor en el hombro homolateral a la toracotomía es muy frecuente, con una incidencia que supera en muchos casos el 80%, y siendo responsable la estimulación del nervio frénico durante la cirugía19. La infiltración con anestésico local de la grasa perifrénica reduce significativamente ese dolor, al igual que el bloqueo del plexo braquial vía interescalénica20.
El bloqueo paravertebral fue descrito por primera vez en 1905 como técnica analgésica en cirugía abdominal. La técnica es sencilla, y se trata de la localización del espacio paravertebral mediante la pérdida de resistencia al paso de aire o salino, o bien la identificación del paso a través de ligamento costotransverso. La administración de una solución de anestésico local en ese espacio logra el bloqueo de los nervios intercostales, sus ramicomunicantes, y su cadena simpática, lo que determina un significativo bloqueo sensorial y simpático. La extensión del bloqueo sensitivo dependerá del volumen de solución anestésica administrada, nosotros administramos un bolo de 15–20ml, y posteriormente una perfusión contínua de 0,1ml/Kg/h, con lo que se consigue una extensión del bloqueo de entre 4–7 metámeras.
Aunque la eficacia del bloqueo paravertebral, tanto para anestesia como analgesia, para cirugía localizada en el área torácica es conocida desde hace años21–23, no es hasta este último lustro donde mas incidencia se ha hecho como técnica para analgesia en cirugía torácica24,25.
Hill SE et al ponen de manifiesto la excelente calidad de la analgesia con el bloqueo paravertebral tras la cirugía toracoscópica26. Maret E et al comparan la analgesia controlada por el paciente (PCA) con morfina y el bloqueo paravertebral contínuo torácico para analgesia postoracotomía, encontrando que el bloqueo paravertebral consiguió una analgesia significativamente superior con una menor incidencia de efectos secundarios en forma de náuseas, vómitos, retención urinaria e íleo postoperatorio27. Richardson J et al comparan la analgesia epidural torácica y la paravertebral torácica tras toracotomía hallando una eficacia de calidad analgésica similar, sin embargo, la incidencia de efectos secundarios en forma de náuseas, vómitos, hipotensión, y retención urinaria fue superior en el grupo epidural, de igual manera la macánica respiratoria y las saturaciones arteriales de oxígeno fueron mayores en el grupo paravertebral, presentando estos también una menor morbilidad postoperatoria28. En nuestro país, varios autores han encontrado resultados similares29,30.
Con respecto a la eficacia del bloqueo paravertebral torácico en la toracotomía, recientemente ha sido publicado una revisión sistemática y metanálisis de ensayos randomizados que comparan la eficacia analgésica entre bloqueo paravertebral y epidural torácico31. Diez estudios publicados entre 1989–2005, y que incluyeron 520 pacientes adultos sometidos a toracotomía fueron incluidos. Las variables estudiadas fueron, la intensidad del dolor según EVA entre las 4–8h, a las 24h y a las 48h, las dosis medias de consumo de opiáceos a las 24 y 48h, y el número de pacientes que requirieron analgesia suplementaria. Los resultados pusieron de manifiesto la ausencia de diferencias significativas con respecto a la calidad analgésica conseguida en cualquiera de los tiempos de comparación. No hubo tampoco diferencias con respecto al consumo de morfina a las 24h y entre las 24–48h. Si que se observó, sin embargo, una significativa reducción en la incidencia de complicaciones pulmonares, definidas por la presencia de neumonías o atelectasias, en el grupo de bloqueo paravertebral torácico (OR, 0,36; 95% IC, 0,14–0,92). La función respiratoria, la cual fue evaluada como el porcentaje de cambio del «peak flow» espiratorio o FEV1, también mejoró significativamente en el grupo paravertebral con respecto al grupo epidural a las 24h postoperatorias. La mejora se atribuye a la naturaleza unilateral del bloqueo en el caso del bloqueo paravertebral con respecto al bilateral inducido por la epidural, dado que la mecánica respiratoria queda mejor preservada en el primer caso. La evidencia indica por tanto, que el bloqueo paravertebral y epidural son técnicas equiparables en cuanto a calidad analgésica, aunque en el caso del bloqueo paravertebral este se asocia a una incidencia menor de complicaciones pulmonares. Resultados similares encuentra una revisión sistemática reciente25.
Nuestro estudio con mas de 100 pacientes consecutivos sometidos a toracotomía posterolateral pone de manifiesto un buen control del dolor postoperatorio mediante el uso del bloqueo paravertebral contínuo, lo que permitió la extubación de todos los pacientes en quirófano y el inicio precoz de fisioterapia respiratoria. Las complicaciones en esta serie fueron escasas, representadas por 2 casos de atelectasia (una con resolución mediante fisioterapia, y otro que requirió broncoscopia), 2 casos de depresión respiratoria precoz que requirieron reintubación y ventilación mecánica de corta duración, y un caso de síndrome confusional agudo postoperatorio de 2 días de duración en el que queda por definir el papel de la lidocaína como potencial agente neurotóxico.
Las complicaciones del bloqueo paravertebral son escasas en comparación con la clásica analgesia epidural torácica y que se pueden resumir en: a) bloqueo simpático unilateral en relación a la epidural torácica que lo induce bilateral, lo que incrementa el riesgo de hipotensión y bradicardia con el uso de esta última, su tratamiento incluye la fluidoterapia, lo que puede repercutir en un incremento del contenido de agua pulmonar y elevar la incidencia de edema postneumonectomía32; b) mínimo riesgo de lesión neurológica, siempre presente con las técnicas epidurales. La incidencia de hematoma epidural tras la cateterización de dicho espacio ha sido establecido en un 0,0007%, y la paraplejia en un 0,0009%, y si bien la incidencia es baja las consecuencias son catastróficas33,34; c) la retención urinaria es una complicación bien conocida de la analgesia epidural, máxime si al anestésico local se le añaden opiáceos, complicación no asociada al bloqueo paravertebral; d) la punción de la duramadre es otra complicación asociada al uso de la analgesia epidural (incidencia del 1%–5%), su manifestación más habitual es la cefalea la cual se incrementa con la tos, con lo cual, aunque se trata de una complicación menor, si puede interferir notablemente con la fisioterapia respiratoria en el caso del postoperatorio de cirugía torácica35; e) ausencia de riesgo de hematoma epidural, y no necesidad de precaución alguna con la colocación o retirada de catéteres y la presencia de coagulopatía, cosa necesaria en caso del uso de técnicas epidurales36; f) el bloqueo paravertebral generalmente no va asociado a opioides, mientras que en la analgesia epidural torácica es frecuente su uso, el efecto secundario más serio es la depresión respiratoria, que suele ser precoz (<2h) con el uso de fentanilo, y tardía (>2h de la inyección) con el uso de morfina37,38. La utilización de opiáceos también se asocia a prurito.
Asociado a lo anterior, determinadas situaciones en las que existe contraindicación relativa o absoluta para la utilización de analgesia epidural (incremento de la presión intracraneal, coagulopatías, espondilopatías severas, etc.), no contraindican el uso del bloqueo paravertebral39.
En resumen, el bloqueo paravertebral torácico contínuo constituye una buena alternativa a la clásica analgesia epidural torácica como técnica analgésica tras toracotomía, su sencillez técnica, su eficacia, sus escasos efectos secundarios, su buena tolerancia, y sus escasas contraindicaciones, pueden situarla como de elección en este tipo de cirugía.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.