El objetivo de este estudio fue evaluar las estrategias terapéuticas utilizadas y la eficacia de un programa de tratamiento de la hiperglucemia supervisado por Endocrinología.
MétodosEstudio retrospectivo de todos los pacientes con diabetes tipo II ingresados en Cirugía Vascular en un periodo de 12 meses. Registramos las características clínicas y los datos relacionados con el tratamiento de la hiperglucemia durante la hospitalización, al alta y a los 2-6 meses postalta. El control glucémico se evaluó mediante los perfiles glucémicos y la HbA1c al ingreso y a los 2-6 meses postalta.
ResultadosSe incluyeron 140 hospitalizaciones de 123 pacientes. El protocolo para la selección de la pauta de insulina se aplicó en el 96,4% de los pacientes (22,8% correctora; el 23,6% basal-correctora y 50% basal-bolo-correctora [BBC]). Los pacientes con BBC tenían HbA1c inicial (7,7±1,5% frente a 6,7±0,8%; p<0,001) y glucemia media el día del ingreso más elevadas (184,4±59,2 frente a 140,5±31,4mg/dl; p<0,001). La glucemia media se redujo en la mitad (162,1±41,8mg/dl) y en las últimas 24 h del ingreso (160,8±43,3mg/dl) en los pacientes con BBC (p=0,007), pero no se modificó en el resto. En el 22,1% de los pacientes en los que se realizaron modificaciones del tratamiento previo al alta, la HbA1c se redujo de 8,2±1,6 a 6,8±1,6%, a los 2-6 meses postalta (p=0,019).
ConclusionesLa aplicación por personal experto del protocolo de tratamiento de la hiperglucemia en el hospital permite identificar el tratamiento adecuado y mejorar el control glucémico durante la hospitalización y al alta, confirmando su eficacia en condiciones de práctica clínica.
The aim of this study was to evaluate the strategy and efficacy of a hyperglycemia treatment program supervised by Endocrinology.
MethodsAll patients with type 2 diabetes hospitalized at the vascular surgery department over a 12 month period were retrospectively reviewed. Clinical characteristics and hyperglycemia treatment during hospitalization, at discharge and 2-6 month after discharge were collected. Glycemic control was assessed using capillary blood glucose profiles and HbA1c at admission and 2-6 months post-discharge.
ResultsA total of 140 hospitalizations of 123 patients were included. The protocol to choose the insulin regimen was applied in 96.4% of patients (22.8% correction dose, 23.6% basal-correction dose and 50% basal-bolus-correction dose [BBC]). Patients with BBC had higher HbA1c (7.7±1.5% vs. 6.7 ±0.8%; P<.001) and mean glycemia on the first day of hospitalization (184.4±59.2 vs. 140.5±31.4mg/dl; P<.001). Mean blood glucose was reduced to 162.1±41.8mg/dl in the middle and 160.8±43.3mg/dl in the last 24h of hospitalization in patients with BBC (P=.007), but did not change in the remaining patients. In 22.1% patients with treatment changes performed at discharge, HbA1c decreased from 8.2±1.6 to 6.8±1.6% at 2–6 months post-discharge (P=.019).
ConclusionsThe hyperglycemia treatment protocol applied by an endocrinologist in the hospital, allows the identification of the appropriate therapy and the improvement of the glycemic control during hospitalization and discharge, supporting its efficacy in clinical practice.
La prevalencia de la diabetes mellitus tipo 2 (DM2) en España es del 13,8%1 y los pacientes con diabetes tienen mayor probabilidad de ser hospitalizados debido a las comorbilidades propias de la enfermedad2. Ello justifica la elevada prevalencia de diabetes en los pacientes hospitalizados, que es superior al 50% en los hospitalizados para revascularización coronaria3. Además, la hiperglucemia durante la hospitalización se asocia a peor pronóstico, estancias más prolongadas y aumento de los costes4–8. Por otra parte, el alta del hospital constituye una situación de gran relevancia en la atención de los pacientes. Implica transferir la responsabilidad del tratamiento al paciente y generalmente al médico de Atención Primaria, y es un período vulnerable para la discontinuidad del tratamiento y de posibles eventos adversos de los fármacos9–12. Estudios observacionales y aleatorizados indican que el control de la hiperglucemia permite reducir las complicaciones durante la hospitalización en áreas médicas y quirúrgicas11,13,14, y que las estrategias para conciliar la medicación hipoglucemiante en el momento del alta mejorarán el control glucémico postalta15–17. Por lo tanto, es importante prevenir y tratar la hiperglucemia durante la hospitalización, y conciliar la medicación prescrita al alta con la que el paciente estaba utilizando antes del ingreso.
En la actualidad disponemos de guías y consensos para el tratamiento de la hiperglucemia en el paciente hospitalizado no crítico7,11,18,19 que recomiendan evitar los hipoglucemiantes orales y utilizar protocolos estandarizados con pautas de insulina que contemplen los componentes basal, nutricional y de corrección. Sin embargo, aunque existen datos que indican que estos programas son eficaces y seguros14,17,20–23, la información sobre su implementación en la práctica durante la hospitalización y especialmente sobre la adaptación del tratamiento al alta es muy escasa.
En nuestro hospital, el Servicio de Endocrinología es el responsable del tratamiento de los pacientes con diabetes hospitalizados en la Sala de Cirugía Vascular. Esta circunstancia nos ha permitido la aplicación del protocolo de manejo de la hiperglucemia por personal experto en el manejo de la diabetes, lo que supone una oportunidad única para conocer las características y eficacia de estos programas en condiciones óptimas de utilización. Por lo tanto, los objetivos del presente estudio son: 1) determinar en los pacientes hospitalizados en la Sala de Cirugía Vascular las características de las pautas de insulina utilizadas durante la hospitalización, así como las modificaciones del tratamiento al alta, considerando las características personales y sociofamiliares del paciente y de la diabetes y 2) evaluar la eficacia y seguridad del programa.
MétodosSe trata de un estudio observacional retrospectivo en el que se incluyó de forma consecutiva a todos los pacientes con DM ingresados en Cirugía Vascular, en el período comprendido entre abril de 2011 y marzo de 2012. Para el análisis se excluyó a aquellos pacientes con diagnóstico de diabetes tipo 1. El estudio fue aprobado por el CEIC del hospital y fue realizado de acuerdo a las normas de buena práctica clínica.
Procedimiento durante la hospitalizaciónEn nuestro centro el equipo de Endocrinología realiza seguimiento diario de los pacientes ingresados en Cirugía Vascular con diagnóstico previo de diabetes o de nuevo diagnóstico (hemoglobina glucosilada [HbA1c] mayor o igual a 6,5%).
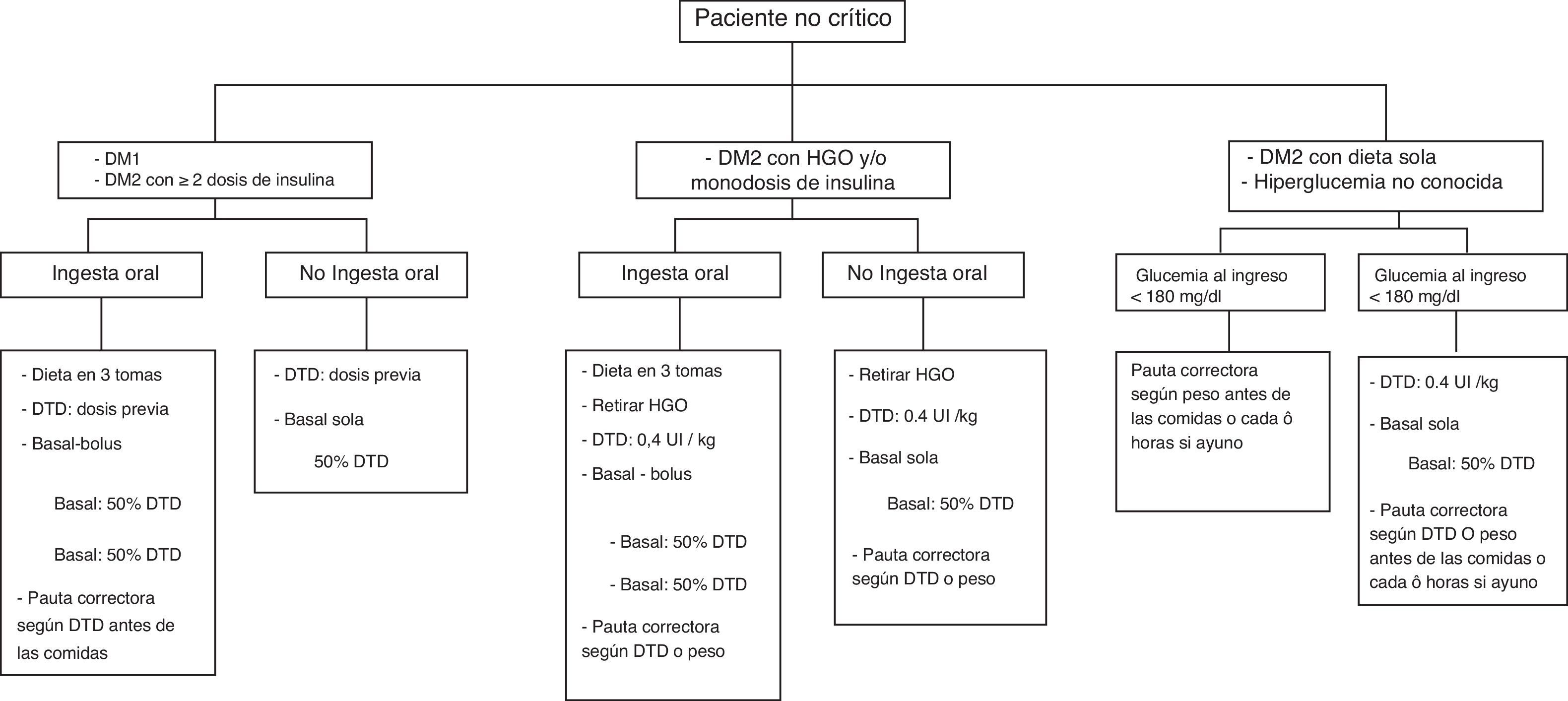
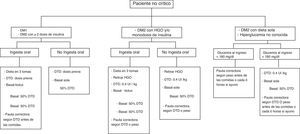
En todos los pacientes se solicitó en el momento del ingreso la HbA1c y se instauró la pauta de tratamiento en las primeras 24 h de acuerdo al protocolo establecido en nuestro centro, que se basa en el Consenso Español sobre el manejo de la hiperglucemia en el hospital19 (fig. 1). La selección de la pauta de insulina (pauta correctora sola, basal-correctora y basal-bolo-correctora [BBC]) se realizó de forma individualizada, siguiendo el protocolo que considera para ello el tratamiento previo del paciente, el perfil glucémico en las primeras 24 h, la situación clínica y la nutrición. La dieta se calculó según necesidades calóricas del paciente y se distribuyó en 3 tomas diarias, excepto en aquellos pacientes que siguieron tratamiento con insulina NPH en 2 dosis, en cuyo caso la dieta se distribuyó en 5 tomas diarias.
Algoritmo de tratamiento de la hiperglucemia durante la hospitalización en el Hospital de la Santa Creu i Sant Pau.
DM: diabetes mellitus; DTD: dosis total diaria; HGO: hipoglucemiantes orales.
Fuente: Adaptado de Pérez A et al.19.
Se realizaron un mínimo de 4 glucemias capilares al día (preprandiales y a las 24 h) con glucómetro Accu-Chek Aviva ® (Roche, F. Hoffmann-La Roche, Basel, Switzerland). Diariamente se revisaron los perfiles glucémicos y se realizaron ajustes del tratamiento para alcanzar y mantener glucemias preprandiales entre 100 y 140mg/dl.
Procedimiento al altaPara establecer el tratamiento al alta se siguieron los criterios considerados en el Consenso Español del tratamiento al alta12. En resumen, se consideró el tratamiento previo al ingreso, el grado de control previo determinado por la HbA1c al ingreso, el grado de control glucémico durante la hospitalización y la situación clínica al alta, así como el grado de autonomía y de soporte familiar. En los pacientes transferidos a un centro de convalecencia no se modificó la pauta.
El seguimiento al alta se realizó en el centro de Atención Primaria o especialista habitual, excepto en aquellos pacientes con mal control metabólico, que fueron dados de alta con pautas complejas de insulina o que previamente ya realizaban seguimiento en el hospital. Todos los pacientes en los que se inició tratamiento con insulina de novo o que requirieron pautas de insulinización complejas recibieron educación diabetológica básica por parte del equipo de Enfermería de la sala de hospitalización, incluyendo técnica de inyección, autoanálisis, reconocimiento y manejo de la hipoglucemia.
Al alta se entregó a todos los pacientes un informe donde constaban los datos clínicos y las recomendaciones de tratamiento al alta, tanto dietéticas como farmacológicas, monitorización de la glucemia y seguimiento.
VariablesSe recogieron de forma retrospectiva las variables registradas en la historia clínica del hospital y del centro de Atención Primaria. Se consideraron datos relacionados con la diabetes (tiempo de evolución, tratamiento previo, HbA1c, complicaciones micro y macrovasculares), motivo del ingreso, procesos y factores de riesgo cardiovascular asociados. El grado de control durante la hospitalización se valoró mediante los perfiles glucémicos registrados, que incluía las 3 glucemias preprandiales y la glucemia a las 24 h. Para el análisis estadístico, se evaluaron las glucemias el primer día de la hospitalización, a la mitad del ingreso y el último día de hospitalización. Se registraron las hipoglucemias leves (glucemia menor de 70mg/dl con o sin síntomas), y graves definidas como aquellas que requirieron administración de glucagón o que presentaron alteración del estado de conciencia en el paciente24. Para la evaluación del control postalta se recogió la primera HbA1c entre 2 y 6 meses tras el alta.
Análisis estadísticoLas variables categóricas se presentan mediante sus valores absolutos y porcentajes. Las variables continuas se presentan como media±desviación estándar (DE) cuando siguen una distribución normal, y como mediana (rango intercuartílico [RIC]) cuando no es así. La desviación de la normalidad fue comprobada mediante el test de Shapiro-Wilk. Las comparaciones entre ambas estrategias se llevaron a cabo mediante el test t de Student para muestras independientes. La comparación entre más de 2 medias se realizó mediante el test ANOVA y la comparación de varias medias con medidas intrasujeto, con la prueba no paramétrica de Friedman. Las variables categóricas para más de un grupo se estudiaron mediante el test de la Chi cuadrado. Se consideró estadísticamente significativa una p<0,05 bilateral. El estudio estadístico se realizó mediante el programa SPSS 20.0 (SPSS Inc.; Chicago, Illinois, Estados Unidos).
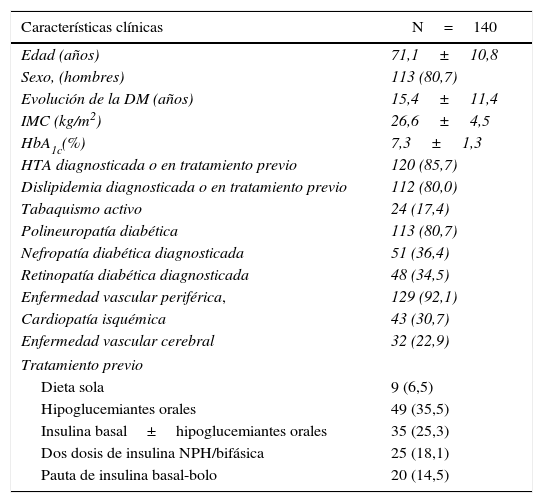
ResultadosCaracterísticas de los pacientesSe incluyeron un total de 140 episodios de hospitalización que corresponde a 120 pacientes con DM2. El 85% ingresaron para tratamiento quirúrgico de enfermedad vascular periférica y pie diabético (n=119), siendo el procedimiento quirúrgico la revascularización en el 62,9% (25,7% revascularización sola y en el 37,2% revascularización y amputación menor) y amputación mayor en el 22,1%. El 15% ingresaron por otros motivos (n=21). Las características de los pacientes incluidos en el estudio se muestran en la tabla 1.
Características clínicas de los pacientes
| Características clínicas | N=140 |
|---|---|
| Edad (años) | 71,1±10,8 |
| Sexo, (hombres) | 113 (80,7) |
| Evolución de la DM (años) | 15,4±11,4 |
| IMC (kg/m2) | 26,6±4,5 |
| HbA1c(%) | 7,3±1,3 |
| HTA diagnosticada o en tratamiento previo | 120 (85,7) |
| Dislipidemia diagnosticada o en tratamiento previo | 112 (80,0) |
| Tabaquismo activo | 24 (17,4) |
| Polineuropatía diabética | 113 (80,7) |
| Nefropatía diabética diagnosticada | 51 (36,4) |
| Retinopatía diabética diagnosticada | 48 (34,5) |
| Enfermedad vascular periférica, | 129 (92,1) |
| Cardiopatía isquémica | 43 (30,7) |
| Enfermedad vascular cerebral | 32 (22,9) |
| Tratamiento previo | |
| Dieta sola | 9 (6,5) |
| Hipoglucemiantes orales | 49 (35,5) |
| Insulina basal±hipoglucemiantes orales | 35 (25,3) |
| Dos dosis de insulina NPH/bifásica | 25 (18,1) |
| Pauta de insulina basal-bolo | 20 (14,5) |
Las variables continuas se expresan como media (DE) y las categóricas como n (%).
DE: desviación estándar; DM: diabetes mellitus; HbA1c: hemoglobina glucosilada; HTA: hipertensión arterial: IMC: índice de masa corporal.
La mayoría de los pacientes eran hombres, tenían elevada proporción de enfermedad vascular periférica y polineuropatía, y la DM2 era de larga evolución. Más del 50% de los pacientes recibían tratamiento con insulina, siendo en el 33% de 2 o más dosis. La complejidad del tratamiento aumentaba con el tiempo de evolución de la DM2 (p < 0,001). Era de 2,4±3,7 años en los tratados con dieta, de 8,8±6,8 años en los tratados con hipoglucemiantes orales (HGO), de 16,1±9,8 años en los tratados con insulina basal con o sin HGO, de 27,2±10 años en los tratados con 2 dosis de NPH y de 20,3±10,2 años en los tratados con pauta basal-bolo.
Tratamiento durante el ingresoEl 22,8% de los pacientes recibió únicamente pauta de insulina correctora (n=32), el 23,6% pauta basal-correctora (n=33) y el 50% pauta BBC (n=70). En el 3,6% se mantuvo la pauta previa con 2 dosis de insulina NPH (n=5), que correspondió a pacientes con buen control previo e indicación de procedimiento quirúrgico menor. Los pacientes tratados con BBC, comparados con el resto de pacientes, tenían mayor tiempo de evolución de la DM (19,6±1,4 frente a 11,1±9,6 años; p<0,001), peor HbA1c al ingreso (7,7±1,5% frente a 6,7±0,8%; p<0,001), glucemia media las primeras 24 h de la hospitalización más elevada (184,4±59,2 frente a 140,5±31,4mg/dl; p<0,001) y tratamiento previo más complejo (54,4 frente a 11,4% ≥ 2 dosis de insulina; p<0,001). La pauta BBC se relacionó con mayor estancia hospitalaria (14,5±10,4 frente a 10,3±6,3 días; p=0,004).
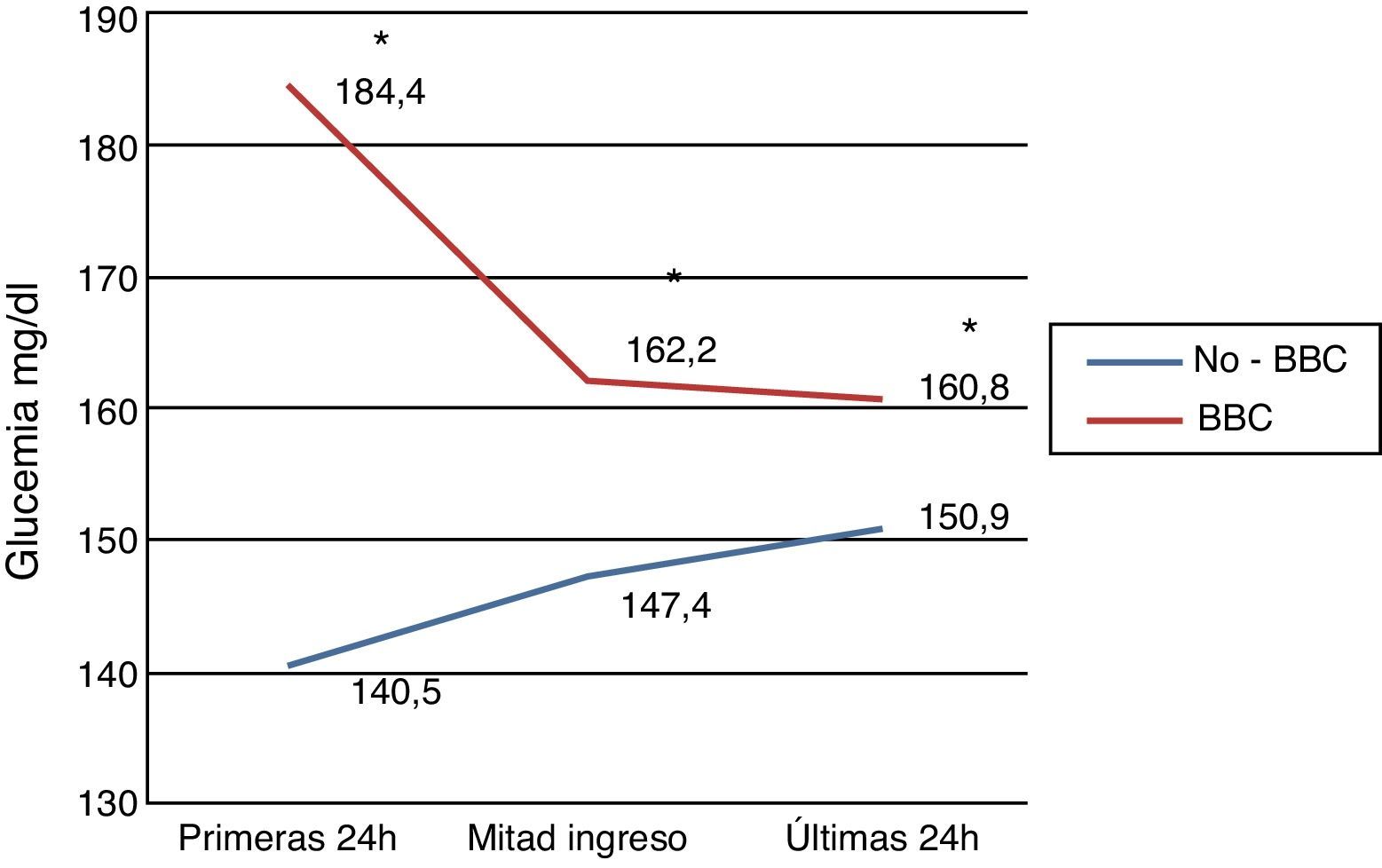
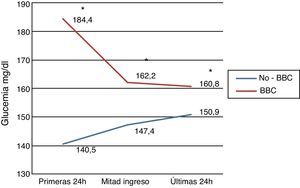
Grado de control durante la hospitalizaciónLa estancia media del ingreso fue de 12,4±8,9 días y 7 pacientes (5%) fallecieron durante la hospitalización. La glucemia media del primer día de hospitalización fue de 162,3±52mg/dl, en la mitad del ingreso de 154,6±40,6mg/dl y en las últimas 24 h de 155,8±41,5mg/dl. En los pacientes tratados con pauta correctora o pauta basal-correctora no hubo diferencias en los niveles de glucemia en las primeras 24 h, en la mitad del ingreso y en las últimas 24 h del ingreso (140,5±31,4mg/dl frente a 147,4±38,4mg/dl frente a 150,9±39,3mg/dl, respectivamente; p=0,094). En los pacientes tratados con BBC, la glucemia del primer día de ingreso (184,4±59,2mg/dl) se redujo de forma significativa en la mitad del ingreso (162,1±41,8mg/dl) y en las últimas 24 h del ingreso (160,8±43,3mg/dl); p=0,007 (fig. 2). En las últimas 24 h de la hospitalización no hubo diferencias en la glucemia entre los tratados y no tratados con pauta BBC (p=0,162) (fig. 2).
La prevalencia de hipoglucemias graves fue de 2,1% (n=3) y no hubo diferencias entre los no tratados y tratados con pautas BBC (2,9 vs. 1,4%; p=0,559). El 35% (n=49) presentaron alguna hipoglucemia leve, que fue más frecuente en los pacientes con pauta BBC (45,7 frente a 24,3%; p=0,008).
Modificación del tratamiento y control tras el alta hospitalariaAl alta se efectuaron modificaciones de la pauta de tratamiento previa en 31 pacientes (22,1%). Este subgrupo presentaba una HbA1c superior (8,3±1,6% frente a 6,9±1%; p<0,001), pero no difería del resto de pacientes en la edad, IMC, tiempo de evolución y glucemia media del ingreso. El cambio más frecuente en el tratamiento fue el incremento o asociación de HGO (n=20, 64,5%) y el inicio de insulinización (n=7, 22,6%). La distribución de los diferentes tratamientos al ingreso, al alta y los 2-6 meses se muestra en la tabla 2.
Distribución de los tratamientos al ingreso, al alta y los 2-6 meses postalta
| Tratamiento n (%) | Preingreso (n=140) | Alta (n=133)a | 2-6 meses postalta (n=133)a |
|---|---|---|---|
| Dieta | 9 (6,5) | 7 (5,0) | 8 (6,3) |
| HGO | 49 (35,5) | 54 (41,0) | 47 (37,0) |
| Insulina basal±HGO | 35 (25,3) | 32 (23,7) | 30 (23,6) |
| Dos dosis de insulina NPH | 25 (18,1) | 18 (13,7) | 19 (15,0) |
| Pauta BBC | 20 (14,5) | 22 (16,6) | 23 (18,1) |
Las variables categóricas se expresan como n (%).
BBC: basal-bolo-correctora; HGO: hipoglucemiantes orales.
El seguimiento al alta se realizó en 133 de los episodios de hospitalización. En el 15,8% fue en el hospital, en el 9,8% por su endocrinólogo habitual y en un 74,4% en el centro de Atención Primaria. De todos ellos se pudo obtener información sobre el tratamiento a los 2-6 meses postalta mediante la revisión de la historia clínica electrónica del hospital o Atención Primaria y la historia clínica compartida. El valor de la HbA1c postalta se obtuvo en el 45,7% de los episodios de hospitalización (n=64).
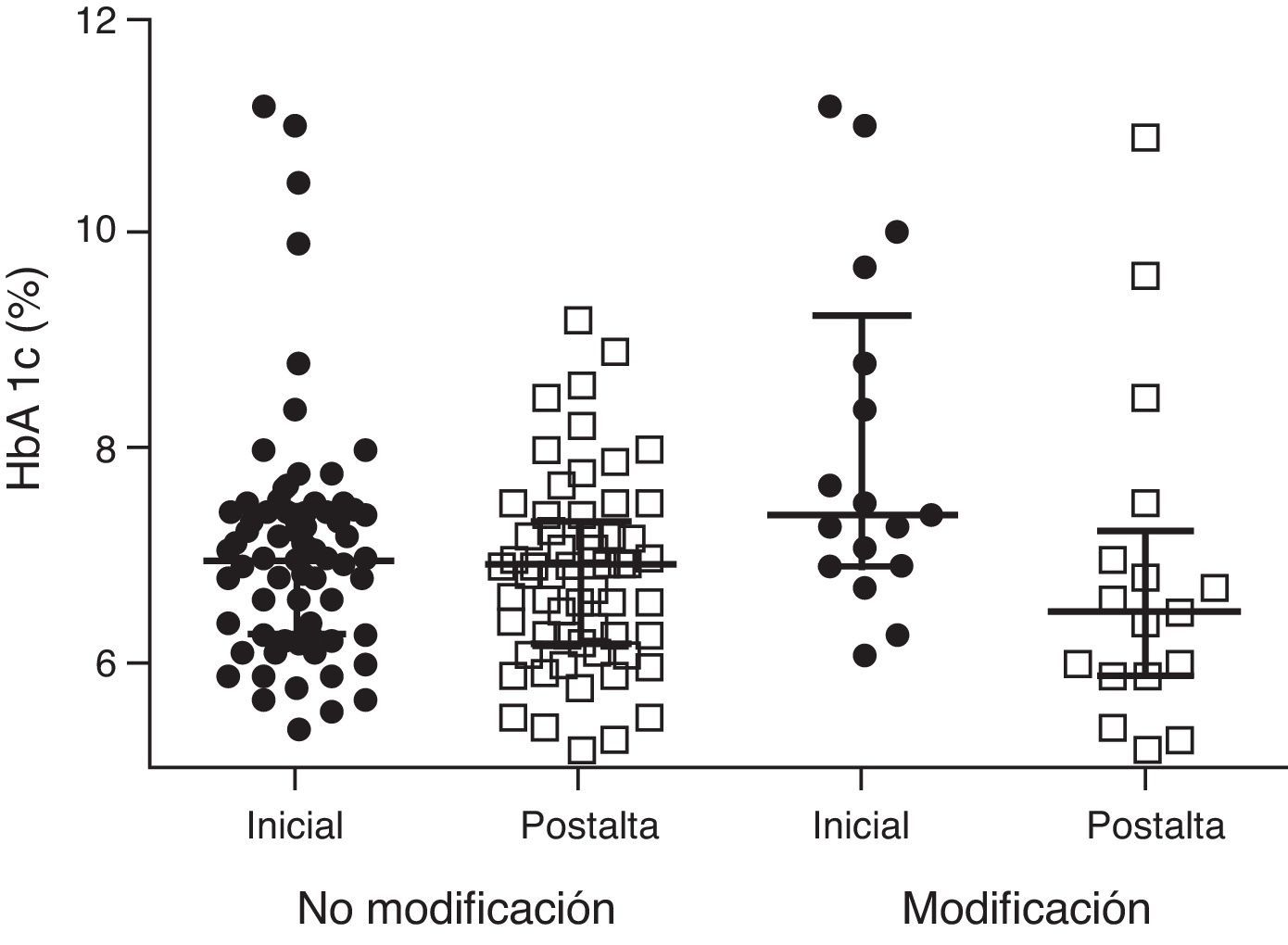
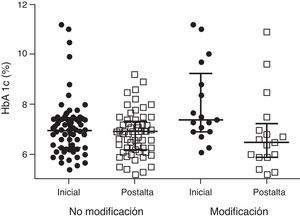
La HbA1c a los 2-6 meses postalta se redujo de 7,2±1,3% a 6,8±1,1% (p = 0,023). En el subgrupo de pacientes a los que no se modificó el tratamiento no hubo diferencia en la HbA1c inicial y postalta (6,9±1% frente a 6,8±0,9%; p=0,510) (n= 49), mientras que en el grupo de pacientes a los que se les modificó la pauta hubo una mejoría significativa con reducción de la HbA1c de 8,2±1,6% a 6,8±1,6% (p=0,019) (n=15) (fig. 3), consiguiéndose en el 75% de los pacientes una HbA1c<7%.
DiscusiónEn este estudio observacional y retrospectivo evaluamos el protocolo de manejo de la hiperglucemia basado en las pautas basal-bolo y la conciliación del tratamiento al alta, aplicados por personal experto en el manejo de la diabetes. El estudio ofrece información nueva sobre las características de las pautas de insulina utilizadas durante la hospitalización y los ajustes del tratamiento al alta utilizados en la práctica clínica habitual. El estudio también confirma la eficacia y seguridad de las pautas utilizadas durante la hospitalización y las modificaciones al alta, considerando las características del paciente y de la diabetes. La información aportada consideramos que puede contribuir a facilitar la implementación de los protocolos de manejo de la hiperglucemia en los pacientes hospitalizados.
El estudio se realizó en la Sala de Cirugía Vascular de nuestro hospital. Como era de esperar por el motivo de ingreso, se trataba de pacientes con edad avanzada, diabetes de larga evolución y proporción elevada de complicaciones crónicas y factores de riesgo cardiovascular, lo que justifica el elevado porcentaje de pacientes tratados con insulina previamente al ingreso. La supervisión directa del endocrinólogo responsable ha permitido evaluar la aplicación del protocolo de manejo de la hiperglucemia instaurado en el hospital por personal experto en el manejo de la diabetes y en pacientes con características personales y de la diabetes complejas.
Aunque los diferentes consensos y recomendaciones7,11,18,19 establecen estrategias similares para la selección de los diferentes subtipos de pauta basal-bolo (BBC, basal-correctora y solo correctora) según el tratamiento previo y la glucemia al ingreso, en nuestro conocimiento no existe información sobre la proporción de pacientes que requieren los diferentes subtipos de la pauta bolo-basal durante la hospitalización ya que, en general, los estudios disponibles hacen referencia a la proporción de pacientes en los que se instaura la pauta basal-bolo sin considerar los subtipos de esta24,25.
En el presente estudio, en el 96,4% de los pacientes hospitalizados con hiperglucemia se aplicó la pauta de insulina siguiendo las recomendaciones del protocolo establecido (fig. 1). En el 50% de los pacientes se utilizó la pauta de insulina con todos los componentes (BBC), en el 23,6% la pauta incluyó el componente basal y corrector, y en el 22,8% solo el componente corrector. Acorde con la estrategia establecida para la selección de la pauta, los pacientes tratados con los 3 componentes, comparados con aquellos tratados con el componente basal-corrector o solo el corrector, recibían tratamiento más complejo (≥ 2 dosis de insulina) antes del ingreso, tenían peor control glucémico y las hospitalizaciones fueron más prolongadas. Un factor que probablemente contribuyó a una mayor utilización de la pauta basal-correctora es la previsible baja ingesta común en los pacientes hospitalizados por procesos quirúrgicos y que obviamente reduce el componente prandial11. En el 3,6% de los pacientes se mantuvo la pauta previa del paciente con 2 dosis de insulina NPH y la característica más relevante era la corta duración de la hospitalización.
Globalmente, las glucemias medias obtenidas a la mitad y el último día del ingreso se redujeron significativamente respecto a las del primer día de la hospitalización con una tasa de hipoglucemias graves baja. Sin embargo, la mejoría fue exclusivamente a expensas del subgrupo de pacientes tratados con la pauta de insulina BBC y cuya glucemia media el primer día de la hospitalización era de 184,4±59,2mg/dl, mientras que en el resto de pacientes la glucemia media el primer día era de 140,5±31,4mg/dl y no se modificó durante la hospitalización. Estos hallazgos confirman los resultados de estudios previos14,20,21,23,26 que demostraron la eficacia de las estrategias de tratamiento basadas en las pautas BBC para alcanzar y mantener un control adecuado en los pacientes hospitalizados no críticos. Además, los resultados de este estudio muestran que en la práctica clínica una proporción importante de pacientes con diabetes tipo 2 hospitalizados no precisa la pauta BBC completa. En el 46% de los pacientes el control adecuado se mantiene utilizando pautas de insulina con los componentes basal-corrector o solo corrector, y la estrategia utilizada permite identificar a estos pacientes. No hubo diferencias en la tasa de hipoglucemias severas entre el grupo BBC y el resto de pautas, lo cual demuestra la adecuada indicación y seguridad de las pautas BBC durante la hospitalización. No obstante, la tasa de hipoglucemias leves fue elevada y probablemente se justifica por la definición utilizada al incluir todas las glucemias < 70mg/dl y el contexto de una sala de hospitalización de cirugía, donde con frecuencia ocurren cambios en la nutrición no anticipados, cambios en la medicación y presencia de comorbilidades, como deterioro de la función renal.
El alta hospitalaria constituye una situación de riesgo para los pacientes con diabetes ya que es el principal predictor de riesgo de hipoglucemia grave en ancianos27 y la presencia de diabetes incrementa en 2,6 veces el riesgo de reingreso por reacciones adversas medicamentosas28. Sin embargo, la transición de la atención de la diabetes en el alta recibe poca atención y estudios previos han demostrado que se trata de un área claramente infravalorada12 en la que la supresión de la medicación hipoglucemiante previa, la inercia terapéutica y la falta de seguimiento postalta son frecuentes29,30. Aunque la relevancia de la planificación del alta hospitalaria es ampliamente reconocida31 y se han establecido recomendaciones específicas12,19, la información sobre su eficacia es muy limitada15,17. En el presente estudio, excluyendo los cambios en la dosis de insulina sin modificación de la pauta, el tratamiento hipoglucemiante al alta se modificó en el 22,7% de los pacientes. La modificación más frecuente fue el incremento de la dosis o la adición de un fármaco no insulínico y la insulinización con la adición de insulina basal o pauta basal-bolo en los pacientes que fueron trasladados a centros de convalecencia. En el subgrupo de pacientes de los que disponíamos de información postalta, las modificaciones del tratamiento al alta se mantuvieron en la mayoría de ellos y permitieron mejorar el control glucémico, lo que refuerza la eficacia de esta intervención.
El estudio presenta las limitaciones inherentes al diseño observacional y recogida retrospectiva de datos, además de que no se disponía del seguimiento de todos los pacientes al alta. No obstante, ofrece información sobre la aplicación de los protocolos de manejo de la hiperglucemia durante la hospitalización y al alta en condiciones de la práctica clínica habitual de los pacientes hospitalizados por procesos quirúrgicos y contribuye al conocimiento en esta área. Por las características de los pacientes, consideramos que la información obtenida puede ser aplicable a la mayoría de los pacientes hospitalizados, pero especialmente a los pacientes quirúrgicos.
Contribución a la autoría- 1.
Caimari F: diseño del estudio, adquisición y recogida de datos, análisis e interpretación de los resultados, redacción del artículo, revisión crítica y aprobación de la versión final.
- 2.
González C: diseño del estudio, análisis e interpretación de los resultados, redacción del artículo, revisión crítica y aprobación de la versión final.
- 3.
Ramos A: diseño del estudio, adquisición y recogida de datos, análisis e interpretación de los resultados, revisión crítica y aprobación de la versión final.
- 4.
Chico A: redacción del artículo, revisión crítica y aprobación de la versión final.
- 5.
Cubero J.M: adquisición y recogida de datos, revisión crítica y aprobación de la versión final.
- 6.
Pérez A: diseño del estudio, análisis e interpretación de los resultados, redacción del artículo, revisión crítica y aprobación de la versión final.
Los autores declaran no tener ningún conflicto de interés relacionado con los contenidos del manuscrito.
Este estudio fue presentado en el congreso de la Sociedad Española de Diabetes en abril de 2013 (Sevilla).