El hemotórax iatrogénico es una complicación poco frecuente tras la colocación de un tubo de toracostomía. Es causado principalmente por la lesión de los vasos intercostales. El enfoque terapéutico consiste en el drenaje pleural, y habitualmente se requiere de toracotomía para hemostasia1. En ocasiones, la embolización de las arterias intercostales se presenta como una alternativa terapéutica efectiva.
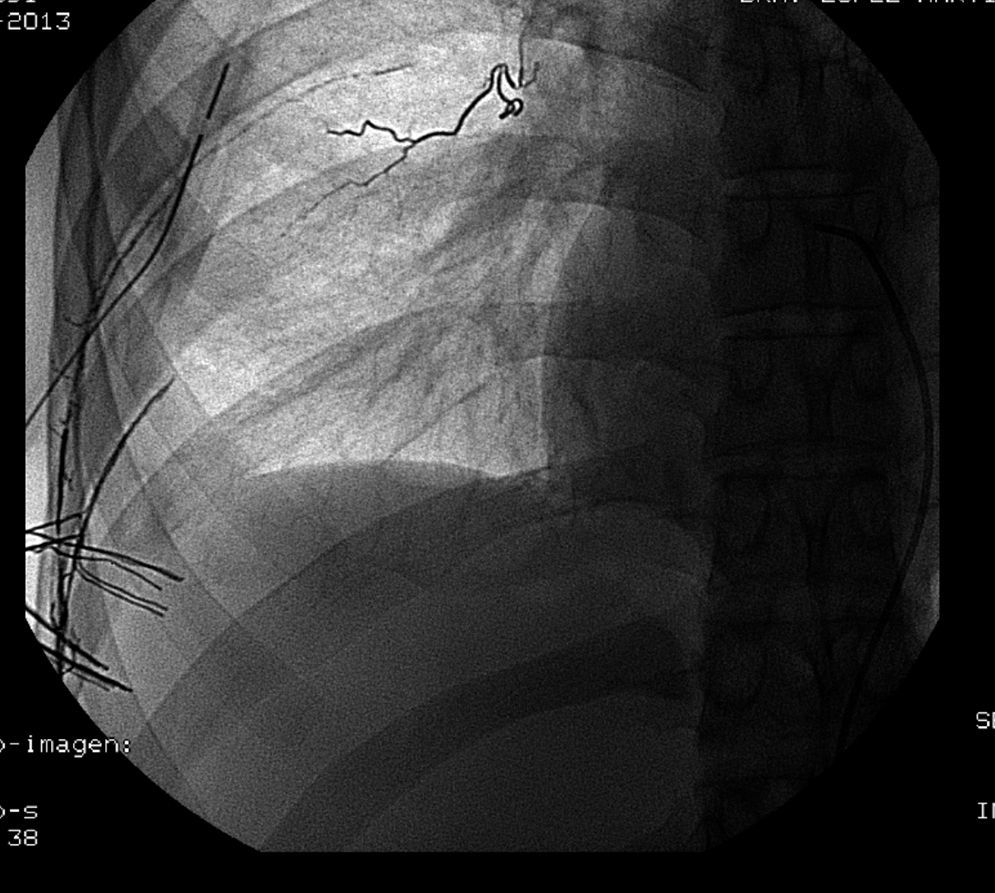
Presentamos el caso de un paciente varón de 21 años, fumador de un paquete/día, que acude a urgencias por referir dolor torácico súbito punzante en el lado derecho y disnea. A la exploración, consciente y orientado, y hemodinámicamente estable. La auscultación pulmonar objetiva un descenso del murmullo vesicular en la base de hemitórax derecho, sin evidenciar ingurgitación yugular. En la radiografía anteroposterior de tórax se aprecia un importante hidroneumotórax derecho con un colapso pulmonar moderado y un nivel hidroaéreo que llega a campo medio pulmonar derecho (fig. 1). Se inserta un tubo de drenaje torácico n.° 20 en hemitórax derecho a nivel del 5.° espacio intercostal en línea axilar anterior con drenaje de aire y menos de 100ml seroso no hemorrágico. Antes de ingresar en planta, se comprueba radiológicamente que el tubo está bien colocado y el pulmón derecho reexpande adecuadamente. A las 24h, el paciente refiere empeoramiento del estado general con abolición del murmullo vesicular en hemitórax derecho, una tensión arterial 90/60, drenaje de más de 800ml hemático y más de 400ml por hora hemático. Se realiza una TAC torácico con contraste intravenoso en el que se objetiva un neumotórax derecho con tubo de drenaje y un voluminoso nivel líquido (hemoneumotórax) que provoca atelectasia compresiva del lóbulo inferior derecho. La cavidad de neumotórax muestra un tracto compatible con bridas sin identificar el foco hemorrágico. Se completa el estudio con embolización arterial intercostal, y ante la sospecha de que el origen del sangrado sea las arterias intercostales que limitan el espacio intercostal por el que el tubo de drenaje entra a la cavidad torácica, se decide embolización de la parte distal de las mismas (fig. 2). El débito total es de 2.100ml hemático, y analíticamente presenta una hemoglobina de 8,6g/dl, precisando de transfusión sanguínea y reposición de la volemia. Durante su postoperatorio, el paciente evoluciona favorablemente, tanto desde el punto de vista radiológico como clínico, siendo retirado el tubo a los 10 días.
El hemotórax se define como la presencia de sangre en el espacio pleural. Este término está reservado para los casos en los cuales el hematocrito del líquido pleural es al menos un 50% del hematocrito de la sangre periférica2. Desde un punto de vista etiológico, los hemotórax se clasifican en traumáticos, no traumáticos o espontáneos e iatrogénicos.
El hemotórax iatrogénico tras la colocación de drenaje pleural es una complicación conocida, aunque su frecuencia no está bien descrita en la literatura. Después de la toracocentesis, el hemotórax se observa entre el 0,2-1% de los pacientes3,4. Hay autores5 que informan que el riesgo de hemotórax iatrogénico aumenta con la edad del paciente. Otros autores6 informan de que el sangrado durante una toracocentesis también puede ser consecuencia de la laceración de la arteria intercostal colateral (o rama supracostal de la arteria intercostal posterior). En nuestro paciente, el hemotórax fue secundario al drenaje torácico asumiendo que la causa fue una lesión en la arteria intercostal.
El hemotórax masivo es una acumulación rápida de 1.500ml o más en el espacio pleural. La toracotomía es el gold estándar de tratamiento para aquellos casos de hemotórax masivo y de hemorragia torácica persistente donde el débito torácico es mayor de 200ml/h durante 4h. La toracotomía está asociada con una morbimortalidad significativa, y algunos pacientes continúan sangrando pese a su realización debido a la incapacidad para identificar el punto sangrante o controlarlo de forma completa7.
La embolización angiográfica nace como una alternativa efectiva a la toracotomía en los pacientes seleccionados, pues evita complicaciones postoperatorias y una alta mortalidad. El tratamiento conservador consiste en observación, colocación de tubo de tórax, reposición de volemia, control analgésico y, en ocasiones, soporte ventilatorio. En las últimas 2 décadas, la técnica de angiografía selectiva con localización del vaso sangrante y embolización subsecuente ha sido aceptada y recomendada como tratamiento alternativo en el manejo de pacientes que continúan sangrando, pero que responden a reposición volémica. La reciente utilización de angio-TAC combinado con TAC con contraste intravenoso permite precisar de forma no invasiva el lugar de sangrado, y puede ser seguida por tratamiento quirúrgico o endovascular8.
En conclusión, en el hemotórax iatrogénico, la radiología intervencionista contribuye a un abordaje mínimamente invasivo asociada a bajas complicaciones y una elevada tasa de éxito en pacientes hemodinámicamente estables. Nuestro caso es interesante por el empleo exitoso de la embolización de las arterias intercostales.