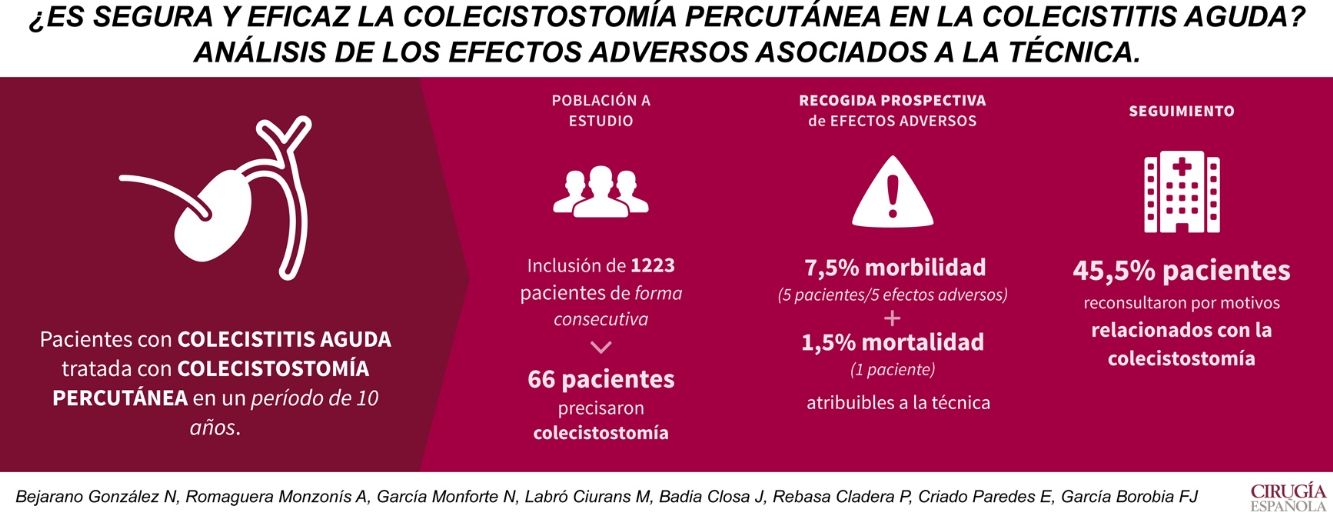
El objetivo principal de nuestro estudio es valorar la seguridad y la eficacia de la colecistostomía percutánea para el tratamiento de la colecistitis aguda determinando la incidencia de efectos adversos que presentan los pacientes sometidos a este procedimiento.
Material y métodoEstudio observacional con inclusión consecutiva de todos los pacientes con diagnóstico de colecistitis aguda durante 10 años. La variable principal estudiada ha sido la morbilidad (efectos adversos) recogida de forma prospectiva. Seguimiento mínimo de un año de los pacientes sometidos a colecistostomía percutánea.
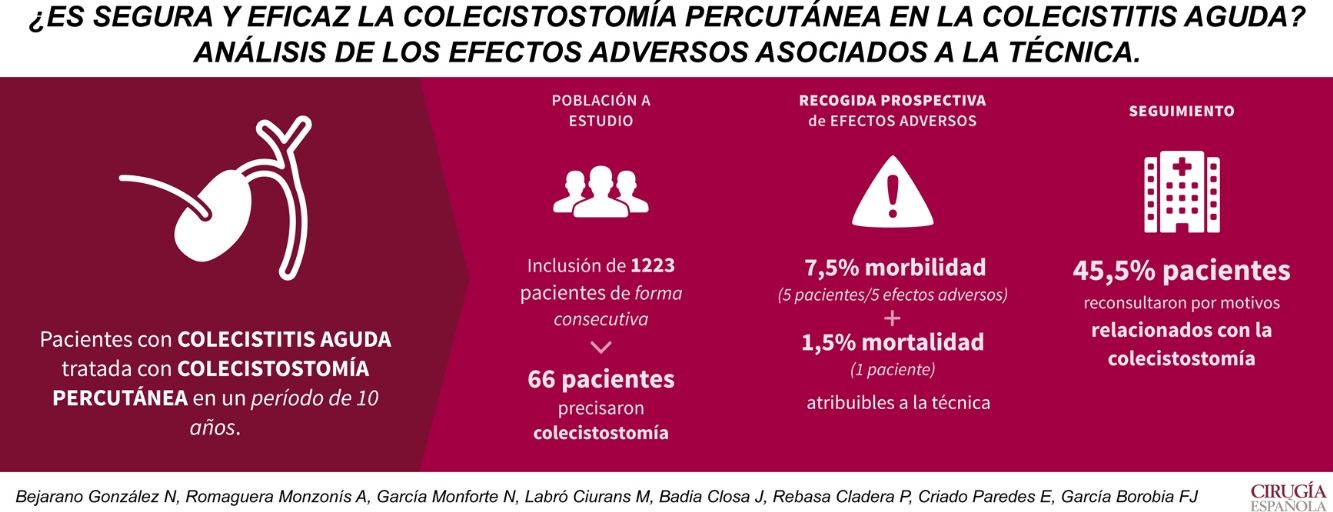
ResultadosDe 1.223 pacientes ingresados por colecistitis aguda, 66 pacientes han precisado colecistostomía percutánea. El 21% de estos han presentado algún efecto adverso, con un total de 22 efectos adversos. Tan solo 5 de estos efectos, presentados por 5 pacientes (7,6%), han podido ser atribuidos al propio drenaje vesicular. La mortalidad asociada a la técnica es del 1,5%. Tras la colecistostomía un tercio de los pacientes (22 pacientes) han sido sometidos a colecistectomía. Se ha realizado intervención quirúrgica urgente por fracaso del tratamiento percutáneo en 2 pacientes, y diferida en otros 2 pacientes por recidiva del proceso inflamatorio. El resto de los pacientes colecistectomizados han sido intervenidos de forma programada pudiéndose llevar a cabo el procedimiento de forma laparoscópica en 16 pacientes (72,7%).
ConclusiónConsideramos la colecistostomía percutánea como técnica segura y eficaz por relacionarse con una baja incidencia de morbimortalidad, debiéndose considerar como alternativa puente o definitiva en aquellos pacientes no tributarios de colecistectomía urgente tras fracaso del tratamiento conservador con antibiótico.
The main objective of our study is to assess the safety and efficacy of percutaneous cholecystostomy for the treatment of acute cholecystitis, determining the incidence of adverse effects in patients undergoing this procedure.
Material and methodObservational study with consecutive inclusion of all patients diagnosed with acute cholecystitis for 10 years. The main variable studied was morbidity (adverse effects) collected prospectively. Minimum one-year follow-up of patients undergoing percutaneous cholecystostomy.
ResultsOf 1223 patients admitted for acute cholecystitis, 66 patients required percutaneous cholecystostomy. 21% of these have presented some adverse effect, with a total of 22 adverse effects. Only 5 of these effects, presented by 5 patients (7.6%), could have been attributed to the gallbladder drainage itself. The mortality associated with the technique is 1.5%. After cholecystostomy, one third of the patients (22 patients) have undergone cholecystectomy. Urgent surgery was performed due to failure of percutaneous treatment in 2 patients, and delayed in another 2 patients due to recurrence of the inflammatory process. The rest of the cholecystectomized patients underwent scheduled surgery, and the procedure could be performed laparoscopically in 16 patients (72.7%).
ConclusionWe consider percutaneous cholecystostomy as a safe and effective technique because it is associated with a low incidence of morbidity and mortality, and it should be considered as a bridge or definitive alternative in those patients who do not receive urgent cholecystectomy after failure of conservative antibiotic treatment.
La colecistectomía es el tratamiento de elección de la colecistitis aguda (CA). Debido al envejecimiento de la población, la comorbilidad o la gravedad que presentan los pacientes y la necesidad de anestesia general para su realización, en ocasiones son necesarios tratamientos alternativos, siempre que el antibiótico no sea suficiente para la resolución del proceso inflamatorio/infeccioso.
El drenaje percutáneo de la vesícula biliar o colecistostomía percutánea (CP) está siendo utilizada en nuestros hospitales como técnica de recurso ante la imposibilidad o dificultad en realizar una colecistectomía en pacientes de elevado riesgo quirúrgico que presentan CA1,2. Sin embargo, existe poca evidencia de la morbilidad asociada a la técnica por no haber ningún estudio prospectivo publicado que valore la seguridad de dicho procedimiento.
El objetivo de nuestro estudio es valorar la seguridad y la eficacia de la CP para el tratamiento de la CA determinando la incidencia de efectos adversos (EA) que presentan los pacientes sometidos a este procedimiento realizando un seguimiento estricto de los mismos. Como objetivos secundarios valorar los resultados de la técnica y la supervivencia de los pacientes a medio plazo.
Material y métodoSe trata de un estudio observacional y descriptivo llevado a cabo en el servicio de cirugía general con una población de referencia de 430.000 habitantes. El desarrollo del estudio no ha alterado en modo alguno el tratamiento de los pacientes incluidos. Ha sido aprobado por el Comité Ético de Investigación Clínica de nuestro hospital y en todo momento se han seguido los principios éticos para la investigación médica en seres humanos de acuerdo con la Declaración de Helsinki3.
Se han incluido de forma consecutiva todos los pacientes ingresados por CA desde enero del 2008 hasta diciembre 2017, utilizando los criterios diagnósticos internacionalmente aceptados de las Guías Clínicas de Tokyo4–6.
Se ha indicado el tratamiento en función de la gravedad del episodio de CA y estado basal del paciente teniendo en cuenta las guías clínicas internacionales1,2,6–8, ya que es la práctica clínica habitual en nuestro centro. Se ha indicado la CP en pacientes no candidatos a cirugía urgente y que presentaran mala evolución con tratamiento antibiótico.
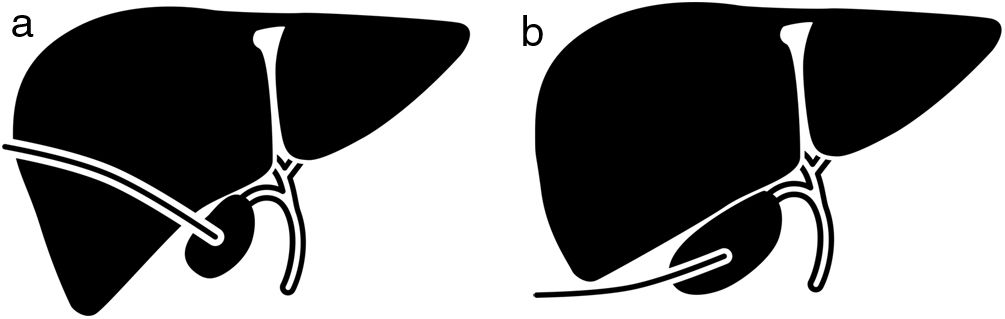
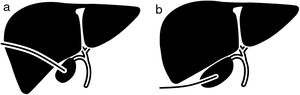
Técnica de colecistostomía percutánea y control del dispositivoLa punción de la vesícula biliar para su drenaje ha sido realizada por el equipo de radiología vascular intervencionista disponible en nuestro centro las 24h del día, según técnica habitual mediante guía ecográfica y bajo anestesia local. Se ha utilizado el abordaje percutáneo transparietohepático o transperitoneal a decisión del radiólogo operador según comorbilidad del paciente y de la ventana ecográfica existente (fig. 1). Se ha empleado la técnica de Seldinger procediendo a la colocación del catéter tipo pig-tail de calibre 10Fr con guía fluoroscópica. Dicho drenaje se deja en declive y se fija a la piel mediante apósito hidrocoloide (Hollister®). Una vez resuelto el proceso infeccioso agudo se ha realizado comprobación del drenaje mediante colangiografía a través del mismo de forma programada. Se ha procedido al cierre de la CP cuando se ha constatado permeabilidad del cístico y se ha descartado ocupación u obstrucción de la vía biliar principal. El seguimiento habitual de los pacientes portadores de CP ha consistido en recambio del dispositivo de fijación del drenaje mensualmente y recambio del propio pig-tail de forma semestral. Los pacientes sometidos a colecistectomía han sido portadores de la CP hasta su retirada en quirófano durante la intervención.
Se han excluido del estudio aquellos pacientes derivados de otros centros únicamente para la colocación de CP.
El período de recogida de datos abarcaba desde el momento del ingreso del paciente en nuestro servicio hasta diciembre del 2018 (seguimiento mínimo de un año). En todo momento se ha seguido la ley orgánica 15/1999 del 13 de diciembre de protección de datos de carácter personal (LOPD)9. Estos datos han sido recogidos en formato protegido Access®.
La variable principal estudiada ha sido la morbilidad (EA). Cada situación clínica susceptible de ser considerada un EA ha sido introducida diariamente en la base de datos de forma prospectiva y exhaustivamente por un único responsable. Un revisor no directamente implicado en el manejo del paciente ha evaluado si el evento introducido era un EA, las secuelas y la presencia de error. Se ha considerado EA a la consecuencia inesperada o lesión causada al paciente debida al tratamiento y no debida a su enfermedad de base10. Para la valoración del daño asociado y el grado de discapacidad producido por cada EA se utilizó la escala de Brennan et al.11 y a partir del 2009 se introdujo la Clasificación de Dindo-Clavien12.
Otras variables recogidas han sido la edad, el sexo, le clasificación ASA, la fecha de colocación y la retirada de la CP, el motivo de indicación, la técnica realizada, las comprobaciones y el recambio de la CP, la fecha de la colecistectomía y el tipo de cirugía (electiva/urgente), la estancia en la UCI, la estancia hospitalaria global, el tiempo de seguimiento y la mortalidad.
Análisis estadísticoPara el análisis de las variables se ha utilizado el programa estadístico SPSS®-25 IBM SPSS Statistics (SPSS Inc. an IBM Company). En el análisis descriptivo los datos se presentan como media y desviación estándar en el caso de variables continuas con distribución normal, mediana y rango intercuartil si la variable continua no sigue la ley normal, y en porcentaje en el caso de variables categóricas. Cuando de los datos descriptivos se realizan extrapolaciones a la población general, se dan mediante intervalo de confianza del 95%.
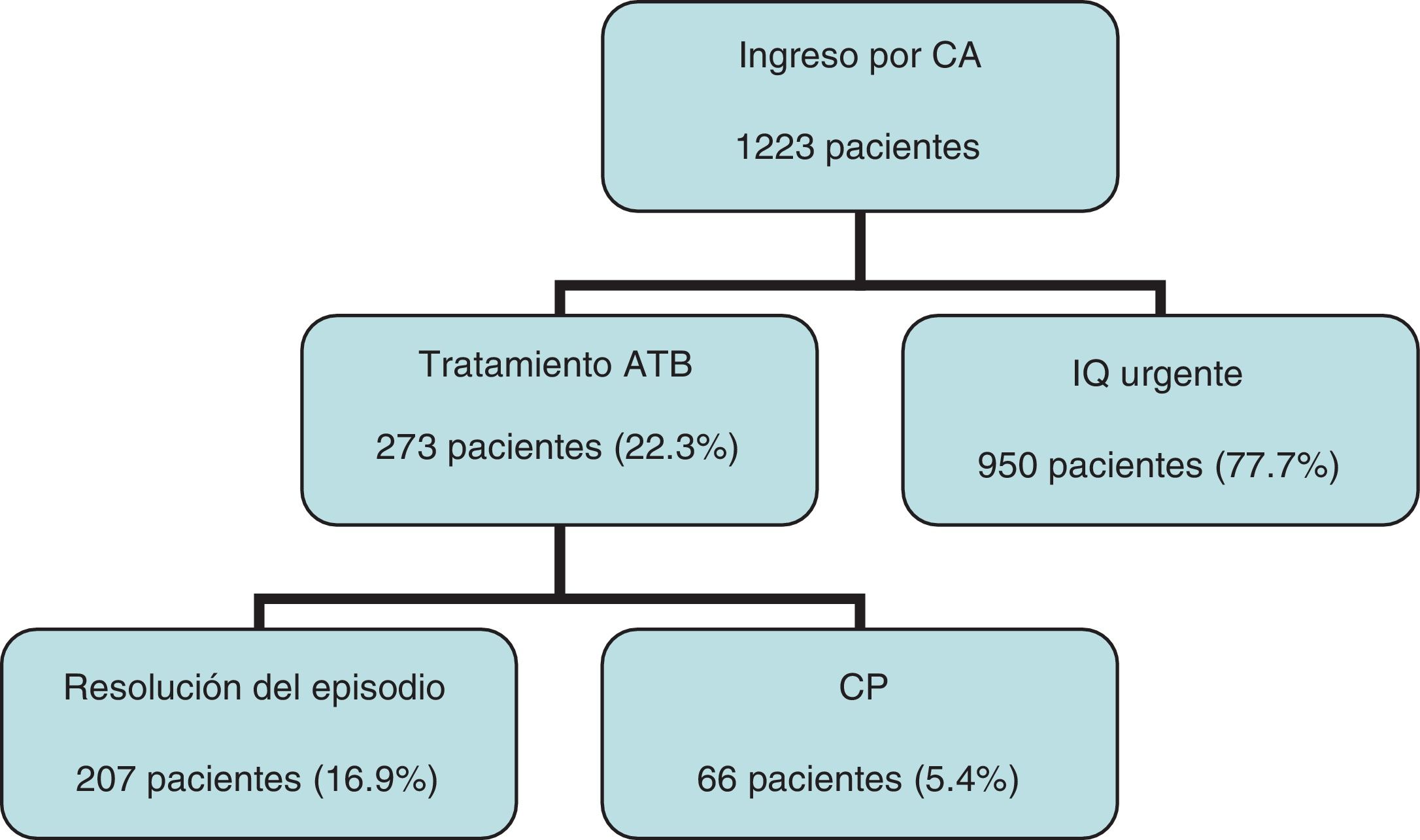
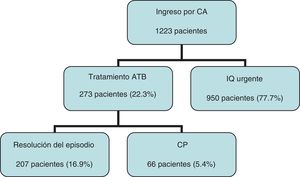
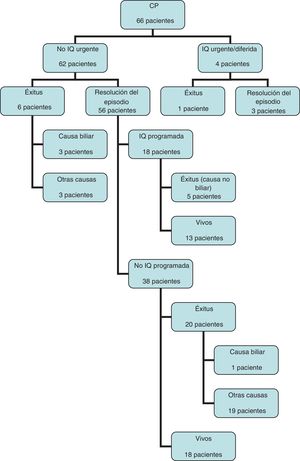
ResultadosSe han incluido en el estudio un total de 1.223 pacientes ingresados con diagnóstico de CA durante 10 años. De estos, 273 (22,3%) no han sido intervenidos de forma urgente en el ingreso del episodio agudo por presentar elevado riesgo quirúrgico (ASA III o superior), presentar síntomas durante más de 7 días, colestasis asociada que precisara estudio más completo previo a la cirugía o negativa del paciente a ser intervenido. De los pacientes no candidatos a ser intervenidos durante el episodio urgente, 66 han presentado mala evolución a pesar de ser tratados con antibioterapia, precisando CP. Representan el 5,4% del total de pacientes que ingresan con este diagnóstico en nuestro servicio (fig. 2).
La edad media de los pacientes que han precisado CP es de 79 años (DE±10 años), siendo el 57,6% de los pacientes varones.
La distribución de los pacientes según la clasificación ASA ha sido del 4,5% de pacientes ASA II, del 28,8% pacientes ASA III, del 47% pacientes ASA IV y del 19,7% de pacientes ASA V.
La técnica utilizada para la colocación del drenaje vesicular fue mayoritariamente transperitoneal (93,9%). Solo en 4 pacientes se realizó abordaje transparietohepático. La mediana de tiempo transcurrido entre el momento del diagnóstico o inicio del tratamiento antibiótico y la colocación de la CP ha sido de un día (p25 un día, p75 4 días).
El 21% de los pacientes sometidos a CP ha presentado algún EA tras colocación de la misma durante el ingreso del episodio de CA (14 de 66 pacientes). Estos 14 pacientes han presentado un total de 22 EA. Tan solo 5 EA presentados por 5 pacientes (7,6%) han podido ser atribuidos a la propia CP. Estos se muestran en la tabla 1 según gradación de la clasificación de Dindo-Clavien.
Gradación de los EA presentados tras CP durante el ingreso según la clasificación de Dindo-Clavien
| Grado I | Complicación de procedimiento correctamente efectuado (bacteriemia) |
| Grado IIIa | Hemorragia posprocedimiento (precisa embolización) |
| Grado IIIa | Absceso intraabdominal (precisa drenaje) |
| Grado IIIa | Fístula biliar (precisa drenaje) |
| Grado V | Fístula biliar (coleperitoneo que precisa intervención quirúrgica urgente) |
EA: efecto adverso; CP: colecistostomía percutánea.
La estancia hospitalaria ha sido de 12 días de mediana (p25 9 días, p75 18 días). Mientras que la estancia hospitalaria tras el procedimiento ha sido de 10 días de mediana (p25 7 días, p75 14 días).
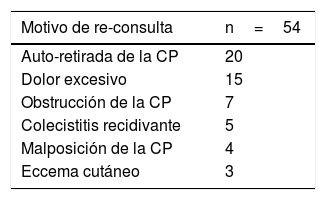
En el seguimiento de los pacientes una vez superado el proceso agudo, 30 pacientes (45,5%) han precisado re-consulta por diferentes motivos relacionados con la CP. Han sido recogidos un total de 54 eventos que se relacionan con morbilidad atribuible a dicho drenaje (tabla 2). Estas re-consultas han conllevado la comprobación radiológica del drenaje (colangiografía transcolecistostomía) a excepción de los pacientes que han re-consultado por alteraciones cutáneas (eccemas).
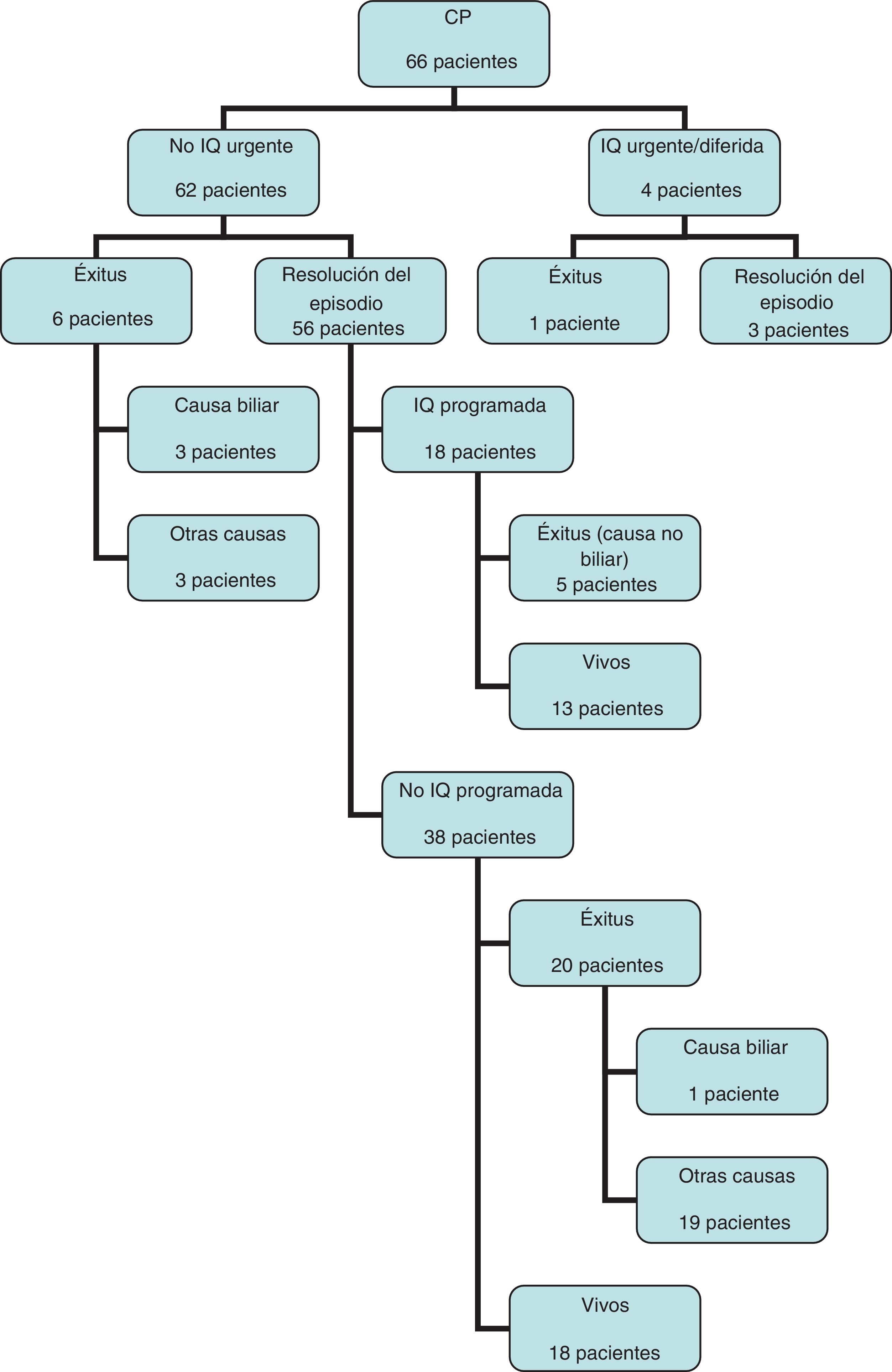
Tras la CP un tercio de los pacientes (22 pacientes) han sido colecistectomizados. Se ha realizado la intervención quirúrgica urgente por fracaso del tratamiento percutáneo en 2 pacientes, a los 2 y 4 días desde la colocación de la CP y en otros 2 pacientes de forma diferida, a los 74 y 98 días, por recidiva de la CA. El paciente intervenido a los 4 días de la CP presentó coleperitoneo con evolución desfavorable que desencadenó su fallecimiento, siendo éste el único caso de mortalidad que podríamos atribuir a complicación de la técnica (mortalidad del 1,5%). El resto de pacientes han sido intervenidos de forma programada (fig. 3). El procedimiento se ha podido llevar a cabo de forma laparoscópica en 16 pacientes (72,7%).
Teniendo en cuenta la tasa de pacientes tratados con éxito mediante esta técnica podemos afirmar que ha sido eficaz en 59 pacientes (89,4% de los casos).
En el seguimiento, han fallecido casi la mitad de los pacientes (32 pacientes) (fig. 3). De los pacientes no intervenidos y que continúan vivos, solo 3 siguen siendo portadores de la CP a día de hoy.
DiscusiónEn la actualidad no existen dudas sobre el lugar que ocupa la colecistectomía en el tratamiento de la CA, siendo la colecistectomía laparoscópica el gold standard en el tratamiento agudo de esta enfermedad y la CP un recurso a tener en cuenta como alternativa a la cirugía y al tratamiento antibiótico en pacientes no operables. Recientemente Loozen et al.13 han publicado un estudio prospectivo que compara ambas técnicas (colecistectomía urgente vs. CP) mediante aleatorización de los pacientes. Dicho estudio ha finalizado antes de lo previsto porque ha puesto de manifiesto que la CP presenta mayor morbilidad, mayor necesidad de reintervenciones y se relaciona con mayor recurrencia de la enfermedad biliar en relación a la colecistectomía. Estos resultados confirman que la indicación de la CP debe hacerse en pacientes muy seleccionados y no tributarios de colecistectomía urgente.
Respecto a la técnica utilizada para la realización de la CP, la bibliografía consultada14,15 recomienda la técnica percutánea transparietohepática o la punción directa vesicular. En nuestra serie existe una marcada tendencia a realizar abordaje percutáneo transperitoneal mediante ecografía. Es posible que el elevado número de re-consultas por pérdida o autoretirada de la CP se deba a este hecho. A pesar de que la literatura consultada al respecto, no muestra diferencias estadísticamente significativas en tasa de complicación entre ambos abordajes16, el acceso transhepático se asocia a menor riesgo de fuga biliar (coleperitoneo), proporciona mayor estabilidad al drenaje y maduración más rápida del tracto, además, se considera el método más seguro en pacientes que presenten ascitis e interposición intestinal17. Por otro lado, se asocia a tasas más elevadas de hemorragia hepática y neumotórax yatrogénico18.
En la bibliografía publicada no existe hasta la fecha actual ninguna publicación que presente datos con recogida prospectiva de EA relacionados con la técnica de la CP. Siendo esta la mayor fortaleza de nuestro estudio, podemos afirmar que un porcentaje pequeño de los pacientes sometidos a este procedimiento han presentado algún EA durante el episodio agudo atribuible a la técnica. La tasa de complicaciones que presentan los estudios retrospectivos consultados varía desde el 5,6 al 26,3%19–21, con mortalidad de hasta el 10% en relación al procedimiento22,23, estando nuestras cifras de morbilidad (7,5%) y mortalidad (1,5%) situadas en el límite bajo.
Por contra, en el seguimiento de nuestros pacientes, se ha objetivado una elevada tasa de re-consulta tras el alta hospitalaria, precisando un elevado número de comprobaciones radiológicas extraordinarias a la ya establecida semestralmente para proceder al recambio del drenaje. Este hecho ha provocado una priorización de estos pacientes en la lista de espera para ser sometidos a colecistectomía cuando finalmente son considerados operables tal y como recomienda la literatura24 y, por otro lado, una mayor tendencia a la retirada del drenaje de manera precoz en aquellos pacientes inoperables tributarios de su retirada.
Sin embargo, somos conscientes de la limitación que presenta el hecho de que se trate de un estudio observacional descriptivo realizado además en un único centro hospitalario.
ConclusionesConsideramos que la CP es una técnica segura y eficaz por relacionarse con una baja incidencia de EA y mortalidad, debiéndose considerar como alternativa puente o definitiva en aquellos pacientes no tributarios de colecistectomía urgente tras fracaso del tratamiento conservador con antibiótico. Sin embargo, debería ser utilizada únicamente en casos seleccionados, dado la elevada tasa de re-consulta y las comprobaciones radiológicas que precisan los pacientes en su seguimiento.
La elevada mortalidad observada en el seguimiento de los pacientes no intervenidos y atribuida a otras causas, apoya la indicación adecuada de la CP en pacientes que presentan comorbilidad asociada grave.
Conflicto de interesesTodos los autores niegan la existencia de conflicto de intereses.
FinanciaciónLa presente investigación no ha recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.